Introducción
La prevención de la depresión y el suicidio es una de las cinco áreas prioritarias del European Pact for Mental Health and Well-Being, establecido por la Unión Europea1. Para evitar la repetición de los intentos de suicidio, es importante realizar una adecuada evaluación de las personas que han cometido una tentativa de suicidio1,2, lo que, asimismo, contribuirá a establecer el tratamiento más adecuado. Sin embargo, los hospitales no siempre utilizan los servicios de psiquiatría para realizar una evaluación psicosocial de los pacientes que se han autolesionado deliberadamente3, y en ocasiones no hay profesionales de salud mental disponibles4. Como consecuencia, los pacientes que acuden al hospital tras haberse autolesionado deliberadamente a menudo abandonan el hospital sin que se les haya realizado una evaluación psicosocial4,5. Por otra parte, otros estudios han encontrado porcentajes más altos de pacientes evaluados tras un intento suicida. Nordentoft et al6 informaron que el 95% de los pacientes que pasaron por los servicios de urgencias o la unidad de cuidados intensivos tras un intento de suicidio recibieron una evaluación psiquiátrica, y los casos en que los pacientes no fueron evaluados fue debido a que el paciente falleció o fue transferido a otra unidad para un ulterior tratamiento.
Existen numerosas guías clínicas para el tratamiento hospitalario de pacientes con daño autoinfligido7-13, pero ninguna de ellas está universalmente aceptada. Tras un intento de suicidio, es crucial determinar si el paciente debe ingresar o no. La mayoría de las guías clínicas recomiendan que el alta directa desde el servicio de urgencias sólo debería considerarse si una evaluación psicosocial y un plan de tratamiento han sido concertados antes de que el paciente abandone el hospital, mientras que la hospitalización se recomienda si hay un riesgo inminente de suicidio14.
El predictor más robusto de la conducta suicida futura es la historia de intentos de suicidio15,16. El tratamiento psiquiátrico previo17 o diagnósticos18-20 como la depresión mayor21, el trastorno bipolar15,22, el abuso de alcohol17,21,23, la esquizofrenia19 y los trastornos de personalidad21 también aumentan el riesgo de suicidio. Asimismo, hay evidencias que demuestran el valor predictivo de diversas variables sociodemográficas: sexo, los varones presentan, en la mayoría de los países, mayores tasas de suicidio consumado, mientras que las mujeres presentan mayores tasas de tentativas24,25; la edad, presentan un mayor riesgo las personas de edad avanzada24, y la convivencia, como el hecho de no vivir con un familiar cercano17 o vivir solo16,20. La falta de apoyo social también aparece con frecuencia en la literatura sobre riesgo de suicidio26. Otros factores de riesgo incluyen la ideación suicida15, la planificación suicida27 y, entre los pacientes que han cometido un intento recientemente, la reacción frente a dicho intento28. La gravedad del intento es también un factor de riesgo para la repetición del intento24, así como tener problemas de salud física17,20, y la evitación de ser descubierto en el momento del intento17.
Malone et al29 evaluaron la precisión de la documentación sobre la historia de conductas suicidas en los informes clínicos sistemáticos de paciente ingresados. Encontraron que una parte significativa de la conducta suicida pasada no se registraba en la evaluación clínica habitual: los médicos no documentaban actos suicidas previos en un 24% de los pacientes. Peores evaluaciones encontraron Head et al30 tras el análisis de los informes de 338 pacientes que se habían autolesionado deliberadamente. Sólo en un 11% de los pacientes que se encontraban conscientes quedaba reflejada una evaluación psicosocial adecuada. Más recientemente, analizando los datos registrados sobre 70 pacientes que se habían autolesionado deliberadamente, MacCauley et al31 encontraron que las circunstancias del intento, los estresores recientes, el diagnóstico psiquiátrico, el riesgo inmediato y el plan de seguimiento se documentaron en la mayoría de los casos. Sin embargo, la historia psiquiátrica familiar, la conducta suicida pasada, la historia de abuso de alcohol y otras drogas y la violencia previa con frecuencia no se documentaban.
Debido a la aparente falta de acuerdo entre las guías clínicas y la realidad de la evaluación, así como la escasa evidencia sobre cómo es la práctica real14,32, nos proponemos analizar la calidad de los informes clínicos de los pacientes vistos tras un intento de suicidio en una observación ciega.
Material y métodos
Los informes clínicos de todos los pacientes admitidos en el hospital tras un intento de suicidio, o que intentaron suicidarse estando en el hospital, se analizaron entre el 9 de noviembre de 2007 y el 8 de marzo de 2008 en cuatro hospitales generales públicos del Sistema Nacional de Salud Español que provee cuidado de salud gratuito a todos los ciudadanos españoles e inmigrantes que viven en las áreas de asistencia. Todos los gastos médicos los paga el gobierno por medio de los impuestos. Los hospitales (Hospital General Universitario Gregorio Marañón, Hospital Universitario Ramón y Cajal, Hospital Clínico San Carlos y Hospital Universitario 12 de Octubre) están todos en Madrid y proveen atención pediátrica y a adultos. Son los hospitales de referencia para una población de 2.792.747 personas.
Se identificaron 1.009 intentos de suicidio. Un investigador independiente de los médicos rellenó un protocolo para cada uno de los intentos que registraba la información incluida en los informes clínicos. No se informó a los médicos sobre el estudio antes de la recogida de datos. Para el propósito de estos análisis, se excluyeron 16 casos en los que la evaluación no se pudo llevar a cabo porque el paciente se escapó o falleció, por lo que el tamaño muestral final cuenta con 993 informes clínicos. Se garantizó la confidencialidad de todos los informes. Se asignó un código a cada caso, y no se registraron datos personales que pudiesen identificar al paciente. Se obtuvo aprobación del comité ético de cada uno de los hospitales.
Los intentos de suicidio se determinaron según la definición de la Organización Mundial de la Salud: "Aquellas situaciones en que la persona ha cometido un acto que amenaza su vida con la intención de ponerla en peligro o que dan la apariencia de tal intención. Incluye actos interrumpidos por otros antes de que el daño real ocurra33". Esta definición es igual que la propuesta en la última nomenclatura revisada para el estudio del suicidio34.
Se analizaron los informes clínicos de 993 intentos de suicidio cometidos por 907 personas, con edades comprendidas entre los 6 y los 92 años (media de edad, 37,1 ± 15 años). De las que 640 (64,5%) eran mujeres (media de edad, 36,7 ± 15,4 años), y 353 (35,5%), varones (media de edad, 37,9 ± 14,3 años); 780 (86%) eran españoles, y 55 personas (5,5%) cometieron más de un intento (intervalo, 2-10 intentos; media, 2,6 ± 1,3).
También se analizó la calidad de los informes clínicos de los pacientes que habían cometido un intento de suicidio. Basados en la evidencia científica disponible en la actualidad y en las recomendaciones de las guías clínicas de prevención del suicidio, y asumiendo que hay determinadas variables demográficas como el sexo y la edad que se evalúan sistemáticamente en todos los informes, se seleccionaron siete indicadores para analizar la calidad de la información disponible en los informes clínicos, considerando que es la información mínima necesaria para evaluar el grado de riesgo de un paciente que ha intentado suicidarse. Estos indicadores son: antecedentes de atención psiquiátrica, intentos de suicidio previos, apoyo social o familiar, ideación suicida, planificación suicida, reacción frente al intento y grado de daño médico como resultado del intento actual.
Análisis estadístico
Para cada informe, se codificó si aparecía o no cada uno de los indicadores. Posteriormente, la distribución de frecuencias de cada indicador se analizó para obtener la información que indica en qué grado los informes clínicos cubren dicha información. La suma de cada uno de estos indicadores dicotómicos (0 cuando la información no estaba recogida y 1 cuando estaba recogida) ofrece una puntuación total de la calidad de la evaluación que oscila entre 0 y 7. Debido a que las puntuaciones de calidad no tenían una distribución normal, se utilizó la prueba de la U de Mann-Whitney para comparar las puntuaciones de calidad entre varones y mujeres; pacientes que recibieron el alta directamente desde urgencias y pacientes ingresados, y pacientes que cometían su primer intento con pacientes que tenían intentos previos. Para hacer estos grupos se eliminaron algunos casos. Los grupos de ingresados frente a los que recibieron el alta se formaron con 958 casos; se excluyó a los pacientes que se escaparon tras la evaluación pero antes de que se realizase la derivación y aquellos en que en los informes no constaba si habían ingresado o recibido el alta. El grupo de recurrentes frente al no recurrentes se formó con 558 casos en los que se mencionaba si el paciente tenía o no intentos previos. Debido a que éste era además uno de los indicadores de calidad, este indicador se eliminó para realizar los análisis, con lo que quedó un intervalo de puntuaciones de 0 a 6. Se llevó a cabo la prueba de la χ2 para comparar la frecuencia de la documentación de cada indicador en cada uno de los grupos. Los análisis se realizaron utilizando el Statistical Package for the Social Sciences (SPSS 15.0) y Stata 10.0.
Resultados
Tras analizar los 993 informes clínicos se encontró que 943 (94,9%) (intervalo de confianza [IC] del 95%, 93,602-96,327) pacientes con intento de suicidio recibieron una evaluación psicosocial. Los otros 50 (5,1%) (IC del 95%, 3,673-6,398) no fueron evaluados o no fue posible encontrar los informes clínicos y, por lo tanto, tampoco fue posible saber si se había realizado la evaluación. Del 94,9% evaluado, la evaluación fue realizada por un psiquiatra en 994 (99,8%) (IC del 95%, 99,493-100) casos, y por el médico de puerta en 2 (0,2%) (IC del 95%, 0-0,507) casos. En ningún caso se utilizaron protocolos específicos para la evaluación de los pacientes suicidas. Sólo en 1 caso (0,1%) se utilizaron escalas de ideación suicida.
Sólo 223 (22,5%) (IC del 95%, 19,857-25,057) informes documentaron los siete indicadores; 306 (30,8%) (IC del 95%, 27,939-33,692) recogieron seis indicadores; 229 (23,1%) (IC del 95%, 20,437-25,686) registraron cinco, y 235 (23,6%) (IC del 95%, 21,017-26,314) recogieron cuatro indicadores o menos.
No se encontraron diferencias estadísticamente significativas (z = 0,296; p = 0,767, estadístico U de Mann-Whitney con un contraste bilateral para dos muestras independientes) en la puntuación total de calidad de la evaluación entre varones (5,26 ± 1,59) y mujeres (5,30 ± 1,53). En cambio aparecieron diferencias estadísticamente significativas (z = 2,731; p = 0,006, estadístico U de Mann-Whitney con un contraste bilateral para dos muestras independientes) en la puntuación total de calidad entre los pacientes hospitalizados en psiquiatría o en unidades de medicina interna (5,50 ± 1,54) y los que recibieron el alta directamente desde urgencias (5,28 ± 1,47). También aparecieron diferencias estadísticamente significativas (z = 3,511; p < 0,001, estadístico U de Mann-Whitney con un contraste bilateral para dos muestras independientes) entre los pacientes que no tenían ningún intento de suicidio previo (5,27 ± 0,95) y los que habían cometido algún intento previo al analizado en el estudio (4,93 ± 1,12).
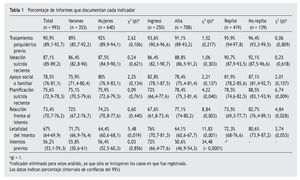
La frecuencia de la documentación de cada uno de los indicadores en cada uno de los grupos y las pruebas de la χ2 se muestran en la tabla 1. La letalidad del intento fue significativamente más codificada en varones que en mujeres (p = 0,019), en pacientes ingresados que en los que recibieron el alta directamente desde urgencias (p = 0,001), y apareció una tendencia a la significación en cuanto a la repetición del intento, documentado con mayor frecuencia en pacientes que intentaban suicidarse por primera vez que en personas que habían cometido intentos previamente (p = 0,053). La planificación suicida resultó menos documentada en los pacientes ingresados que en los pacientes dados de alta (p = 0,040) y en los repetidores que en los que cometían un intento por primera vez (p = 0,009). La reacción frente al intento también fue menos documentada en pacientes ingresados que en pacientes dados de alta (p = 0,003) y en repetidores que en personas que no tenían intentos previos (p = 0,028). Los intentos previos fueron, en cambio, más documentados en pacientes ingresados que en pacientes dados de alta directamente desde urgencias (p < 0,001).
Discusión
Limitaciones
La muestra estaba formada por cuatro hospitales universitarios con atención psiquiátrica y de urgencias de 24 horas. Los resultados podrían ser diferentes en hospitales más pequeños con menos psiquiatras. Además, puesto que sólo se analizaron los informes clínicos, pero no las evaluaciones de los psiquiatras, no se puede concluir que la información que no estaba en los informes no fuese explorada durante la evaluación. Sin embargo, asumimos que lo que no está escrito en los informes es información perdida, dado que otro profesional de la salud tampoco podrá tener acceso a ella.
Implicaciones
Las guías clínicas especifican las variables que deben registrarse en los informes clínicos. Sin embargo, estas recomendaciones no siempre se siguen, como lo muestra el hecho de que el 5% de los pacientes analizados en este estudio recibieron el alta de un hospital general público de Madrid tras un intento de suicidio sin una valoración psiquiátrica. Este porcentaje es menor que el encontrado en otros estudios4,5, pero mayor que el encontrado en otros países6.
Dado que todos los indicadores analizados en el presente estudio pueden considerarse igual de relevantes y significativos para una evaluación completa del riesgo de una persona que ha cometido una tentativa de suicidio, y que los informes clínicos son la única información disponible para los profesionales que potencialmente quieran tratar al paciente en un futuro, creemos que un criterio conservador es que el informe contenga al menos cinco de estos siete indicadores como mínimo estándar para considerarlo adecuado para los propósitos de prevención y tratamiento. Según este estándar, 235 (23,6%) informes se pueden considerar incompletos. Si se utiliza un criterio más restrictivo (seis o siete criterios incluidos), sólo 529 (53,3%) informes pueden considerarse adecuados.
El número de intentos de suicidio previos fue el indicador que con más frecuencia no estaba en los informes, lo que puede estar explicado porque los médicos sólo lo mencionan cuando ha habido intentos previos, pero no lo especifican cuando el paciente no ha tenido un intento previo. De ser así, esto podría llevar a confusión cuando otros profesionales examinan el informe, ya que no es posible saber si se ha evaluado la historia de suicidio, y si ha habido intentos previos o no. Las bajas tasas en dicho indicador, comparadas con las encontradas por Malone et al29, pueden ser debidas al hecho de que ellos sólo analizaron informes de pacientes hospitalizados, mientras que la mayoría de los informes analizados en el presente trabajo son de urgencias, que son normalmente menos detallados. Nuestros resultados son más optimistas que los hallados por Head et al30, lo que puede explicarse por el diferente criterio utilizado para evaluar la calidad.
La letalidad del intento con frecuencia no estaba en los informes, mientras que el tratamiento psiquiátrico previo y la ideación suicida fueron los documentados con mayor frecuencia, aunque las escalas de ideación suicida rara vez se utilizaron. Estos resultados son similares a los hallados por MacCauley et al31 con una muestra más pequeña.
La calidad de la evaluación fue similar para varones y mujeres, pero fue peor para los pacientes dados de alta que para los pacientes ingresados. Esto puede ser un reflejo del mayor tiempo dedicado a la evaluación de los pacientes que permanecen más tiempo en el hospital. Los pacientes que tenían intentos previos también tenían informes de peor calidad que los pacientes que cometían el primer intento. Esto puede explicarse porque los pacientes repetidores pueden ser conocidos por los médicos, por lo que detallan menos su historia clínica.
Conclusiones
El presente estudio indica que los informes clínicos de los pacientes que han intentando suicidarse son incompletos. Considerando la importancia de los informes clínicos en la toma de decisiones sobre el tratamiento y el seguimiento de estos pacientes, proponemos el uso de instrumentos de evaluación semiestructurados para mejorar las evaluaciones de los pacientes que se han autolesionado. Asimismo, estos instrumentos podrían garantizar la implementación de las guías clínicas.
Financiación
Este estudio recibió la financiación del Instituto Madrileño de Salud Pública y el apoyo del Instituto de Salud Carlos III, Centro de Investigación Biomédica en Red de Salud Mental, CIBERSAM.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
* Autor para correspondencia.
Correo electrónico:joseluis.ayuso@uam.es (J.L. Ayuso-Mateos).
Recibido el 14 de septiembre de 2009; aceptado el 3 de noviembre de 2009