Valorar si los pacientes psiquiátricos con tratamiento ambulatorio involuntario (TAI) reducen el uso de los servicios de salud mental en comparación con un grupo de control no sometido a esta medida judicial.
MétodoSe comparó al grupo de pacientes con TAI (n=38) con un grupo de control (n=38) seleccionado del grupo de pacientes que fueron hospitalizados con carácter involuntario durante el mismo periodo. En el grupo control se ha incluido a pacientes con variables sociodemográficas, características clínicas e historia psiquiátrica similares a las del grupo con TAI. Se comparó el número de urgencias e ingresos y las estancias medias en el hospital durante un seguimiento de 6 meses tras el inicio de la medida judicial o el alta hospitalaria de los casos de control.
ResultadosNo se encontraron diferencias significativas en la utilización de los servicios de salud mental (número de urgencias e ingresos y estancias medias) entre el grupo con TAI y el grupo de control.Conclusiones: Los resultados del estudio ponen en duda la eficacia del TAI para reducir el uso de los servicios hospitalarios.
To determine whether psychiatric patients in involuntary outpatient treatment (IOT) show reduced use of mental health services in hospital compared with a control group not subject to a judicial order.
MethodWe compared a group of patients in IOT (n=38) with a control group (n=38), selected from involuntarily hospitalized patients during the same period. Patients in the control group had similar sociodemographic, clinical and psychiatric characteristics to the group with IOT. We analyzed the number of emergencies, inpatient admissions and length of hospital stay during a follow-up period of 6 months after the beginning of the judicial order in the IOT group or after hospital discharge in the control group.
ResultsNo significant differences were found between the IOT and the control group in hospital use (number of emergencies, inpatient admissions and mean length of hospital stay).Conclusions: These results question the efficacy of IOT to reduce the use of hospital services.
El tratamiento ambulatorio involuntario (TAI) es una forma de tratamiento no voluntario extrahospitalario que pretende asegurar el cumplimiento terapéutico de los pacientes que sufren una enfermedad mental grave sin tener conciencia de enfermedad y en los que el abandono del tratamiento supone alto riesgo de recaída, con aparición de conductas disruptivas y violentas u hospitalizaciones repetidas y urgencias frecuentes1.
El TAI en personas con enfermedad mental grave es una práctica habitual en países como Estados Unidos, Canadá, Reino Unido, Francia, Alemania, Australia, Nueva Zelanda e Israel. En general, no se incluye el poder para administrar de forma obligada la medicación, excepto en Australia, donde sí se puede incluir. Estudios canadienses y australianos acerca del TAI indican una prevalencia de uso de 5–15 cada 100.000 habitantes. En Estados Unidos, se utiliza en aproximadamente 3/100.000 habitantes, en el 9,8% de los nuevos ingresos y en el 7,1% de los pacientes ambulatorios2.
La legislación española, actualmente, sólo prevé la posibilidad del internamiento en un centro o la incapacidad civil para las personas que ven gravemente alterada su vida por una enfermedad psíquica y no tienen conciencia de ello. En octubre de 2004, la Asociación Nacional de Familiares de Pacientes con Enfermedad Mental (FEAFES), a través de los representantes políticos, presentó en el Congreso de los Diputados una proposición para modificar el artículo 763 de la Ley de Enjuiciamiento Civil y permitir así la posibilidad de obligar legalmente a un determinado tipo de pacientes a recibir tratamiento ambulatorio3.
En Valencia, el Juzgado de Primera Instancia n.° 13 aplica el TAI desde 2003, basándose en el Convenio de Oviedo para la protección de los derechos humanos y la dignidad del ser humano, elaborado por el Consejo de Europa en 1997. En su artículo 7, sobre la protección de las personas que sufren trastornos mentales, se reconoce que la persona que sufre un trastorno mental grave podrá ser sometida, sin su consentimiento, «a una intervención que tenga por objeto tratar dicho trastorno, cuando la ausencia de ese tratamiento conlleve el riesgo de ser gravemente perjudicial para su salud»4. En la resolución judicial se establece el plan de tratamiento, sus mecanismos de control y el dispositivo sanitario responsable de él, que deberá informar al juez, al menos cada 3 meses, de su evolución y su seguimiento, así como la necesidad de continuar, modificar o cesar el tratamiento. El plazo máximo de duración de la medida es de 18 meses e incluye la administración obligatoria de medicación en el ámbito extrahospitalario.
Datos sobre la efectividad del TAIEn la literatura médica se recogen dos tipos de estudios5:
- •
En los estudios observacionales6–10, se encuentra de forma mayoritaria una disminución en el número de urgencias, el número de ingresos y los días de estancia en el hospital tras la introducción del tratamiento obligatorio en la comunidad. Sin embargo, presentan limitaciones metodológicas importantes (el pequeño tamaño de las muestras y la ausencia de grupos de comparación) que disminuyen la confianza en los resultados.
- •
En los estudios aleatorizados, se compara a pacientes con TAI con un grupo control11–16. Lo resultados obtenidos son contradictorios. Hay pocos estudios de este tipo: Steadman et al11 en Nueva York no encontraron diferencias significativas en las tasas de rehospitalización, arrestos, calidad de vida, síntomas psiquiátricos, enfermos sin hogar u otros resultados entre el grupo con TAI y el grupo control (los que recibieron servicios intensivos pero sin orden judicial). Sin embargo, las limitaciones del estudio (muestra pequeña, grupos de comparación no equivalentes, ausencia de cumplimiento de la orden judicial) pueden afectar a los resultados. Otro estudio, realizado por Swartz et al17–21 en la Universidad de Duke, señala que una orden de TAI seguida 180 días o más, cuando se combina con servicios de salud mental intensivos, puede incrementar la adherencia al tratamiento y reducir el riesgo de resultados negativos. En estos trabajos no se obtienen resultados superiores a los conseguidos en estudios con tratamiento asertivo solo. Sus resultados indican que las personas con trastorno psicótico y mal pronóstico se beneficiarían de los servicios mentales intensivos y un tratamiento obligatorio de 180 días o más.
El objetivo de nuestro estudio es aportar información acerca de la eficacia de esta medida judicial para disminuir la atención hospitalaria, expresada como el número de urgencias, de ingresos y de estancias en el hospital.
Al igual que otros estudios que pretenden evaluar la efectividad del TAI, se ha utilizado como medida de resultado el uso de los servicios hospitalarios (urgencias, ingresos y días de estancia). Se considera que si el TAI incrementa la adherencia al tratamiento y, por lo tanto, previene las recaídas, se espera que, con la aplicación de esta medida legal, la frecuencia de urgencias e ingresos y la estancia media de los ingresos disminuyan.
MétodoSe trata de un estudio de casos y controles retrospectivo, donde se compara el grupo de pacientes con TAI con un grupo de control. El grupo de pacientes con TAI corresponde a la población de pacientes de la ciudad de Valencia incluidos en TAI hasta el momento de iniciarse este estudio (octubre de 2005).
El grupo de control corresponde a una muestra de la población de pacientes que han tenido al menos un ingreso con carácter involuntario en la unidad de agudos de psiquiatría del Hospital Clínico de Valencia durante el periodo comprendido entre noviembre de 2003, fecha en que se incluyó al primer paciente con TAI, y octubre de 2005 cuando se inició el presente estudio. Se considera ingreso índice el ocurrido durante ese periodo. En caso de más de un ingreso hospitalario durante ese tiempo, se considera ingreso índice el primero de ellos.
El grupo de control está formado por pacientes con variables sociodemográficas, características clínicas e historia psiquiátrica similares a las del grupo de casos de TAI. Las variables sociodemográficas incluidas son edad, sexo y residencia urbana (viven en la ciudad de Valencia). Las características clínicas son diagnóstico y evolución crónica, es decir, al menos 2 años de evolución de la enfermedad. En la historia psiquiátrica se incluye el número de urgencias e ingresos en los 6 meses previos al ingreso índice, similares a los del grupo de casos de TAI.
En el estudio se compara el número de urgencias e ingresos y las estancias medias en el hospital entre el grupo con TAI y el grupo de control, durante un seguimiento de 6 meses tras el inicio de la medida judicial o el alta hospitalaria de los casos de control.
De cada paciente se recogieron los datos de edad, sexo, diagnóstico psiquiátrico según criterios DSM-IV, motivos del TAI o del ingreso hospitalario, número de ingresos, número de urgencias psiquiátricas y duración media de la estancia hospitalaria de los ingresos.
Aspectos éticos y origen de la financiación
El estudio se diseñó y se realizó de acuerdo con la Declaración de Helsinki y las leyes éticas relacionadas con la profesión médica. El estudio se desarrolló con independencia de cualquier influencia institucional y no recibió ninguna financiación externa.
ResultadosLa media de edad del grupo de pacientes con TAI era 41,5±11,6 y 41,4±10,2 en el grupo de control (p=0,9). Por edades, los dos grupos están compuestos por 38 pacientes, 26 varones y 12 mujeres.
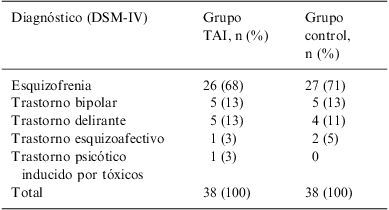
Los diagnósticos de los pacientes aparecen en la tabla 1. Más de dos tercios corresponden al diagnóstico de trastorno esquizofrénico.
Diagnóstico del eje I (DSM-IV)
| Diagnóstico (DSM-IV) | Grupo TAI, n (%) | Grupo control, n (%) |
| Esquizofrenia | 26 (68) | 27 (71) |
| Trastorno bipolar | 5 (13) | 5 (13) |
| Trastorno delirante | 5 (13) | 4 (11) |
| Trastorno esquizoafectivo | 1 (3) | 2 (5) |
| Trastorno psicótico inducido por tóxicos | 1 (3) | 0 |
| Total | 38 (100) | 38 (100) |
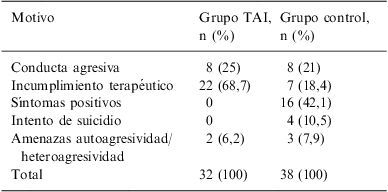
Los motivos más frecuentes de ingreso involuntario en el hospital (tabla 2) fueron el incumplimiento terapéutico en el grupo TAI y los síntomas positivos en el grupo de control, de acuerdo con el juicio clínico del psiquiatra que formulaba el ingreso.
Motivo principal de ingreso hospitalario
| Motivo | Grupo TAI, n (%) | Grupo control, n (%) |
| Conducta agresiva | 8 (25) | 8 (21) |
| Incumplimiento terapéutico | 22 (68,7) | 7 (18,4) |
| Síntomas positivos | 0 | 16 (42,1) |
| Intento de suicidio | 0 | 4 (10,5) |
| Amenazas autoagresividad/heteroagresividad | 2 (6,2) | 3 (7,9) |
| Total | 32 (100) | 38 (100) |
χ2=28; p<0,001.
En el momento del inicio de la medida judicial, 5 pacientes con TAI nunca habían tenido un ingreso hospitalario previo. El motivo del TAI en estos 5 casos fue conducta agresiva y nula conciencia de enfermedad. La petición de la medida judicial fue solicitada por los propios familiares ante la negativa del paciente a acudir a los servicios de salud mental. Dos pacientes habían sido diagnosticados de esquizofrenia y los otros 3, de trastorno delirante. Dados los recursos sanitarios disponibles en la actualidad, la medida judicial ha sido la única forma posible de introducir a estos pacientes en la red de salud mental. En los 6 meses de seguimiento del estudio, sólo 1 de estos 5 pacientes tuvo un ingreso hospitalario.
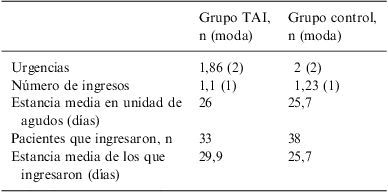
El número de urgencias e ingresos y las estancias medias en el hospital durante los 6 meses previos al inicio del TAI o ingreso índice no alcanzan diferencias significativas entre el grupo TAI y el grupo control (tabla 3), lo que permite estimar que son dos grupos «parecidos» en la utilización de estos servicios sanitarios.
Utilización de los servicios hospitalarios de salud mental durante los 6 meses previos al inicio del TAI o ingreso índice
| Grupo TAI, n (moda) | Grupo control, n (moda) | |
| Urgencias | 1,86 (2) | 2 (2) |
| Número de ingresos | 1,1 (1) | 1,23 (1) |
| Estancia media en unidad de agudos (días) | 26 | 25,7 |
| Pacientes que ingresaron, n | 33 | 38 |
| Estancia media de los que ingresaron (días) | 29,9 | 25,7 |
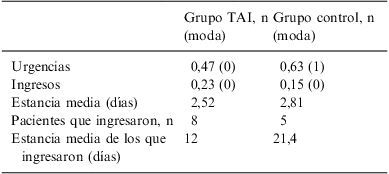
A los 6 meses del inicio del TAI o el alta hospitalaria de los pacientes del grupo de control, se volvió a medir las mismas variables (urgencias, ingresos, estancia media) y los resultados se presentan en la tabla 4. Como se puede observar, en los dos grupos hay una disminución importante de estas variables al comparar los datos con los resultados de los 6 meses anteriores (tabla 3); sin embargo, no se obtuvieron diferencias estadísticamente significativas al comparar los dos grupos de estudio tras 6 meses de seguimiento (tabla 4).
Utilización de los servicios hospitalarios de salud mental durante los 6 meses siguientes al inicio del TAI o ingreso índice
| Grupo TAI, n (moda) | Grupo control, n (moda) | |
| Urgencias | 0,47 (0) | 0,63 (1) |
| Ingresos | 0,23 (0) | 0,15 (0) |
| Estancia media (días) | 2,52 | 2,81 |
| Pacientes que ingresaron, n | 8 | 5 |
| Estancia media de los que ingresaron (días) | 12 | 21,4 |
En nuestro estudio observamos que, al igual que en la literatura médica, el TAI se aplica con mayor frecuencia a personas con esquizofrenia (70%), con conductas agresivas o violentas, nula conciencia de enfermedad e incumplimiento terapéutico17. Sólo en 1 paciente fue necesaria la intervención del juzgado para forzar el tratamiento ambulatorio en los 6 meses de seguimiento con TAI.
Swartz et al12–16 llevaron a cabo un ensayo clínico aleatorizado en el que se sometió tanto los pacientes a los que se aplicó la medida legal como al grupo de control a un seguimiento ambulatorio con «gestión de casos». Señalan que una orden de TAI mantenida más de 180 días, cuando se combina con servicios de salud mental intensivos, puede incrementar la adherencia al tratamiento y reducir el riesgo de resultados negativos (recaídas, conducta violenta, victimización o arrestos).
Sin embargo, otros autores (Steadman et al11 y Kisely et al2,18, Pollack et al19 y Preston et al20) no encontraron diferencias significativas entre el grupo control y el grupo TAI en el uso de servicios sanitarios como el número de ingresos hospitalarios, estancia media en el hospital o en el número de urgencias.
En nuestro estudio, aunque los pacientes con TAI presentaron una reducción en el número de urgencias, número de ingresos y duración de la estancia hospitalaria en los 6 meses siguientes al inicio de la orden, esta mejoría no fue significativamente mayor que la obtenida por los pacientes del grupo control que no estaban con TAI, después del ajuste por diagnóstico, edad, sexo y uso previo de los servicios hospitalarios.
Los resultados de este estudio ponen en duda la efectividad del TAI como medida de tratamiento obligatorio en la comunidad. Si la eficacia se define por la reducción del uso de servicios hospitalarios (número de urgencias, ingresos o estancia media en el hospital), nuestros resultados indican que esta medida legal no es más efectiva que el tratamiento extrahospitalario no obligatorio.
No obstante, la eficacia del TAI se puede estimar utilizando otras medidas de resultado, como la satisfacción del paciente, la adherencia al tratamiento durante la aplicación de la medida o la evolución del paciente con posterioridad al uso de la medida judicial. En lo referente a la satisfacción del paciente, en un estudio anterior21, encontramos que un 80–90% de los psiquiatras y los familiares entrevistados consideran que el TAI fue una medida beneficiosa para el tratamiento del paciente. Incluso el 54% de los pacientes con TAI opinaron que éste fue una medida beneficiosa para su tratamiento.
En cuanto a la adherencia al tratamiento, encontramos que, para 5 de los 38 pacientes con TAI (13%), la medida judicial fue el último recurso de los familiares para conseguir la adherencia del paciente al tratamiento ambulatorio. Es posible que otro tipo de intervenciones, como el tratamiento asertivo comunitario, pueda conseguir que algunos de estos pacientes continúen el tratamiento ambulatorio sin intervención judicial. Sin embargo, autores como O’Reilly22 encuentran que alrededor del 10% de los pacientes con tratamiento asertivo comunitario siguen el plan de tratamiento sólo cuando se los obliga con el TAI.
Entre las limitaciones del estudio, además del tamaño reducido de la muestra, hay que mencionar las propias de un diseño de casos y controles. Se podría haber evitado estas dificultades empleando un diseño de ensayo clínico aleatorizado, pero desde nuestro punto de vista los obstáculos de naturaleza ética no permiten llevarlo a cabo.