Se ha encontrado que el síndrome de hiperlaxitud articular (SHLA) está asociado a trastornos de ansiedad en poblaciones clínicas y no clínicas, aunque hasta la fecha ningún estudio ha evaluado esta asociación en niños. El objetivo principal de este estudio es evaluar el SHLA junto con la ansiedad, las medidas somáticas y conductuales en niños, para clarificar si el SHLA está asociado a cualquiera de estas variables en este rango de edad.
MétodosSe reclutó una muestra de 160 niños (74 chicas y 86 chicos) con edades comprendidas entre los 5 y los 17 años, procedentes de una clínica de salud mental de niños/adolescentes, para participar en el estudio. A todos los niños se les realizó una entrevista diagnóstica utilizando Mini International Neuropsychiatric Interview for Children and Adolescents. Los instrumentos utilizados incluyeron Child Behavior Checklist (CBCL), Screening Questionnaire to detect Hypermobility (SQ-CH) y Children Manifested Anxiety Scale (CMAS-R).
ResultadosLa prevalencia de SHLA en esta muestra fue del 22%, siendo significativamente alta en chicas (31%) en comparación con los chicos (14%) (χ2=6,83; p=0,001). El grupo SHLA obtuvo una puntuación considerablemente superior en la escala de ansiedad total CMAS-R (F=4,51; p=0,035), ansiedad fisiológica CMAS-R (F=7,19; p=0,008) y quejas somáticas CBCL (F=8,46; 0,004), y los análisis de regresión reflejaron que estas 3 variables eran factores predictivos de SHLA (χ2=36,77; p <0,001; r2=0,22). El grupo SHLA obtuvo también puntuaciones superiores en determinadas medidas conductuales.
ConclusiónLos niños con SHLA tienen mayor frecuencia de trastornos de ansiedad y mayor intensidad de ansiedad fisiológica, quejas somáticas y, por tanto, podría utilizarse el SHLA como marcador para este fenotipo de ansiedad en los jóvenes.
Joint hypermobility syndrome (JHS) has been found to be associated with anxiety disorders in clinical and nonclinical populations, but to date no studies have evaluated this association in children. The main goal of this study is to evaluate JHS along with anxiety, somatic and behavioral measures in children to clarify if JHS is associated with any of these variables in this age range.
MethodsA sample of 160 children (74 girls and 86 boys) ranging from 5 to 17 o were recruited from a Child-Adolescent Mental Health clinic to participate in the study. All children underwent a diagnostic interview using the Mini International Neuropsychiatric Interview for Children and Adolescents. Instruments used include the Child Behavior Checklist (CBCL), the Screening Questionnaire to detect Hypermobility (SQ-CH) and the Children Manifested Anxiety Scale (CMAS-R).
ResultsThe prevalence of JHS in this sample was 22%, and this was significantly higher in girls (31%) than in boys (14%) (χ2=6.83; P=.001). The JHS group scored significantly higher in the CMAS-R total anxiety (F=4.51; P=.035), CMAS-R Physiological anxiety (F=7.19; P=.008) and the CBCL somatic complaints (F=8.46; 0.004) and regression analyses showed that these 3 variables were predictors of JHS (χ2=36.77; P<.001; r2=0.22). The JHS group also scored higher in some behavioral measures.
ConclusionChildren with JHS have higher frequency of anxiety disorders and higher intensity of physiological anxiety, somatic complaints, and therefore, JHS might be used as marker for this anxiety phenotype in youngsters.
Los trastornos de ansiedad (TA) son los trastornos psiquiátricos con mayor prevalencia de afección a niños, según los estudios epidemiológicos1. En la infancia se asocian a numerosas complicaciones evolutivas, psicosociales y psicopatológicas2. Las tasas de prevalencia en niños varían sustancialmente entre los diferentes estudios3-6, con una prevalencia a lo largo de la vida que oscila entre el 152 y el 31,9%3. Algunas muestras comunitarias han estimado que la ansiedad por separación es el trastorno de ansiedad individual más común en los niños, con una prevalencia que oscila entre el 2,8 y el 8%7, seguida de la fobia específica (10%) y la fobia social (7%2). Además, otros estudios han sugerido que existe una comorbilidad considerable entre los TA en este rango de edad8.
La literatura describe unas mayores tasas de ansiedad en chicas de todas las edades, aunque no se han encontrado diferencias significativas entre sexos en la edad media de inicio de la ansiedad2,6,9. Además de esto, los TA en la juventud están asociados a un incremento del riesgo de depresión, abuso de sustancias y otros trastornos que se producen en la vida posterior10-12. Sin embargo, con frecuencia se subdiagnostican y no se tratan los TA, lo cual representa una carga económica para la sociedad13,14. En los últimos años, se ha desarrollado un interés creciente en comprender los diferentes aspectos de la ansiedad y su psicopatología conexa, a fin de mejorar esta carga.
La psicopatología parental, la inhibición conductual o la adversidad en la vida temprana han sido identificadas como factores de riesgo potencial de TA, aunque diversos autores han destacado que son necesarios más trabajos para identificar los factores predictivos y biomarcadores más potentes2,9. Una de las limitaciones del estudio de la ansiedad en niños es el uso de enfoques categóricos y existe investigación emergente que respalda la introducción del enfoque dimensional para diferenciar los grados de expresión de los síntomas en términos de duración, gravedad y etapas de la enfermedad15,16. El enfoque dimensional puede aportar información más refinada acerca de la gravedad de la ansiedad, lo cual puede servir de guía a los nuevos enfoques terapéuticos y ayudar en el retraso diagnóstico. Sin embargo, los enfoques dimensionales conllevan menos especificidad y requieren más fortalezas biológicas. Otra limitación es el hecho de que la nosología actual de los TA considera principalmente los aspectos psicológico y cognitivo de la ansiedad17, y descuida otros síntomas importantes, como las manifestaciones somáticas y físicas de la enfermedad.
En este sentido, el síndrome de hipermovilidad articular se ha asociado a la ansiedad en poblaciones clínicas, no clínicas, adultas y mayores18-22. En niños, únicamente un estudio ha explorado esta asociación y los autores encontraron que el SHLA estaba asociado a una mayor gravedad de la ansiedad23. El SHLA es una situación del colágeno altamente heredable, caracterizada por un incremento de la distensibilidad de las articulaciones en movimientos pasivos, así como la hiperlaxitud en el movimiento activo, en ausencia de enfermedad reumatológica24. El SHLA es más frecuente en mujeres (3:1), y tiene una prevalencia estimada del 10-15% en la población general24,25 y, por grupos de edad, es más común en los jóvenes26.
La asociación entre ansiedad y SHLA fue inicialmente descrita por Bulbena et al., en 1988, en una carta dirigida a Lancet18. Específicamente, el SHLA se ha asociado a una mayor frecuencia e intensidad de los miedos, y a una mayor gravedad de la ansiedad, mayores quejas somáticas y mayor frecuencia de los denominados TA endógena (pánico, agorafobia y fobia social). La literatura confirma una fuerte asociación entre estas 2variables22,26,27 y existe una evidencia limitada, pero creciente, de que esta entidad «ansiedad/hiperlaxitud articular» constituye un fenotipo único que se aprecia en las diferentes áreas de la psicopatología21. Los mecanismos subyacentes a esta asociación incluyen riesgos genéticos28, disfunción del sistema nervioso autónomo, incremento de los mecanismos exteroceptivo e interoceptivo y disminución de la propriocepción29-31, y mayor reactividad afectiva32.
Como el SHLA ha sido poco estudiado con relación a la ansiedad en este rango de edad, sería muy interesante clarificar si este síndrome está también asociado a la ansiedad en los jóvenes. El objetivo principal de este estudio es evaluar si el SHLA en niños está asociado a un subtipo de ansiedad, para facilitar la identificación precoz de este trastorno. Nosotros creemos que el SHLA está fuertemente asociado a los TA en niños y también que podría utilizarse como factor predictivo de la ansiedad en esta edad.
MétodosEstudio transversal realizado en Barcelona, España. Se seleccionó a un total de 180 niños y adolescentes que fueron consecutivamente derivados para evaluación de salud mental al Outpatient Child and Adolescence Mental Health Service (CAMHS), desde octubre del 2007 hasta febrero del 2013, como sujetos elegibles para el estudio. A todos los participantes se les realizó una entrevista diagnóstica completa utilizando Mini International Neuropsychiatric Interview for Children and Adolescents (MINI Kid)33 como parte de la recogida de datos estructurada sistemática, para valorar los diagnósticos psiquiátricos primarios. Los diagnósticos fueron establecidos por un equipo multidisciplinar de psicólogos y psiquiatras, tras revisar toda la información disponible, incluyendo los datos de las historias médicas, las entrevistas estructuradas y las evaluaciones clínicas con los padres y el niño, las observaciones escolares y las listas de control conductual. Se invitó a participar en el estudio a todos los sujetos con diagnóstico clínico. Los criterios de exclusión incluyeron las discapacidades intelectuales, el autismo y los trastornos del espectro psicótico, la ausencia de un diagnóstico clínico definido y la no respuesta a toda la batería de preguntas.
La muestra final incluyó a 160 niños, con edades comprendidas entre los 5 y los 17 años; 12 sujetos no tenían un diagnóstico psiquiátrico primario y 8 rechazaron participar. La participación en el estudio fue voluntaria, sin recompensa monetaria, y se obtuvo consentimiento informado de todos los padres una vez explicados todos los procedimientos del estudio. El estudio fue revisado y aprobado por el Comité Ético de Investigación Clínica del centro.
Instrumentos- –
MINI-Kid33: se trata de una entrevista diagnóstica clínica estructurada diseñada para valorar la presencia de trastornos psiquiátricos actuales DSM-IV y ICD-10 en niños y adolescentes con edades de 6 a 17 años, que aporta unos diagnósticos psiquiátricos fiables y válidos para este rango de edad34. La entrevista fue administrada al niño/adolescente junto con los padres, en muchos casos, aunque puede administrarse a adolescentes sin la presencia de un padre.
- –
Child Behavior Checklist (CBCL): se trata de una lista de control del cuidador, ampliamente utilizada, con 120 ítems que evalúan los problemas emocionales, conductuales y sociales basándose en el sistema Achenbach, utilizándose en este estudio la versión para niños en edad escolar (de 6 a 18 años). La Internalizing Problems Scale incluye las subescalas ansiedad-depresión, retraimiento-depresión y quejas somáticas. También existe una escala de externalización del problema que incluye rompimiento de normas y comportamiento agresivo, y la escala de problemas totales que incluye las subescalas problemas sociales, problemas de pensamientos y problemas de atención35.
- –
Screening Questionnaire to detect Hypermobility (SQ-CH): se trata de un cuestionario de 7 ítems que fue desarrollado por Bulbena et al.36,37. Combina las puntuaciones de Beighton y el Hospital del Mar, evaluando, por tanto, no solo las características articulares, sino las características extraarticulares asociadas a la hiperlaxitud articular, y ha sido recientemente validada para niños23. Los puntos de corte para determinar la presencia de SHLA en niños se establecieron para una puntuación de 4 o superior.
- –
Children Manifested Anxiety Scale (CMAS-R): se trata de un inventario de autorreporte de 37 ítems utilizado para medir la ansiedad en niños38. La puntuación de ansiedad total se basa en 28 ítems que incluyen 3 subescalas (ansiedad fisiológica, preocupaciones y ansiedad social) y la escala Lie, que consiste en una subescala de 9 ítems diseñada para detectar la aquiescencia, la deseabilidad social o la falsedad de la respuesta. Los resultados de la escala CMAS-R se reportan como resultados directos (Pd) y como puntuación escalar ajustada o percentil con control de edad (Pc).
Las variables continuas se reportaron como medias y desviaciones estándar (DE) y las variables categóricas se reportaron como porcentaje (n). Se utilizaron ANOVA para comparar medias de datos continuos y la prueba de la chi al cuadrado (χ2) para los datos categóricos. La significación estadística se determinó mediante p <0,05 de 2colas. Todos los analisis estadisticos se realizaron utilizando la version 22 del programa SPSS de IBM para Machintosh. Se realizaron análisis de regresión múltiple para identificar el grupo de variables significativamente relacionadas con la variable dependiente del modelo, en este caso, la pertenencia a los grupos de ansiedad y SHLA.
ResultadosGrupo con ansiedad vs. grupo sin ansiedadLa muestra final incluyó a 160 sujetos, 74 chicas (46,2%) y 86 chicos (53,8%). Inicialmente, se dividió la muestra en 2grupos, sobre la base de la presencia de ansiedad como diagnóstico primario (grupo con ansiedad vs. grupo sin ansiedad). Ochenta sujetos (50%) cumplieron los criterios de MINI Kid para cualquier trastorno de ansiedad (trastorno de ansiedad por separación 2,5%, trastorno de ansiedad social 3,75%, fobia específica 6,25%, trastorno de ansiedad generalizada 20%, trastorno obsesivo-compulsivo 1,25% y trastorno de ansiedad no especificado 16,25%). El 50% restante de la muestra cumplió los criterios para otros diagnósticos, incluyendo trastornos del ánimo/afectivos 9,87%, trastornos de ajuste 8,57%, trastornos alimentarios 3,66%, trastornos evolutivos 5,56%, trastornos hipercinéticos 8,86%, trastornos de la conducta 6,41%, otros trastornos emocionales/conductuales 5,7%, y otros 1,28%.
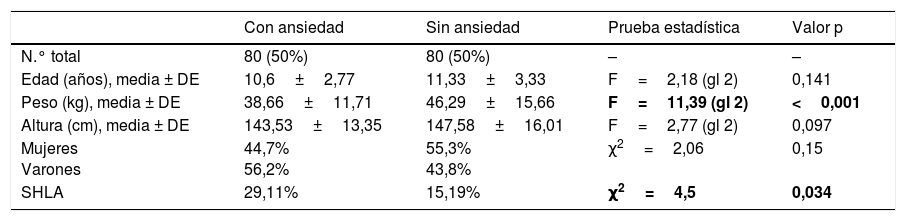
El grupo con ansiedad reflejó tasas significativamente altas de SHLA (29,11% vs. 15,19%; χ2=4,5; p=0,034) y menores pesos corporales en comparación con el grupo sin ansiedad (39,6kg vs. 46,29kg; F=11,39; p=<0,001) (consúltense más detalles en la tabla 1). No se encontraron diferencias significativas entre los grupos en cuanto a edad, altura o distribución por sexos.
Diferencias sociodemográficas entre los grupos de ansiedad y no ansiedad
| Con ansiedad | Sin ansiedad | Prueba estadística | Valor p | |
|---|---|---|---|---|
| N.° total | 80 (50%) | 80 (50%) | – | – |
| Edad (años), media ± DE | 10,6±2,77 | 11,33±3,33 | F=2,18 (gl 2) | 0,141 |
| Peso (kg), media ± DE | 38,66±11,71 | 46,29±15,66 | F=11,39 (gl 2) | <0,001 |
| Altura (cm), media ± DE | 143,53±13,35 | 147,58±16,01 | F=2,77 (gl 2) | 0,097 |
| Mujeres Varones | 44,7% 56,2% | 55,3% 43,8% | χ2=2,06 | 0,15 |
| SHLA | 29,11% | 15,19% | χ2=4,5 | 0,034 |
gl: grados de libertad; SHLA: síndrome de hiperlaxitud articular.
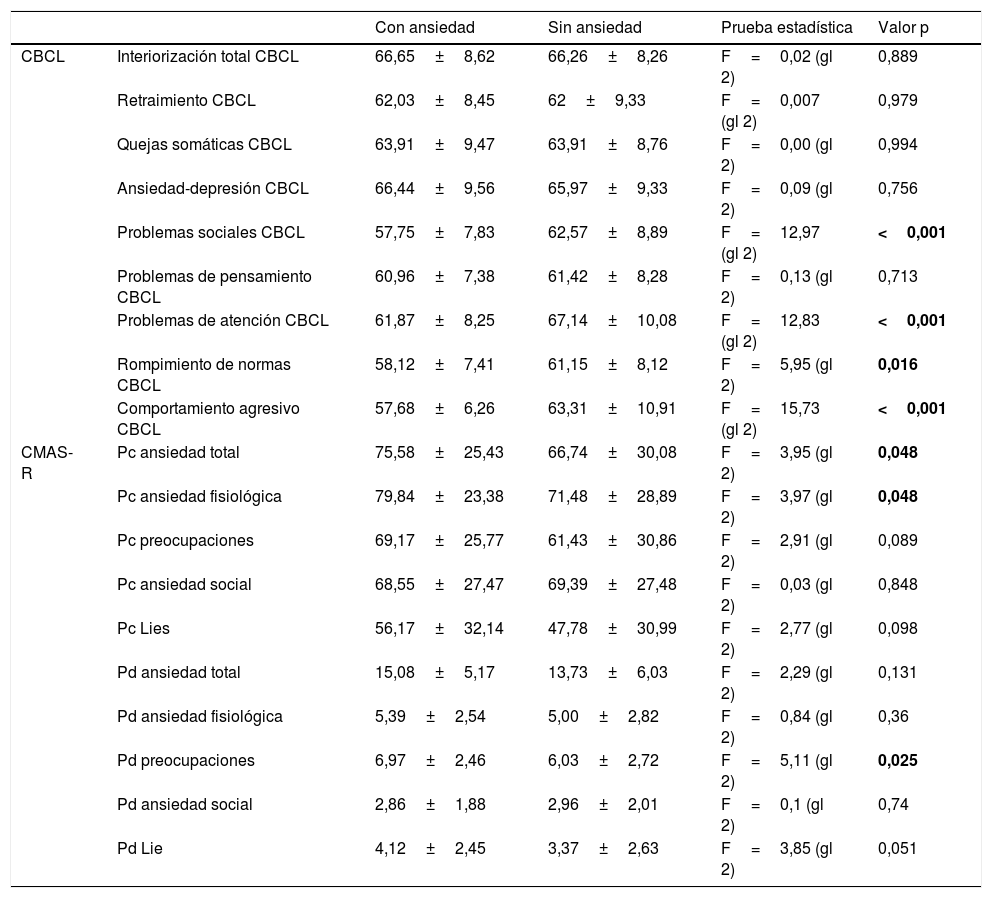
El grupo con ansiedad obtuvo puntuaciones significativamente menores en las subescalas de CBCL de problemas sociales (F=12,97 [2grados de libertad (gl)]; p=0,0004), problemas de atención (F=12,83 [2gl]; p <0,001), rompimiento de normas (F=5,95 [2gl]; p=0,016) y comportamiento agresivo (F=15,73 [2gl]; p <0,001). No se encontraron diferencias significativas entre los grupos en el resto de subescalas de CBCL (consúltense más detalles en la tabla 2). El grupo con ansiedad obtuvo puntuaciones significativamente más altas en cuanto al Pc de las subescalas de CMAS-R siguientes: ansiedad total (F=3,95 [2gl]; p=0,048), Pc de la subescala de ansiedad fisiológica (F=3,97 [2gl]; p=0,048) y Pd de la escala de preocupaciones (F=5,11 [2gl]; p=0,025). No se encontraron diferencias significativas en el resto de subescalas de CMAS-R, incluyendo la Pc de la subescala de preocupación (p=0,089), Pc de ansiedad social (p=0,848) y Pd (p=0,74), Pc de Lie (p=0,098) y Pd (p=0,051), Pd de la escala de ansiedad fisiológica (p=0,36) y Pd de las subescalas de ansiedad total (p=0,131) (consúltense más detalles en la tabla 2).
Diferencias de puntuación entre los grupos de ansiedad y no ansiedad
| Con ansiedad | Sin ansiedad | Prueba estadística | Valor p | ||
|---|---|---|---|---|---|
| CBCL | Interiorización total CBCL | 66,65±8,62 | 66,26±8,26 | F=0,02 (gl 2) | 0,889 |
| Retraimiento CBCL | 62,03±8,45 | 62±9,33 | F=0,007 (gl 2) | 0,979 | |
| Quejas somáticas CBCL | 63,91±9,47 | 63,91±8,76 | F=0,00 (gl 2) | 0,994 | |
| Ansiedad-depresión CBCL | 66,44±9,56 | 65,97±9,33 | F=0,09 (gl 2) | 0,756 | |
| Problemas sociales CBCL | 57,75±7,83 | 62,57±8,89 | F=12,97 (gl 2) | <0,001 | |
| Problemas de pensamiento CBCL | 60,96±7,38 | 61,42±8,28 | F=0,13 (gl 2) | 0,713 | |
| Problemas de atención CBCL | 61,87±8,25 | 67,14±10,08 | F=12,83 (gl 2) | <0,001 | |
| Rompimiento de normas CBCL | 58,12±7,41 | 61,15±8,12 | F=5,95 (gl 2) | 0,016 | |
| Comportamiento agresivo CBCL | 57,68±6,26 | 63,31±10,91 | F=15,73 (gl 2) | <0,001 | |
| CMAS-R | Pc ansiedad total | 75,58±25,43 | 66,74±30,08 | F=3,95 (gl 2) | 0,048 |
| Pc ansiedad fisiológica | 79,84±23,38 | 71,48±28,89 | F=3,97 (gl 2) | 0,048 | |
| Pc preocupaciones | 69,17±25,77 | 61,43±30,86 | F=2,91 (gl 2) | 0,089 | |
| Pc ansiedad social | 68,55±27,47 | 69,39±27,48 | F=0,03 (gl 2) | 0,848 | |
| Pc Lies | 56,17±32,14 | 47,78±30,99 | F=2,77 (gl 2) | 0,098 | |
| Pd ansiedad total | 15,08±5,17 | 13,73±6,03 | F=2,29 (gl 2) | 0,131 | |
| Pd ansiedad fisiológica | 5,39±2,54 | 5,00±2,82 | F=0,84 (gl 2) | 0,36 | |
| Pd preocupaciones | 6,97±2,46 | 6,03±2,72 | F=5,11 (gl 2) | 0,025 | |
| Pd ansiedad social | 2,86±1,88 | 2,96±2,01 | F=0,1 (gl 2) | 0,74 | |
| Pd Lie | 4,12±2,45 | 3,37±2,63 | F=3,85 (gl 2) | 0,051 |
CBCL: Child Behavior Checklist; CMAS-R: Children Manifested Anxiety Scale; gl: grados de libertad; Pc: puntuación de percentiles; Pd: resultados directos. Valores expresados como media ± desviación estándar.
Los datos en negrita son los estadisticamente significativos.
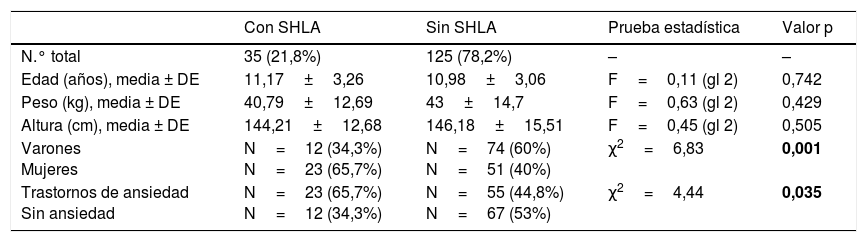
Aproximadamente, el 22% de los sujetos de la muestra cumplió los criterios de SHLA, conforme a los criterios SQ-CH. Teniendo en cuenta estos resultados, la muestra se dividió en 2grupos (SHLA [n=35] vs. no SHLA [n=125]) para estudiar adicionalmente los perfiles de ansiedad, somáticos y conductuales en ambos grupos. Las chicas fueron más hiperlaxas en comparación con los chicos (31% vs. 14%; χ2=6,83; p=0,001), aunque no se encontraron diferencias significativas en cuanto a edad (p=0,742), peso (p=0,43), altura (p=0,505) en los grupos con SHLA y sin SHLA. Sin embargo, al comparar las frecuencias de los trastornos de ansiedadTA en ambos grupos, el grupo con SHLA reflejó tasas significativamente más altas de trastornos de ansiedadTA (χ2=4,41; p=0,035). (consúltense más detalles en la tabla 3)
Diferencias entre los grupos SHLA y no SHLA
| Con SHLA | Sin SHLA | Prueba estadística | Valor p | |
|---|---|---|---|---|
| N.° total | 35 (21,8%) | 125 (78,2%) | – | – |
| Edad (años), media ± DE | 11,17±3,26 | 10,98±3,06 | F=0,11 (gl 2) | 0,742 |
| Peso (kg), media ± DE | 40,79±12,69 | 43±14,7 | F=0,63 (gl 2) | 0,429 |
| Altura (cm), media ± DE | 144,21±12,68 | 146,18±15,51 | F=0,45 (gl 2) | 0,505 |
| Varones Mujeres | N=12 (34,3%) N=23 (65,7%) | N=74 (60%) N=51 (40%) | χ2=6,83 | 0,001 |
| Trastornos de ansiedad Sin ansiedad | N=23 (65,7%) N=12 (34,3%) | N=55 (44,8%) N=67 (53%) | χ2=4,44 | 0,035 |
gl: grados de libertad;
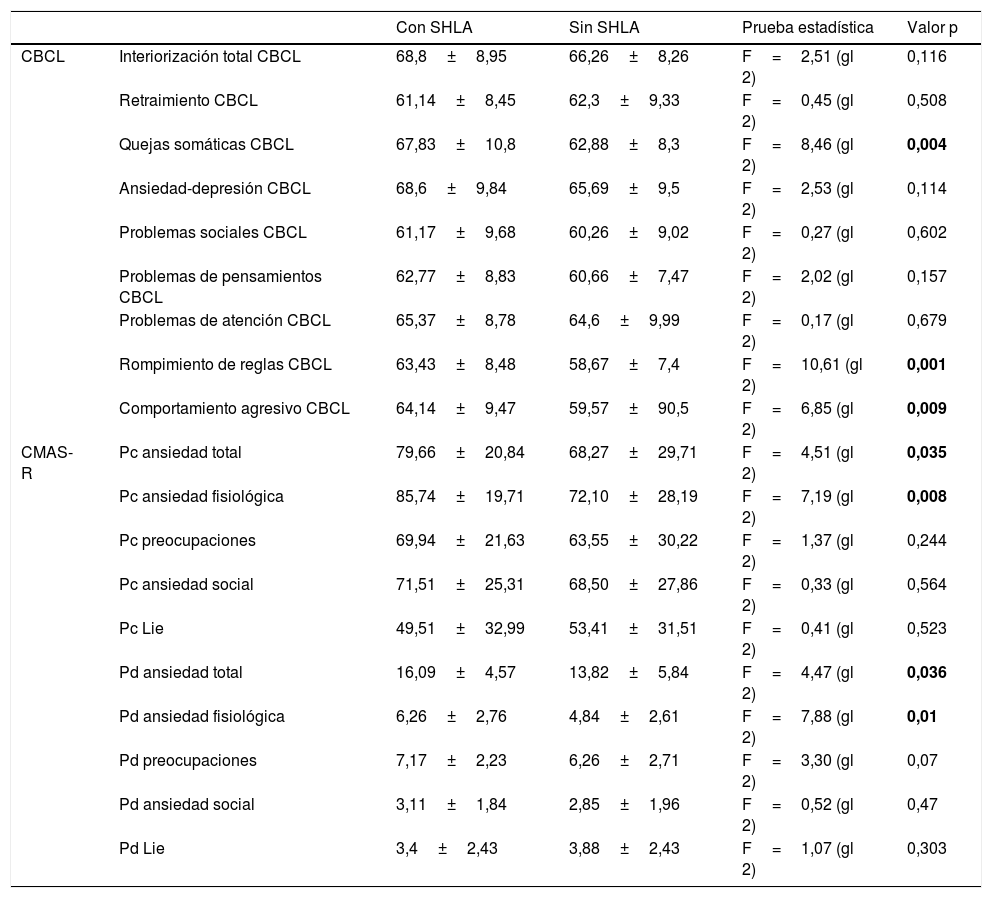
El grupo con SHLA obtuvo puntuaciones significativamente más altas en la subescala de quejas somáticas de CBCL (F=8,46 [gl 2]; p=0,004) y, a pesar de que también fueron más altas las puntuaciones de la subescala de depresión por ansiedad de CBCL, las diferencias entre los grupos no fueron estadísticamente significativas (consúltense más detalles en la tabla 4). No se encontraron diferencias significativas entre los grupos en las subescalas siguientes de CBCL: problemas sociales (p=0,602), problemas de pensamiento (p=0,157) y problemas de atención (p=0,679). De manera interesante, el grupo con SHLA obtuvo puntuaciones significativamente altas en las subescalas de CBCL rompimiento de normas (F=10,61 [gl 2]; p=0,001) y comportamiento agresivo (F=6,85 [gl 2]; p=0,009). Al evaluar las diferencias de puntuación entre los grupos, en la escala CMAS-R, advertimos que el grupo con SHLA obtuvo puntuaciones significativamente altas en la escala de ansiedad total (puntuaciones Pd F=4,47 [gl 2]; p=0,036) y la subescala de ansiedad fisiológica (puntuaciones Pd F=7,88 [gl 2]; p=0,01). A pesar de que el grupo con SHLA obtuvo una puntuación más alta en las subescalas de preocupaciones de CMAS-R, la diferencia no alcanzó significación estadística (p=0,07). No se encontraron diferencias significativas entre los grupos en el resto de subescalas (consúltense más detalles en la tabla 4).
Diferencias de puntuación entre los grupos SHLA y no SHLA
| Con SHLA | Sin SHLA | Prueba estadística | Valor p | ||
|---|---|---|---|---|---|
| CBCL | Interiorización total CBCL | 68,8±8,95 | 66,26±8,26 | F=2,51 (gl 2) | 0,116 |
| Retraimiento CBCL | 61,14±8,45 | 62,3±9,33 | F=0,45 (gl 2) | 0,508 | |
| Quejas somáticas CBCL | 67,83±10,8 | 62,88±8,3 | F=8,46 (gl 2) | 0,004 | |
| Ansiedad-depresión CBCL | 68,6±9,84 | 65,69±9,5 | F=2,53 (gl 2) | 0,114 | |
| Problemas sociales CBCL | 61,17±9,68 | 60,26±9,02 | F=0,27 (gl 2) | 0,602 | |
| Problemas de pensamientos CBCL | 62,77±8,83 | 60,66±7,47 | F=2,02 (gl 2) | 0,157 | |
| Problemas de atención CBCL | 65,37±8,78 | 64,6±9,99 | F=0,17 (gl 2) | 0,679 | |
| Rompimiento de reglas CBCL | 63,43±8,48 | 58,67±7,4 | F=10,61 (gl 2) | 0,001 | |
| Comportamiento agresivo CBCL | 64,14±9,47 | 59,57±90,5 | F=6,85 (gl 2) | 0,009 | |
| CMAS-R | Pc ansiedad total | 79,66±20,84 | 68,27±29,71 | F=4,51 (gl 2) | 0,035 |
| Pc ansiedad fisiológica | 85,74±19,71 | 72,10±28,19 | F=7,19 (gl 2) | 0,008 | |
| Pc preocupaciones | 69,94±21,63 | 63,55±30,22 | F=1,37 (gl 2) | 0,244 | |
| Pc ansiedad social | 71,51±25,31 | 68,50±27,86 | F=0,33 (gl 2) | 0,564 | |
| Pc Lie | 49,51±32,99 | 53,41±31,51 | F=0,41 (gl 2) | 0,523 | |
| Pd ansiedad total | 16,09±4,57 | 13,82±5,84 | F=4,47 (gl 2) | 0,036 | |
| Pd ansiedad fisiológica | 6,26±2,76 | 4,84±2,61 | F=7,88 (gl 2) | 0,01 | |
| Pd preocupaciones | 7,17±2,23 | 6,26±2,71 | F=3,30 (gl 2) | 0,07 | |
| Pd ansiedad social | 3,11±1,84 | 2,85±1,96 | F=0,52 (gl 2) | 0,47 | |
| Pd Lie | 3,4±2,43 | 3,88±2,43 | F=1,07 (gl 2) | 0,303 |
CBCL: Child Behavior Checklist; CMAS-R: Children Manifested Anxiety Scale; gl: grados de libertad; Pc: puntuación de percentiles; Pd: resultados directos. Valores expresados como, media ± DE.
Se realizaron análisis de regresión múltiple para identificar el grupo de variables significativamente relacionadas con la pertenencia a los grupos de ansiedad y SHLA.
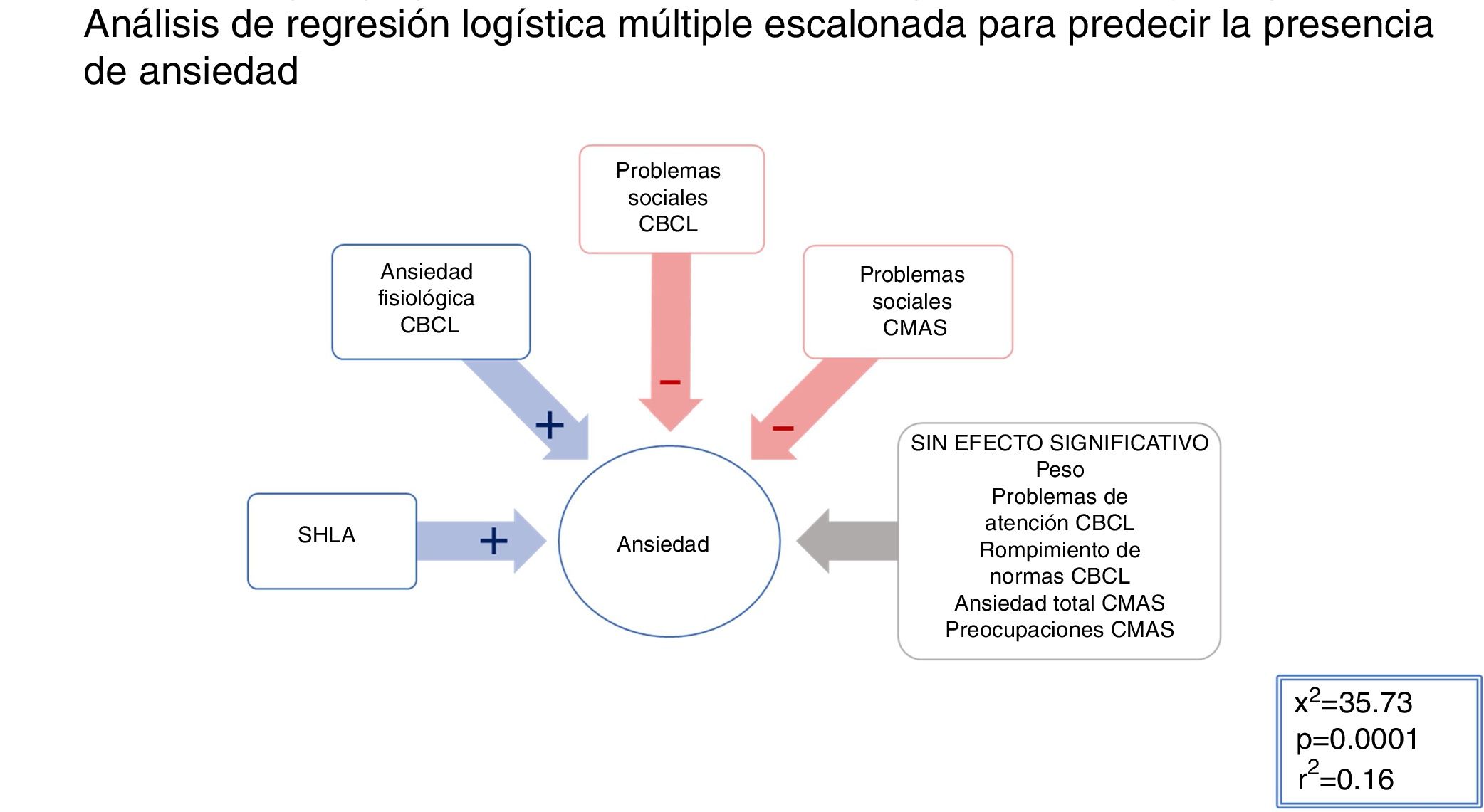
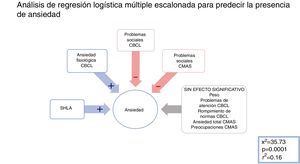
AnsiedadEn un modelo escalonado mixto, se incluyeron todas las variables significativas en la comparación entre los grupos con ansiedad y sin ansiedad (consúltense más detalles en las tablas 1 y 2), con un umbral de p 0,25 para la introducción o eliminación de las variables (χ2=35,73; p <0,001; r2=0,16). La presencia de SHLA (x2=7,1; p=0,008) y las puntuaciones de ansiedad fisiológica de CMAS-R (χ2=4,45; p=0,035) obtuvieron un signo beta positivo, lo cual significa una asociación positiva con la variable dependiente. Por el contrario, el comportamiento agresivo de CBCL (χ2=11,23; p <0,001) y los problemas sociales de CBCL (χ2=4,38; p=0,036) fueron seleccionados con un signo beta negativo, lo cual significa una asociación negativa con la variable dependiente (véanse más detalles en la figura 1). Por tanto, la presencia de hiperlaxitud articular y ansiedad fisiológica, y la ausencia de comportamiento agresivo y conflictos sociales predijeron significativamente la pertenencia al grupo con ansiedad en esta muestra.
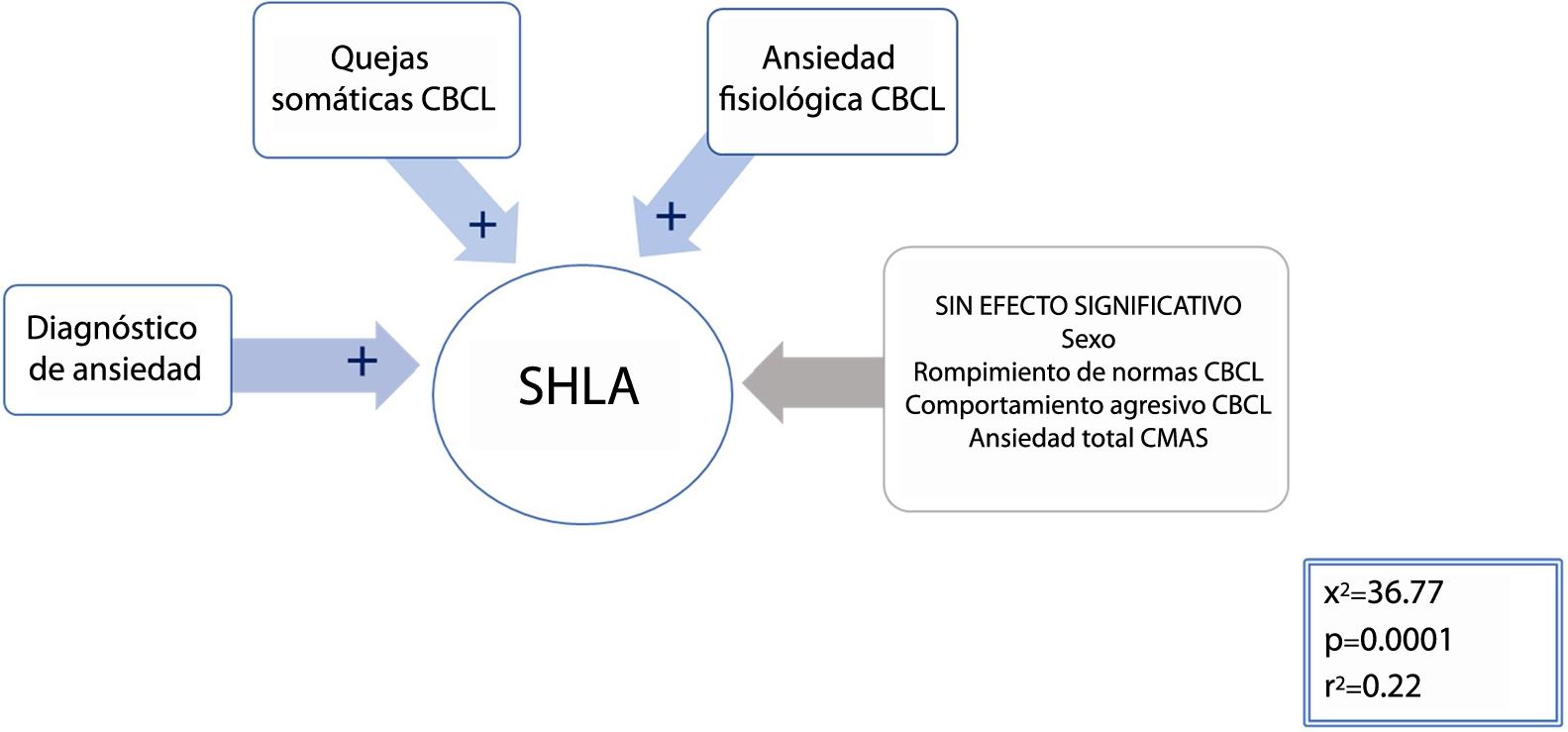
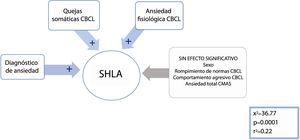
Hiperlaxitud articularEn un modelo escalonado mixto, se incluyeron todas las variables significativas en la comparación entre los grupos con hiperlaxitud y sin hiperlaxitud (consúltense más detalles en las tablas 3 y 4), con un umbral de p 0,25 para la introducción o eliminación de las variables. La ecuación resultante (χ2=36,77; p <0,001; r2=0,22) seleccionó las variables siguientes con signo beta positivo: diagnóstico de ansiedad (χ2=8,77; p=0,0031), quejas somáticas de CBCL (χ2=5,5; p=0,019) y Pd de ansiedad fisiológica de CMAS-R (χ2=4,86; p=0,0275) (véanse más datos en la figura 2). Por tanto, la presencia de un trastorno de ansiedad, quejas somáticas y signos somáticos de ansiedad predijeron significativamente la pertenencia al grupo con SHLA.
DiscusiónEn este trabajo, estudiamos la ansiedad y los síntomas somáticos, junto con los problemas conductuales, con relación al SHLA en una muestra pediátrica, para comprobar si el SHLA puede utilizarse como marcador de la ansiedad en este rango de edad. Utilizamos ambos instrumentos categóricos y dimensionales para captar la ansiedad subumbral, y los síntomas somáticos y conductuales.
Los trastornos del espectro hiperlaxo son comunes en la población pediátrica, oscilando entre el 3 y el 30%39-41, lo cual es similar a nuestros hallazgos. Este espectro incluye una variedad de trastornos, en los que la hiperlaxitud se entiende como un continuo, abarcando desde el síndrome de hiperlaxitud asintomática (hiperlaxitud articular) hasta el síndrome de Elher Danlos, con fenotipos intermedios tales como el SHLA. Una de las medidas más comúnmente utilizadas para evaluar la hiperlaxitud articular en niños es la puntuación de Beighton42, aunque dicha escala evalúa únicamente la laxitud articular y obvia los síntomas extraarticulares del SHLA. Algunos de estos síntomas extraarticulares en adultos incluyen disautonomía, hernias y prolapsos orgánicos, dolor crónico, contusión fácil y tendencia a la formación de queloides, por destacar algunos25. También se han reportado numerosas manifestaciones extraarticulares del SHLA en niños, incluyendo a modo enunciativo, pero no limitativo, estreñimiento crónico y encopresis, enuresis e infecciones del tracto urinario, mayor extensibilidad de la piel, menor presión arterial sistémica, menores medidas ultrasónicas óseas cuantitativas, síndrome de fatiga crónica, trastornos de la articulación temporomandibular, fibromialgia y retraso en el desarrollo motor grueso43. En el presente estudio, evaluamos el SHLA, la situación multisistémica con SQ-CH, un instrumento validado de autoevaluación que incluye ciertos síntomas extraarticulares, con buena fiabilidad y validez36,37. El SHLA en adultos se diagnostica con puntuaciones superiores a 3, pero en este estudio se adaptaron los puntos de corte a ≥ 4 para considerar la hiperlaxitud articular mayor en poblaciones más jóvenes. Por tanto, para garantizar la valoración adecuada del SHLA, frente a la hiperlaxitud articular únicamente, recomendaríamos que los estudios futuros utilizaran este instrumento. Los síntomas extraarticulares del SHLA son una parte esencial del trastorno, que deberían evaluarse siempre.
Categóricamente, el grupo con ansiedad obtuvo tasas significativamente superiores de SHLA y, por otro lado, el grupo con SHLA obtuvo tasas significativamente superiores de TA. La literatura muestra que el SHLA está asociado a una expresión intensificada de los síntomas de ansiedad26,44,45 y representa un rasgo de factor de riesgo para desarrollar TA, según se refleja en un estudio prospectivo de 15 años de seguimiento46. A pesar de ser diferentes los perfiles CBCL del grupo con ansiedad y el grupo con SHLA, es interesante advertir que ambos obtuvieron puntuaciones superiores en las subescalas de ansiedad total y ansiedad fisiológica de CMAS-R, lo cual subraya la importancia de los síntomas corporales tanto en la ansiedad como en el SHLA. Las puntuaciones del grupo con ansiedad y el grupo con SHLA no fueron significativamente superiores en otras subescalas de ansiedad, tales como ansiedad-depresión y ansiedad social de CMAS-R. Sin embargo, el grupo con SHLA reflejó una tendencia hacia más quejas somáticas, según lo evidencian las puntuaciones significativamente superiores obtenidas en la subescala de quejas somáticas de CBCL. Los análisis de regresión reflejaron que los factores predictivos de pertenecer al grupo con SHLA incluían el diagnóstico de trastorno de ansiedad, tener quejas somáticas y ansiedad fisiológica, reforzando la hipótesis de que los sujetos con SHLA son tendentes a presentar ansiedad con mayores síntomas corporales y quejas somáticas. Una posible hipótesis para estos hallazgos es el hecho de que las personas con SHLA tienen un incremento de la percepción corporal y alteraciones autonómicas y, por tanto, presentan enfermedades y quejas causadas por el estrés y somáticas30. Otra posible explicación es que las personas con SHLA tienen mayor fragilidad en los tejidos estructurales, lo cual se traduce en una mayor tendencia a los traumatismos y a quejas multisistemáticas. Eccles et al. encontraron que los sujetos con SHLA tienen amígdalas de mayor volumen, en comparación con los sujetos sin SHLA47 y, en dicho estudio, los sujetos con SHLA obtuvieron puntuaciones mayores en cuanto a conciencia corporal, lo cual refuerza la teoría de que la percepción corporal desempeña un papel en la interacción entre el SHLA y el volumen amigdalar. A pesar de no haberse realizado estudios para este fenotipo específico, las líneas de investigación futura deberán explorar las intervenciones que aborden no solo los síntomas psicológicos, sino también las quejas físicas y somáticas, incluyendo los enfoques integrados y las psicoterapias innovadoras, junto con la fisioterapia moderna.
Al comparar los grupos con SHLA y sin SHLA, no se encontraron diferencias en cuanto a peso corporal o altura entre los grupos, pero los estudios anteriores apuntan hacia una relación entre el somatotipo ectomorfo (lineal, delgado y normalmente alto) y el SHLA21. Los sujetos adultos con SHLA tienen mayores tasas de trastornos de la alimentación restrictivos o compensatorios, tales como anorexia o bulimia22. En este sentido, Baeza-Velasco et al. propusieron un modelo de trastornos de la alimentación en el SHLA que conjeturó que tanto las características articulares (disfunción de la articulación temporomandibular) como las extraarticulares (problemas gastrointestinales, intolerancias alimentarias) desempeñan un papel en el desarrollo y mantenimiento de estos patrones alimentarios48. Sin embargo, todos esos estudios fueron realizados en poblaciones adultas y, por tanto, basándonos en nuestros hallazgos, estos datos no son aplicables a las poblaciones más jóvenes. Por otro lado, el grupo con ansiedad reflejó menores pesos corporales en comparación con el grupo sin ansiedad. Una revisión de la literatura muestra que a pesar de que la ansiedad puede asociarse a un mayor estatus del peso en niños y adolescentes49, también se ha asociado a trastornos de la alimentación49-52. En este estudio, no evaluamos los patrones o comportamientos alimentarios y, por tanto, no podemos extraer conclusiones sobre la influencia de la ansiedad en los trastornos de la alimentación y el peso. Los estudios futuros deberán caracterizar mejor la influencia de la ansiedad en el desarrollo y mantenimiento de los trastornos de la alimentación, y valorar si el SHLA desempeña un papel en esta asociación, en este rango de edad.
Contrariamente a los hallazgos previos, el grupo con SHLA no reflejó mayores problemas de atención, según lo evidenciado por la similitud de las puntuaciones entre los grupos y los problemas de atención de CBCL. Diversos estudios han encontrado que los individuos con SHLA tienen una mayor frecuencia de TDAH/TDA y ansiedad, en comparación con los individuos sin SHLA en niños53-55 y adultos56,57. Una posible explicación para los hallazgos negativos podría ser el hecho de que medimos la atención con una lista de control conductual en lugar de utilizar una entrevista estructurada, o escalas específicas para medir las características dimensionales de la atención. Además, la puntuación del grupo con ansiedad fue menor en algunas de las medidas conductuales como atención, rompimiento de normas o comportamiento agresivo. De hecho, el análisis de regresión reflejó que la ausencia de comportamiento agresivo y problemas sociales predijo la pertenencia al grupo con ansiedad. Estos hallazgos refuerzan la hipótesis de que el SHLA es un marcador de tipo homogéneo de la ansiedad únicamente y que los estudios futuros deberán clarificar el papel del comportamiento en el fenotipo del SHLA en niños. Como hemos establecido anteriormente, es importante avanzar hacia el enfoque dimensional de la enfermedad, para caracterizar las diferentes formas de la ansiedad, a fin de estudiar y definir la patofisiología subyacente a estas asociaciones.
En resumen, los niños con SHLA tienen mayor frecuencia de TA y tienden a presentar el tipo homogéneo de la ansiedad, que se caracteriza por mayor ansiedad fisiológica (síntomas corporales) y quejas somáticas. Basándonos en estos hallazgos, el SHLA podría utilizarse como marcador para este tipo de fenotipo de ansiedad, en este rango de edad. Esto coincide con otros estudios, que reflejaron que el SHLA puede utilizarse también como marcador para un subtipo de la ansiedad en adultos y en poblaciones mayores. Son necesarios más estudios para clarificar qué papel desempeña el SHLA en la relación entre los TA y los trastornos de la conducta en niños. Estos resultados pueden suponer un avance hacia la comprensión de la asociación entre la hiperlaxitud articular y la ansiedad, pero se precisan nuevos estudios para explorar esta asociación en profundidad.
FinanciaciónEste estudio no ha recibido financiación alguna.
Conflicto de interesesNinguno de los autores tiene conflicto de intereses que declarar.