A pesar de la existencia de tratamientos efectivos basados en la evidencia para el tratamiento del trastorno obsesivo-compulsivo (TOC), el abordaje de esta enfermedad sigue siendo subóptimo. Disponer de una guía terapéutica farmacológica del TOC puede ayudar a mejorar el manejo de la enfermedad en nuestro entorno y contribuir a reducir la carga de la enfermedad para el paciente. Con el patrocinio de la Sociedad Española de Psiquiatría un grupo de expertos ha desarrollado una guía para el tratamiento farmacológico del TOC a partir de algunas guías existentes siguiendo la metodología de la ADAPTE Collaboration. En este artículo se resume el proceso de elaboración de esta guía y las recomendaciones adoptadas por consenso por el grupo elaborador de las guías agrupadas en 5 áreas de interés: tratamiento agudo, duración del tratamiento, predictores de respuesta y síntomas especiales, respuesta parcial a falta de respuesta al tratamiento y poblaciones especiales.
Despite the existence of effective evidence-based treatments for the management of obsessive-compulsive disorder (OCD), the therapeutic approach to this disease remains suboptimal. The availability of a therapeutic pharmacological guideline for OCD could help to improve the management of the disease in our setting and to reduce the burden of disease for the patient. With the sponsorship of the Spanish Society of Psychiatry, a group of experts has developed a guideline for the pharmacological treatment of OCD based on the recommendations of existing guidelines and following the methodology of the ADAPTE Collaboration. This article summarises the process of preparing this guideline and the recommendations adopted by consensus by a guideline panel grouped into five areas of interest: acute treatment, duration of treatment, predictors of response and special symptoms, partial response to lack of response to treatment, and special populations.
A pesar de la existencia de tratamientos efectivos basados en la evidencia para el tratamiento del trastorno obsesivo-compulsivo (TOC), numerosos estudios indican que el abordaje de esta enfermedad sigue siendo subóptimo. Entre los pacientes que reciben asistencia, menos de un 40% reciben una terapia específica para el TOC, y menos de un 10% un tratamiento basado en la evidencia1,2.
Disponer de una guía terapéutica farmacológica del TOC puede ayudar a mejorar el manejo de la enfermedad en nuestro entorno y contribuir a reducir la carga de la enfermedad para el paciente3. Con este objetivo y el patrocinio de la Sociedad Española de Psiquiatría (SEP) un grupo de expertos ha desarrollado una guía para el tratamiento farmacológico del TOC a partir de algunas guías existentes siguiendo la metodología propuesta por la ADAPTE Collaboration.
Material y métodosEl método ADAPTEEl desarrollo y actualización de guías de práctica clínica de calidad requiere una inversión de recursos muy importante. Por otra parte, numerosas organizaciones a nivel mundial realizan guías sobre el mismo problema de salud. Con objeto de aprovechar las guías existentes y disminuir la duplicación de esfuerzos se ha propuesto la adaptación como una alternativa eficiente al desarrollo de novo de guías terapéuticas4.
La adaptación de guías es un proceso sistemático que busca respaldar o modificar las guías desarrolladas en un ámbito para su aplicación e implementación en otro distinto. El proceso de adaptación se lleva a cabo en tres fases4: 1) fase de puesta en marcha, en la que se identifican las habilidades y recursos necesarios para llevar a cabo el proceso; 2) fase de adaptación, en la que se seleccionan los temas o preguntas específicas a las que debe dar respuesta la guía, se realiza la búsqueda de guías, se valora su calidad, se seleccionan las guías que se utilizarán como fuente de la evidencia, y se realiza el proceso de recogida y, si procede, la adaptación de las recomendaciones recogidas, y 3) fase de finalización, en la que se obtiene la opinión de decisores afectados por la guía para actualizar y crear el documento final. El manual completo de desarrollo de guías siguiendo el proceso ADAPTE puede consultarse en otros sitios4.
Fase de puesta en marchaEl proyecto fue llevado a cabo por un grupo de expertos seleccionados por la SEP, compuesto por 9 psiquiatras (AI, DS, ER, JB, JMM, JSR, MBG, MPAO y MPGP) con experiencia en el manejo de pacientes con TOC, un farmacólogo clínico (CAG) y un experto en metodología de la investigación (FRV), que se constituyeron como grupo elaborador de la guía (GEG) y establecieron en una primera reunión presencial el alcance y los aspectos clave que debería abordar la guía (tabla 1).
Aspectos clave abordados en la elaboración de la guía para el tratamiento farmacológico del trastorno obsesivo-compulsivo en adultos
| 1. | Tratamiento agudo: Tratamiento psicofarmacológico vs. psicoterapia vs. tratamiento combinado. Eficacia, seguridad y tolerabilidad de los tratamientos psicofarmacológicos |
| 2. | Duración del tratamiento |
| 3. | Predictores de respuesta y síntomas especiales |
| 4. | Tratamiento farmacológico del trastorno obsesivo-compulsivo con respuesta parcial a falta de respuesta al tratamiento: Optimización o sustitución del tratamiento Potenciación Otras opciones terapéuticas |
| 5. | Tratamiento farmacológico del trastorno obsesivo-compulsivo en poblaciones especiales: Pacientes de edad avanzada Embarazadas y en período de lactancia Comorbilidad psiquiátrica |
Se realizó una búsqueda de guías relevantes para el tratamiento farmacológico del TOC en las siguientes fuentes: National Guidelines Clearinghouse, Guidelines International Network, Institute for Clinical Systems Improvement, Canadian Agency for Drugs and Technologies in Health, Canadian Medical Association, New Zealand Guidelines Group, Australian Clinical Practice Guidelines, Scottish Intercollegiate Guidelines Network, National Institute for Health and Care Excellence, Centre for Reviews and Dissemination University of York, American Psychiatric Association Practice Guidelines, World Health Organization, The International College of Psychopharmacology, World Psychiatric Association, European College of Neuropsychopharmacology y World Federation of Biological Psychiatry.
Los criterios iniciales de selección de las guías fueron los siguientes: abarcar el tratamiento farmacológico del TOC y que la población objetivo de la guía incluyera los adultos. Con la búsqueda inicial se encontraron 10 documentos5–14 que se presentan en la tabla 2. Dos de los documentos fueron excluidos de la evaluación dado que no se trataba de guías de práctica clínica12,13. Los 8 documentos restantes seleccionados para la evaluación fueron agrupados en 6 guías: la guía del National Institute for Health and Care Excellence del Reino Unido de 20058 y la actualización de 20137, la guía de la American Psychiatric Association de EE. UU. de 200710 y la actualización de 20139, una guía canadiense de práctica clínica5, la guía de la British Association for Psychopharmacology6, la guía de la World Federation of Societies of Biological Psychiatry14 y un consenso desarrollado por un grupo de expertos internaciones11.
Guías, consensos y otros documentos resultantes de la búsqueda de guías de práctica clínica del trastorno obsesivo-compulsivo
| Guía | Fuente | Enlace/referencia | Año |
|---|---|---|---|
| Canadian clinical practice guidelines for the management of anxiety, posttraumatic stress and obsessive-compulsive disorders | CMA, búsqueda bibliográfica | Katzman MA, Bleau P, Blier P, Chokka P, Kjernisted K, van Ameringen M; Canadian Anxiety Guidelines Initiative Group on behalf of the Anxiety Disorders Association of Canada/Association Canadienne des troubles anxieux and McGill University, Antony MM, Bouchard S, Brunet A, Flament M, Grigoriadis S, Mendlowitz S, O’Connor K, Rabheru K, Richter PM, Robichaud M, Walker JR. Canadian clinical practice guidelines for the management of anxiety, posttraumatic stress and obsessive-compulsive disorders. BMC Psychiatry. 2014;14 Suppl 1:S1. | 2014 |
| Evidence-based pharmacological treatment of anxiety disorders, post-traumatic stress disorder and obsessive-compulsive disorder: A revision of the 2005 guidelines from the British Association for Psychopharmacology | Búsqueda bibliográfica | Baldwin DS, Anderson IM, Nutt DJ, Allgulander C, Bandelow B, den Boer JA, et al. Evidence-based pharmacological treatment of anxiety disorders, post-traumatic stress disorder and obsessive-compulsive disorder: a revision of the 2005 guidelines from the British Association for Psychopharmacology. J Psychopharmacol. 2014;28:403-439. | 2014 |
| Obsessive-compulsive disorder. Evidence Update September 2013 | NICE | Disponible en: https://www.nice.org.uk/guidance/cg31/evidence/evidence-update-194847085 | 2013 |
| Obsessive compulsive disorder (OCD) and body dysmorphic disorder (BDD) (CG31) | GIN, NICE | Disponible en: https://www.nice.org.uk/guidance/cg31/evidence/full-guideline-194883373 | 2005 |
| Practice guideline for the Treatment of Patients With Obsessive-Compulsive Disorder | NGC, GIN, American Psychiatric Association Practice Guidelines, búsqueda bibliográfica | Disponible en: http://psychiatryonline.org/pb/assets/raw/sitewide/practice_guidelines/guidelines/ocd.pdf | 2007 |
| Guideline Watch (march 2013): Practice Guideline for the Treatment of Patients with Obsessive-Compulsive Disorder | American Psychiatric Association Practice Guidelines | Disponible en: http://psychiatryonline.org/pb/assets/raw/sitewide/practice_guidelines/guidelines/ocd-watch.pdf | 2013 |
| Obsessive-compulsive disorder. The role of the GP | Australian Clinical Practice Guidelines | Disponible en: http://www.racgp.org.au/download/Documents/AFP/2013/Sep/201309johnson.pdf | 2013 |
| A 2012 evidence-based algorithm for the pharmacotherapy for obsessive compulsive disorder. | Búsqueda bibliográfica | Stein DJ, Koen N, Fineberg N, Fontenelle LF, Matsunaga H, Osser D, et al. A 2012 evidence-based algorithm for the pharmacotherapy for obsessive-compulsive disorder. Curr Psychiatry Rep. 2012;14:211-219. doi: 10.1007/s11920-012-0268-9. | 2012 |
| Guidelines for the pharmacological treatment of anxiety disorders, obsessive-compulsive disorder and posttraumatic stress disorder in primary care | Búsqueda bibliográfica | Bandelow B, Sher L, Bunevicius R, Hollander E, Kasper S, Zohar J, et al.; WFSBP Task Force on Mental Disorders in Primary Care; WFSBP Task Force on Anxiety Disorders, OCD and PTSD. Guidelines for the pharmacological treatment of anxiety disorders, obsessive-compulsive disorder and posttraumatic stress disorder in primary care. Int J Psychiatry Clin Pract. 2012;16:77-84. doi: 10.3109/13651501.2012.667114. Epub 2012 Apr 30. Erratum in: Int J Psychiatry Clin Pract. 2012;16:242. Int J Psychiatry Clin Pract. 2013;17:76. | 2012 |
| On the pharmacotherapy of obsessive-compulsive disorder: is a consensus possible? | Búsqueda bibliográfica | Todorov C, Freeston MH, Borgeat F. On the pharmacotherapy of obsessive-compulsive disorder: Is a consensus possible? Can J Psychiatry. 2000;45:257-262. | 2000 |
CMA: Canadian Medical Association; GIN: Guidelines International Network; NGC: National Guidelines Clearinghouse; NICE: National Institute for Health and Care Excellence.
Las 6 guías seleccionadas inicialmente fueron evaluadas individualmente por 10 miembros del GEG utilizando la herramienta de evaluación Appraisal of Guidelines for Research and Evaluation II (AGREE II)15. El AGREE II es un instrumento genérico que evalúa el proceso de desarrollo y comunicación de la guía. El instrumento tiene 23 ítems que se responden en una escala de acuerdo de 7 puntos; los 23 ítems se agrupan en 6 dimensiones relacionadas con la calidad: alcance y objetivo, participación de los implicados, rigor en la elaboración, claridad en la presentación, aplicabilidad e independencia editorial. Además, el instrumento incluye una evaluación de la calidad global de las guías y una pregunta respecto si el evaluador recomendaría la guía para su uso, con o sin modificaciones, o no la recomendaría. Todos los revisores utilizaron para su formación en la evaluación de las guías el tutorial propuesto por el AGREE II (Disponible en: http://www.agreetrust.org/resource-centre/agree-ii-training-tools/). El cálculo de la puntuación se realizó de acuerdo a las recomendaciones incluidas en el AGREE II.
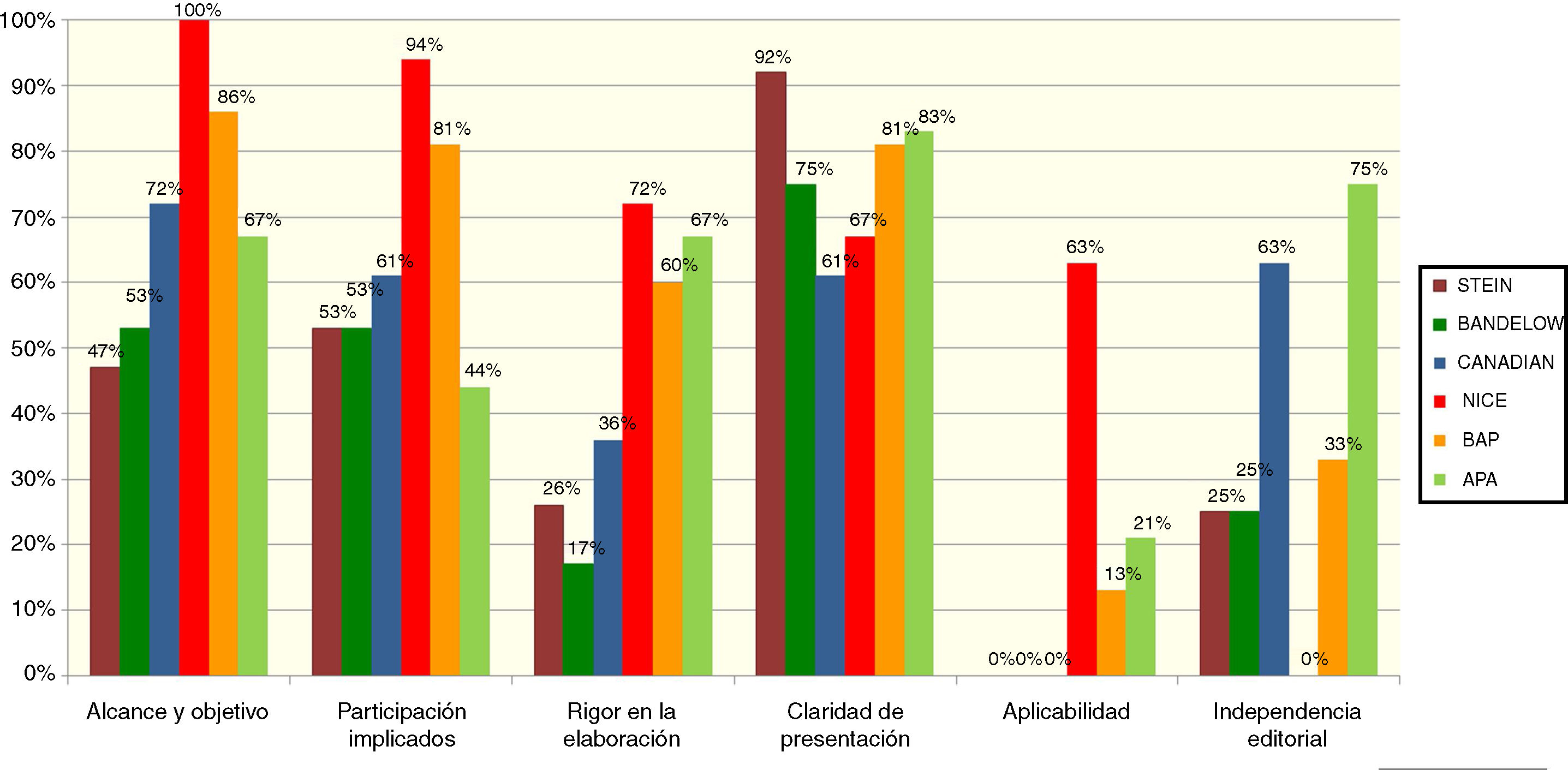
Los resultados de la evaluación de las 6 guías se presentan en la figura 1. En una reunión presencial del GEG se seleccionaron finalmente las 4 guías que, a juicio de los evaluadores presentaban una mayor calidad en función de la puntuación en rigor de elaboración y eran recomendables —con modificaciones— para su utilización. Estas guías fueron la guía del National Institute for Health and Care Excellence del Reino Unido de 20058 y la actualización de 20137 (denominadas a partir de ahora NICE), la guía de la American Psychiatric Association de EE. UU. de 200710 y la actualización de 2013 (denominada a partir de ahora APA)9, la guía canadiense de práctica clínica para el manejo de algunos trastornos de ansiedad (denominada a partir de ahora «canadiense»)5, y la guía de la British Association for Psychopharmacology (denominada a partir de ahora BAP)6.
Evaluación de las guías de práctica clínica inicialmente seleccionadas mediante el instrumento AGREE II.
APA, Practice guideline for the Treatment of Patients With Obsessive-Compulsive Disorder y Guideline Watch (march 2013): Practice Guideline for the Treatment of Patients with Obsessive-Compulsive Disorder9,10; Bandelow, Guidelines for the pharmacological treatment of anxiety disorders, obsessive-compulsive disorder and posttraumatic stress disorder in primary care14; BAP, Evidence-based pharmacological treatment of anxiety disorders, post-traumatic stress disorder and obsessive-compulsive disorder: A revision of the 2005 guidelines from the British Association for Psychopharmacology6; Canadian, Canadian clinical practice guidelines for the management of anxiety, posttraumatic stress and obsessive-compulsive disorders5; NICE, Obsessive compulsive disorder (OCD) and body dysmorphic disorder (BDD) (CG31) y Obsessive-compulsive disorder. Evidence Update September 20137,8; Stein, A 2012 evidence-based algorithm for the pharmacotherapy for obsessive-compulsive disorder11.
Las recomendaciones de las 4 guías fuente (NICE, APA, canadiense y BAP) fueron recogidas por los 10 evaluadores en una matriz de recomendaciones que incluía una por una las recomendaciones concretas incluidas en la guía, la fuente (esto es, la guía de procedencia de la recomendación) y posibles comentarios. Una vez recogidas todas las recomendaciones de las diferentes guías para cada uno de los temas abarcados por esta guía, el GEG se reunió mediante dos teleconferencias y una reunión presencial para discutir las recomendaciones y seleccionarlas en función de la consistencia de la recomendación con la situación de la evidencia actual y su aceptabilidad o aplicabilidad a nuestro contexto. Utilizando un sistema informal de consenso la recomendación fue finalmente adoptada, modificada o rechazada.
Para evaluar la consistencia de la recomendación con la evidencia actual se realizó inicialmente una búsqueda bibliográfica en PubMed, PsychInfo y Cochrane Library de ensayos clínicos aleatorizados o revisiones sistemáticas de intervenciones en TOC publicadas hasta febrero de 2016 y sin fecha límite de inicio. La estrategia de búsqueda se presenta en la tabla 3 y los resultados de la misma están disponibles bajo solicitud.
Estrategia de búsqueda de ensayos clínicos aleatorizados o revisiones sistemáticas de estudios de intervenciones para el trastorno obsesivo-compulsivo
| Pubmed (1.376 refs) |
|---|
| Search, Query, Items found |
| TOC (Mesh) |
| #1, Search (“Compulsive Behavior”[Mesh] OR “Obsessive Behavior” [Mesh] OR “Obsessive-Compulsive Disorder”[Mesh]), 20989 |
| TOC (Mesh)+(words or phrases) |
| #2, Search (“Compulsive Behavior”[Mesh] OR “Obsessive Behavior”[Mesh] OR “Obsessive-Compulsive Disorder”[Mesh]) AND (“checking behavior”[tiab] OR “checking behaviors”[tiab] OR compulsion[tiab] OR compulsions[tiab] OR compulsive[tiab] OR hoarding[tiab] OR obsession[tiab] OR obsessional[tiab] OR obsessions[tiab] OR obsessive[tiab] OR rituals[tiab]),11439 |
| Ensayos clínicos (estrategia Cochrane) |
| #3, “Search randomized controlled trial[pt]”,404220 |
| #4, “Search controlled clinical trial[pt]”,489357 |
| #5, “Search randomized[tiab]”,366746 |
| #6, “Search placebo[tiab]”,172665 |
| #7, “Search clinical trials as topic[mesh: noexp]”,174153 |
| #8, “Search randomly[tiab]”,246514 |
| #9, “Search trial[ti]”,147449 |
| #10, “Search #3 OR #4 OR #5 OR #6 OR #7 OR #8 OR #9”,1009893 |
| #11, “Search animals[mh] NOT humans[mh]”,4172885 |
| #12, “Search #10 NOT #11”,931516 |
| TOC+ensayos clínicos |
| #13, “Search #2 AND #12”,1100 |
| Metaanalisis/revisiones sistemáticas (estrategia utilizada) |
| #14, Search #2 Filters: Meta-Analysis; Systematic Reviews, 296 |
| #15, “Search #2 AND meta-analysis[pt]”,111 |
| #16, “Search #2 AND (metaanalysis[tiab] OR meta-analysis[tiab] OR “systematic review”[tiab] OR cochrane[tiab] OR medline[tiab])”,229 |
| #17, “Search #14 OR #15 OR #16”,368 |
| #18, “Search systematic[sb] AND (#2)”,294 |
| TOC+metaanalisis/revisiones sistematicas |
| #19, “Search #17 OR #18”,368 |
| TOC (ensayos clínicos y metaanálisis/revisiones sistemáticas) |
| #13, OR #19, 1376 |
| Psycinfo (947 refs) |
|---|
| TOC (Mesh) |
| MJSUB.EXACT(“Obsessive Compulsive Disorder”) 9977 |
| (words or phrases) |
| TI,AB(“checking behavior”) OR TI,AB(“checking behaviors”) OR TI,AB(compulsion) OR TI,AB(compulsions) OR TI,AB(compulsive) OR TI,AB(hoarding) OR TI,AB(obsession) OR TI,AB(obsessional) OR TI,AB(obsessions) OR TI,AB(obsessive) OR TI,AB(rituals) 36603 |
| TOC (Mesh)+(words or phrases) |
| MJSUB.EXACT(“Obsessive Compulsive Disorder”) AND (TI,AB(“checking behavior”) OR TI,AB(“checking behaviors”) OR TI,AB(compulsion) OR TI,AB(compulsions) OR TI,AB(compulsive) OR TI,AB(hoarding) OR TI,AB(obsession) OR TI,AB(obsessional) OR TI,AB(obsessions) OR TI,AB(obsessive) OR TI,AB(rituals)) 9754 |
| Ensayos clínicos |
| MJSUB.EXACT(“Clinical trials”) 5586 |
| DTYPE(randomized controlled trial) OR DTYPE(controlled clinical trial) OR TI,AB(randomized) OR TI,AB(placebo) OR TI,AB(randomly) OR TI(trial) 136658 |
| MJSUB.EXACT(“Clinical trials”) AND DTYPE(randomized controlled trial) OR DTYPE(controlled clinical trial) OR TI,AB(randomized) OR TI,AB(placebo) OR TI,AB(randomly) OR TI(trial) 137729 |
| TOC+ensayos clínicos |
| TOC (9754 refs) AND Clinical trials (137729)=765 |
| Metaanalisis/revisiones sistemáticas (estrategia utilizada) |
| TI,AB(metaanalysis) OR TI,AB(meta-analysis) OR TI,AB(systematic review) OR TI,AB(cochrane) OR TI,AB(medline) 44556 |
| TOC+metaanálisis/revisiones sistematicas |
| MJSUB.EXACT(“Obsessive Compulsive Disorder”) AND (TI,AB(“checking behavior”) OR TI,AB(“checking behaviors”) OR TI,AB(compulsion) OR TI,AB(compulsions) OR TI,AB(compulsive) OR TI,AB(hoarding) OR TI,AB(obsession) OR TI,AB(obsessional) OR TI,AB(obsessions) OR TI,AB(obsessive) OR TI,AB(rituals)) AND (TI,AB(meta-analysis) OR TI,AB(meta-analysis) OR TI,AB(systematic review) OR TI,AB(cochrane) OR TI,AB(medline)) 241 |
| MJSUB.EXACT(“Obsessive Compulsive Disorder”) AND (TI,AB(“checking behavior”) OR TI,AB(“checking behaviors”) OR TI,AB(compulsion) OR TI,AB(compulsions) OR TI,AB(compulsive) OR TI,AB(hoarding) OR TI,AB(obsession) OR TI,AB(obsessional) OR TI,AB(obsessions) OR TI,AB(obsessive) OR TI,AB(rituals)) AND Limits (meta-analysis y revisiones sistematicas) 153 |
| Meta-análisis/RS (tw o límites) 241 |
| TOC (ensayos clínicos y metaanálisis/revisiones sistemáticas) |
| TOC (9754 refs) AND Metaanálisis/revisiones sistemáticas (241)=255 |
| Cochrane (686 refs) |
|---|
| TOC (Mesh) |
| #1 MeSH descriptor: [Compulsive Behavior] explode all Trees 440 |
| #2 MeSH descriptor: [Obsessive Behavior] explode all Trees 36 |
| #3 MeSH descriptor: [Obsessive-Compulsive Disorder] explode all Trees 725 |
| #4 (#1 or #2 or #3) 1175 |
| (words or phrases) |
| #5 (checking behavior:ti,ab OR “checking behaviors”:ti,ab OR compulsion:ti,ab OR compulsions:ti,ab OR compulsive:ti,ab OR hoarding:ti,ab OR obsession:ti,ab OR obsessional:ti,ab OR obsessions:ti,ab OR obsessive:ti,ab OR rituals:ti,ab) 1876 |
| TOC (Mesh)+(words or phrases) |
| #6 (#4 and #5) 714 |
| Ensayos clínicos |
| #7 randomized clinical trial:pt 312647 |
| #8 controlled clinical trial:pt 394601 |
| #9 randomized:ti,ab 324787 |
| #10 placebo:ti,ab 163570 |
| #11 randomly:ti,ab 130571 |
| #12 trial:ti 162239 |
| #13 MeSH descriptor: [Clinical Trials as Topic] this term only 34554 |
| #14 (#7 or #8 or #9 or #10 or #11 or #12 or #13) 664113 |
| TOC+ensayos clínicos |
| #15 (#6 and #14) 652 |
| Metaanalisis/revisiones sistemáticas (estrategia utilizada) |
| #16 (metaanalysis or meta-analysis or systematic review*) 60853 |
| #17 MeSH descriptor: [Meta-Analysis as Topic] explode all Trees 581 |
| #18 MeSH descriptor: [Meta-Analysis] explode all Trees 166 |
| #19 (#16 or #17 or #18) 60853 |
| #20 (#6 and #19) 52 |
| TOC (ensayos clínicos y meta-análisis/revisiones sistemáticas) |
| #15 or #20 686 |
Tras la publicación de la guía se recogerán a través de la página web de la SEP las opiniones de los potenciales decisores a los que va dirigida para ser tenidas en cuenta en futuras actualizaciones de la misma.
ResultadosAlcanceQuiénEste consenso es relevante para adultos (18 o más años de edad) diagnosticados de TOC y sus familiares/cuidadores, y para todos los profesionales sanitarios implicados en proporcionarles ayuda, tratamiento o cuidado a nivel de atención especializada de salud mental.
ÁmbitoAtención especializada de salud mental.
Acciones o intervencionesTratamiento farmacológico, solo o en combinación con otras modalidades terapéuticas, del TOC de distinta gravedad y respuesta al tratamiento previo.
RecomendacionesTratamiento agudoTratamiento psicofarmacológico vs. psicoterapia vs. tamiento combinado| Recomendación | Fuente |
|---|---|
| La terapia cognitivo conductual (TCC) y los inhibidores selectivos de la recaptación de serotonina (ISRS) se recomiendan como tratamientos eficaces y seguros de primera línea en el TOC. | APA |
| El utilizar la TCC o un ISRS dependerá de la naturaleza y gravedad de los síntomas del paciente, la naturaleza de cualquier comorbilidad psiquiátrica o médica y su tratamiento, la disponibilidad de la TCC y los antecedentes de tratamientos previos, medicación actual, capacidades y preferencias. La TCC sola, consistente en la exposición y prevención de respuesta (EPR), se recomienda como tratamiento inicial para un paciente que no está muy deprimido, ansioso o gravemente enfermo como para cooperar con esta modalidad de tratamiento, o para un paciente que prefiere no tomar medicación y esté dispuesto a esforzarse en lo que la TCC requiere. | APA |
| El tratamiento combinado debería tenerse en cuenta para pacientes con comorbilidad psiquiátrica para la cual el IRS es eficaz. | APA |
| El tratamiento combinado debería tenerse en cuenta para pacientes que desean limitar la duración del tratamiento con el IRS. | APA |
| En el tratamiento inicial de adultos con TOC, los tratamientos psicológicos de baja intensidad (incluyendo EPR) (hasta 10h de terapia por paciente) se deberían ofrecer al enfermo si su grado de alteración funcional es leve y/o expresa su preferencia por esta estrategia. | NICE |
| En adultos con TOC con alteración funcional leve que no son capaces de implicarse en una TCC de baja intensidad (incluyendo EPR), o para los que el tratamiento de baja intensidad se ha demostrado que es inadecuado, debería ofrecérseles un intento terapéutico con un ISRS o una TCC más intensiva (incluyendo EPR) (más de 10h de terapia por paciente), dado que estos tratamientos parecen mostrar una eficacia similar. | NICE |
| En adultos con TOC con alteración funcional moderada debería ofrecérseles un intento terapéutico con un ISRS o una TCC más intensiva (incluyendo EPR) (más de 10h de terapia por paciente), dado que estos tratamientos parecen mostrar una eficacia similar. | NICE |
| En adultos con TOC con alteración funcional grave debería ofrecérseles tratamiento combinado con un ISRS y una TCC (incluyendo EPR). | NICE |
APA: American Psychiatric Association; BAP: British Association of Psychopharmacology; EPR: exposición y prevención de respuesta; IRS: inhibidor de la recaptación de serotonina (incluye clomipramina y los ISRS); ISRS: inhibidor selectivo de la recaptación de serotonina; NICE: National Institute for Health and Care Excellence; TCC: terapia cognitivo conductual; TOC: trastorno obsesivo-compulsivo.
Eficacia, seguridad y tolerabilidad de los tratamientos psicofarmacológicosSegún señala la guía de la APA, aunque algunos metaanálisis de ensayos clínicos controlados con placebo sugieren una mayor eficacia de clomipramina respecto a fluvoxamina, fluoxetina y sertralina, los resultados de los ensayos clínicos que han comparado de forma directa clomipramina y los inhibidores selectivos de la recaptación de serotonina (ISRS) no apoyan esta impresión9,10. Dado que los ISRS tienen un perfil de efectos secundarios menos problemático que clomipramina, es preferible un ISRS como primer intento terapéutico10. No obstante, debemos tener en cuenta en el seguimiento de algunos pacientes tratados con ISRS y otros nuevos antidepresivos algunos efectos adversos relevantes como el alargamiento del QT16,17 o la aparición de hiponatremia18–20. Por otra parte, varios estudios han evaluado la relación dosis-respuesta con diferentes ISRS21–25 y, de acuerdo a la guía BAP6, existen algunas pruebas de una mayor eficacia de las dosis elevadas de ISRS, aunque con una menor tolerabilidad. En este mismo sentido, la guía de la APA señala también que se puede obtener una respuesta y alivio de los síntomas mayor con dosis que exceden las dosis máximas recomendadas por el fabricante9.
| Recomendación | Fuente |
|---|---|
| Aunque todos los ISRS (incluyendo citalopram y escitalopram) parecen presentar la misma eficacia, el paciente individual puede responder a un tratamiento y no a otro. Para elegir el ISRS el psiquiatra debería considerar la seguridad y aceptabilidad de determinados efectos adversos por el paciente, incluyendo cualquier precaución que aparezca en su ficha técnica, interacciones farmacológicas potenciales, respuesta al tratamiento previo y presencia de comorbilidades médicas generales. | APA |
| Para adultos con TOC el tratamiento farmacológico inicial debería ser uno de los siguientes ISRS: citalopram, escitalopram fluoxetina, fluvoxamina, paroxetina o sertralina (ver contraindicaciones en la tabla 4). | NICE |
| Los profesionales sanitarios deberían ser conscientes del aumento del riesgo de interacciones farmacológicas cuando prescriben un ISRS a un adulto con TOC que está en tratamiento con otras medicaciones. | NICE |
| En un adulto con TOC, si no ha habido respuesta a una pauta completa de tratamiento con un ISRS se debería comprobar si el paciente está tomando la medicación de forma regular y a la dosis prescrita y que no existe interferencia por el alcohol o el abuso de sustancias. | NICE |
| La clomipramina debería considerarse en el tratamiento del adulto con TOC después de intentar al menos con un ISRS y este haya sido ineficaz o mal tolerado, si el paciente prefiere clomipramina, o ha habido previamente una buena respuesta a este fármaco. | NICE |
| Antes de prescribir clomipramina a un adulto con TOC con un riesgo significativo de enfermedad cardiovascular se debería realizar un electrocardiograma y una medición de la presión arterial. Precauciones similares son aplicables a otros antidepresivos, por lo que en pacientes con este tipo de riesgo se debe tener en cuenta las recomendaciones de las correspondientes fichas técnicas. | NICE |
| En pacientes con factores de riesgo cardíacos conocidos, incluyendo hipopotasemia e hipomagnesemia, se deben evitar dosis elevadas de citalopram y los antidepresivos tricíclicos. | BAP |
| En adultos con TOC, si no ha habido respuesta adecuada a la dosis estándar de clomipramina, y no hay efectos secundarios relevantes, se debería considerar un aumento gradual de la dosis en consonancia con la pauta propuesta en su ficha técnica. | NICE |
| Los siguientes fármacos no deberían utilizarse como tratamiento inicial del TOC sin comorbilidad: Antidepresivos tricíclicos distintos de clomipramina Antidepresivos relacionados con los tricíclicos IRSN IMAO Ansiolíticos (excepto con precaución por un periodo corto de tiempo para contrarrestar la activación inicial de los ISRS Antipsicóticos Otros fármacos que no tengan la indicación de TOC | NICE |
APA: American Psychiatric Association; BAP: British Association of Psychopharmacology; IMAO: inhibidor de la monoaminoxidasa; IRSN: inhibidor de la recaptación de serotonina y noradrenalina; ISRS: inhibidor selectivo de la recaptación de serotonina; NICE: National Institute for Health and Care Excellence; TOC: trastorno obsesivo-compulsivo.
Duración del tratamiento| Recomendación | Fuente |
|---|---|
| La duración óptima del tratamiento de continuación es desconocida. | BAP |
| Cuando el tratamiento farmacológico ha sido eficaz se debe mantener durante 1-2 años antes de considerar una retirada gradual. | APA |
| En los pacientes que han respondido al tratamiento agudo previo muestran una ventaja relevante si se mantienen con la medicación activa hasta 12 meses antes de considerar la retirada gradual. | BAP |
| Si el tratamiento se va a continuar por un periodo superior a los 12 meses tras la remisión, se debe revisar periódicamente la necesidad de continuar con el tratamiento. | NICE |
APA: American Psychiatric Association; BAP: British Association of Psychopharmacology; NICE: National Institute for Health and Care Excellence.
Predictores de respuesta y síntomas especialesAunque la búsqueda bibliográfica realizada localizó múltiples trabajos que han evaluado posibles predictores de la respuesta a los distintos tratamientos farmacológicos y no farmacológicos en distintas situaciones clínicas, e incluso se ha propuesto un modelo predictivo de respuesta al tratamiento farmacológico26, la evidencia no es suficiente para realizar ninguna recomendación. Específicamente la guía APA señala que «no existen variables clínicas o demográficas que constituyan predictores suficientemente precisos del resultado del tratamiento que permita su utilización en la selección del fármaco»10. Como se ha señalado en general por otros autores «no es esperable que vayamos a disponer de un marcador único o predecir la respuesta en las distintas entidades psiquiátricas»27.
Tratamiento farmacológico del trastorno obsesivo-compulsivo con respuesta parcial o falta de respuesta al tratamientoLas recomendaciones que se realizan a continuación se refieren al fracaso de un primer intento terapéutico. No existen recomendaciones específicas cuando el paciente no ha respondido a 2 intentos terapéuticos.
Optimización o sustitución del tratamiento| Recomendación | Fuente |
|---|---|
| Con respecto a los inhibidores de la recaptación de la serotonina, la opinión de los expertos apoya el cambio de estrategia terapéutica (sustitución del IRS o potenciación del IRS) tras un ensayo terapéutico de 8-12 semanas, con al menos 4-6 semanas a la dosis más elevada que sea tolerable. | APA |
| Con respecto a aquellos pacientes que no responden al primer ensayo con un IRS, la opinión de los expertos y los resultados de los ensayos apoyan la estrategia de cambiar a un IRS diferente. | APA |
| Cuando se requiere maximizar la eficacia se debe considerar combinar un ISRS o clomipramina con un tratamiento psicológico basado en la evidencia. | BAP |
| Se debe considerar el tratamiento con clomipramina después de un ensayo terapéutico a dosis (tabla 4) y duración adecuados con al menos un ISRS que ha sido ineficaz o mal tolerado, si el paciente prefiere clomipramina, o si existen antecedentes de buena respuesta a este fármaco. | NICE |
| Cuando el tratamiento inicial fracasa se debe considerar la combinación de tratamientos farmacológico y psicológico con evidencia demostrada. | BAP |
| Si no se ha conseguido una respuesta adecuada tras 12 semanas de tratamiento combinado con TCC (incluyendo EPR) y un ISRS, o no ha habido respuesta a un ISRS solo, o el paciente no se ha implicado en la TCC, debería ofrecerse un ISRS distinto o clomipramina. | NICE |
APA: American Psychiatric Association; BAP: British Association of Psychopharmacology; EPR: exposición y prevención de respuesta; IRS: inhibidor de la recaptación de serotonina (incluye clomipramina y los ISRS); ISRS: inhibidor selectivo de la recaptación de serotonina; NICE: National Institute for Health and Care Excellence; TCC: terapia cognitivo conductual.
Además de las recomendaciones anteriores respecto a estrategias de optimización del tratamiento se debe tener en cuenta que algunos pacientes que no responden al tratamiento inicial con un IRS pueden responder simplemente tras un período más largo de tratamiento continuado con la misma medicación9,10. También señalan algunas guías que en algunos pacientes, como aquellos que han tenido una escasa respuesta a los tratamientos previos y toleran bien la medicación, puede ser beneficiosa la utilización de dosis más altas de las recomendadas en la ficha técnica (tabla 4), aunque esto debe hacerse tomando en consideración las circunstancias individuales9,10.
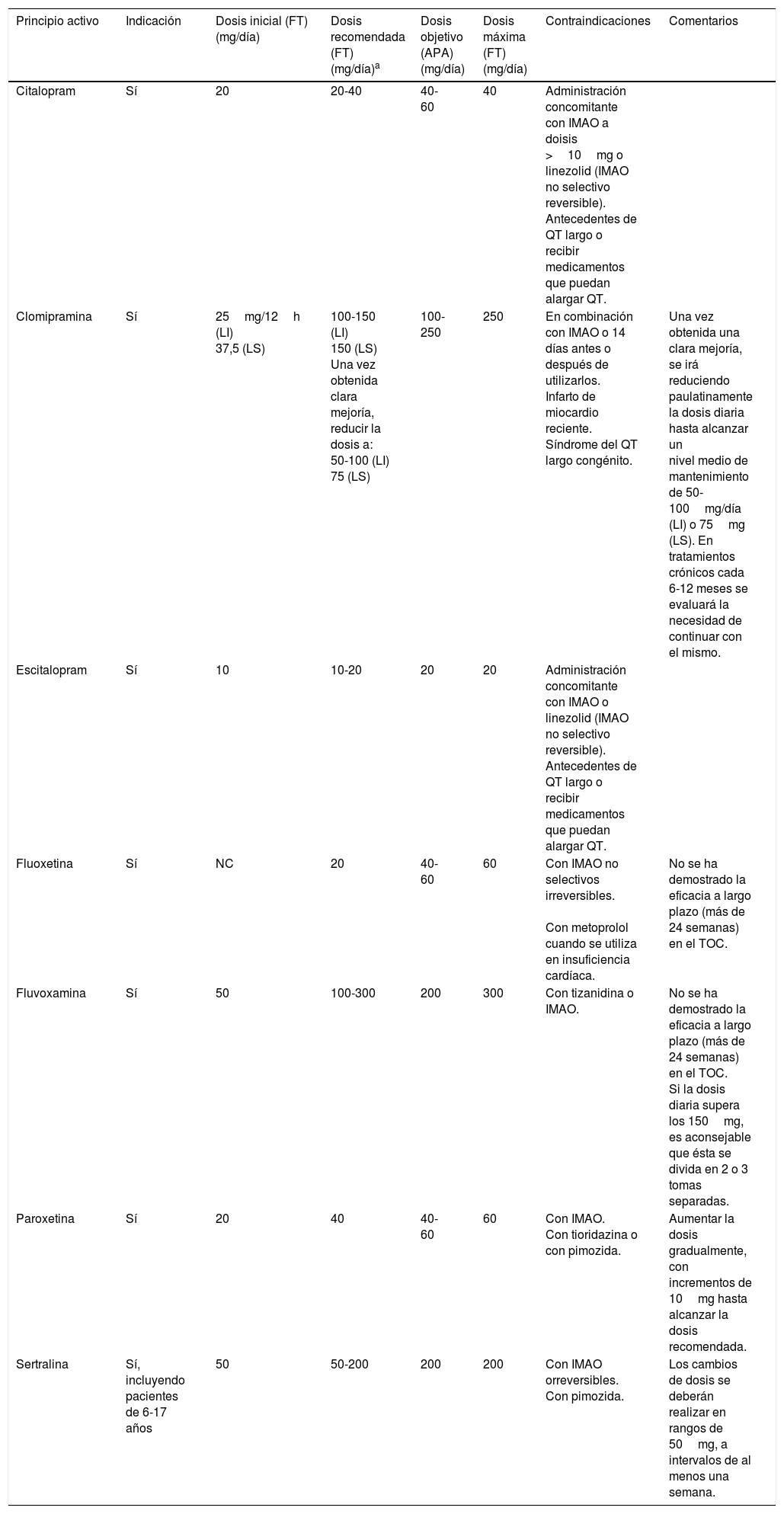
Dosificación y contraindicaciones de los antidepresivos en el trastorno obsesivo-compulsivo
| Principio activo | Indicación | Dosis inicial (FT) (mg/día) | Dosis recomendada (FT) (mg/día)a | Dosis objetivo (APA) (mg/día) | Dosis máxima (FT) (mg/día) | Contraindicaciones | Comentarios |
|---|---|---|---|---|---|---|---|
| Citalopram | Sí | 20 | 20-40 | 40-60 | 40 | Administración concomitante con IMAO a doisis >10mg o linezolid (IMAO no selectivo reversible). Antecedentes de QT largo o recibir medicamentos que puedan alargar QT. | |
| Clomipramina | Sí | 25mg/12h (LI) 37,5 (LS) | 100-150 (LI) 150 (LS) Una vez obtenida clara mejoría, reducir la dosis a: 50-100 (LI) 75 (LS) | 100-250 | 250 | En combinación con IMAO o 14 días antes o después de utilizarlos. Infarto de miocardio reciente. Síndrome del QT largo congénito. | Una vez obtenida una clara mejoría, se irá reduciendo paulatinamente la dosis diaria hasta alcanzar un nivel medio de mantenimiento de 50-100mg/día (LI) o 75mg (LS). En tratamientos crónicos cada 6-12 meses se evaluará la necesidad de continuar con el mismo. |
| Escitalopram | Sí | 10 | 10-20 | 20 | 20 | Administración concomitante con IMAO o linezolid (IMAO no selectivo reversible). Antecedentes de QT largo o recibir medicamentos que puedan alargar QT. | |
| Fluoxetina | Sí | NC | 20 | 40-60 | 60 | Con IMAO no selectivos irreversibles. Con metoprolol cuando se utiliza en insuficiencia cardíaca. | No se ha demostrado la eficacia a largo plazo (más de 24 semanas) en el TOC. |
| Fluvoxamina | Sí | 50 | 100-300 | 200 | 300 | Con tizanidina o IMAO. | No se ha demostrado la eficacia a largo plazo (más de 24 semanas) en el TOC. Si la dosis diaria supera los 150mg, es aconsejable que ésta se divida en 2 o 3 tomas separadas. |
| Paroxetina | Sí | 20 | 40 | 40-60 | 60 | Con IMAO. Con tioridazina o con pimozida. | Aumentar la dosis gradualmente, con incrementos de 10mg hasta alcanzar la dosis recomendada. |
| Sertralina | Sí, incluyendo pacientes de 6-17 años | 50 | 50-200 | 200 | 200 | Con IMAO orreversibles. Con pimozida. | Los cambios de dosis se deberán realizar en rangos de 50mg, a intervalos de al menos una semana. |
APA: American Psychiatric Association; FT: ficha técnica; IMAO: inhibidor de la monoaminoxidasa; LI: liberación inmediataa; LS: liberación sostenida; TOC: trastorno obsesivo-compulsivo.
| Recomendación | Fuente |
|---|---|
| Si no se ha conseguido respuesta a un ensayo completo con al menos un ISRS en monoterapia, un tratamiento combinado de TCC (incluyendo EPR) y un ISRS, y un ensayo completo de clomipramina, se debería considerar la opción de añadir un antipsicótico al tratamiento con el ISRS o clomipramina. La evidencia de eficacia es superior para aripiprazol, risperidona y haloperidol. | NICE |
EPR: exposición y prevención de respuesta; ISRS, inhibidor selectivo de la recaptación de serotonina; NICE: National Institute for Health and Care Excellence; TCC: terapia cognitivo conductual.
Otras opciones terapéuticasDe acuerdo a las guías consultadas, se han evaluado otras opciones terapéuticas que no cuentan con evidencia suficiente para que pueda recomendarse su utilización de forma general; su uso debe considerarse cuando hayan fracasado las opciones terapéuticas recomendadas y después de haberse valorado las circunstancias individuales de cada caso. Entre ellas se encuentran las siguientes:
- •
La combinación de clomipramina con un ISRS, con o sin TCC.
- •
Anticonvulsivantes como carbamazepina, gabapentina, lamotrigina, pregabalina y topiramato.
- •
Antidepresivos inhibidores de la recaptación de serotonina y noradrenalina (IRSN) (venlafaxina), inhibidores de la monoaminoxidasa (IMAO) (fenelzina, tranilcipromina) o mirtazapina.
- •
Moduladores glutamatérgicos como N-acetilcisteína, memantina, riluzol, glicina o ketamina intravenosa.
- •
La utilización de clomipramina intravenosa en pacientes que no hayan respondido a clomipramina por vía oral.
- •
Estimulantes como d-anfetamina.
- •
Otros fármacos como ondansetron, granisetron, pindolol, celecoxib, morfina o tramadol.
- •
La estimulación cerebral profunda (deep brain stimulation) de ciertas dianas cerebrales (por ejemplo, núcleo accumbens, núcleo subtalámico, etc.) es un tratamiento físico que puede considerarse en aquellos pacientes con TOC resistente a múltiples ensayos farmacológicos y a la TCC. Los casos deben evaluarse siempre de manera individualizada y sopesando bien el riesgo-beneficio de la intervención.
- •
La neurocirugía (por ejemplo, cingulotomía) puede considerarse en aquellos pacientes con TOC resistente a múltiples ensayos farmacológicos y a la TCC. Los casos deben evaluarse siempre de manera individualizada y sopesando bien el riesgo-beneficio de la intervención, ya que los efectos adversos que pueden aparecer a menudo son de naturaleza irreversible.
No existe evidencia que permita realizar ninguna recomendación específica para el tratamiento del TOC en el paciente de edad avanzada. No obstante, la experiencia con el tratamiento psicofarmacológico en otras áreas de la psiquiatría permite sugerir el iniciar el tratamiento a dosis más bajas e incrementar la dosis de manera más gradual que en adultos jóvenes10,14. Por otra parte, en el manejo del tratamiento psicofarmacológico de estos pacientes se debe tener presente la posible alteración de la función renal y sus implicaciones en la dosificación. Finalmente, en estos pacientes hay que considerar la frecuente utilización de otros fármacos para el tratamiento de enfermedades concomitantes y, por tanto, la posibilidad de interacciones farmacológicas10,14.
Embarazadas y en período de lactanciaLa guía de la APA señala que «tomar la decisión de iniciar o interrumpir un tratamiento psicofarmacológico durante el embarazo o la lactancia requiere hacer una evaluación de la relación del beneficio riesgo, pero sin disponer de información completa»10. En esa evaluación, como señala la guía canadiense, se debe tener en cuenta el riesgo de no tratar14. Por tanto, no es posible realizar ninguna recomendación específica al respecto.
La British Association for Psychopharmacology ha publicado recientemente una guía de consenso sobre el manejo de psicofármacos durante el embarazo y el posparto28; en la tabla 5 incluimos un resumen de las recomendaciones de esta guía que hemos considerado más destacadas en relación a los trastornos de ansiedad y resaltando las referentes a antidepresivos, al tratarse de los fármacos de primera elección en el TOC.
Recomendaciones de la British Association for Psychopharmacology para el tratamiento de los trastornos de ansiedad durante el embarazo y potparto
| Área de interés | Recomendaciones |
|---|---|
| Manejo de los trastornos de ansiedad | El impacto de la ansiedad no tratada durante el embarazo es significativo. Existe incertidumbre respecto a si el tratamiento reduce los riesgos a largo plazo para el niño, pero esto no debe ser una razón para no tratar si los síntomas maternos están afectando al bienestar de la madre. |
| Las decisiones respecto a cambiar o comenzar un tratamiento deben realizarse a nivel individual: | |
| Si la enfermedad está causando un sufrimiento o trastorno grave puede requerirse tratamiento farmacológico. | |
| Para elegir la medicación se deben tener en cuenta los antecedentes terapéuticos de la mujer y, especialmente si no ha recibido tratamientos previos, las recomendaciones terapéuticas para pacientes que no están embarazadas. | |
| Dado el importante volumen de datos respecto a su seguridad en el periodo perinatal, los ISRS son también el tratamiento de primera línea para los trastornos de ansiedad antes de la concepción y antenatalmente. | |
| Se debe revisar de forma regular la necesidad del tratamiento y este debe utilizarse por el periodo más corto que se requiera. | |
| Discusión de los riesgos y beneficios de los psicofármacos | Las mujeres deben de ser conscientes de los riesgos conocidos o potenciales de la medicación, sino también de las pruebas que existen de que dejar sin tratar su enfermedad puede asociarse con un aumento de los efectos adversos para la mujer, su embarazo o para el niño. |
| Beneficios y daños asociados a la utilización de antidepresivos | La mayoría de los datos sobre los efectos de los antidepresivos están influenciados por factores de confusión no controlados, incluyendo el impacto de la propia enfermedad. |
| Cuando se estudian como grupo, los antidepresivos pueden tener un pequeño efecto sobre los resultados del embarazo (edad gestacional, puntuación Apgar), pero estos pueden ser debidos a confusión residual y además pueden carecer de relevancia clínica. | |
| Los antidepresivos que inhiben la recaptación de serotonina pueden asociarse a un aumento del riesgo de hemorragia postparto, aunque la magnitud y la relevancia clínica de este riesgo es incierta. | |
| Ha habido cierta preocupación respecto a la asociación de malformaciones cardíacas congénitas con la exposición intrauterina a los antidepresivos, principalmente ISRS y posiblemente en concreto con paroxetina. Sin embargo, este podría no ser el caso una vez se tienen en cuenta todos los confusores. | |
| Aunque existe un riesgo aumentado de hipertensión pulmonar persistente del recién nacido en niños que has sido expuestos intrauterinamente a ISRS, el riesgo absoluto es bajo. |
Fuente: Basado en la referencia McAllister-Williams et al.28.
| Recomendación | Fuente |
|---|---|
| Se debe realizar un seguimiento y control cuidadoso y frecuente por parte de los profesionales sanitarios de los adultos más jóvenes o de aquellos pacientes que se considera que tienen un riesgo aumentado de suicidio. En pacientes con depresión mayor comórbida los ISRS y los IRSN han demostrado ser eficaces en la mejoría de ambos trastornos. | NICE Canadian |
IRSN: inhibidor de la recaptación de serotonina y noradrenalina; ISRS: inhibidor selectivo de la recaptación de serotonina; NICE: National Institute for Health and Care Excellence.
DiscusiónLa guía de recomendaciones para el tratamiento farmacológico del TOC en adultos que hemos desarrollado constituye la primera guía desarrollada en España con este objetivo. Sin embargo, esta guía tiene algunas limitaciones que comentamos a continuación.
Su desarrollo se ha basado en las recomendaciones provenientes de otras guías desarrolladas en otros ámbitos, fundamentalmente de países anglosajones, cuya aplicabilidad, a excepción de la NICE, fue juzgada como baja durante el proceso de evaluación de las guías. A este respecto hay que comentar que uno de los objetivos del grupo de expertos implicados en el desarrollo de estas guías fue incluir aquellas recomendaciones que eran aplicables a nuestro ámbito. El rigor de una de las guías seleccionadas —la canadiense— fue juzgado como bajo por este grupo de expertos; no es de extrañar, por tanto, que tan solo se haya incluido una recomendación proveniente de esta guía.
Esta guía no abarca aspectos relevantes del manejo del TOC, en especial la psicoterapia, más que en lo que se refiere a la selección del tratamiento inicial; en nuestro medio se han realizado algunas iniciativas de guías psicoterapéuticas29. Otros aspectos del tratamiento como la utilización de terapias físicas sobre las que se acumulan pruebas de su utilidad30–32, aunque se mencionan en este documento, no han sido objeto de revisión, pero deben ser tenidas en cuenta por el especialista en el manejo de este trastorno.
A lo largo de la exposición de recomendaciones también ha quedado claro que existen múltiples aspectos del manejo farmacológico del TOC sobre los que las evidencias son muy limitadas y no permiten hacer ninguna recomendación específica; estos incluyen la personalización del tratamiento a través de la utilización de factores predictivos, la utilización en poblaciones especiales como ancianos o el manejo durante el embarazo.
Finalmente, hay que señalar que los beneficios potenciales de una guía de práctica clínica dependen de su calidad, diseminación e implementación33,34. La diseminación se pretende realizar a través de una publicación de acceso no restringido y por parte de la SEP entre sus miembros. Sin embargo, queda pendiente el desarrollo de actividades de implementación de la guía y evaluación de los resultados de esa implementación.
ConclusionesA pesar de las limitaciones mencionadas, esperamos que esta guía pueda ser de utilidad para los psiquiatras que ejercen en España y, como era el objetivo inicial, pueda mejorar el manejo de la enfermedad en nuestro entorno y contribuir a reducir la carga de la enfermedad para el paciente.
FinanciaciónLa elaboración de esta guía ha sido patrocinada y financiada por la Sociedad Española de Psiquiatría.
Conflicto de interesesEl Dr. Menchón ha recibido becas de investigación de la institución Medtronic, AB Biotics; becas de viaje de Servier y honorarios de Janssen como ponente. El Dr. Bobes ha recibido becas de investigación, ha sido consultor, asesor o ponente en los últimos cinco años de: AB-Biotics, Acadia Pharmaceuticals, Angelini, Casen Recordati, D&A Pharma, Exeltis, Gilead, GSK, Ferrer, Indivior, Janssen-Cilag, Lundbeck, Mundipharma, Otsuka, Pfizer, Reckitt-Benckiser, Roche, Servier, Shire y Schwabe Farma Ibérica; ha obtenido financiación para investigación por parte del Ministerio de Economía y Competitividad —Centro de Investigación Biomédica en Red de área de Salud Mental (CIBERSAM) e Instituto de Salud Carlos III—, Ministerio de Sanidad, Servicios Sociales e Igualdad español - Plan Nacional sobre Drogas y del 7.° Programa Marco de la Unión Europea. El Dr. Álamo ha sido ponente honorario de Adamed, Angelini, Casen-Recordati, Exeltis, Ferrer, Fuinsa, Grunenthal Indivior, Janssen-Cilag, Juste SAQF, Kyowa Kiry, Lundbeck, Mudipharma, Normon, Novartis, Otsuka, Pfizer, Roche, Rovi, Rubió, Servier y Shire; consultor honorario para: Angelini, Casen-Recordati, Janssen-Cilag y Kyowa Kiry Mudipharma Normon. La Dra. García-Portilla es miembro del Consejo asesor de Angeline, European Medicines Agency, Janssen-Cilag; ha recibido becas de investigación del Instituto de Salud Carlos III, Janssen-Cilag y Lundbeck; ha participado en ponencias de: Janssen-Cilag, Lundbeck, Otsuka y Pfizer. La Dra. Ibáñez ha recibido becas y ha sido ponente o asesora para: Bristol-Myers Squibb, Lundbeck, Otsuka Pharmaceutical SA y Servier. El Dr. Bousoño ha sido ponente honorario para: Lundbeck, Servier, Exeltis, GlaxoSmithKline, Pfizer y Otsuka; ha recibido becas de viaje de: Lundbeck, Servier, Exeltis, GlaxoSmithKline, Pfizer y Otsuka. La Dra. Saiz-González ha participado como conferenciante o experto para: Otsuka, Janssen y Pfizer. El Dr. Saiz-Ruiz ha participado como conferenciante o experto para Adamed, Lundbeck, Servier, Neurofarmagen, Otsuka, Indivior, Schwabe y Janssen; ha recibido ayudas para investigación de Agencias Públicas (CIBERSAM; FIS; CAM; Universidad de Alcalá), Fundación Canis Majoris, Lundbeck, Janssen, Medtronic y Ferrer.
Los autores agradecen a Fernando Rico-Villademoros (COCIENTE S.L., Madrid) su asesoría metodológica durante todo el proyecto, así como su ayuda editorial en la preparación de este manuscrito. Esta colaboración ha sido financiada por la SEP.