A pesar de las advertencias de numerosas asociaciones profesionales, las benzodiacepinas (BZD) y los hipnóticos Z (Z) son ampliamente prescritos a los ancianos ya que son especialmente susceptibles de padecer insomnio y ansiedad, pero a su vez resultan especialmente sensibles a la aparición de efectos secundarios a dichos medicamentos. En este estudio evaluamos la prescripción de BZD/Z en una muestra de ancianos (≥65) que se presentan en el servicio de urgencias de un hospital por haber sufrido una caída.
MétodosRecogimos información del tipo, número y dosis de los fármacos BZD/Z prescritos y exploramos la presencia de diferencias de género en dicha prescripción.
ResultadosLas BZD/Z habían sido prescritas a un 43,6% de la muestra (n=654), más frecuentemente a las mujeres. El 78,4% de las prescripciones fueron de BZD/Z de vida media corta. La mayoría de los pacientes (83,5%) tomaban solamente un fármaco BZD/Z, pero un 16,5% consumían más de una BZD/Z, sin diferencias de género. Un 58% de los pacientes consumían dosis de BZD/Z más elevadas que las recomendadas para ancianos, siendo la proporción significativamente más elevada para los hombres (70% vs. 53,1%).
ConclusionesAlrededor de un 40% de los ancianos que acuden a un servicio de urgencias por haber sufrido una caída se encontraban tomando BZD/Z. Hemos hallado algunas diferencias de género en la prescripción de BZD/Z, especialmente en la prescripción por encima de la dosis recomendada para ancianos y de fármacos de vida media larga.
Despite cautions by professional associations, benzodiazepines (BZD) and Z hypnotics (BZD/Z) are widely prescribed to older adults who are particularly susceptible to insomnia and anxiety, but who are also more sensitive to drugs adverse events. In this study, we assessed the prescription of BZD/Z drugs in a sample of older adults (≥65) who presented for emergency care after a fall.
MethodsWe collected the type, number and dose of BZD/Z drugs prescribed and explored gender differences in the prescription.
ResultsBZD/Z drugs were prescribed to 43.6% of the sample (n=654) and more frequently to women; 78.4% of prescriptions were for BZD/Z drugs with a short half-life. The majority of patients (83.5%) were prescribed only one type of BZD/Z, but 16.5% had been prescribed multiple BZD/Z drugs, with no gender difference. Doses higher than those recommended for older adults were prescribed to 58% of patients, being the doses significantly higher for men compared to women (70.0% vs 53.1%).
ConclusionsOver 40% of older adults presenting for emergency care after a fall had previously been prescribed BZD/Z drugs. Some important gender differences in the prescription of BZD/Z drugs were seen, especially prescription above the recommended dose and of drugs with a long-half life.
A pesar de las advertencias de las agencias de regulación y de las asociaciones profesionales, una reciente publicación sobre benzodiacepinas (BZD) confirma la eficacia de estas sustancias en el tratamiento de la ansiedad y el insomnio y afirma que los geriatras aceptan su utilización en la población anciana a dosis bajas y utilizando compuestos de vida media corta1. Sin embargo, los efectos beneficiosos de las BZD son a menudo discutidos por sus efectos adversos y por la sobreprescripción en ancianos2,3. Realmente, las prescripciones deben ser personalizadas y los pacientes deben estar informados sobre los riesgos y los beneficios de su medicación1.
Estas decisiones no son fáciles. Los pacientes ancianos son difíciles de tratar ya que a menudo padecen múltiples enfermedades y se encuentran polimedicados4. A su vez, los cambios en el cuerpo y en los órganos debidos al envejecimiento pueden alterar la farmacocinética y farmacodinámica de los fármacos, haciendo a los ancianos más vulnerables a los efectos adversos5. En particular, los fármacos que actúan a nivel del sistema nervioso central incrementan en mayor medida la frecuencia y severidad de los efectos secundarios provocados en ancianos, resultantes a menudo de una disminución del número de neuronas y sus conexiones y al incremento de la permeabilidad de la barrera hematoencefálica6. Las BZD son de los medicamentos más prescritos en ancianos por su eficacia, pero se debe tener precaución ya que su uso y abuso pueden desencadenar efectos secundarios importantes como deterioro cognitivo7, alteraciones motoras, ataxia, caídas8-10 y fallo respiratorio11-13.
Las guías clínicas recomiendan que las BZD y el grupo de fármacos hipnóticos no benzodiacepínicos tipo «Z» (zolpidem, zaleplón, zopiclona) se deben usar a la menor dosis posible y seleccionando los compuestos de vida media corta14,15. Sin embargo, en la realidad, existe evidencia del uso frecuente de BZD/Z en la población geriátrica16, sobre todo en mujeres3.
Las caídas debido al uso de BZD/Z, especialmente en los ancianos, son un efecto adverso serio que a menudo provocan roturas de cadera con un gran impacto sobre la movilidad y la morbimortalidad17,18 del paciente.
La asociación entre el uso de BZD/Z y las caídas en ancianos está claramente establecida, pero se ha investigado menos a fondo sobre las características de los pacientes que sufren caídas y las prescripciones de BZD/Z en este grupo de edad.
Los objetivos del presente estudio son describir el historial previo de prescripción de BZD/Z en una muestra de ancianos que acuden a un servicio de urgencias hospitalarias tras sufrir una caída y valorar las diferencias de género y el tipo, número y dosis de los medicamentos BZD/Z prescritos.
MétodosEn este estudio se recogen los datos de los registros de pacientes ancianos de al menos 65 años que acuden para ser atendidos por una caída en el Servicio de Urgencias del Hospital Universitario de Álava en Vitoria (España) (entra enero y diciembre de 2010). El estudio fue aprobado por el Comité de Ética para la Investigación Clínica de dicho hospital. Se recogió la información de las características sociodemográficas de los pacientes y de su historial previo de consumo de BZD/Z (principios activos y dosis).
Para evaluar si a los pacientes incluidos en el estudio se les había prescrito medicamentos tipo BZD/Z de acción corta o larga clasificamos las prescripciones en 2 grupos: 1) medicamentos con semivida de eliminación muy corta (<20h) (alprazolam, brotizolam, loprazolam, lorazepam, lormetazepam y zolpidem), y 2) medicamentos con semivida de eliminación media o larga (>20h) (bromazepam, clonazepam, clorazepato, diazepam, ketazolam y tetrazepam).
Para evaluar las coincidencias de las dosis prescritas con las dosis recomendadas determinamos la dosis diaria definida (DDD) en pacientes adultos (DDDadultos) y en ancianos (DDDancianos) de 65 años o más, basándonos en las hojas informativas de medicamentos elaboradas por la Agencia Española de Medicamentos y Productos Sanitarios19 y las recomendaciones de la Organización Mundial de Salud20.
Análisis estadísticoEn la población de estudio se calcularon estadísticos descriptivos sobre los datos sociodemográficos y de dosis de BZD/Z: los resultados se mostraron en frecuencias y porcentajes (%) para las variables cualitativas y en medias y desviaciones típicas (DT) para las variables cuantitativas. En las comparaciones entre hombres y mujeres se usó el test de la Chi-cuadrado (χ2) para variables cualitativas y el test t de Student para muestras independientes en el caso de variables cuantitativas (DDDancianos, DDDadultos). Para ver la influencia del género sobre la prescripción de BZD/Z o sobre si la dosis prescrita excedía o no las DDD, se usaron modelos de regresión logística, teniendo como dicotómicas la variable dependiente (e.g., prescripción de BZD/Z: sí vs. no) y también la variable independiente (género), estando el modelo ajustado por la edad. Los resultados fueron expresados en odds ratios (OR) y en intervalos de confianza (IC) del 95% con valores p.
ResultadosSe examinaron los registros médicos de 654 adultos de 65 años o más (230 hombres y 424 mujeres) de los cuales 285 (43,6%) tenían prescrito algún fármaco de tipo BZD/Z durante las 2 semanas previas a acudir al hospital por haber sufrido una caída (83 hombres y 202 mujeres). La edad media de los pacientes atendidos fue de 79,9±8,5 años. Las mujeres eran significativamente mayores que los hombres (80,7±8,4 añost= −3,302; p=0,001).
Entre los 285 pacientes con historial de consumo de BZD/Z, hubo 343 prescripciones de estos fármacos, lo cual supone 1,2 prescripciones por paciente. Algunos pacientes consumían varios fármacos BZD/Z, en concreto: 238 pacientes (83,5%) tomaban un BZD/Z, el 13% (37 pacientes) consumían 2 fármacos BZD/Z, el 3,2% (9 pacientes) 3 BZD/Z y el 0,4% (un paciente) 4 fármacos. No se apreciaron diferencias de género en el número de medicamentos BZD/Z prescritos al mismo tiempo (χ2=0,497; p=0,92).
A las mujeres se les prescribió más frecuentemente las BZD/Z, siendo la diferencia estadísticamente significativa (47,6% de prescripciones en mujeres vs. 36,1% en hombres; χ2=8,097; p=0,004); 243 prescripciones las habían recibido mujeres frente a las 100 de los hombres. Mediante un modelo de regresión logístico observamos que una mayor edad de las mujeres influía en el mayor número de prescripciones, siendo la variable dependiente la existencia o no de prescripción BZD/Z y la variable independiente, el género. Hallamos que el género es estadísticamente significativo, a pesar del ajuste por la edad realizado en el modelo (OR=1,3; p=0,013; IC: 1,094-2,137).
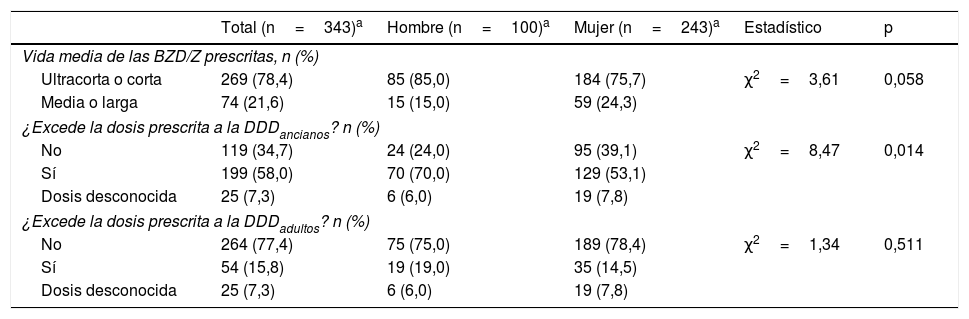
En la tabla 1 detallamos la clasificación según la vida media de los medicamentos BZD/Z (ultra corta/corta o media/larga) y cómo las dosis prescritas se ajustan o no a las DDD recomendadas. Como apreciamos en la tabla 1, el 21,6% de las prescripciones fueron de BZD/Z de vida media o larga, con una tendencia de uso mayor en las mujeres que en los hombres (24,3% vs. 15%; χ2=3,606; p=0,058). Además, el 58% de las prescripciones fueron con dosis superiores a las DDDancianos, con un porcentaje más elevado en los hombres (70%) frente a las mujeres (53,1%) (χ2=8,467; p=0,014). Realizamos un análisis de regresión logístico tomando como variable dependiente la DDDancianos y el género como variable independiente, ajustando por edad, y encontramos que los hombres tienen una probabilidad superior de recibir una prescripción de medicamentos BZD/Z con una dosis superior a la DDDancianos que las mujeres (OR=2,30; p=0,008; IC: 1,210-4,251). Además, 54 prescripciones (15,8%) excedían la DDDadultos, pero en este caso sin diferencias de género.
Tipo y dosis de medicamento BZD/Z prescrito
| Total (n=343)a | Hombre (n=100)a | Mujer (n=243)a | Estadístico | p | |
|---|---|---|---|---|---|
| Vida media de las BZD/Z prescritas, n (%) | |||||
| Ultracorta o corta | 269 (78,4) | 85 (85,0) | 184 (75,7) | χ2=3,61 | 0,058 |
| Media o larga | 74 (21,6) | 15 (15,0) | 59 (24,3) | ||
| ¿Excede la dosis prescrita a la DDDancianos? n (%) | |||||
| No | 119 (34,7) | 24 (24,0) | 95 (39,1) | χ2=8,47 | 0,014 |
| Sí | 199 (58,0) | 70 (70,0) | 129 (53,1) | ||
| Dosis desconocida | 25 (7,3) | 6 (6,0) | 19 (7,8) | ||
| ¿Excede la dosis prescrita a la DDDadultos? n (%) | |||||
| No | 264 (77,4) | 75 (75,0) | 189 (78,4) | χ2=1,34 | 0,511 |
| Sí | 54 (15,8) | 19 (19,0) | 35 (14,5) | ||
| Dosis desconocida | 25 (7,3) | 6 (6,0) | 19 (7,8) | ||
BZD/Z: benzodiacepinas/hipnóticos Z; DDD: dosis definida diaria.
Las BZD/Z más frecuentemente prescritas a dosis mayor que la DDDancianos fueron lormetazepam (91,1% de 112 prescripciones), zolpidem (73,1% de 26 prescripciones) y lorazepam (56,6% de 99 prescripciones), sin diferencias de género.
DiscusiónNuestros resultados muestran que casi la mitad de los ancianos atendidos en los servicios de urgencias tras una caída habían consumido BZD/Z durante las 2 semanas previas, la mayoría medicamentos de vida media corta coincidiendo con las recomendaciones de las guías clínicas14,15. En psiquiatría actualmente se tiende a la medicina de precisión21, pero hasta lograrlo nos basamos en el uso de guías clínicas elaboradas por consensos de expertos. Todavía se prescribe a menudo con base en ensayo-error, pero los medicamentos que son buenos para unos pacientes no siempre funcionan en otros y no hay forma de predecirlo antes de probarlo. A pesar de las recomendaciones de las guías clínicas, un porcentaje relevante de los medicamentos prescritos en este estudio (21,6%) eran de vida media o larga, especialmente en las mujeres (24,3% en mujeres vs. 15% en hombres). Además, el 16,5% de los pacientes recibían dosis superiores a las recomendadas en ancianos, y en el caso de los hombres el 70% de las prescripciones superaban las DDDancianos.
Se desconoce la razón por la que casi un cuarto de las prescripciones en mujeres eran de medicamentos de vida media larga. Los síntomas de ansiedad e insomnio son difíciles de controlar en los ancianos22. Se ha descrito que las BZD de acción ultra corta pueden causar ansiedad23 de rebote, especialmente en la población geriátrica. De ahí que las BZD de vida media larga se puedan usar durante cortos periodos de tiempo para mejorar el control de los síntomas tras el fallo de otros métodos no farmacológicos. Sin embargo, se debe evitar el uso de estas BZD por el riesgo de acumulación y su relación con los efectos adversos24. Incluso, cuando se utilizan durante periodos cortos de tiempo, las BZD de acción larga pueden ocasionar efectos residuales al día siguiente tales como sedación, la cual puede incrementar el riesgo de caídas. Es importante realizar un seguimiento de los ancianos usuarios de BZD de vida media larga, especialmente de las mujeres, que son más propensas a las caídas que los hombres25. Hay otros factores de riesgo de caídas en los ancianos que incluyen la disminución de la masa muscular, la fuerza y el equilibrio26. Los medicamentos BZD/Z también pueden disminuir el equilibrio27 y la fuerza28, aumentando de por sí el riesgo de las caídas en los ancianos. Existe evidencia de que el uso de los medicamentos BZD/Z de vida media larga y durante largo tiempo se asocia a un mayor deterioro del estado físico29 y funcional30 de las mujeres ancianas. Además se debe tener especial cuidado en el tipo, dosis y duración de los medicamentos BZD/Z prescritos en estos pacientes porque pueden influir en el riesgo de sufrir una caída.
Estudios recientes sobre el uso de BZD en ancianos muestran que muchos de los compuestos prescritos (48%) eran compuestos de vida media larga31. Nuestro hallazgo de que el 21,6% de las prescripciones de BZD/Z eran de vida media larga coincide con un estudio americano reciente en el cual el 25% de los adultos que utilizaban BZD estaban usando las de vida media larga32. De acuerdo con un estudio francés de prescripción de medicamentos psicoactivos33, encontramos que la prescripción de BZD/Z era mayor en mujeres que en hombres, independientemente de la edad. Este hallazgo puede atribuirse a que la ansiedad y el insomnio se diagnostican más en mujeres que en hombres34.
Aunque la mayoría de los pacientes en nuestro estudio recibían solo un tipo de medicamento BZD/Z, al menos 2 de cada 10 recibían varias BZD/Z, a pesar de la evidencia de que estas combinaciones no son mejores que la monoterapia35, y además esta práctica está contraindicada en ancianos23. Este hecho podría reflejar dificultades en el control de la ansiedad y del insomnio en los ancianos y sugeriría una infrautilización de intervenciones no farmacológicas36 como la higiene del sueño37 y el uso de terapias cognitivas38 o meditación tipo mindfulness39, que han demostrado su eficacia en el tratamiento del insomnio y de la ansiedad incluso en ancianos.
Nuestros resultados demuestran que los medicamentos BZD/Z se prescriben frecuentemente a dosis mayores que las DDDancianos, sobre todo en las mujeres (70%) pero también en los hombres (58%). En algunos casos, las dosis exceden incluso las DDDadultos. Esta situación coincide con un estudio observacional previo en pacientes ancianos hospitalizados (>75 años) en una unidad de cuidados intensivos, que halló que los hombres recibían dosis más elevadas de BZD (lorazepam) que las mujeres, controlando variables como la edad y gravedad de la enfermedad40. Además, un estudio poblacional de Taiwán demostró que los varones ancianos se asociaban con rangos más altos de continuación de los tratamientos una vez establecidos41. No están claros los motivos por los que se utilizan estos medicamentos BZD/Z a dosis mayores de las recomendadas, especialmente en los hombres. Se puede atribuir a la percepción de que el varón, en caso de agitación, puede ser más agresivo, o a la mayor masa corporal masculina o a las diferencias metabólicas entre hombres y mujeres.
El uso frecuente de las BZD a dosis superiores de las recomendadas es un indicador de la necesidad de adoptar medidas adicionales para disminuir el insomnio y la ansiedad en ancianos. En España, se estima que el 11,4% de la población utiliza BZD, siendo mayor su uso en las mujeres, ancianos y pacientes con alguna enfermedad mental42. Según el proyecto PROTECT-EU, desarrollado en 7 países europeos, incluida España, el ratio de prescripción de medicamentos BZD/Z (n.o de prescripciones) varía de un 5,7 a un 16%, y esos ratios fueron de 1,5 a 2 veces mayores en las mujeres que en los hombres, especialmente en la población anciana43.
Un pequeño estudio aleatorizado mostró que la combinación de BZD (lormetazepam 0,5mg/día) con terapia de higiene del sueño es más eficaz para mejorar la calidad del sueño en ancianos con insomnio que solamente la terapia de higiene del sueño44. Ya que el lormetazepam 1mg puede ocasionar inestabilidad más allá de las 8h en los ancianos45, lo que conlleva un mayor riesgo de caídas, es una buena práctica utilizar dosis menores en ancianos en la medida de lo posible, para mejorar el balance beneficio-riesgo del tratamiento con BZD/Z.
El insomnio crónico y la ansiedad resultan en general difíciles de tratar, especialmente en los ancianos. Un estudio reciente confirma que el uso de medicación psicotrópica, especialmente las BZD, es un factor de riesgo de caídas por sí mismo46, y ese riesgo se asocia generalmente a los efectos acumulativos de las dosis de las BZD usadas en las semanas previas a la caída47. Por todo ello, podría ser un sencillo y eficaz modo de disminuir el riesgo de caídas en los ancianos el uso de la dosis mínima eficaz y evitar la polifarmacia. Nuestros resultados sugieren tener especial cuidado cuando se prescriben medicamentos BZD/Z a las mujeres.
Se han valorado diversas intervenciones para disminuir el uso de medicamentos BZD/Z dado su alto consumo. En algunos pacientes se pueden reducir progresivamente las dosis. La evidencia sugiere que puede ser preciso más de un año para suspender el tratamiento sin síntomas asociados48. Un metaanálisis de ensayos doble ciego concluye que la retirada de BZD es más eficaz combinada con terapias psicológicas49, especialmente con terapia cognitiva conductual si la función cognitiva no está afectada. Las guías clínicas consideran que siempre habrá un grupo de pacientes en quienes no es posible disminuir las dosis de BZD, y estos necesitan una supervisión especial50 incluyendo el uso de estrategias de prevención de caídas y ayudas a la movilidad. Se debe tener especial cuidado en pacientes con enfermedad mental que requieren una evaluación cuidadosa y un óptimo cuidado psicofarmacológico.
Nuestro estudio presenta varias limitaciones a tener en cuenta. Primero, que el diseño transversal del estudio implica que somos incapaces de extraer relaciones causales de los hallazgos. Segundo, los pacientes se incluyen en el estudio al ser atendidos en urgencias y no siempre está claro el diagnóstico subyacente a la prescripción de BZD/Z. Tercero, no podemos asegurar la ingesta de estos medicamentos (más allá de la prescripción) en las 2 semanas previas a la caída. Cuarto, no hay grupo de control. Quinto, el estudio tuvo lugar en un hospital español y puede no reflejar la realidad en otros lugares. Finalmente, es un estudio realizado en un único centro, por lo que la validez externa puede verse amenazada, pero por otro lado el Servicio de Urgencias del Hospital Universitario de Álava cubre la asistencia de la totalidad de la población de la provincia (unos 320.000 habitantes).
En conclusión, encontramos que en España las BZD/Z las usan más del 40% de los ancianos que acuden por caídas a un servicio de urgencias hospitalarias. Se hallan diferencias de género en la prescripción de estos medicamentos en ancianos, con ratios más altos de prescripción en las mujeres y con fármacos de vida media larga. Igualmente, se utilizan dosis más elevadas de las recomendadas en muchos de los pacientes, sobre todo en los varones. Estas prácticas inadecuadas deben reducirse evitando las dosis altas de BZD y el uso prolongado en el tiempo de medicamentos de vida media larga, debido a las características de los ancianos y a la alta morbilidad asociada a las caídas. Es importante, sin embargo, tener presente que es mejor evitar en la medida de lo posible la prescripción de BZD/Z en los ancianos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNinguno.
Este trabajo ha sido financiado por fondos públicos del Gobierno de España. Cofinanciado por fondos FEDER (PS09/02002, EC10-333, PI10/01430, PI10/01746, PI11/01977, PI11/02708, 2011/1064, 1677-DJ-030, EC10-220, PI12/02077, PI13/02252, PI13/00451 and PI14/01900) Fondos Europeos de Desarrollo Regional; El proyecto Mastermind ha sido parcialmente financiado por el programa ICT (ICT PSP) como parte del Programa Marco de Innovación y Competitividad; el proyecto FISTAR ha recibido financiación del Séptimo Programa Marco de la Comisión Europea (N° 604691); financiación local del Gobierno Vasco (2008111010, 2009111047, 2010111170, 2010112009, 2011111110, 2011111113, 2013111162, and KRONIK 11/010); la Fundación Vasca para la Investigación e Innovación Sanitaria (BIOEF); el Centro de Investigación Biomédica en Red de Salud Mental (CIBERSAM); y la Universidad del País Vasco (GIC10/80, GIC12/84). El Servicio de Psiquiatría del Hospital Universitario de Álava ha sido financiado por la Fundación Stanley (03-RC-003). Las citadas fundaciones no tomaron parte en el diseño del estudio, la recolección e interpretación de datos, escritura del manuscrito o en la decisión de presentar el artículo para su publicación.