Este trabajo pretende evaluar la discontinuación del tratamiento con quetiapina en pacientes adolescentes (12–18 años) en un seguimiento naturalístico de 6 meses, así como valorar la influencia de distintos factores demográficos y clínicos sobre la suspensión de quetiapina.
Material y métodosSeguimiento naturalístico a 6 meses de un total de 61 pacientes (39 varones (64,0%) naïve para antipsicóticos que iniciaron tratamiento con quetiapina. La variable dependiente fue la suspensión del tratamiento por cualquier causa (continuación/discontinuación en forma de variable dicotómica). Las variables independientes analizadas fueron: edad, género, raza, tiempo de evolución de enfermedad mental, puntuación GAF al inicio de tratamiento, síntomas adversos en los primeros 15 días de tratamiento, presencia de movimientos involuntarios antes del inicio del tratamiento, y consumo abusivo o dependencia de tóxicos.
ResultadosDe los 61 pacientes que participaron en el estudio, 42 (68,9%) cumplieron el tratamiento con quetiapina durante los 6 meses de tratamiento, mientras que 19 (31,1%) discontinuaron el tratamiento (cualquier causa). La presencia de síntomas parkinsoniformes antes de comenzar el tratamiento constituyó un factor de riesgo para la discontinuación de la medicación (Hazard Ratio=8,3, p=0,007).
ConclusionesLa presencia de sintomatología motora antes de la primera prescripción de antipsicótico influye sobre la continuación/discontinuación de la medicación y, por tanto, sobre la evolución global del caso. Por ello, recomendamos evaluar la presencia de sintomatología motora antes del inicio del tratamiento farmacológico con antipsicóticos.
The aim of this study was to evaluate discontinuation of quetiapine treatment in adolescents (12–18 years) in a 6-month naturalistic follow-up study and to assess the influence of distinct demographic and clinical factors on quetiapine discontinuation.
Material and methodsWe performed a naturalistic 6-month follow-up study in 61 antipsychotic-naïve patients [39 boys (64%)] who initiated quetiapine treatment. The dependent variable was treatment discontinuation for any cause (continuation/discontinuation was a dichotomic variable). The independent variables were age, gender, race, duration of mental illness, Global Assessment of Functioning (GAF) score at treatment initiation, adverse effects in the first 16 days of treatment, the presence of involuntary movements before starting treatment, and abusive consumption or toxic dependency.
ResultsOf the 61 patients participating in the study, 42 (68.9%) complied with quetiapine treatment for 6 months, while 19 (31.1%) discontinued the treatment (for any cause). The presence of Parkinson-like symptoms before starting treatment was a risk factor for discontinuation (Hazard Ratio=8.3, p=0.007).
ConclusionsContinuation/discontinuation of quetiapine was influenced by the presence of motor symptoms before treatment initiation, which therefore affected the patient′s overall prognosis. Consequently, we recommend that the presence of motor symptoms be evaluated before treatment with antipsychotic drugs is started.
Los estudios de seguimiento tras un primer episodio psicótico muestran que hasta el 30–50% de los pacientes sufren una recaída sintomática durante el primer año desde el inicio del tratamiento1,2. Aunque los fármacos antipsicóticos han demostrado ser eficaces en la reducción de las tasas de recaídas en pacientes con primer episodio psicótico2, se estima que, en el primer año de seguimiento, en torno al 40–70% de los pacientes con un primer episodio psicótico abandona la medicación y que otro 20% cumple el tratamiento de manera insuficiente1,3. De hecho, el factor de riesgo más relevante para las recaídas es la suspensión del tratamiento2. Por ello, el tiempo transcurrido hasta la suspensión de la medicación constituye un importante índice de la efectividad antipsicótica, sea cual sea la causa de la suspensión4, siendo el mantenimiento de la medicación antipsicótica un importante factor predictivo de evolución clínica, en especial en las fases iniciales de la enfermedad5. Los estudios sobre adherencia al tratamiento farmacológico en pacientes con primer episodio psicótico han sugerido que en pacientes adolescentes el abandono de la medicación antipsicótica es mayor que en población adulta con enfermedad de larga de evolución1,6,7. Sin embargo, con excepción de unos pocos trabajos8,9, la mayoría de los estudios sobre cumplimiento de medicación antipsicótica se han realizado en población adulta. Por ello, los datos sobre continuación y discontinuación de la medicación antipsicótica en adolescentes resultan muy valiosos, especialmente si ofrecen información sobre variables predictoras de suspensión del tratamiento.
En este trabajo pretendemos evaluar la continuación/discontinuación del tratamiento con quetiapina en pacientes adolescentes (12–18 años) en un seguimiento naturalístico de 6 meses, así como valorar la influencia de distintos factores demográficos y clínicos sobre la suspensión de quetiapina.
MétodosTodos los adolescentes (12–18 años) que iniciaron tratamiento con quetiapina (como único y primer antipsicótico en su vida) en la Unidad de Adolescentes del Hospital General Universitario Gregorio Marañón (HGUGM), entre agosto de 2005 y febrero de 2008, fueron invitados a participar en este estudio naturalístico de 6 meses de seguimiento. Un total de 61 pacientes (39 varones [64,0%], con una edad de 16,3±1,0 años) cumplieron estos requisitos. El estudio fue aprobado por los Comités de Ética y de Investigación Clínica del HGUGM. Todos los representantes legales firmaron un formulario de consentimiento informado antes de la inclusión en el estudio y se obtuvo el asentimiento de los pacientes para el estudio.
La indicación de la prescripción de quetiapina y la dosis administrada fueron determinadas por los psiquiatras según su criterio clínico. Se permitió el uso de medicación adyuvante, excepto con fármacos antipsicóticos distintos de quetiapina. La variable dependiente del estudio fue la discontinuación de quetiapina, por cualquier causa (sea decisión del paciente o del profesional), durante los 6 meses de seguimiento. Los pacientes que informaron al entrevistador de que habían dejado de tomar la medicación durante más de 24h fueron clasificados en el grupo de discontinuación del tratamiento. En aquellos pacientes cuya información resultó poco fiable, el entrevistador verificó las preguntas con un informador adicional (ej.: uno de los padres).
Las variables independientes analizadas fueron: edad, género, raza, tiempo de evolución de enfermedad mental, puntuación GAF al inicio de tratamiento, síntomas adversos en los primeros 15 días de tratamiento (evaluados con la escala UKU)10, movimientos involuntarios antes del inicio del tratamiento (discinesia, acatisia o parkinsonismo; evaluados con la escala AIMS)11, consumo abusivo o dependencia de tóxicos (tabaco, alcohol, cannabis, cocaína, opiáceos, drogas de diseño, evaluado según los criterios DSM-IV), y diagnóstico.
Con el fin de homogeneizar la evaluación diagnóstica se empleó la traducción española de la entrevista semiestructurada K-SADS-PL12, basada en criterios del DSM-IV, en la entrevista inicial y a los 6 meses. Dadas las características de la muestra, los diagnósticos se clasificaron, de forma dicotómica, como trastornos psicóticos (esquizofrenia, trastorno bipolar, trastorno esquizoafectivo, trastorno esquizofreniforme, o trastorno psicótico breve) o no psicóticos (1 paciente con diagnóstico de trastorno obsesivo-compulsivo, y 3 con trastorno de conducta alimentaria).
Análisis estadístico: se utilizaron la media y la desviación estándar (DE) para describir las variables continuas, y las frecuencias y porcentajes para describir las variables discretas. Se realizaron análisis bivariados entre la variable dependiente (continuación/discontinuación) y cada una de las variables independientes. Se aplicó la prueba de χ2 (o test exacto de Fisher cuando fue necesario) para analizar la relación entre las variables discretas. Se utilizó el test U Mann-Whitney para comparar medidas cuantitativas. A continuación se realizó un análisis de regresión de Cox (continuación/discontinuación como variable dependiente; duración del tratamiento hasta discontinuación como variable de tiempo; variables independientes como covariables) para estimar la influencia de las variables independientes en la continuación/discontinuación del tratamiento con quetiapina en los 6 meses de seguimiento. Todas las pruebas estadísticas fueron bilaterales. El nivel de significación se fijó en p<0,05. El examen de los datos se realizó con el programa SPSS para Windows, versión 16.0.
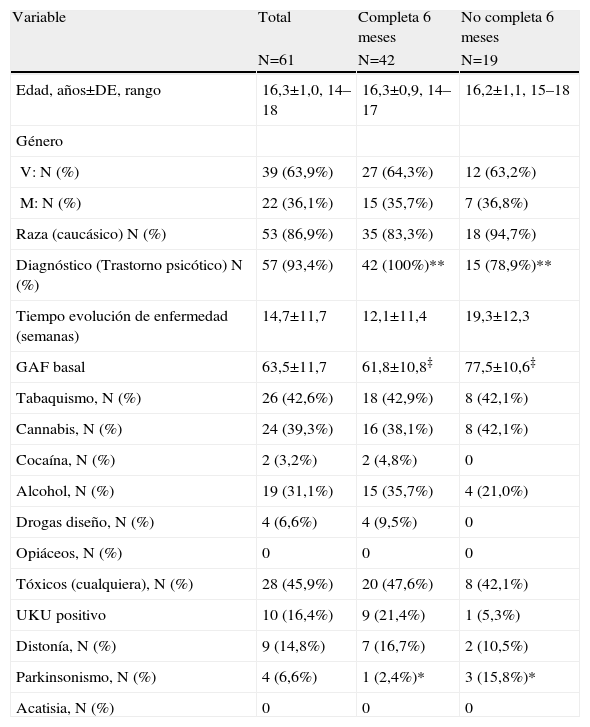
ResultadosDe los 61 pacientes que participaron en el estudio, 42 (68,9%) cumplieron el tratamiento con quetiapina durante los 6 meses de tratamiento, mientras que 19 (31,1%) discontinuaron el tratamiento (por cualquier causa). La tabla 1 resume los hallazgos de los análisis bivariados.
Variables independientes en función de la discontinuación de tratamiento con quetiapina
| Variable | Total | Completa 6 meses | No completa 6 meses |
| N=61 | N=42 | N=19 | |
| Edad, años±DE, rango | 16,3±1,0, 14–18 | 16,3±0,9, 14–17 | 16,2±1,1, 15–18 |
| Género | |||
| V: N (%) | 39 (63,9%) | 27 (64,3%) | 12 (63,2%) |
| M: N (%) | 22 (36,1%) | 15 (35,7%) | 7 (36,8%) |
| Raza (caucásico) N (%) | 53 (86,9%) | 35 (83,3%) | 18 (94,7%) |
| Diagnóstico (Trastorno psicótico) N (%) | 57 (93,4%) | 42 (100%)** | 15 (78,9%)** |
| Tiempo evolución de enfermedad (semanas) | 14,7±11,7 | 12,1±11,4 | 19,3±12,3 |
| GAF basal | 63,5±11,7 | 61,8±10,8‡ | 77,5±10,6‡ |
| Tabaquismo, N (%) | 26 (42,6%) | 18 (42,9%) | 8 (42,1%) |
| Cannabis, N (%) | 24 (39,3%) | 16 (38,1%) | 8 (42,1%) |
| Cocaína, N (%) | 2 (3,2%) | 2 (4,8%) | 0 |
| Alcohol, N (%) | 19 (31,1%) | 15 (35,7%) | 4 (21,0%) |
| Drogas diseño, N (%) | 4 (6,6%) | 4 (9,5%) | 0 |
| Opiáceos, N (%) | 0 | 0 | 0 |
| Tóxicos (cualquiera), N (%) | 28 (45,9%) | 20 (47,6%) | 8 (42,1%) |
| UKU positivo | 10 (16,4%) | 9 (21,4%) | 1 (5,3%) |
| Distonía, N (%) | 9 (14,8%) | 7 (16,7%) | 2 (10,5%) |
| Parkinsonismo, N (%) | 4 (6,6%) | 1 (2,4%)* | 3 (15,8%)* |
| Acatisia, N (%) | 0 | 0 | 0 |
Nivel de significación (comparativo entre el grupo de que completa y el grupo que no completa): *(p<0,05), **(p<0,01), ***(p<0,001), ‡(p<0,1 y ≥0,05).
Todos los pacientes que completaron el seguimiento tuvieron un diagnóstico de psicosis, mientras que 4 pacientes de los 19 (21,1%) que no completaron el seguimiento tuvieron un diagnóstico distinto de psicosis (p=0,007).
Por otro lado, los síntomas parkinsoniformes, evaluados antes de iniciar el tratamiento, aparecieron en el 15,8% de los pacientes que no completaron el seguimiento, pero solo en el 2,4% de los que sí completaron (p=0,021).
El análisis de regresión de Cox mostró que la presencia de síntomas parkinsoniformes antes de iniciar el tratamiento constituyó un factor de riesgo para la discontinuación del tratamiento (Hazard Ratio [HR]=8,3, p=0,007).
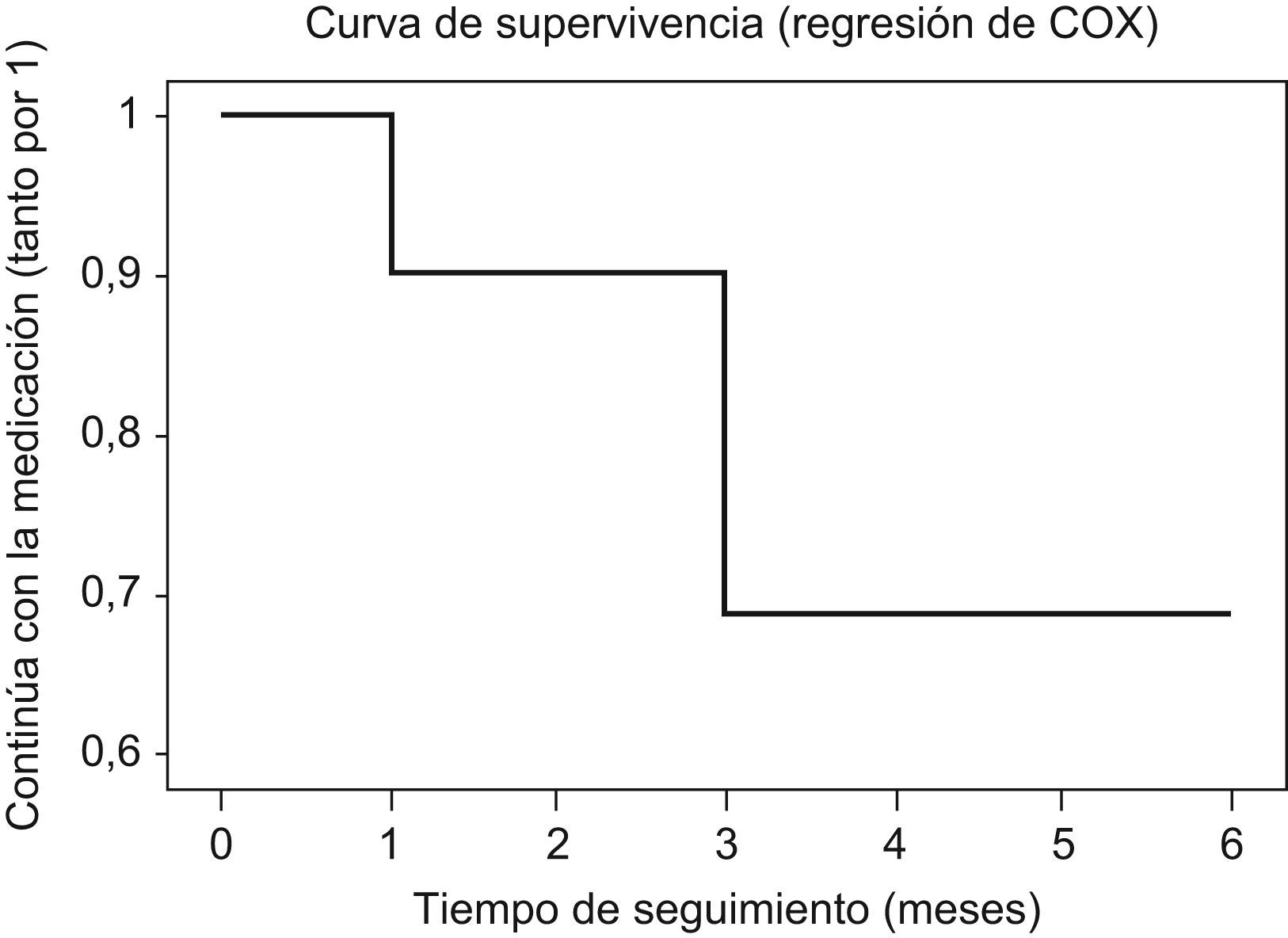
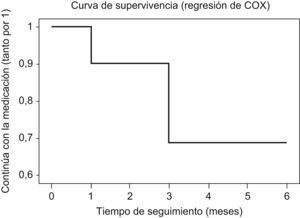
La edad (HR=0,9, p=0,711), el género (HR=1,1, p=0,778), la raza (HR=0,4, p=0,275), la puntuación GAF (HR=1,1, p=0,112), el tiempo de evolución de enfermedad (HR=1,0, p=0,327), la presencia de síntomas adversos (evaluados con escala UKU) (HR=0,3, p=0,256), la presencia de discinesia o acatisia (HR=1,1, p=0,881), el abuso o dependencia de tóxicos (HR=0,8, p=0,790), o el diagnóstico (HR=1,2, p=0,105) no influyeron de forma significativa en la discontinuación del tratamiento. La figura 1 presenta las tasas globales de continuación/discontinuación a lo largo del seguimiento.
DiscusiónUna tercera parte de los pacientes de este estudio discontinuaron el tratamiento con quetiapina en los primeros 6 meses de tratamiento, ya fuera por decisión del paciente o del profesional. Estas cifras de discontinuación del tratamiento antipsicótico son superiores a las de estudios de 3 meses de seguimiento de pacientes con primer episodio de psicosis (19%6 y al 15,4% [datos propios no publicados, Álvarez-Segura et al., enviado]). Sin embargo, nuestros datos de discontinuación del tratamiento con quetiapina se situaron sensiblemente por debajo de las cifras de discontinuación de quetiapina observadas en estudios de seguimiento a 12 meses, tanto en pacientes con psicosis de inicio temprano (70%)3, con primer episodio psicótico (50%)13 o con psicosis de larga evolución (80%)4. La diferencia entre nuestras tasas de discontinuación (31,1% en 6 meses de seguimiento) y la de los estudios a 12 meses puede ser atribuida a la duración del seguimiento. Pero también merece la pena señalar que el seguimiento realizado por el equipo de la Unidad de Adolescentes del HGUGM, con un programa clínico específico, con apoyo psicosocial (terapia de grupo, psicoeducación, visitas frecuentes) pudo contribuir a las menores tasas de discontinuación.
Por otro lado, nuestro estudio ha encontrado que la presencia de síntomas extrapiramidales antes del inicio del tratamiento aumenta en 8,3 veces el riesgo de discontinuación de la medicación durante los 6 meses de seguimiento. Desde hace años es bien conocido que la aparición de parkinsonismo como efecto adverso del tratamiento aumenta el riesgo de abandono de la medicación14. Sin embargo, nuestro hallazgo sugiere que la presencia de este tipo de movimiento involuntario antes del comienzo del tratamiento supone ya un factor de riesgo de discontinuación. Este hallazgo parece contrastar con perfil favorable de efectos secundarios extrapiramidales que presenta la quetiapina15. A este respecto, la ausencia de datos comparativos con otros fármacos supone una importante limitación del estudio. Otro factor limitante destacado es la falta de datos sobre las causas específicas de los abandonos del tratamiento.
En relación al diagnóstico, los 42 pacientes que completaron el seguimiento recibieron un diagnóstico de psicosis, mientras que 4 de los 19 pacientes (21,1%) que no completaron el seguimiento tuvieron un diagnóstico distinto de psicosis. Es decir, ninguno de los 4 pacientes con diagnóstico distinto de psicosis completó el seguimiento. Sin embargo, en el análisis de regresión el diagnóstico no apareció como factor de riesgo de discontinuación. Por supuesto, el reducido tamaño muestral pudo ocasionar un error tipo ii que impidiera detectar diferencias significativas en este punto.
Como conclusión general, nuestros resultados sugieren que la presencia de sintomatología extrapiramidal antes de la primera prescripción de antipsicótico influye sobre la continuación/discontinuación de la medicación y, por tanto, sobre la evolución clínica global. Por ello, recomendamos evaluar la presencia de sintomatología motora antes del inicio de tratamiento farmacológico con quetiapina y probablemente con cualquier fármaco antipsicótico.
FinanciaciónEste trabajo ha sido realizado con financiación económica de Astra-Zeneca.