Introducción
El trastorno delirante (TD) es infrecuente (incidencia estimada de 1-3 nuevos casos/100.000 al año)1 y se caracteriza por presentar un sistema de ideas delirantes, no extrañas, de carácter persistente2. El DSM-IV describe siete tipos diferentes de TD en función del tema predominante de los delirios (persecutorio, celotípico, somático, de grandiosidad, erotomaníaco, mixto y no especificado)2. La baja frecuencia de este trastorno y el hecho de que muchos pacientes con TD no soliciten ayuda psiquiátrica han dificultado su estudio3. Así, hay pocos estudios empíricos sobre el TD, y muchos de ellos se basan en muestras de pequeño tamaño, utilizan criterios diagnósticos diferentes y tienen diseños diversos, con lo que los resultados son contradictorios en cuanto a los parámetros psicosociales y clínicos del TD y a las diferencias entre sus distintos tipos.
Durante la última década, cuatro estudios epidemiológicos del TD han indicado que los casos de TD de mayor prevalencia son los de tipo persecutorio4-7. Cuando el tipo mixto no estaba incluido, Yamada et al4 observaron, en sus 54 casos de TD diagnosticados según los criterios del DSM-III-R, que el tipo persecutorio era el más frecuente (51%), seguido del tipo somático (27,5%). De forma análoga, Maina et al5, con 64 pacientes diagnosticados mediante entrevistas clínicas estructuradas para el DSM-IV, observaron también una prevalencia mayor del tipo persecutorio (54,4%), seguido del tipo somático (17,4%). Hsiao et al6, en un estudio retrospectivo de 86 casos de TD según los criterios del DSMIV, señalaron también que el tipo persecutorio era el más frecuente, aunque con un porcentaje más elevado (70,9%), mientras que el tipo mixto era el segundo más común (14%). Nuestro grupo, en un reciente estudio retrospectivo de carácter descriptivo, en el que se examinaron 370 casos de TD, observó asimismo que el tipo específico más frecuente era el persecutorio (47,4%), seguido del mixto (11,5%)7.
En el metaanálisis de Kendler1 de 1982, así como en la mayoría de los estudios posteriores, se observó que la media de edad de inicio oscilaba entre los 35 y los 45 años4-9. Yamada et al4 indicaron que la edad de inicio más avanzada era en el tipo persecutorio y la más temprana en el tipo somático. Kendler1 observó también que el número de mujeres afectadas era ligeramente mayor que el de varones (con una proporción de mujeres:varones de 1,2:1), mientras que en estudios más pequeños del TD se ha observado una proporción mujeres:varones incluso mayor (de entre 1,9:1 y 3:1)4,5,8. Varios estudios han indicado que la mayor parte de los pacientes con TD estaban casados, tenían empleo, vivían con su propia familia y formaban parte de un grupo de nivel educativo y socioeconómico bajo1,5,9.
Aunque hay muchas teorías acerca de la causa del TD, la evidencia empírica existente al respecto es limitada3,10. Entre los factores de riesgo de posible relevancia para el TD se encuentran la edad de inicio avanzada, el nivel socioeconómico bajo o el aislamiento social1,5, la inmigración11, las deficiencias sensoriales12,13, los rasgos de personalidad premórbidos del cluster A7,14-16 y la transmisión familiar. Esta última es el factor de riesgo mejor documentado. Las familias de los pacientes con TD presentan unas tasas elevadas de celos, suspicacia, trastorno de personalidad paranoide y TD, aun cuando las tasas de esquizofrenia o trastornos del estado de ánimo no son superiores1,17-24. Además, en los últimos años se ha hecho especial hincapié en la importancia de factores orgánicos sutiles, como los traumatismos craneoencefálicos con pérdida del conocimiento premórbidos, el abuso de sustancias premórbido o la edad avanzada, que pueden ser importantes en la inducción de la aparición de un TD25,26. Por lo que respecta a la mayor parte de los posibles factores de riesgo citados, nuestro estudio previo no observó diferencias significativas entre los distintos tipos de TD7.
Diversos autores han descrito una frecuencia elevada (20-53%) de síndrome depresivo en los pacientes con TD5-9. Dos grupos de estudio han comparado la prevalencia de la depresión en los distintos tipos de TD y no han observado diferencias significativas4,7. En esos mismos estudios se observó que las alucinaciones no eran infrecuentes en los pacientes con TD (casi un 15%), y que las más comunes eran las de tipo auditivo no prominentes (9,6-11,6%), seguidas de las táctiles (4,4-5,8%)4,7. Sorprendentemente, hasta donde nosotros sabemos, no se han realizado estudios en los que se haya evaluado la psicopatología psicótica del TD y sus tipos mediante entrevista estructurada estándar para los trastornos psicóticos. Maina et al5 estudiaron la concomitancia de trastornos del eje I del DSM-IV y el TD, y determinaron que un 71,9% de los pacientes presentaban, como mínimo, un trastorno comórbido a lo largo de la vida (y un 31,3% lo presentaba en el momento de la evaluación), principalmente trastornos del estado de ánimo, sobre todo en los casos de TD persecutorio.
La primera consulta psiquiátrica suele tener lugar entre 4 y 6 años después del inicio del trastorno4,5,9. En la mayor parte de los pacientes el inicio es insidioso; en casi un 40% de los casos se identifican factores desencadenantes, y en en el 63-90% de los casos de TD hay un curso crónico ininterrumpido9,27. Por lo que respecta a las características de la evolución del TD, no hay ningún estudio que haya comparado las diferencias entre los distintos tipos de TD. Nuestro grupo ha indicado en un estudio previo que el paciente con TD tiene un bajo grado de funcionamiento psicosocial y que éste es significativamente peor en los casos erotomaníacos y de grandiosidad7.
Esta escasez de estudios descriptivos empíricos y sistemáticos sobre el TD nos brinda una oportunidad única de explorar los correlatos psicosociales y clínicos del TD con el empleo de una muestra relativamente grande y estudiada de manera detallada. Describimos empíricamente y cuantificamos la frecuencia de los tipos de TD y exploramos los parámetros psicosociales del TD y sus tipos, así como sus características clínicas.
Métodos
Muestra
Se seleccionó aleatoriamente una muestra de carácter transversal, formada por 106 individuos con diagnóstico de TD a partir de un registro informatizado de casos de cinco centros de salud mental (CSM) ambulatorios pertenecientes a Sant Joan de Déu-Serveis de Salut Mental (SJD-SSM)7. SJDSSM es una institución de financiación estatal que presta asistencia psiquiátrica completa en centros ambulatorios y hospitalarios y que presta servicio a una población de 607.494 habitantes de un área bien definida del sur de Barcelona (España). Los criterios de inclusión fueron los siguientes: a) estar diagnosticado de TD según el DSM-IV2; b) tener 18 años de edad o más; c) residir en el área de asistencia de los CSM participantes; d) haber acudido al CSM al menos en una ocasión durante los 6 meses previos; f) que el psiquiatra clínico referente aceptara que el paciente participe, y e) que el paciente también aceptara participar. Los criterios de exclusión fueron los siguientes: a) no cumplir la confirmación diagnóstica de TD al aplicar el módulo de psicosis de la entrevista clínica estructurada para trastornos de eje I del DSM-IV (Structured Clinical Interview for DSM-IV Axis I Disorders, SCID-I)28,29, y b) diagnóstico de retraso mental. Seis pacientes rechazaron participar en el estudio, 8 no fueron incluidos porque sus psiquiatras clínicos no aceptaron que participaran y se excluyó a otros 6 por no cumplir la confirmación diagnóstica de TD mediante la aplicación del SCID-I (en 3 de ellos se observó finalmente que cumplían los criterios del DSM-IV para la esquizofrenia, en 1, los del trastorno esquizoafectivo; en 1, los de trastorno psicótico debido a enfermedad médica y en otro caso, los de trastorno psicótico debido a abuso de sustancias). Así pues, se completó la evaluación en 86 pacientes, que forman la muestra final de nuestro estudio. Se proporcionó a todos los pacientes una descripción completa del estudio, y se obtuvo su consentimiento informado por escrito para la participación después de una invitación mediante una carta de su psiquiatra. El estudio fue aprobado por el comité ético del SJDSSM.
Variables e instrumentos de valoración
Diagnóstico de TD. Todos los pacientes fueron evaluados por un estudiante de posgrado licenciado en psicología clínica, adecuadamente formado para la administración de todos los instrumentos del estudio. El diagnóstico de TD se validó con el módulo de psicosis de la Structured Clinical Interview for DSM-IV Axis I Disorder, versión clínica (SCID-I CV)28,29. Los pacientes fueron asignados a uno de los siete tipos de TD del DSM-IV (persecutorio, celotípico, somático, erotomaníaco, de grandiosidad, mixto y no especificado).
Datos sociodemográficos y generales. Se utilizó un inventario sistemático para la obtención de las variables demográficas (edad, sexo, estado civil, nivel de estudios, nivel socioeconómico en función de los ingresos), los antecedentes psiquiátricos familiares de primer y segundo grado, sordera premórbida (definida como una pérdida de la audición que motivara dificultades de comunicación), inmigración premórbida, traumatismos craneoencefálicos con pérdida del conocimiento premórbidos, abuso de sustancias premórbido (según los criterios del DSM-IV), intentos de suicidio, problemas conyugales, episodios de heteroagresividad física hacia personas, problemas legales y encarcelamiento, factores desencadenantes según el eje IV del DSM-IV, edad de inicio del TD, edad de la primera consulta psiquiátrica, forma de inicio (aguda [< 3 meses] o insidiosa [> 3 meses]), tiempo desde el inicio, tipo de curso del trastorno (crónico ininterrumpido o fásico con remisión total) y uso de recursos psiquiátricos (número de ingresos psiquiátricos a lo largo de la vida y visitas en el servicio de urgencias en los últimos 5 años).
Personalidad premórbida. Se utilizó la Standardised Assessment of Personality (SAP)30 para evaluar la personalidad premórbida. La SAP detecta la presencia y el tipo de trastorno de la personalidad, con independencia de la naturaleza de la enfermedad, mediante el empleo de una entrevista semiestructurada breve con un informante (familiar o amigo íntimo). Las preguntas están adaptadas a los criterios de la CIE-10 y el DSM-IV para el diagnóstico de los trastornos de la personalidad. El informante debe conocer al paciente desde al menos 5 años antes del inicio del trastorno y debe estar familiarizado con su comportamiento en una amplia gama de situaciones.
Síntomas psicóticos. Se evaluaron mediante la escala Positive and Negative Syndrome Scale for Schizophrenia (PANSS)31,32. Los antecedentes de síntomas psicóticos se evaluaron con el módulo B (síntomas psicóticos y concomitantes) del SCID-I CV28,29.
Síntomas depresivos. Los síntomas depresivos y su gravedad se evaluaron con la escala Montgomery-Asberg Depression Rating Scale (MADRS)33,34. La MADRS está formada por 10 ítems, a cada uno de los cuales se asigna una puntuación de entre 0 y 6. Los criterios de interpretación de la puntuación total, que va de 0 a 60 puntos, establecen que una puntuación de 7-19 indica una depresión leve; una puntuación de 20-34, una depresión moderada, y una puntuación mayor de 35, una depresión grave.
Funcionamiento cognitivo general. Se evaluó con la Mini-Mental State Examination, versión de 30 ítems (MMSE-30)35,36,
que es una prueba diseñada para detectar el deterioro cognitivo mediante 30 ítems que exploran áreas cognitivas como la orientación temporoespacial, la memoria inmediata, la concentración y el cálculo, la memoria tardía, el lenguaje y la praxis. Una puntuación de 23 o menos se considera indicativa de un posible deterioro cognitivo.
Comorbilidad psiquiátrica. La coexistencia de trastornos psiquiátricos del eje I del DSM-IV y riesgo de suicidio se diagnosticó con la Mini International Neuropsychiatric Interview (MINI) para el DSM-IV37-39.
Funcionalidad. El funcionamiento psicosocial general se evaluó con la escala Global Assessment of Functioning (GAF)40. La escala GAF está formada por un solo ítem de actividad general del paciente que se puntúa en una escala de 100 (actividad satisfactoria) a 1 (expectativa clara de muerte).
Discapacidad. Se evaluó con el Sheehan Disability Inventory (SDI)41,42. El SDI está formado por cinco ítems que se agrupan en las tres escalas siguientes: a) discapacidad, que incluye los primeros tres ítems y evalúa el grado en que los síntomas interfieren en tres dominios de la vida del paciente (trabajo, vida social y vida familiar); b) estrés percibido, que evalúa el grado en que los episodios estresantes y los problemas personales han deteriorado la vida del paciente, y c) apoyo social, que evalúa el apoyo que obtiene el paciente en comparación con el que necesita. Los primeros cuatro ítems se puntúan mediante una escala de Likert que va de 0 (ninguna en absoluto) a 10 (extrema). Los valores de 1 a 3 se consideran "leves", los de 4 a 6 se consideran "moderados" y los de 7 a 9 se consideran "intensos". El quinto ítem se puntúa con una escala porcentual, en la que el 100% significa que los pacientes reciben todo el apoyo que necesitan. Se obtienen tres puntuaciones, una para cada escala. La puntuación de la escala de discapacidad se obtiene sumando las puntuaciones de cada uno de los tres ítems de la escala.
Análisis estadísticos
Se analizaron las características sociodemográficas y clínicas mediante estadística descriptiva (frecuencias, media y desviación estándar). En el análisis según los tipos de TD, se utilizaron pruebas no paramétricas debido al pequeño tamaño muestral de la muestra y a que no se cumplía el supuesto de normalidad. Para analizar las diferencias estadísticas entre las variables cuantitativas y cada tipo de TD, se utilizaron pruebas de la U de Mann-Whitney. La relación estadística entre las variables cualitativas y cada tipo de TD se determinó con la prueba de la χ2. Se utilizó la prueba exacta de Fisher en el caso de tablas de contingencia de 2 × 2 con una frecuencia esperada < 5.
Resultados
Frecuencia de los tipos de TD y correlatos psicosociales
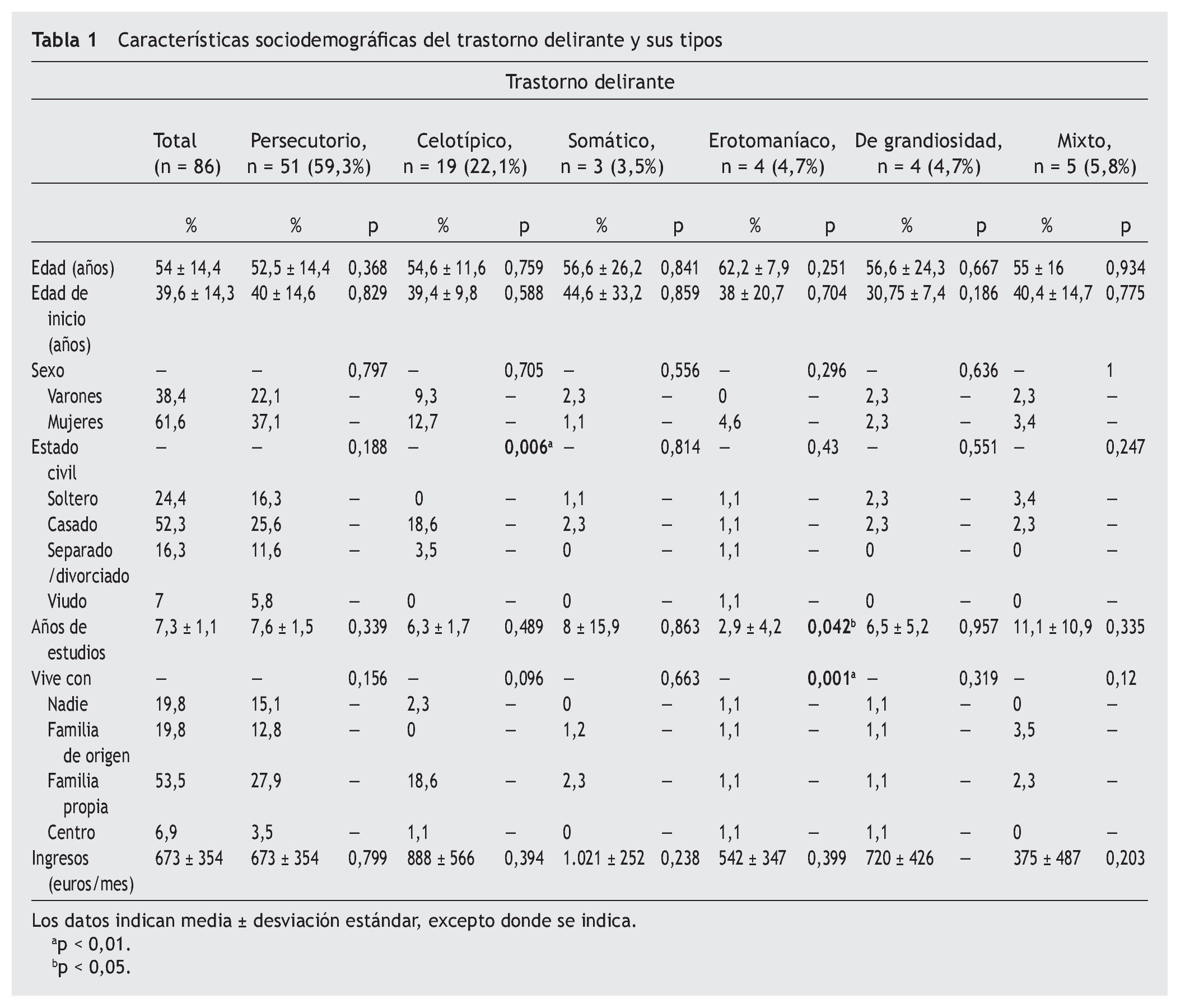
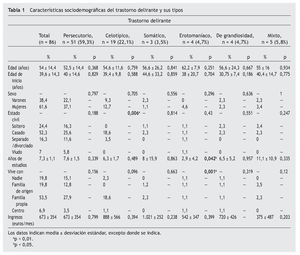
Se dispuso de datos completos de la totalidad de los 86 participantes y todos ellos fueron incluidos en el análisis. El tipo persecutorio fue el más frecuente y se daba en el 59,3% de los casos, seguido del tipo celotípico (22,1%). La media ± desviación estándar de edad era 54 ± 14,4 años y la media de edad de inicio del TD era 39,6 ± 14,3 años. El 61,6% del total de la muestra estaba formado por mujeres. El número medio de años de estudios a tiempo completo era 7,3 ± 1,1. El tipo erotomaníaco se asignaba de manera significativa a un menor número de años de estudios. El más frecuente (52,3%) era el estado civil casado o con pareja, con una relación significativa con el tipo celotípico. Más de la mitad de los pacientes vivían con su propia familia (53,5%), mientras que un 19,8% vivían solos. En la tabla 1 se resumen las características sociodemográficas del TD y sus tipos.
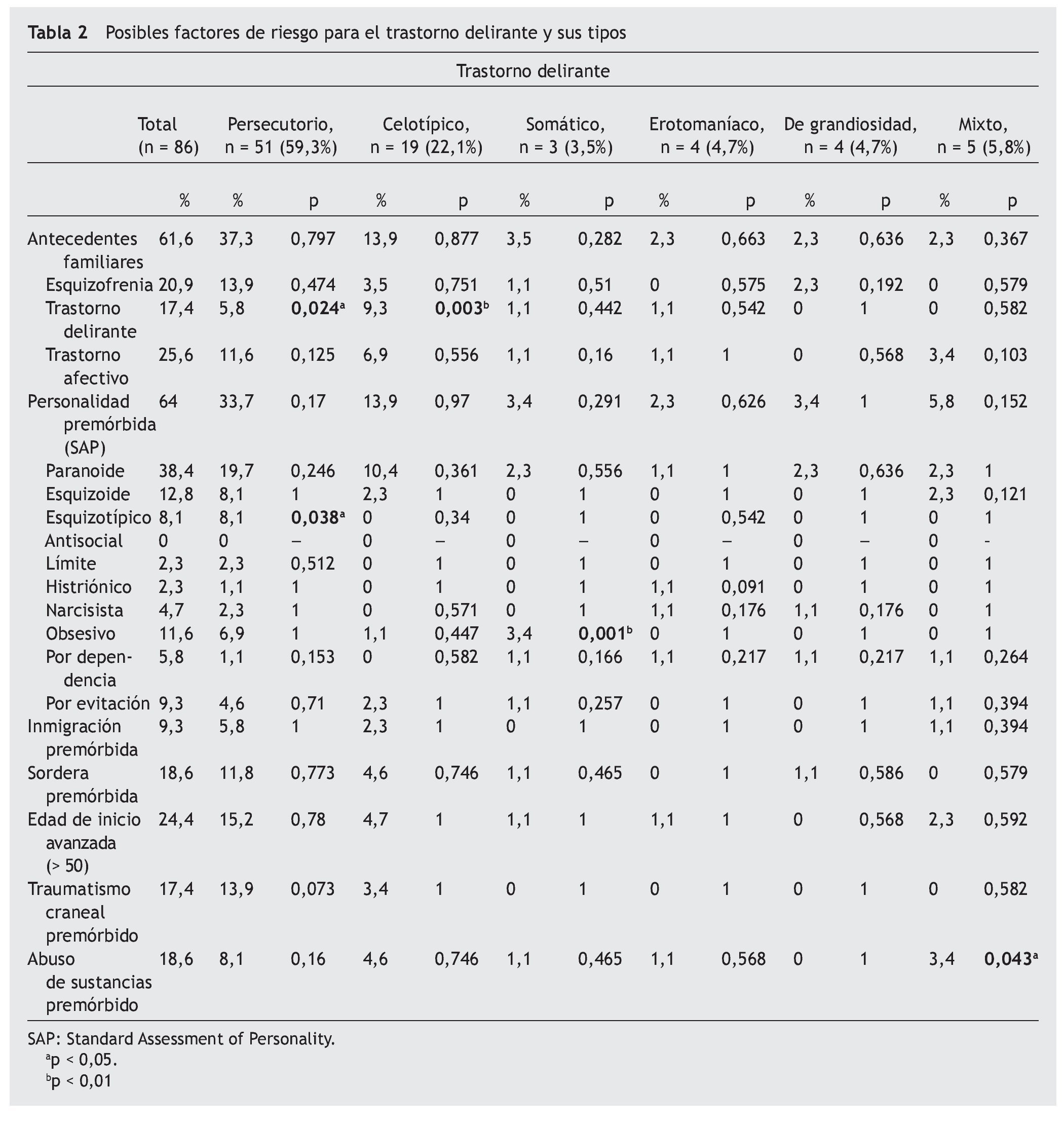
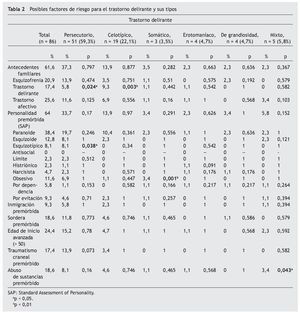
En la tabla 2 se muestran los posibles factores de riesgo para el TD y sus tipos. Se identificaron antecedentes familiares de primer y segundo grado de esquizofrenia, TD y trastornos afectivos en el 20,9, el 17,4 y el 25,6% de los pacientes, respectivamente. El tipo celotípico tuvo una relación significativa con los antecedentes familiares de TD. El 64% de los pacientes tenían al menos un trastorno de la personalidad premórbido; el más frecuente era el paranoide (38,4%), seguido del esquizoide (12,8%). El tipo persecutorio se asoció de manera significativa con una mayor frecuencia de trastorno esquizotípico de la personalidad, mientras que el tipo somático con el trastorno obsesivo de la personalidad. Casi una cuarta parte de los casos de TD (24,4%) se inició en pacientes de edad avanzada (> 50 años). El 18% tenía sordera premórbida y un 9,3% eran inmigrantes en el momento del inicio del trastorno. Había antecedentes de traumatismos craneoencefálicos con pérdida del conocimiento premórbidos en un 17,4% y de abuso de sustancias premórbido en un 18,6%. El tipo persecutorio tendía a una relación significativa con una mayor frecuencia de antecedentes de traumatismo craneoencefálico con pérdida del conocimiento premórbido, mientras que el tipo mixto tenía relación significativa con un mayor abuso de sustancias premórbido.
Correlatos clínicos y psicopatológicos del TD y sus tipos
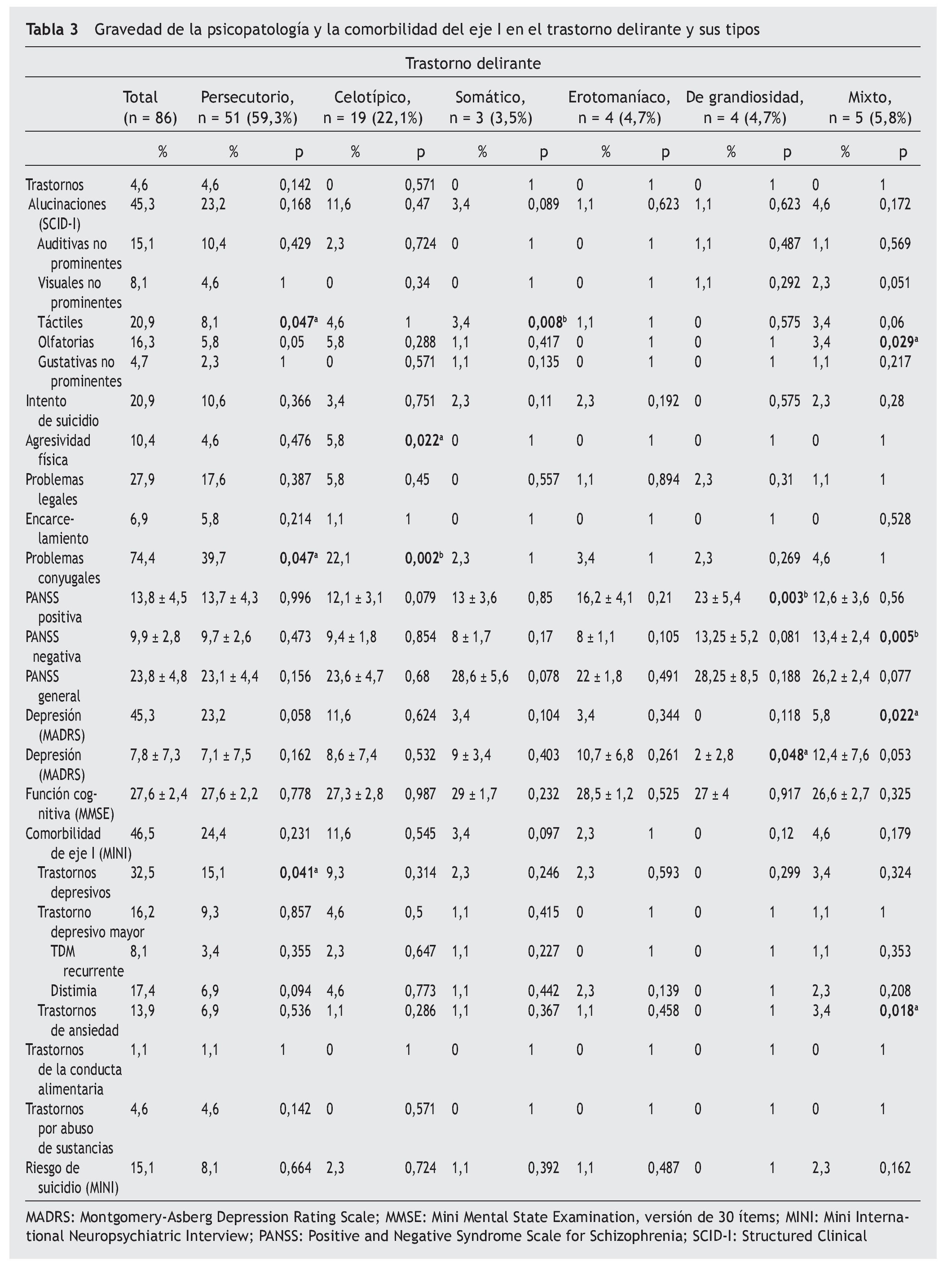
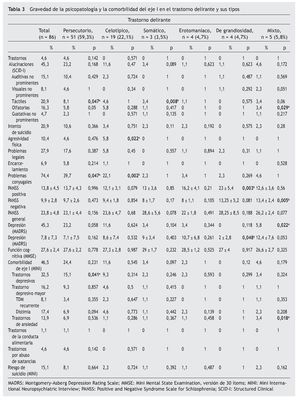
En la tabla 3 se indica la psicopatología y la comorbilidad de eje I del DSM-IV observada con el TD y sus tipos. La media de puntuaciones de las subescalas positiva y negativa de la PANSS fue 13,8 ± 4,5 y 9,9 ± 2,8, respectivamente, y la media de la puntuación de la subescala psicopatología general de la PANSS fue 23,8 ± 4,8. El tipo de grandiosidad conllevó, de manera significativa, unas puntuaciones más altas de la subescala positiva de la PANSS, y el tipo mixto, unas puntuaciones más bajas de la subescala negativa de la PANSS. El 45% de los participantes presentaban depresión según la MADRS (depresión leve en un 37,2% y moderada en un 8,1% de los pacientes), y en un 20,9% había habido intentos de suicidio. Refería alucinaciones el 45,3% de los pacientes (las alucinaciones táctiles eran las más frecuentes [20,9%], seguidas de las olfatorias [16,3%]). El tipo somático presentó una frecuencia significativamente superior de alucinaciones táctiles. El tipo celotípico conllevó, de manera significativa, un mayor número de episodios de heteroagresividad física hacia personas y de problemas conyugales. La media de la MMSE-30 era 27,6 ± 2,4. Se observó trastorno depresivo mayor, distimia y trastorno de ansiedad en el 16,2, el 17,4 y el 13,9% de los pacientes, respectivamente. El tipo persecutorio presentó una significativa menor frecuencia de trastornos depresivos, mientras que en el tipo mixto se observó una relación significativa con la mayor frecuencia de trastorno de ansiedad.
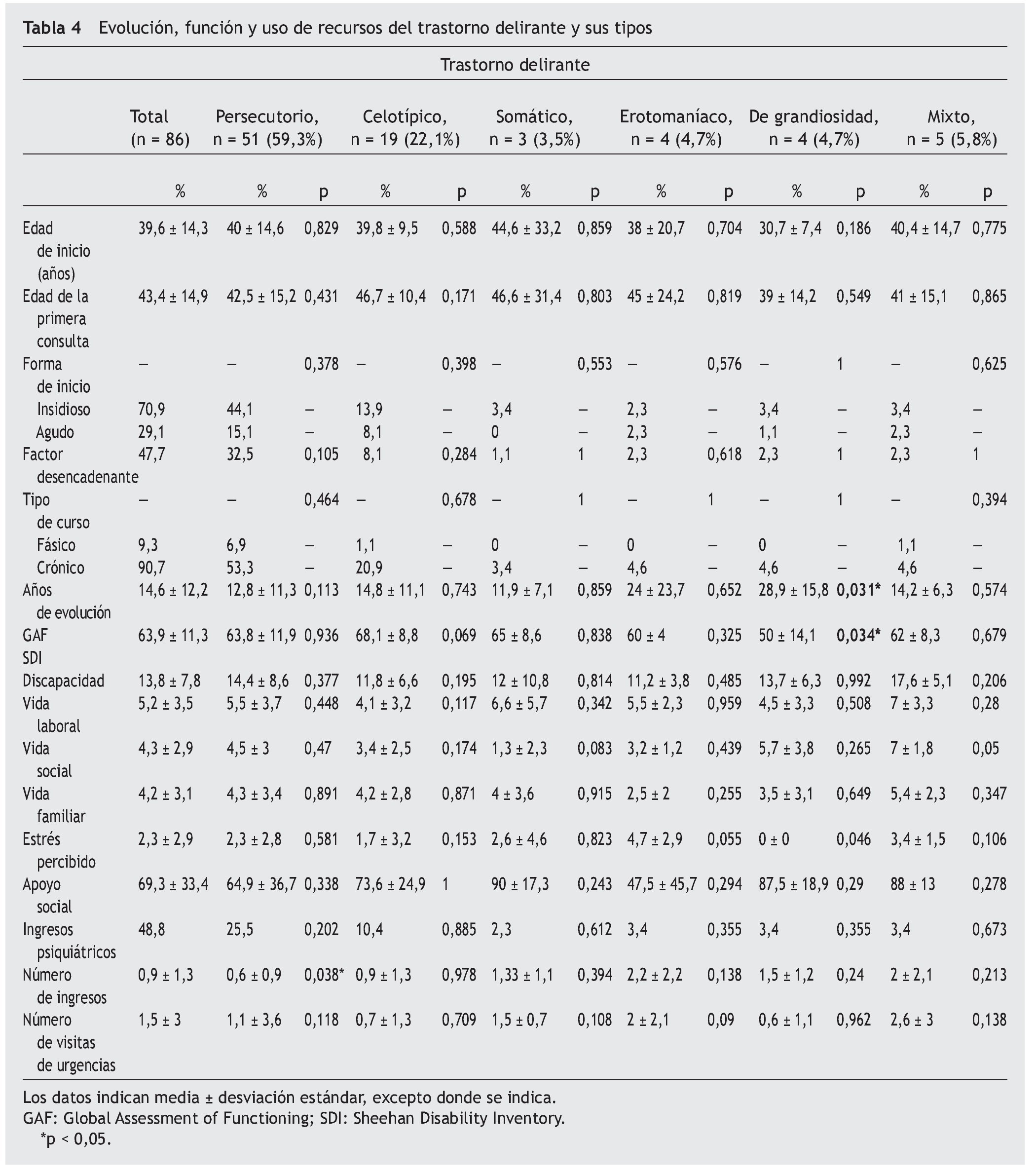
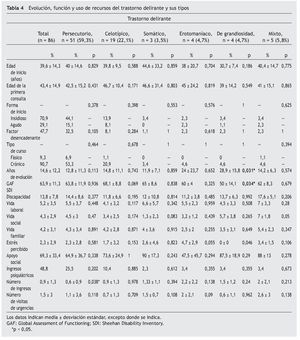
En la tabla 4 se indica el curso, la funcionalidad y el uso de recursos del TD y sus tipos. La media de edad al inicio del TD era 39,6 ± 14,3 años y la edad de la primera consulta psiquiátrica era 43,4 ± 14,9 años. El inicio del TD fue insidioso en un 70,9% de los pacientes; un 47,7% presentaba al menos un factor desencadenante, y en un 90,7% el curso era crónico e ininterrumpido. La media del GAF era 63,9 ± 11,3. El funcionamiento psicosocial fue significativamente peor en los casos de grandiosidad. El dominio que mostraba un mayor grado de discapacidad era el de la vida laboral (SDI trabajo, 5,2 ± 3,5).
Discusión
Que nosotros sepamos, éste es el primer estudio de una muestra relativamente grande de pacientes con TD en el que se exploran empíricamente los correlatos psicosociales y clínicos del TD y sus tipos mediante medidas estandarizadas válidas del diagnóstico, de los síntomas psicóticos, de la psicopatología comórbida y de la funcionalidad. Hemos cumplido nuestro objetivo de describir de manera empírica los posibles factores de riesgo o parámetros psicosociales y clínicos del TD y de investigar su relación con tipos específicos de TD.
Frecuencia de los tipos de TD y resultados sociodemográficos
En consonancia con lo indicado por la mayor parte de los estudios previos, observamos que el tipo de TD de mayor prevalencia era el persecutorio4-8. Sin embargo, a diferencia de otros estudios previos, nuestros resultados indican que el tipo celotípico es el segundo más prevalente y que el tipo somático muestra una tasa de prevalencia comparativamente inferior4,5,8. Hemos observado que el TD es una psicosis de una fase media o avanzada de la vida que se da con mayor frecuencia en las mujeres (la proporción de mujeres: varones fue 1,6:1). Esta proporción de mujeres es superior a la descrita en el estudio más amplio existente sobre este tema basado en pacientes hospitalizados (en el que la proporción de mujeres:varones fue 1,2:1)1, pero es inferior a la descrita en estudios más pequeños (con proporciones de mujeres:varones de entre 1,9:1 y 3:1)4,5,8. Al igual que lo observado en estudios previos1,5,9, aproximadamente la mitad de nuestros pacientes con TD estaban casados y vivían con su propia familia. Sin embargo, había una proporción mayor que la esperada de pacientes no casados (24,4%), lo cual puede indicar que a los pacientes con TD les resulta más difícil iniciar o mantener relaciones estables. Es interesante señalar que el hecho de estar casado se asocia a los celos (en las culturas mediterráneas esto puede estar relacionado con los supuestos locales acerca del matrimonio). El bajo nivel de estudios y socioeconómico que observamos concuerda con los resultados obtenidos en la mayoría de los estudios previos1,5,9 y con los de nuestro grupo7.
Correlatos psicosociales del TD y sus tipos
Nuestros resultados concuerdan con los de otros estudios previos en los que no se utilizó una metodología de evaluación estandarizada7,14-16 e indican que el TD se produce a menudo junto con un trastorno de la personalidad (64%), en especial en los pacientes del denominado cluster A y, de manera más especifica aún, en los que tienen un trastorno paranoide de la personalidad (38,4%). La asociación entre el TD tipo persecutorio y el trastorno esquizotípico de la personalidad relaciona este tipo de TD con el espectro esquizofrénico43. El tipo somático se asociaba al trastorno obsesivo de la personalidad, lo cual concuerda con los estudios que señalan una relación estrecha entre el TD de tipo somático y el espectro obsesivo44-46.
Nuestros resultados indican que los pacientes con TD pueden compartir una misma vulnerabilidad con los pacientes esquizofrénicos y con otros trastornos psicóticos, incluida la mayor frecuencia de inmigrantes (9,3%)11 o de personas con deficiencias sensoriales (18,6%)12,13 en el TD. Nosotros observamos una frecuencia elevada de esquizofrenia (20,9%) en los familiares de nuestros pacientes con TD, a diferencia de lo observado en estudios familiares previos17,18,20,21,23. De hecho, esta frecuencia no difiere de la esperada en los familiares de pacientes con esquizofrenia47. Así pues, nuestros resultados podrían respaldar el concepto de que el TD forma parte del espectro paranoide, en el que los trastornos psicóticos como la esquizofrenia paranoide y el trastorno esquizotípico de la personalidad, forman parte de un espectro continuo y están ligados por una transmisión hereditaria compartida43,48. Los antecedentes familiares de TD son significativamente más frecuentes en el tipo celotípico, en consonancia con lo descrito en cuanto a los patrones familiares de comportamiento celotípico23,49. La frecuencia elevada de traumatismos craneoencefálicos con pérdida del conocimiento premórbidos (17,4%), abuso de sustancias premórbido (18,6%) y aparición a una edad avanzada (24,4%) respaldan el concepto propuesto por Munro25 de que pueden ser factores de riesgo para el TD. El traumatismo craneoencefálico con pérdida del conocimiento premórbido tiene relación con el tipo persecutorio, lo cual concuerda con lo indicado por los estudios sobre las lesiones cerebrales y la psicosis paranoide50.
Correlatos clínicos y psicopatológicos del TD y sus tipos
Tal como se esperaba, observamos que los resultados de la subescala positiva de la PANSS eran superiores a los de la subescala negativa de la PANSS. El tipo de grandiosidad se asociaba de manera significativa a una puntuación más alta de la subescala positiva de la PANSS, y el tipo mixto, a una puntuación más baja de la PANSS negativa. Aunque estos datos son difíciles de comparar con los de otros estudios debido a que casi ninguno de ellos ha utilizado una entrevista estructurada estándar para los trastornos psicóticos, sí indican que hay un mínimo grado de sintomatología negativa en los pacientes con TD; sin embargo, no se evaluó el grado en que la medicación antipsicótica podía ser un factor contribuyente. El síndrome depresivo evaluado mediante la MADRS fue frecuente (45,3%) en nuestros pacientes, en consonancia con lo indicado en estudios previos5,6,8,9. Las puntuaciones de los síntomas depresivos fueron significativamente menores en los tipos de TD de grandiosidad, en comparación con los demás tipos. Hemos observado una frecuencia de alucinaciones (45,3%) mayor que la de dos estudios retrospectivos previos, en los que posiblemente se infravaloraran los resultados debido a una notificación incompleta6,7. Las alucinaciones más frecuentes en nuestra muestra fueron las táctiles, seguidas de las olfatorias, a diferencia de lo indicado por otros estudios6,7, en los que las alucinaciones más frecuentes fueron las auditivas no prominentes, seguidas de las táctiles. Igual que en un estudio anterior7, observamos que las alucinaciones táctiles se asociaban de manera significativa al tipo somático. La observación de que los problemas conyugales tienen una relación significativa con el tipo celotípico concuerda con lo indicado por la mayor parte de la literatura51,52. Nuestro estudio revela una mínima alteración de la función cognitiva general que se sitúa dentro de los límites de la normalidad, observación que concuerda con los pocos estudios neuropsicológicos existentes acerca del TD53-55. Por último, nuestros resultados son muy similares a los de Maina et al5 en cuanto a la concomitancia de TD y otros trastornos del eje I del DSM-IV (46,5%)5, principalmente trastornos afectivos (32%). Éstos pueden tener una influencia importante en la fenomenología del TD, que podría considerarse uno de los tipos más "afectivos" del trastorno psicótico. Pero, a diferencia del estudio de Maina, observamos que los trastornos afectivos estaban inversamente relacionados con el tipo persecutorio.
Evolución, funcionalidad y uso de recursos en el TD y sus tipos
La edad de inicio (39 años) y la de la primera consulta psiquiátrica (44 años) en nuestra muestra son similares a las observadas en estudios previos1,4-9. A diferencia de lo indicado por el estudio de Yamada et al4, nosotros no observamos diferencias significativas entre la edad de inicio de los distintos tipos de TD. Por lo que respecta a la forma de inicio, los factores desencadenantes y el tipo de curso del TD, nuestros resultados concuerdan con los de estudios previos9,27,56. Así pues, nuestros resultados confirman que el TD tiene un factor desencadenante en casi la mitad de los casos, en aproximadamente dos terceras partes tiene un inicio insidioso, y en más de tres cuartas partes de los casos presenta un curso crónico ininterrumpido. Nosotros observamos que el funcionamiento psicosocial general (GAF, 63,9) era ligeramente mejor que en los estudios previos7,8, pero continuaba indicando que la discapacidad moderada parece alterar la vida laboral y que es significativamente peor en los casos del tipo de grandiosidad7.
Limitaciones y líneas de investigación futuras
La baja prevalencia del TD (< 0,1%) y el número reducido de pacientes con TD que solicitan tratamiento1,3 dificultan el reclutamiento de una muestra amplia. No obstante, aunque tan sólo examina a 86 pacientes, el estudio DELIREMP es la muestra de TD más amplia en la que se ha realizado hasta la fecha una evaluación psicosocial, psicopatológica y clínica detallada y validada. Es posible que la muestra de nuestro estudio tenga un sesgo de selección, puesto que tuvimos que seguir las recomendaciones de nuestro comité ético local en cuanto a que participaran tan sólo pacientes cuyo psiquiatra estuviera de acuerdo con su participación, lo cual puede haber llevado a una selección de pacientes con un TD menos grave. Nuestro estudio descriptivo puede abrir nuevas vías de investigación, como la de explorar la validez de los tipos actuales de TD mediante el análisis de la estructura de los síntomas de cada tipo de TD, en vez de basarse únicamente en el tema de los delirios. Así, tanto la psicopatología psicótica como la cognitiva pueden ser útiles para definir mejor las subdivisiones actuales de los tipos de TD. De igual modo, la comparación de los resultados empíricos en los pacientes con TD con los existentes en otras psicosis puede aclarar la controversia sobre la validez de la actual nosología psicótica. Por último, los estudios genéticos o neurofisiológicos pueden ser útiles también para identificar endofenotipos del TD que nos permitan describir mejor el TD y otras categorías psicóticas.
Agradecimientos
Quisiéramos dar las gracias a los médicos, enfermeras y administrativos de Sant Joan de Déu-Serveis de Salut Mental, sin cuya inestimable colaboración no hubiéramos podido llevar a cabo este estudio.
Financiación
El estudio fue financiado en parte por una subvención del Fondo de Investigaciones Sanitarias (FIS: PI021813). Éste es un estudio de colaboración en el que participaron varios centros de investigación incluidos en la Red de Salud Mental CIBER del Ministerio de Sanidad de España.
* Autor para correspondencia.
Correo electrónico: jacb@ugr.es (J.A. Cervilla).
Recibido el 29 de abril de 2009; aceptado el 29 de abril de 2009