El examen de los costes asociados al diagnóstico y tratamiento quirúrgico en un grupo de pacientes con cáncer de mama.
MétodoAnálisis de costes referido a la valoración clínica preoperatoria, tipo de cirugía y hospitalización en una cohorte de 224 pacientes con cáncer de mama en estadios precoces, intervenidas desde junio-2012 a diciembre-2016.
ResultadosLa cirugía conservadora en régimen de cirugía mayor ambulatoria versus hospitalización, aplicada a la tumorectomía con biopsia selectiva de ganglio centinela supuso un ahorro de 2.085 € por paciente, y total en nuestra serie de pacientes de 289.815 €. La aplicación del estudio ACOSOG (American College of Surgeons Oncology Group) a 18 pacientes con ganglio centinela positivo evitó la linfadenectomía axilar y redujo el coste en 37.530 €. La RMN preoperatoria en cáncer de mama aportó un beneficio en el tratamiento de 31 pacientes; una selección de pacientes más precisa habría supuesto un ahorro de 37.179 €. Las ampliaciones de márgenes quirúrgicos sin hallazgo de tumor residual determinaron un gasto de 11.592 €.
Conclusiones-La cirugía conservadora de mama con biopsia selectiva de ganglio centinela en régimen de cirugía mayor ambulatoria supuso un ahorro importante de recursos sin comprometer el bienestar y pronóstico de las pacientes.
-Los costes asociados a la realización de una RMN preoperatoria sin selección previa de pacientes y las reintervenciones de ampliación de márgenes determinaron un gasto evitable en buena parte de las pacientes.
The aim of our study was to identify the costs associated with the diagnosis and surgical procedure in a cohort of patients with early breast cancer.
MethodWe performed a costs study, referred to the preoperatory radiological-histological study, surgical procedure and inpatient/outpatient health service in a cohort of 224 patients diagnosed and operated on early-stage breast from June 2012 to December 2016.
ResultsBreast conserving surgery in outpatient health service applied to lumpectomy with sentinel lymph node biopsy compared to carrying it out in the inpatient setting, contributed to a saving of 2085€ per patient, and total of 289,815€. Following the ACOSOG (American College of Surgeons Oncology Group) trial in 18 patients with tumor-involved sentinel node, no further axillary specific treatment (completion of lymphadenectomy) was made, allowing a saving of 37,530€. In most patients our study have not showed benefit from diagnostic/preoperative breast MRI, leading to an over cost of 37,179€. The surgical rescission without showing the presence of residual tumor burden, led to an additional cost of 11,592€.
Conclusions-Breast conserving surgery with sentinel lymph node biopsy in outpatient health service supposed an important economical saving of resources, without compromising the well-being and prognosis of our patients.
-The diagnostic/preoperative MRI in all the patients and the surgical rescissions led to an over cost that could be avoided in most of the cases.
Los recursos con los que se cuenta en el sistema sanitario no son ilimitados, y es preciso elegir la alternativa mejor para la paciente, desde el punto de vista clínico y de gestión. La alta incidencia de cáncer de mama en nuestro medio tiene como consecuencia el mayor gasto en cuidados de salud de todos los cánceres femeninos1.
Las mujeres con cáncer de mama y los profesionales implicados se enfrentan a un elevado número de decisiones durante el proceso diagnóstico, incluyendo consultas, pruebas de imagen y biopsias, cuyos resultados son determinantes en la indicación de la técnica quirúrgica más adecuada para cada paciente. Sin embargo, en nuestro contexto de una sanidad pública universal, no existe por parte de las pacientes ni de los profesionales una conciencia clara de los gastos derivados de estos procesos, como sucede en otros entornos, como en los Estados Unidos2.
Por ello, es importante identificar en la práctica clínica aquellas intervenciones, circuitos o protocolos coste-efectivos, que reduzcan consultas y pruebas diagnósticas, cirugías, estancias hospitalarias y, una vez que la paciente con cáncer de mama regrese a su domicilio, pueda tener un periodo de convalecencia corto, que le permita incorporarse de manera temprana a sus actividades personales y laborales3.
Técnicas como la biopsia selectiva del ganglio centinela (BSGC) asociada a cirugía conservadora (CC) en el cáncer de mama precoz han reducido el impacto del tratamiento quirúrgico y permitido la intervención en régimen de cirugía mayor ambulatoria (CMA) o de corta estancia, lo que supone un significativo ahorro en los costes 4. En este contexto, la evidencia disponible indica que la disección axilar completa no aporta beneficios, y no está exenta de complicaciones y efectos secundarios, en mujeres con CC de mama con tumores menores de 2cm, sin afectación axilar clínica y 1-2 ganglios centinelas positivos, y por tanto, podría evitarse en este perfil de pacientes como concluye el estudio del American College of Surgeons Oncology Group (ACOSOG) Z00115–7.
Por otro lado se encuentra la práctica de reintervenciones quirúrgicas por bordes afectos o cercanos, sin hallazgo de tumor residual en la pieza de retumorectomía7, y la utilización cada vez mayor de técnicas de imagen complementarias como la resonancia magnética nuclear (RMM) de mama, motivado por su elevada sensibilidad comparada con la mamografía y la ecografía de mama, pero asociada a un incremento en la detección de lesiones benignas y de bajo potencial de malignidad, que a menudo requiere la realización de procedimientos adicionales para llegar al diagnóstico final. Este proceso lleva a un incremento en los costes, que en ocasiones puede no ir acompañado de beneficio clínico para la paciente. De este modo, el uso de la RMN como estudio de extensión previo a la cirugía es controvertido en parte debido a: la falta de evidencia para mejorar la evolución clínica de la paciente, aumento de los resultados falsos positivos y la posibilidad de sobretratamiento quirúrgico e incremento del gasto, como aparece en la bibliografía consultada8–12.
El objetivo principal del trabajo es la valoración económica de los costes asociados a la atención clínica en pacientes diagnosticadas y tratadas por cáncer de mama, que engloba la asistencia en consulta, pruebas radiológicas y tratamiento quirúrgico.
Los objetivos específicos de nuestro estudio serían:
- -
Cálculo del ahorro económico asociado al circuito de CMA en CC de mama y la repercusión en el coste de la aplicación del protocolo ACOSOG Z0011 en la BSGC.
- -
Análisis de la rentabilidad clínica y económica de las reintervenciones para ampliación de márgenes quirúrgicos y de la práctica de la RMN como estudio de extensión previo a la cirugía de mama.
Análisis de costes referido a la valoración clínica preoperatoria, tipo de cirugía y hospitalización en una cohorte de 224 pacientes con cáncer de mama en estadios precoces, intervenidas desde junio de 2012 a diciembre de 2016.
El criterio de inclusión seleccionó pacientes con cáncer de mama infiltrante precoz (St I y III TNM), y carcinoma ductal in situ (St 0), sometidas a CC y mastectomía, no subsidiarias de quimioterapia neoadyuvante.
Los protocolos de actuación en el diagnóstico y tratamiento del cáncer de mama englobaron:
- -
El diagnóstico preoperatorio de las lesiones mamarias, que incluyó las consultas de diagnóstico (primera y sucesiva de resultados) y un estudio radiológico constituido por: mamografía, ecografía de mama y axila, RMN mama, biopsia de las lesiones sospechosas (Birads 4 B-C y 5) con colocación de marcador en el lecho tumoral y estudio anatomopatológico del espécimen obtenido. Las biopsias se realizaron principalmente mediante biopsia con aguja gruesa guiada con ecografía en los nódulos de mama, y biopsia aspiración con vacío mediante estereotaxia en el caso de microcalcificaciones. Para las lesiones visualizadas solo mediante RMN, la toma de biopsias se llevó a cabo mediante biopsia con aguja gruesa guiada con RMN.
- -
El tratamiento quirúrgico indicado en función del tamaño tumoral, la relación mama-tumor, la multifocalidad-multicentricidad, y el estado de los ganglios axilares se dividió en:
- •
CC versus mastectomía
- •
BSGC versus linfadenectomía axilar
En las pacientes tratadas mediante CC y BSGC, se aplicaron los criterios del ensayo ACOSOG Z001, de modo que ante la presencia de 1-2 ganglios centinelas positivos o infiltrados por el tumor no se completó la linfadenectomía axilar. Estas pacientes recibieron radioterapia adyuvante en mama y axila.
Las pacientes subsidiarias de CC y BSGC fueron intervenidas en régimen de CMA, con alta hospitalaria el mismo día de la cirugía.
El resto de pacientes tratadas mediante CC con linfadenectomía y mastectomía con BSGC y/o linfadenectomía ingresaron en hospitalización, con una estancia media de 2 días.
Para el cálculo de los costes sanitarios en el diagnóstico y tratamiento quirúrgico del cáncer de mama consideraremos 3 sistemas: el Catálogo de Precios públicos del Servicio Madrileño de Salud (SERMAS), que estiman el coste de la actividad de consultas y de intervenciones quirúrgicas13; la Escala de Unidades Relativas de Valor (URV) en procedimientos de diagnóstico por imagen, que permiten transformar los recursos consumidos en los procedimientos de radiodiagnóstico en coste económico14; y la Clasificación por Grupos Relacionados por el Diagnóstico (GRD) que agrupa a las pacientes con enfermedad de un aparato como la mama, y se divide en GRD en función del consumo de recursos necesarios para atender a una determinada paciente3,15,16.
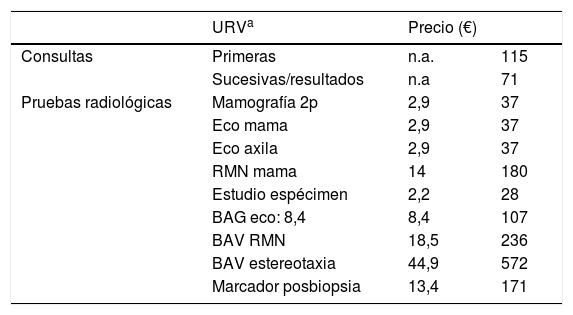
Los precios asignados a consultas y a pruebas radiológicas utilizados en el estudio se presentan en la tabla 1.
Precios asignados a consultas y a pruebas radiológicas utilizados en el estudio (según URV)
| URVa | Precio (€) | ||
|---|---|---|---|
| Consultas | Primeras | n.a. | 115 |
| Sucesivas/resultados | n.a | 71 | |
| Pruebas radiológicas | Mamografía 2p | 2,9 | 37 |
| Eco mama | 2,9 | 37 | |
| Eco axila | 2,9 | 37 | |
| RMN mama | 14 | 180 | |
| Estudio espécimen | 2,2 | 28 | |
| BAG eco: 8,4 | 8,4 | 107 | |
| BAV RMN | 18,5 | 236 | |
| BAV estereotaxia | 44,9 | 572 | |
| Marcador posbiopsia | 13,4 | 171 |
BAG: biopsia con aguja gruesa; BAV: biopsia aspiración con vacío; n.a.: no aplica.
Para el cálculo de costes del procedimiento quirúrgico junto con la estancia debe considerarse de manera diferente la intervención en régimen de CMA de aquella con hospitalización. En pacientes ingresadas se utilizaron los GRD 362 (mastectomía) y 363 (CC o no mastectomía) en el nivel de severidad i cuyos precios serían: GRD 362: 4.923 € y GRD 363: 3.051 €.
Considerando todos los supuestos anteriores, y tras la selección efectuada, presentamos a continuación la relación de costes por «Procedimiento quirúrgico en cirugía sobre la mama» que más se aproximaban a nuestro objetivo, tanto en régimen de CMA como de hospitalización (tabla 2).
Las variables cualitativas se expresaron como porcentajes y las variables cuantitativas como media (desviación estándar [DE]).
El análisis estadístico se realizó con SPSS para Windows (Versión 15.0) IBM, Chicago (EE. UU).
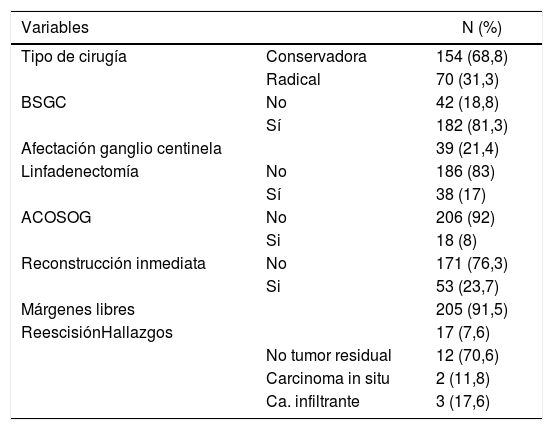
ResultadosVariables relacionadas con la cirugía (tabla 3)La mayor parte de las 224 pacientes de nuestro estudio, con una edad media de 56,4 (DE: 11,7) años fueron intervenidas con CC, de manera que solo el 31,3% fue subsidiaria de mastectomía.
Datos de variables clínicas relacionadas con la cirugía
| Variables | N (%) | |
|---|---|---|
| Tipo de cirugía | Conservadora | 154 (68,8) |
| Radical | 70 (31,3) | |
| BSGC | No | 42 (18,8) |
| Sí | 182 (81,3) | |
| Afectación ganglio centinela | 39 (21,4) | |
| Linfadenectomía | No | 186 (83) |
| Sí | 38 (17) | |
| ACOSOG | No | 206 (92) |
| Si | 18 (8) | |
| Reconstrucción inmediata | No | 171 (76,3) |
| Si | 53 (23,7) | |
| Márgenes libres | 205 (91,5) | |
| ReescisiónHallazgos | 17 (7,6) | |
| No tumor residual | 12 (70,6) | |
| Carcinoma in situ | 2 (11,8) | |
| Ca. infiltrante | 3 (17,6) |
A nivel de la axila, llevamos a cabo una BSGC en un 81,3%, demostrando afectación del ganglio centinela en 39 casos y en las que en 18 no se completó el vaciamiento axilar, puesto que cumplían criterios del ensayo ACOSOG.
En 38 pacientes en las que no se cumplían estos criterios o por axila clínicamente positiva inicialmente fue necesario completar una linfadenectomía axilar.
En las intervenciones para ampliación de tumorectomía por márgenes afectos no se demostró la presencia de tumor residual en el 70,6%.
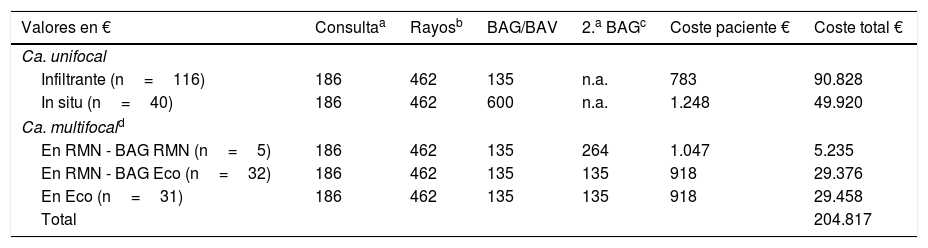
Identificación - Medición de los costesTomando como referencia los precios de consultas y procedimientos radiológicos presentados en las tablas 1–3 calculamos los recursos utilizados en la valoración prequirúrgica (tabla 4) y posquirúrgica (tabla 5) de nuestras pacientes.
Valoración económica de exploraciones previas a la cirugía
| Valores en € | Consultaa | Rayosb | BAG/BAV | 2.a BAGc | Coste paciente € | Coste total € |
|---|---|---|---|---|---|---|
| Ca. unifocal | ||||||
| Infiltrante (n=116) | 186 | 462 | 135 | n.a. | 783 | 90.828 |
| In situ (n=40) | 186 | 462 | 600 | n.a. | 1.248 | 49.920 |
| Ca. multifocald | ||||||
| En RMN - BAG RMN (n=5) | 186 | 462 | 135 | 264 | 1.047 | 5.235 |
| En RMN - BAG Eco (n=32) | 186 | 462 | 135 | 135 | 918 | 29.376 |
| En Eco (n=31) | 186 | 462 | 135 | 135 | 918 | 29.458 |
| Total | 204.817 | |||||
BAG: biopsia con aguja gruesa; BAV: biopsia aspiración con vacío.
Valoración Económica de los diferentes tipos de cirugía
| Valores en € | |
|---|---|
| Cirugía conservadora | |
| Tumorectomía (n=23) | 22.218 |
| Tumorectomía+BSGC (n=116) | 112.056 |
| Tumorectomía+linfadenectomía (n=15) | 45.765 |
| Total cirugía conservadora | 180.039 € |
| Mastectomía | |
| Mastectomía simple (n=2) | 9.846 |
| Mastectomía+BSGC (n=45) | 221.535 |
| Mastectomía+linfadenectomía (n=28) | 113.229 |
| Total mastectomía | 344.610 |
| Total | 524.649 |
La realización de CC en régimen de CMA, aplicada a pacientes en las que el tratamiento quirúrgico fue una tumorectomía sin/con BSGC (coste: 966 €) frente a llevarla a cabo con la paciente ingresada (3.051 €) (tablas 2 y 3) supuso un ahorro de 2.085 € por paciente, y considerando una n=139 (tabla 5), el ahorro total fue de 289.815 €.
Ahorro asociado a la aplicación del protocolo ACOSOG Z0011Fueron 18 pacientes con ganglio centinela positivo (tabla 3) y en las que la cirugía no se completó con linfadenectomía las beneficiadas de la aplicación del ACOSOG. De este modo, además de la disminución en el riesgo de complicaciones quirúrgicas a corto plazo y linfedema a medio-largo plazo, se consiguió reducir el coste derivado de su estancia en régimen de CMA (tablas 2 y 5) en 37.530 €.
Coste por la asociación de la resonancia magnética nuclear en la valoración prequirúrgicaEn nuestro estudio se solicitó una RMN a todas las pacientes con cáncer de mama de manera previa a la cirugía, independientemente de su edad. Atendiendo a los hallazgos, podemos establecer 2 grupos:
- -
Grupo 1: Constituido por 31 pacientes (15,7% del total), en las que la RMN orientó hacia una cirugía más adecuada.
- -
Grupo 2: Incluye el resto de los casos (84,3%) en las que la RMN, o bien no aportó cambios a la indicación quirúrgica establecida por las otras pruebas de imagen (mamografía y eco de mama), o bien condujo a una cirugía inadecuada (mastectomía en lugar de tumorectomía).
De este modo, la RMN determinó una modificación del tratamiento quirúrgico que supuso un beneficio clínico en 31 pacientes (grupo 1). En estas pacientes no hubo diferencias estadísticamente significativas en cuanto a la edad, grado, perfil inmunohistoquímico y tipo tumoral, aunque sí parecía existir mayor beneficio de la RMN para los tumores lobulillares infiltrantes, sin llegar a tener significación estadística.
En referencia al intervencionismo, en 19 de las 37 biopsias adicionales (biopsia con aguja gruesa) indicadas por la RMN (realizadas en el grupo 1) se obtuvo un resultado de malignidad (tablas 1 y 4). El importe económico adicional que supusieron la RMN y las biopsias adicionales sin histología de carcinoma (pacientes del grupo 2) sumó un total de 37.179 €, que podría haberse evitado con una mejor selección de las pacientes subsidiarias de RMN.
Coste adicional vinculado a las reescisiones por márgenes afectos sin la presencia de tumorSe indicaron 17 reintervenciones de ampliación de márgenes, en 12 de las cuales no se demostró, en las piezas quirúrgicas, la presencia de tumor residual (tablas 2 y 3). Todas las reintervenciones se indicaron de manera consensuada en el Comité de mama. Si analizamos las características individuales de las pacientes a las que se realizó cirugía de reescisión, comparándolas con las que no la precisaron, objetivamos que no existían diferencias en cuanto a la edad ni tamaño del tumor principal, pero sí parece ser más frecuente la necesidad de nueva cirugía en pacientes con histología del tumor principal de carcinoma ductal in situ y carcinoma lobulillar infiltrante. La reescisión no supuso una reducción de CC.
El coste asociado a estas segundas cirugías fue de 11.592 €, cantidad que podría haberse evitado.
DiscusiónLa valoración monetaria de la actividad asistencial en el proceso diagnóstico y el tratamiento quirúrgico del cáncer de mama ha sido analizada en numerosas publicaciones científicas, muchas veces de manera tangencial. Existen trabajos focalizados en el coste de determinadas pruebas de imagen como la RMN8, o en el análisis económico de la cirugía de cáncer de mama en régimen de CMA4, pero no hemos encontrado ninguno que lleve a cabo una valoración integral de los costes asociados al diagnóstico por imagen/histológico y al tratamiento quirúrgico, con el objetivo de establecer qué medidas concretas supondrían un ahorro económico sin comprometer la atención clínica y bienestar de nuestras pacientes.
Tomando como referencia el grupo de pacientes estudiadas en nuestro trabajo anterior17, y basándonos en 3 publicaciones que reúnen de manera precisa a través de un catálogo de precios los recursos consumidos en la actividad asistencial a nivel de consultas, pruebas de imagen, intervenciones quirúrgicas y hospitalización13–16, hicimos una valoración económica asociada a la CC y mastectomía en diversos escenarios, que sirvió de referencia para el estudio comparativo de costes. Dicho análisis permitió calcular, por un lado, cuál había sido el ahorro derivado de la realización de la CC de mama con BSGC en régimen de CMA frente al ingreso en hospitalización y de la aplicación del protocolo de ACOSOG en BSGC y, por otro, el gasto adicional asociado a la utilización de la RMN en el diagnóstico y la reescisión quirúrgica por márgenes afectos o cercanos por otro.
La realización de CC en régimen de CMA en pacientes con tumorectomía con BSGC frente a hospitalización, que constituye la práctica habitual en muchos hospitales, determinó un ahorro por paciente de 2.085 € y total de 289.815 €. Adicionalmente la aplicación del protocolo ACOSOG-ZOO115 evitó 18 linfadenectomías y con ello la hospitalización en esas pacientes, medida que redujo el coste en 37.530 €.
Nuestro estudio está en línea con otros trabajos que analizan el manejo ambulatorio de pacientes con cáncer de mama e informan de unas cifras de alta en el día del 86-100%18,19. Sin embargo muchos otros centros continúan ingresando a las pacientes subsidiarias de CC de mama con BSGC, medida que no aporta ningún beneficio clínico y supone un coste innecesario dada la limitación de los recursos sanitarios3.
Por otro lado, iniciativas como Choosing Wisely7 que promulgan la práctica de una medicina alejada del sobretratamiento como la supresión de la linfadenectomía axilar tras un ganglio centinela positivo5,6, asocian asimismo un ahorro de costes, de modo que su beneficio es doble: clínico y económico.
La inclusión de la RMN en el estudio de extensión preoperatorio avalada por las guías de práctica clínica tiene como objetivo ayudar a dimensionar el tamaño tumoral y la detección de la enfermedad neoplásica multicéntrica y/o en la mama contralateral no evidenciada en la mamografía y ecografía de mama17. Sin embargo en el 84,3% de nuestras pacientes, la RMN, o bien no aportó información adicional a la mamografía y eco de mama, o bien condujo a una cirugía inadecuada (mastectomía en lugar de tumorectomía), derivando en un gasto de 37.179 € que podría haberse ahorrado. Estos hallazgos van en las misma línea de los que se presentan en la literatura. Si bien la RMN tiene mayor sensibilidad que la mamografía, también detecta mayor número de lesiones benignas o de bajo potencial de malignidad (falsos positivos), que requieren más exploraciones para llegar al diagnóstico, y como consecuencia determinan un alargamiento de los tiempos e incremento en los recursos utilizados, sin evidencia de que todas estas medidas adicionales mejoren el pronóstico8–12.
La cirugía para ampliación de bordes, teniendo como único criterio la presencia de unos márgenes afectos/cercanos, no demostró la presencia de tumor residual en 12 de las 17 pacientes reintervenidas, por lo que podría haberse evitado y ahorrado un total de 11.592 €, hallazgo en consonancia con algunas publicaciones consultadas7,20.
Nuestro grupo trabajó anteriormente en un estudio del ahorro obtenido con la aplicación de un protocolo de masas anexiales evaluando las actividades clínicas y los recursos consumidos21, y que permitió evitar un 67% de cirugías innecesarias y las complicaciones derivadas de las mismas.
Si bien en nuestro entorno europeo en general y en España en particular la mayoría de las prestaciones están cubiertas por un sistema de sanidad gratuita y el coste no influye en las decisiones de las pacientes ni de los profesionales como en Estados Unidos con el Medicare2,8, los recursos sanitarios son limitados y sería de interés general que todas las partes fuesen conocedoras del gasto en el sistema de salud, especialmente en lo relativo a actuaciones sin claro beneficio clínico.
Pensamos pues que las estimaciones económicas de este trabajo facilitarán un conocimiento de la repercusión que determinadas decisiones puedan tener en el proceso de diagnóstico y tratamiento quirúrgico en el cáncer de mama en nuestro país, donde el coste por habitante se encuentra por debajo de la media Europea y supone alrededor 12 € por habitante y año1.
ConclusionesLas conclusiones del trabajo serían las siguientes:
- -
La CC de mama con BSGC en régimen de CMA evitando la linfadenectomía en casos con 1-2 ganglios centinelas positivos supuso un ahorro importante de recursos sin comprometer el bienestar y pronóstico de las pacientes.
- -
La RMN en el estudio de extensión previo a la cirugía de mama de manera generalizada en todos los casos y las reintervenciones indicadas por márgenes afectos o cercanos como único criterio originaron un coste adicional que podría haberse evitado sin perjudicar a las pacientes.
- -
Un abordaje económico complementario al clínico y sin comprometer la asistencia sanitaria puede ayudar a introducir mejoras y a redistribuir los recursos.
La estimación del coste en el diagnóstico y tratamiento quirúrgico del cáncer de mama se ha hecho tomando como referencia un catálogo de precios estándar o medio, sin considerar el gasto en función de la edad y las comorbilidades de una determinada paciente.
La serie de pacientes incluida en nuestro estudio es reducida y, si bien sirve para hacer estimaciones económicas, sin duda un mayor número habría ofrecido resultados y conclusiones más potentes.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Consideraciones éticasEl estudio fue aprobado por el Comité Ético de la Institución conforme a la Declaración de Helsinki de 1975 con la revisión de octubre del 2000.
La autora para la correspondencia, en nombre del resto de las personas firmantes, garantiza la precisión, transparencia y honestidad de los datos y la información contenida en el estudio.
Conflictos de interesesLos autores declaran no tener conflictos de intereses.
Agradecer la colaboración de los miembros del Comité de Tumores ginecológicos en la evaluación de las pacientes para establecer el tratamiento más adecuado para ellas, y a todo el Servicio de Ginecología y Obstetricia por su dedicación constante.