La hiperplasia virginal mamaria es un trastorno benigno de la mama, a menudo recurrente, que produce el crecimiento excesivo de una o ambas mamas, pudiendo provocar necrosis tisular, ulceración, infección o hemorragia. Se presenta el caso de una gestante con antecedente de mastectomía bilateral por hiperplasia virginal mamaria que sufrió una recidiva durante el embarazo en el tejido mamario ectópico. Se instauró tratamiento con bromocriptina, con el fin de frenar el crecimiento tumoral, sin éxito.
Virginal breast hypertrophy is a usually recurrent rare benign disorder, which typically causes a rapid enlargement of one or both breasts leading to tissue necrosis, ulceration, infection or hemorrhage. In this case report, we present a pregnant woman with a previous double mastectomy due to virginal breast hypertrophy who relapsed in ectopic breast tissue. This patient was treated with bromocriptine in order to stop tumor growth unsuccessfully.
La gigantomastia, también llamada hipertrofia juvenil o hipertrofia virginal mamaria, es un trastorno benigno de la mama, a menudo recurrente, en el que una o ambas mamas experimentan un aumento masivo de tamaño y que puede provocar necrosis tisular, ulceración, infección o hemorragia1,2. Histológicamente, se caracteriza por la proliferación de conductos revestidos con células secretoras vacuoladas, elementos estromales intercalados y secreciones eosinofílicas en la luz3. En la ecografía suelen identificarse como masas hipoecoicas, con márgenes bien delimitados, aunque de manera más excepcional pueden aparecer como masas con márgenes irregulares o mal definidos4. En la resonancia magnética, son masas homogéneas con márgenes regulares y realce de contraste significativo, desplazando a menudo el tejido mamario nativo5.
En este caso clínico, presentamos a una paciente con antecedente de mastectomía bilateral por hiperplasia virginal mamaria que sufrió una recidiva de su enfermedad en el tejido mamario ectópico durante su segunda gestación.
Caso clínicoPresentamos a una paciente de 22 años, secundigesta, fumadora y con antecedentes personales de apendicectomía, síndrome antifosfolípido primario e hiperplasia virginal mamaria que precisó mastectomía bilateral y disección submuscular de bolsillo con colgajo de serrato para la cobertura del expansor, y en la que inicialmente se planteó un diagnóstico de tumor phyllodes de bajo grado durante el estudio prequirúrgico, al obtener dicho resultado anatomopatológico en la toma de una biopsia con aguja gruesa. Como antecedentes obstétricos destaca el antecedente de una gestación previa finalizada mediante cesárea electiva por restricción del crecimiento intrauterino en estadio III durante la semana 30. Entre sus antecedentes familiares refiere que su madre tuvo cáncer de mama a los 48 años.
Durante la semana 23 de su segunda gestación consulta por presentar nódulos axilares bilaterales de 2 semanas de evolución, encontrándose afebril y con buen estado general en el momento de la consulta. En la exploración física presenta una tumoración dura y enrojecida, no ulcerada, más marcada en la axila derecha, de unos 5–6 centímetros de diámetro y otra similar, de menor tamaño, en la axila izquierda, con secreción láctea a través de ambos nódulos.
Se establece un protocolo diagnóstico en el que se solicita una ecografía de las lesiones, a través de la cual se identifican áreas hipoecogénicas en ambas regiones axilares, que presentan una ecoestructura grosera heterogénea, formando seudomasas, extendiéndose hacia ambos miembros superiores, siendo muy significativa en la región axilar derecha, donde forma una verdadera mama supernumeraria junto con quistes e imágenes compatibles con ductos mamarios y en ambas axilas se identificaron adenopatías de aspecto reactivo. Tras los hallazgos descritos, se establece un diagnóstico de sospecha de recidiva axilar bilateral de hiperplasia virginal en el tejido mamario ectópico. Ante este escenario clínico, se instaura tratamiento con bromocriptina, que se suspende a los 2 meses por mala tolerancia clínica de la paciente y crecimiento y ulceración de la masa tumoral.
En semana 37 + 5 se decide la inducción del parto debido al mal estado general materno y del fracaso del tratamiento médico, con finalización de la gestación mediante cesárea urgente por riesgo de pérdida de bienestar fetal.
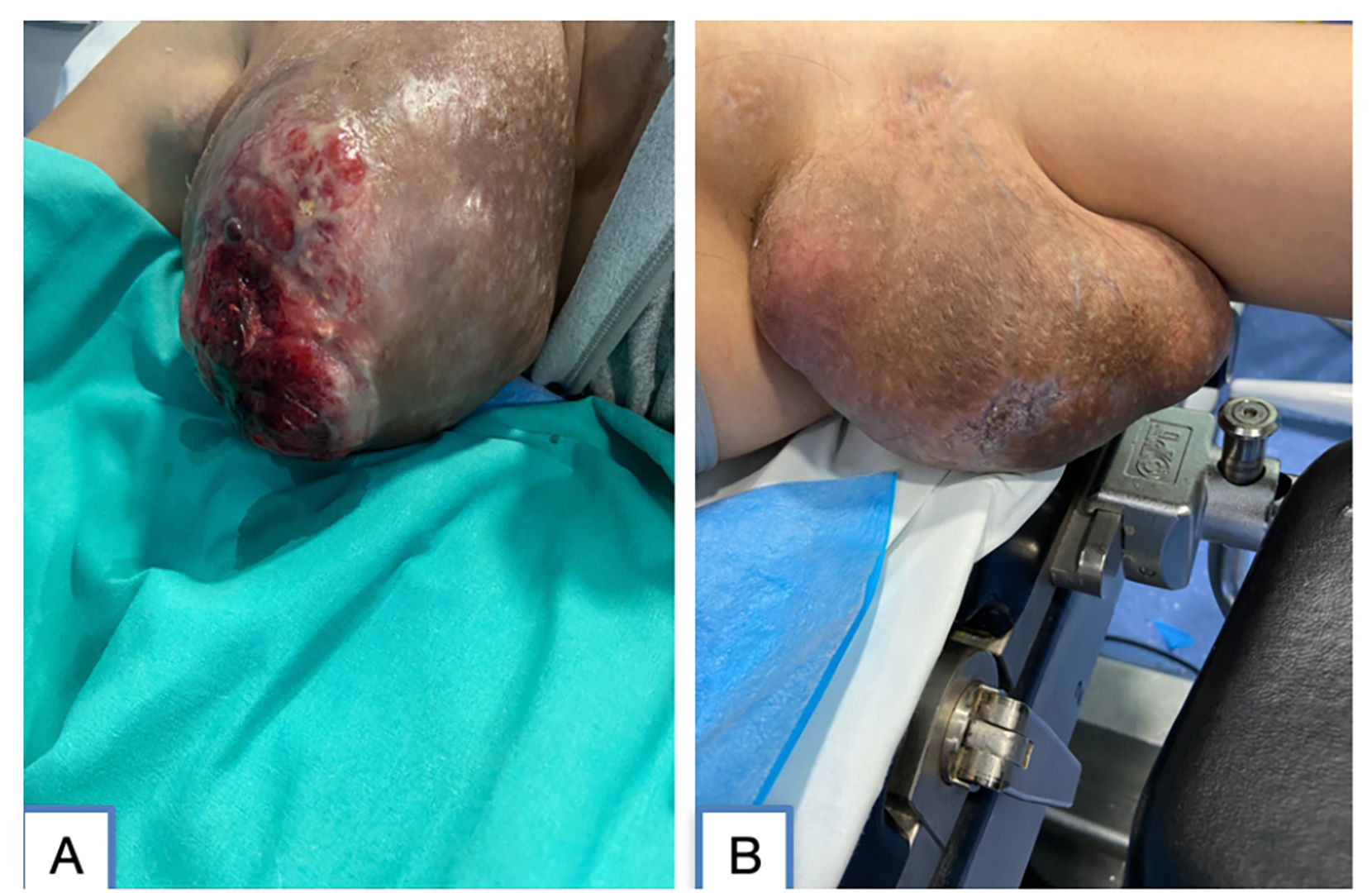
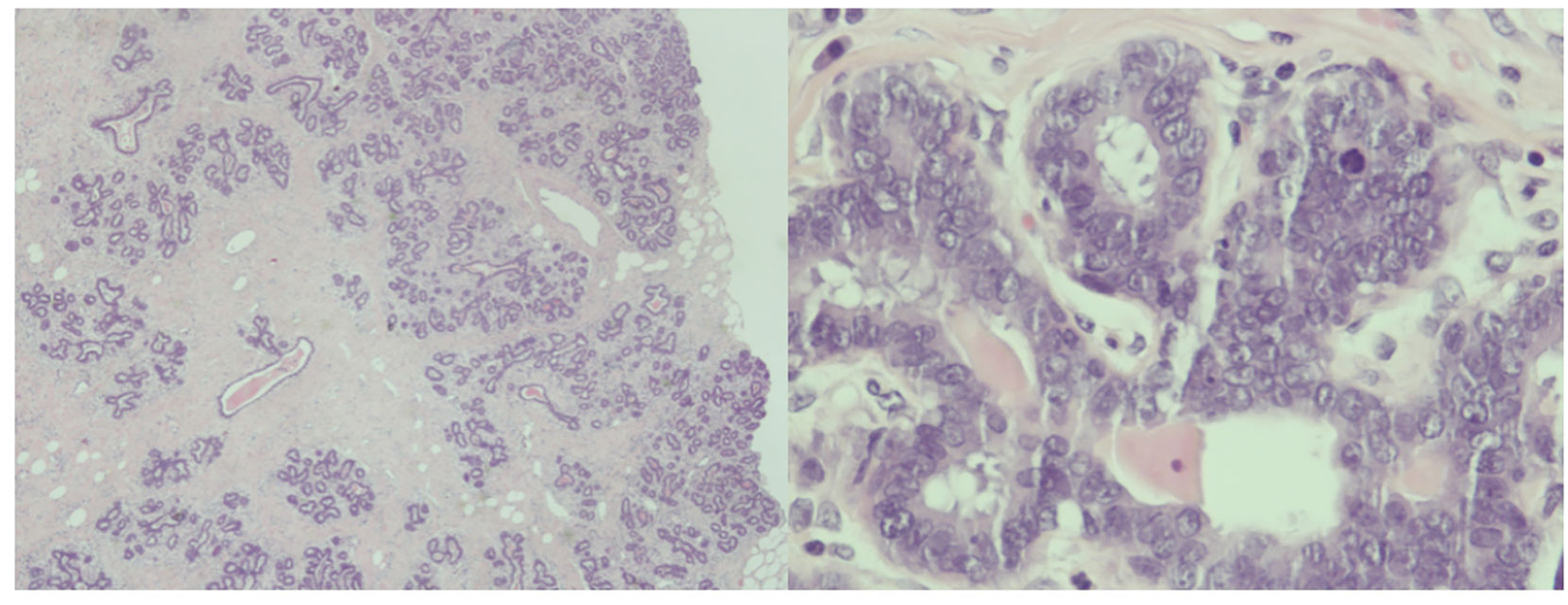
Transcurridos 30 días desde la cesárea, se procede a la exéresis de ambas mamas ectópicas hiperplásicas. En el estudio macroscópico de la axila derecha se reconoce tejido mamario hiperplásico, multilobulado, de color pardo claro, con algunos ductos dilatados, con contenido purulento y múltiples ganglios linfáticos de aspecto reactivo (fig. 1A). La axila izquierda presenta la piel rugosa, hipercromática, y al corte se identifica tejido mamario hiperplásico, con áreas quísticas, de contenido purulento, dilataciones quísticas y ganglios linfáticos de aspecto hiperplásico (fig. 1B). El diagnóstico anatomopatológico de la pieza extirpada es de hiperplasia glandular exuberante con signos de mastitis crónica con áreas abscesificadas y cambios lactacionales (fig. 2). El postoperatorio cursa con dehiscencia parcial de la herida quirúrgica derecha, pese a lo cual evoluciona de manera favorable con curas locales y bajo cobertura antibiótica.
La gigantomastia es un proceso benigno en el que una o ambas mamas experimentan un aumento excesivo de tamaño. Aunque la etiología es desconocida, se ha propuesto una posible hipersensibilidad idiopática de los órganos diana a las hormonas gonadales6, si bien estudios que evalúan la presencia de receptores hormonales no han encontrado una asociación entre un aumento en los niveles de receptores de estrógeno y la aparición de tejido hipertrófico.
Podemos diferenciar entre la gigantomastia juvenil, cuando este crecimiento de las mamas ocurre durante el periodo puberal; y la gigantomastia gestacional, cuando ocurre durante el embarazo7. El caso presentado se trata de una gigantomastia de tipo gestacional, también llamada gigantomastia del embarazo o macromastia grávida. Se trata de una entidad rara, de la que se han descrito aproximadamente 100 casos en la literatura. Se ha calculado que la incidencia de gigantomastia gestacional es de uno en 28,000 y uno en 100,000 embarazos entre los años 1935–1960 y 1989–2009, respectivamente. Este cambio de incidencia, podría explicarse porque fue precisamente en 1960 cuando Lewison et al. definieron la gigantomastia gestacional como una afección que «se desarrolla rápidamente durante el embarazo, experimenta regresión tras el parto y reaparece en embarazos posteriores»2.
Los factores de riesgo de la gigantomastia gestacional no están bien definidos, se han descrito multiparidad, raza caucásica y antecedente en un embarazo previo. En este caso, la paciente tenía antecedente de hiperplasia virginal mamaria. Se ha sugerido una posible etiología autoinmune, asociándose a trastornos autoinmunes, como el lupus eritematoso sistémico, la miastenia gravis, la enfermedad de Graves y la artritis reumatoide8. En nuestro caso, la paciente estaba diagnosticada de síndrome antifosfolípido primario, con presencia de anticuerpos anticardiolipina y anti-b2 glicoproteína positivos. Además, la paciente era fumadora, pero este no se ha descrito como factor de riesgo.
Histológicamente, se trata de una hipertrofia difusa de la mama con ausencia de una masa discreta o de nodularidad9. Generalmente suele ser bilateral, como en nuestro caso, si bien se han descrito casos de afectación unilateral. El crecimiento es benigno, se limita al tejido mamario y generalmente no se asocia con otras anomalías7. Habitualmente es de aparición esporádica, aunque se han publicado casos con asociación hereditaria o familiar. El diagnóstico diferencial debe realizarse con cambios fibroquísticos y con otros tumores fibroepiteliales como el fibroadenoma y el tumor phyllodes, todos ellos, mucho más frecuentes que la hiperplasia virginal mamaria6. El caso clínico presentado demuestra que este diagnóstico diferencial puede resultar difícil, incluso con el estudio de anatomía patológica, ya que la sospecha inicial tras la biopsia con aguja gruesa fue de tumor phyllodes; sin embargo, una vez realizada la mastectomía bilateral se confirmó el diagnóstico de hiperplasia virginal mamaria.
El manejo incluye tratamiento quirúrgico, médico o ambos. El tratamiento estándar de la hipertrofia virginal mamaria es quirúrgico: la mamoplastia de reducción o la mastectomía subcutánea7. Las tasas de recurrencia son mayores en pacientes sometidas a una mamoplastia de reducción comparadas con las tratadas con mastectomía total bilateral, atribuyéndose la mayor recurrencia al tejido hipertrófico retenido después de la mamoplastia8. En este caso clínico, la enfermedad reapareció tras realizar una mastectomía bilateral debido a la presencia de mamas supernumerarias, es decir, tejido mamario ectópico, que había pasado desapercibido previamente y en el cual se desarrolló recurrencia de hiperplasia virginal con el embarazo.
Las terapias endocrinas que se utilizan para frenar el crecimiento mamario incluyen: medroxiprogesterona, didrogesterona, bromocriptina, tamoxifeno y danazol. La mayor parte de los casos de gigantomastia gestacional responden bien a la terapia con bromocriptina9. La bromocriptina actúa como un agonista de la dopamina en el hipotálamo, lo que resulta en una disminución significativa en la liberación de prolactina por la adenohipofisis7. Su uso durante el embarazo puede conducir a un crecimiento intrauterino retardado; por lo tanto, se propone controlar el crecimiento fetal si se utiliza este fármaco durante la gestación8. En nuestro caso, el uso de la bromocriptina no fue efectivo y tuvo que ser abandonado por la mala tolerancia al medicamento por parte de la paciente.
ConclusiónLa hipertrofia virginal mamaria constituye una enfermedad benigna de la mama, con grave afectación de la calidad de vida de las pacientes debido al crecimiento excesivo y rápido de una o ambas mamas. Además, debido al rápido crecimiento de las mismas, las pacientes pueden experimentar mastalgia, problemas posturales e incluso ulceración o infección. El diagnóstico y tratamiento pueden suponer un auténtico reto. En este caso clínico se demuestra que el tratamiento médico no siempre es efectivo para frenar el crecimiento tumoral, y que incluso un tratamiento quirúrgico radical no asegura una curación completa pudiéndose producir recurrencia de la enfermedad en tejido mamario ectópico.
Responsabilidades éticasEste trabajo se apegó a lo señalado por la Declaración de Helsinki y lo dispuesto en la Ley General de Salud en materia de investigación.
Consentimiento informadoLos autores declaran que han obtenido el consentimiento de la paciente para la publicación de este artículo.
FinanciaciónLos autores declaran que no existe financiación.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.