Phyllodes tumours (PT) are rare breast tumours with diverse biological behaviour. The purpose of this paper was to conduct a global study of malignant PTs in our healthcare area.
Material and methodsA case series study where we reviewed oncological, clinical-diagnostic, therapeutic and prognostic data of malignant PTs diagnosed between 1978 and 2022 in the Vigo area.
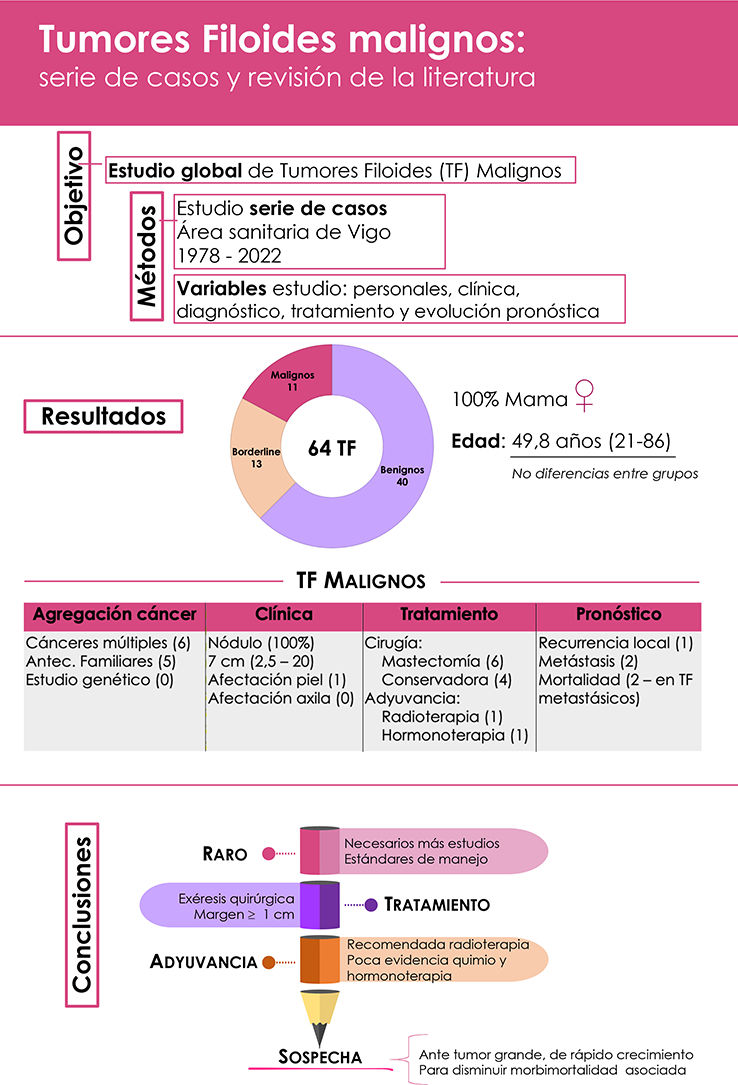
ResultsOut of the total of 64 PTs collected: 40 were benign, 13 borderline and 11malignant. The mean age of the total PT series was 49.8 years, with no differences being found between categories. All the malignant PTs in our series were in women who consulted for breast lumps. Mean size was 8 cm (2.5-20 cm). With regard to type of surgery, there were 6 cases of mastectomy and 4 cases of conservative surgery, one lymphadenectomy without apparent indication and without metastatic involvement. Radiotherapy was received in only one case, and in another adjuvant hormone therapy was received. Regarding prognostic evolution, one case presented local recurrence (4 years after surgery) and two cases developed metastasis (which was the cause of death after 1.5 and 8 years).
ConclusionsMalignant PTs are a rare entity. This was a historical series of only 11 patients. Surgical excision (margins ≥ 1 cm) without lymphadenectomy is the treatment of choice. Radiotherapy was effective in reducing local recurrences, but chemotherapy and hormone therapy are not substantiated. Suspected diagnosis is important to reduce associated morbidity and mortality and further studies are required to guide clinical practice.
Tumor Filoides (TF) es el término preferido1 para referirnos al tumor que inicialmente fue descrito como Cystosarcoma Phyllodes por Johannes Müller en 18382. El término «cysto» hace referencia a las cavidades quísticas ocasionadas por la necrosis generada por su rápido crecimiento; y el calificativo de «sarcoma» a su aspecto carnoso con una superficie de corte gris-blanquecina, sólida, con espacios hendidos. El término «Phyllodes» (phyllo = hoja, en griego) fue utilizado para enfatizar el patrón de crecimiento en forma de hoja generado por la expansión del estroma. En 1981, la clasificación de la OMS3 de los tumores de la glándula mamaria propuso eliminar la palabra «Cystosarcoma», ya que en realidad no son auténticos sarcomas.
Los TF son neoplasias fibroepiteliales raras. Los fibroadenomas son los tumores fibroepiteliales más frecuentes de la glándula mamaria, representando el 15-20% de los tumores mamarios. Los TF solo representan el 0,3-1% de todos los tumores mamarios y el 2,5% de las lesiones fibroepiteliales de mama4. Se dan principalmente en mujeres en torno a los 45 años5. Los TF se clasifican en benignos, borderline o malignos, según los hallazgos histológicos6. De los TF, entre un 10 y 30% son malignos; con una incidencia anual ajustada por edad de alrededor 2,1/1 millón de mujeres7,8.
Su incierto comportamiento clínico y dificultoso diagnóstico preoperatorio dan como resultado un manejo inadecuado. Independientemente del subtipo histológico, la exéresis quirúrgica con márgenes libres ha sido el tratamiento primario de elección9. La recurrencia es una de las principales características, alcanzando el 30% en los TF malignos10. Los TF malignos pueden asociar metástasis (oscilando entre 13 y 40%); la diseminación metastásica es principalmente hematógena (especialmente a pulmón y huesos), con afectación linfática infrecuente (menos del 1%)6,11. El papel de la radioterapia (RT) y la quimioterapia adyuvante es todavía controvertido.
El objetivo principal de este trabajo de investigación es realizar un estudio global de los TF malignos de la serie total de TF de nuestra área sanitaria y realizar una revisión bibliográfica al respecto.
Material y métodosEn este estudio descriptivo de serie de casos estudiamos los TF diagnosticados en el área de Vigo, en diferentes hospitales, durante el período comprendido entre 1978 y 2022; centrándonos en los TF malignos.
La recopilación de datos se inició tras recibir la aprobación por el comité de ética de nuestra área sanitaria. Las variables se estudiaron de forma retrospectiva, recogiendo datos de la historia clínica electrónica, incluyendo entre ellas: la edad, la historia oncológica, la clínica/forma de presentación, el diagnóstico, la histología, el tratamiento, la evolución pronóstica (recidivas locales, metástasis), la mortalidad (fecha y causa). Los datos obtenidos se introdujeron en una base de datos informática elaborada en el programa Microsoft Excel. El análisis estadístico se realizó con el programa estadístico SPSS-PC para Windows.
ResultadosLogramos recopilar un total de 64 TF diagnosticados en el área de Vigo. De estos, 40 se clasificaron como benignos (62,5%), 13 como borderline (20,3%) y 11 como malignos (17,2%) (tabla 1).
Frecuencia y edad media en el momento del diagnóstico de los tumores filoides
| Tipo histológico | N° de Casos (%) | Edad media (DS) | Nivel de significación | Rango de edades |
|---|---|---|---|---|
| Tumor filoides benigno | 40 (62,5) | 46,8 años (13,3) | p= 0,1⁎ | 21 a 86 años |
| Tumor filoides borderline | 13 (20,3) | 55,5 años (12,7) | 33 a 73 años | |
| Tumor filoides maligno | 11 (17,2) | 53,8 años (12,2) | 38 a 82 años | |
| Serie total | 64 (100) | 49,8 años (13,4) | 21 a 86 años |
DS: desviación estándar.
En cuanto a la edad, al momento del diagnóstico la edad media de la serie total fue de 49,8 años (rango: 21-86 años); no encontrando diferencias estadísticamente significativas entre subtipos (tabla 1).
De nuestra serie de 11 TF malignos, no hemos podido hacer el seguimiento de una mujer diagnosticada en 1981, al no disponer de más datos en su historia en papel ni electrónica.
En la tabla 2 se muestran los datos relativos a agregación personal y familiar de otras lesiones neoplásicas. Llama la atención la alta presencia de otros tumores asociados (tumores múltiples en 6 casos) y de agregación familiar de cáncer (en la mitad de los casos).
Otros tumores asociados y agregación familiar de cáncer
| Otros tumores asociados | Sin tumores asociados | n= 4 (40%) |
| Con tumores asociados | n= 6 (60%) | |
| Ovario | n= 3 (30%) | |
| Colon-recto | n= 2 (20%) | |
| Mama | n= 1 (10%) | |
| Agregación familiar de cáncer | Sin agregación | n= 5 (50%) |
| Con agregación | n= 5 (50%) | |
| Familiares 1.er grado | n= 4 (40%) |
Todas las pacientes de nuestra serie consultaron por un bultoma mamario, refiriendo en muchos casos un crecimiento rápido del mismo. El tamaño medio fue de 8 cm (rango: 2,5-20 cm). La piel estaba afectada en una de las pacientes (ulceración), el caso de mayor tamaño (20 cm). No se describe afectación clínica axilar en ninguno (tabla 3). En la figura 1 (A, B) se muestran imágenes clínicas de 2 de las enfermas de nuestra serie.
Características de los tumores filoides malignos de nuestra serie
| Tamaño | Media | 8 cm | |
| Rango | 2,5-20 cm | ||
| Clínica | Bultoma mama | n= 10 (100%) | |
| Crecimiento rápido | n= 7 (70%) | ||
| Ulceración piel | n= 1 (10%) | ||
| Tratamiento | Cirugía | Mastectomía | n= 6 (60%) |
| Tumorectomía | n= 4 (40%) | ||
| Linfadenectomía | n= 1 (10%) | ||
| Adyuvante | Radioterapia | n= 1 (10%) | |
| Hormonoterapia | n= 1 (10%) | ||
| Evolución pronóstica | Recidiva local | n= 1 (10%) | |
| Intervalo libre: 50 meses | |||
| Metástasis a distancia | n= 2 (20%) | ||
| Intérvalo libre: 18 y 98 meses | |||
| Mortalidad por tumor filoides | n= 2 (20%) | ||
| Tiempo supervivencia: 19 y 106 meses | |||
Imágenes clínicas y de pruebas de imagen. A, B) Imágenes clínicas de 2 tumores filoides (TF) malignos. A) TF en el cuadrante superoexterno de la mama derecha, vemos cómo protruye en la superficie. B) TF en cuadrantes internos-retroareolar de la mama izquierda, vemos cómo la piel que lo recubre está estirada y el pezón aplanado, pero sin compromiso de los mismos. I-IV: Pruebas de imagen complementarias de un caso de TF maligno. I y II: imágenes de mamografía (I: proyección craneocaudal, II: proyección oblicua). III y IV: resonancia magnética mamaria (III: sagital, IV: axial). La apariencia típica de un TF en mamografía es un nódulo liso y polilobulado que se asemeja a un fibroadenoma. Tampoco pueden diferenciarse en la resonancia, pero puede ser útil para determinar la resecabilidad en determinados casos.
En la figura 1 se muestran imágenes de mamografía y resonancia magnética realizadas a uno de nuestros casos. No hay signos patognomónicos en las pruebas de imagen, el diagnóstico es histológico. La cirugía fue necesaria para alcanzar el diagnóstico final en alguno de nuestros casos.
En cuanto al tipo de cirugía: 6 casos de mastectomía y 4 de cirugía conservadora (tumorectomía). En un caso se hizo linfadenectomía axilar sin afectación metastásica, por tratarse de un caso antiguo del año 1989, sin otra indicación aparente. Tan solo uno de los casos recibió RT adyuvante tras la cirugía conservadora. A otra mujer tratada con cirugía conservadora se le ofreció RT, pero la rechazó y presentó una recidiva local al cabo de los años. Una paciente recibió hormonoterapia (tabla 3).
Salvo un caso de seguimiento corto (19 meses), el resto tuvieron un seguimiento superior a los 4,5 años (media de seguimiento: 170 meses, rango: 19-446 meses). Solo un caso presentó recidiva local (a los 4 años de la cirugía). Dos casos desarrollaron enfermedad metastásica y murieron por este motivo: en un caso metástasis pulmonares y óseas, el otro a páncreas y retroperitoneo (tabla 3).
DiscusiónLos TF son neoplasias mamarias raras. En nuestro estudio encontramos 11 casos de TF malignos (del total de 64 TF) en un periodo de estudio de 44 años. Por lo tanto, esta investigación trata una serie histórica, hecho que justifica el manejo de algunos casos. Lo que hace que su diagnóstico y manejo sean desafiantes, además de su rareza, es su comportamiento biológico incierto y heterogéneo. Los clínicos se han basado en los informes de estudios retrospectivos para mejorar el diagnóstico temprano y utilizar estrategias de manejo correctas.
La epidemiología del TF difiere de la de los otros tipos histológicos más comunes de cáncer de mama. En una revisión de 8.567 enfermas con cáncer de mama tratadas entre 1969 y 1993 solo se identificaron 32 casos de TF en 31 mujeres (0,37% del total)12. Según los datos recopilados entre 1972 y 1989 en el registro de cáncer del condado de Los Ángeles, la tasa de incidencia media anual ajustada por edad del TF maligno es de 2,1 por millón de mujeres. En este estudio se registró una mayor incidencia entre las mujeres blancas latinas en comparación con blancas no latinas, asiáticas y negras7.
Obviamente, el TF se localiza preferentemente en la glándula mamaria femenina. No obstante, se han descrito casos de TF en las glándulas mamarias supernumerarias, tanto en la axila13 como en la vulva14 y también en la mama masculina15; e incluso en la próstata y vesículas seminales de los hombres16. Todos los casos de nuestra serie eran mujeres.
La edad de presentación del TF es más similar a la edad del cáncer de mama que a la del fibroadenoma. De hecho, la edad media al diagnóstico de los TF es, en promedio, 10 años más joven que la del cáncer de mama, en torno a los 45 años (la gran mayoría entre 35 y 55 años)5,7. Por el contrario, el fibroadenoma ocurre preferentemente entre los 20 y 35 años. Son muy pocos los TF diagnosticados en mujeres menores de 25 años. No obstante, el diagnóstico de TF no puede ser excluido por la edad pues se han descrito casos de TF en mujeres jóvenes e incluso adolescentes o niñas menores de 10 años17. En nuestro estudio la edad media de los TF fue de 50 años, lo cual está en línea con estudios previos. No encontramos diferencias significativas entre los distintos tipos de TF, pero registramos una mayor edad en los TF malignos (media: 54 años); hecho también observado en estudios previos con significación18. El caso más joven fue a los 21 años (TF benigno), reforzando la idea tener en mente este diagnóstico independientemente de la edad.
Estudiamos en nuestra serie la agregación familiar de cáncer, que resultó ser considerable: antecedentes familiares de cáncer en la mitad de los casos. También encontramos que gran parte de las mujeres, además del TF, tenían otros tumores asociados: 6 presentaban tumores múltiples. No obstante, en ningún caso se llevó a cabo un estudio genético. Hasta la fecha, el único factor predisponente conocido para los TF es el síndrome de Li-Fraumeni (TP53)19. Hay estudios que describen TF en pacientes con mutaciones en NF1 (neurofibromatosis de tipo 1) y BRCA1 (síndrome de cáncer de mama y ovario hereditario)20.
Los TF generalmente se presentan como un nódulo mamario, dato que coincide con la serie de casos de nuestro estudio (todos iniciaron así). En la exploración, la mayoría se comportan como una masa firme, multinodular, bien definida, móvil e indolora. Si tiene gran tamaño, puede verse una piel brillante y estirada recubriéndolo. La retracción del pezón, la ulceración y la fijación a la pared torácica son raras21. En nuestra serie, un caso (el de mayor tamaño) presentó ulceración cutánea; hallazgo raro que puede darse en tumores de gran tamaño. Ningún caso presentó afectación clínica axilar; en la literatura esta puede llegar al 20%, aunque la afectación metastásica axilar es muy rara.
El tamaño del tumor es variable, oscilando entre 1 y 41 cm (promedio: 4-7 cm)5. El tamaño medio de los TF malignos de nuestra serie fue de 8 cm, mayor tamaño reportado en la literatura para los casos malignos18. Se debe sospechar la presencia de un TF ante una masa mamaria grande (mayor de3 cm) que crece rápidamente. La evaluación histológica es crucial ya que el TF y los fibroadenomas pueden ser difíciles de diferenciar clínicamente y por imagen, o incluso con una biopsia con aguja gruesa; algunos se diagnostican después de la exéresis de presuntos fibroadenomas.
Los TF presentan una amplia gama de comportamientos biológicos. Los TF benignos (bien diferenciados) se caracterizan porque si no se extirpan correctamente, pueden recidivar localmente; sin embargo, las metástasis a distancia son muy raras. En el otro extremo están los TF malignos que en potencia sí pueden dar metástasis a distancia. Cuando no pueden clasificarse en ninguna de estas categorías, se denominan TF borderline y su pronóstico es intermedio entre ambos y estará condicionado por el tamaño, los márgenes, la atipia celular y el recuento mitótico. La clasificación del tumor es el factor principal en el pronóstico y la supervivencia.
Una escisión quirúrgica completa es el estándar de tratamiento. Las pautas actuales de la National Comprehensive Cancer Network (NCCN) recomiendan la exéresis con margen no en contacto (no necesariamente amplio) para los TF benignos y la exéresis con márgenes quirúrgicos mayores de 1 cm para los TF malignos o borderline22. Cada vez hay más evidencia de que no son necesarios márgenes de 1 cm en todos los TF. Se puede otorgar un enfoque conservador a los TF benignos que se han enucleado inicialmente sin márgenes. La escisión con márgenes negativos se debe lograr para los TF recurrentes y malignos.
Hay datos limitados que comparan la cirugía conservadora con la mastectomía en el tratamiento de los TF malignos. Sin embargo, cuando se pueden lograr márgenes adecuados y administrar RT adyuvante, la cirugía conservadora parece ser tan eficaz como la mastectomía. En un estudio de 821 mujeres con TF malignos de la base de datos Surveillance, Epidemiology, and End Results (SEER), se realizó mastectomía y cirugía conservadora en 52 y 48%, respectivamente; asociándose la cirugía conservadora con una supervivencia por causa específica equivalente o mejorada, independientemente del tamaño del tumor23. En nuestra serie parece observarse algo similar: 60% mastectomía y 40% cirugía conservadora. Uno de los casos precisó de mastectomía tras una cirugía conservadora inicial con márgenes afectos. La afectación linfática es infrecuente, con lo que la cirugía axilar rara vez está indicada6. En el estudio la SEER citado anteriormente, solo 8 de 498 mujeres con estado conocido de ganglios linfáticos tenían ganglios afectados23. De nuestra serie a una mujer se le hizo linfadenectomía axilar, pero sin demostrarse afectación metastásica y sin indicación aparente; con la única justificación de tratarse de un caso antiguo/desconocimiento de la entidad.
Cuando no se pueden lograr márgenes quirúrgicos adecuados debido a la ubicación del tumor, se debe administrar RT adyuvante, incluso después de la mastectomía. Sin embargo, cuando se pueden lograr márgenes quirúrgicos adecuados, hay menos acuerdo. Actualmente, se recomienda RT para los TF malignos o borderline tratados con cirugía conservadora, ya que reduce sustancialmente las tasas de recurrencia local. El uso de RT no está respaldado por datos de ensayos controlados aleatorizados, pero la NCCN sugiere el uso de RT en caso de recurrencia y alto riesgo de morbilidad22. Wong et al. recomiendan considerar la RT en todos los TF malignos pues, aunque no asocie un efecto positivo en la supervivencia, ha demostrado disminución de recurrencias locales, y estas pueden ser muy debilitantes con gran impacto en los pacientes24. Datos respaldados por estudios previos como el de Gnerlich et al., que analizan 3.120 TF malignos de la Base Nacional de Datos de Cáncer de EE. UU.25. De nuestra serie, solo un caso recibió RT adyuvante.
No existen ensayos clínicos aleatorizados que evalúen el papel de la quimioterapia adyuvante en los TF malignos. Los TF malignos son patológica y clínicamente más similares a los sarcomas de partes blandas; sin embargo, los TF malignos localizados tienen un mejor pronóstico que la mayoría de los sarcomas de alto grado de estadio similar26. Por lo tanto, debe considerarse para los TF malignos con aún más precaución, evaluando caso por caso y especialmente en casos metastásicos o de alto riesgo.
En nuestra serie un caso recibió hormonoterapia adyuvante. Sin embargo, esta no ha demostrado ser efectiva en los TF a pesar de la presencia de receptores hormonales en su componente epitelial27.
Los TF recurren localmente con tasas que varían según el grado del tumor. Un metaanálisis de 2019 informó de una tasa de recurrencia local global del 12% y tasas de recurrencia local agrupadas del 8, 13 y 18% para TF benignos, borderline y malignos, respectivamente28. La recurrencia local generalmente ocurre dentro de los primeros 2 años después de la cirugía. Algunas series han encontrado que el tiempo hasta la recurrencia local fue más corto para los TF malignos que para los benignos o borderline29. De nuestra serie, solo un caso (10%) desarrolló recurrencia local y esta fue a los 4 años de la cirugía. Aunque las recurrencias suelen tener el mismo grado que los tumores originales, hay informes donde tumores benignos se transforman en malignos tras la recurrencia; como en una serie de 293 TF, donde 6 TF benignos recurrieron localmente como malignos5.
Se ha informado enfermedad metastásica en 13-40% de los TF6,8,11. Los TF que metastatizan son esencialmente los malignos y suelen ser grandes (mayores de 5 cm)5. Los TF metastatizan con mayor frecuencia al pulmón, seguido de los huesos; menos comúnmente al hígado y sistema nervioso central; otras localizaciones son más raras. Las metástasis son únicamente de los elementos estromales y predominantemente por vía hematógena, con lo que la afectación axilar es excepcional. La tasa de supervivencia global para los TF malignos es de aproximadamente 60-80% a los 5 años. Para los pacientes que desarrollan enfermedad metastásica, la supervivencia global media es de aproximadamente 11 meses30. En nuestro estudio, 2 pacientes (20%) desarrollaron metástasis a distancia: un caso a los lugares más frecuentes (pulmón y hueso) y el otro a páncreas y retroperitoneo; estas mujeres tenían TF grandes (8,5 y 7 cm) y murieron por este motivo (a los 19 y 100 meses).
ConclusionesLos TF malignos representan una entidad rara. Se trata de una serie histórica de 11 enfermas diagnosticadas entre 1978 y 2022. Dado que las series publicadas son escasas, son necesarios más estudios (prospectivos y multicéntricos) para obtener estándares de manejo y establecer guías para la práctica clínica. La exéresis quirúrgica con márgenes negativos, de al menos 1 cm, sin linfadenectomía axilar es el tratamiento de elección para la mayoría de pacientes. Se recomienda RT adyuvante, pues disminuye las recurrencias locales, aunque no ha demostrado mejorar la supervivencia. Actualmente, la quimioterapia o la terapia hormonal no están justificadas. Es importante pensar en esta entidad ante un tumor grande y de crecimiento rápido para un manejo adecuado desde el inicio y así disminuir la morbimortalidad asociada a las reintervenciones, recurrencias locales y metástasis a distancia.
Consideraciones éticasLa información de las pacientes incluidas en nuestro trabajo ha sido tratada de manera anónima y confidencial. El tratamiento, la comunicación y la cesión de los datos de carácter personal de todas las participantes se ajusta a lo dispuesto en la Ley Orgánica 3/2018 de 5 de diciembre de Protección de Datos Personales y Garantía de los Derechos Digitales y siguiendo las normas de bioética de la Declaración de Helsinki de la Asociación Médica Mundial sobre principios éticos para las investigaciones médicas. El estudio cuenta con la aprobación del Comité Ético de Investigación Clínica de Galicia (2020.529).
Consentimiento informadoLos autores declaran que han obtenido el consentimiento de los pacientes para la publicación de este artículo.
FinanciaciónEsta investigación no ha recibido ayudas que provengan de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses con respecto a la publicación de este artículo.