INTRODUCCIÓN
Las fracturas por estrés ocurren cuando un hueso normal es sometido a un ejercicio físico prolongado y repetitivo que resulta una carga excesiva para la cual la estructura ósea no está preparada (fracturas por fatiga) o cuando un estrés normal es aplicado a un hueso debilitado por cualquier causa (fractura por insuficiencia)1.
El resultado es que se originan pequeñas microfracturas directamente influenciadas por el número y la frecuencia de las repeticiones. Si el factor estresante continúa puede originarse una verdadera fractura.
Constituyen del 1 por 100 al 16 por 100 de las lesiones en atletas y el 95 por 100 se localiza en las extremidades inferiores, fundamentalmente en tibia (corredores y bailarinas), metatarso, peroné, fémur, etc.2-4; otras localizaciones menos frecuentes son costillas y clavícula. Tienen un pico de incidencia entre los 18 y los 25 años, siendo el sexo de mayor riesgo el femenino3.
El diagnóstico de estas fracturas está basado fundamentalmente en la historia clínica y en la exploración física. Clínicamente el síntoma más importante es el dolor. Al comienzo es leve y aparece después del ejercicio en la zona de la fractura, pero desaparece con el reposo. Si continúa el factor estresante, finalmente el dolor se hace persistente a pesar del reposo3-5. A la inspección puede existir un área de tumefacción y enrojecimiento (por ello a veces es necesario hacer un diagnóstico diferencial)5 y a la palpación existe un punto doloroso concreto4-6, e incluso un área de engrosamiento perióstico.
Podemos corroborar el diagnóstico con distintas pruebas de imagen:
-- Radiografía. Poco sensible, pero muy específica. Los primeros cambios aparecen a partir de la tercera semana del comienzo de los síntomas, e incluso a los 3 meses. Éstos consisten en banda de esclerosis, formación de hueso perióstico o línea de fractura6.
-- Gammagrafía con MDP-99Tc. Es la más sen-sible, pero poco específica. Presenta un aumento de la captación que también producen la osteomielitis, infartos óseos, displasias óseas, síndrome de estrés de tibia media y osteoma osteoide5, 6.
-- Tomografía axial cumputarizada. Es muy útil para hacer el diagnóstico diferencial. Permite ver los cambios en el hueso cortical5.
--Resonancia nuclear magnética. Ampliamente utilizada en el diagnóstico de fracturas por estrés, tan sensible como la gammagrafía pero altamente específica. Aparece una línea de fractura en la cortical rodeada por una zona de intenso edema medular5, 8.
En cuanto al tratamiento, la mayoría sólo requiere un período de descanso de la zona afecta de 4 a 8 semanas, según la localización, con retorno gradual a sus actividades4, 5, 7.
CASO CLÍNICO
Se expone el caso de una paciente de 47 años. Como antecedentes personales presenta alergia a metales y penicilinas, practica deporte (aerobic de forma esporádica) y fue intervenida de cesárea con anestesia general.
Fue estudiada en su centro de referencia por gonalgia, que comenzó bruscamente al estar bailando en una fiesta. Refiere que realizó un giro sobre la pierna izquierda, notó un crujido y comenzó entonces su impotencia funcional. En la exploración inicial presentaba: incapacidad de extensión completa de la pierna, sensación de inestabilidad y, a veces, imposibilidad para mantenerse en pie; discreto derrame articular que no se evacuó.
Fue diagnosticada de meniscopatía interna (según la radiografía sin carga: pinzamiento de la interlínea interna) y tratada de forma conservadora en descarga con muletas y 20 se-siones de rehabilitación (calor, masajes y ultrasonidos). En las revisiones sucesivas no mostró mejoría, siendo remitida a nuestro centro. A la exploración se objetivó discreto derrame articular sin signos inflamatorios, dolor selectivo a la palpación en zona rotuliana y cóndilo femoral interno; maniobra de Zöhlen positiva, estabilidad de la rodilla en todos los planos, dolor en la interlínea interna y maniobra de McMurray positiva para el menisco interno.
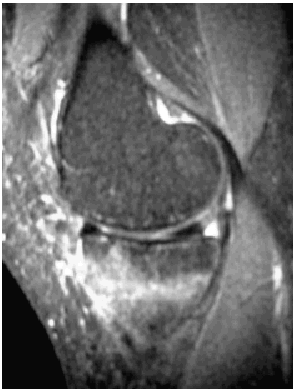
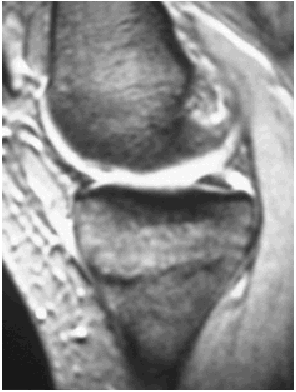
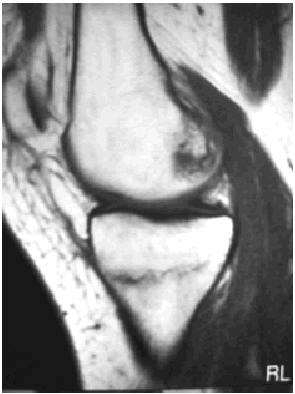
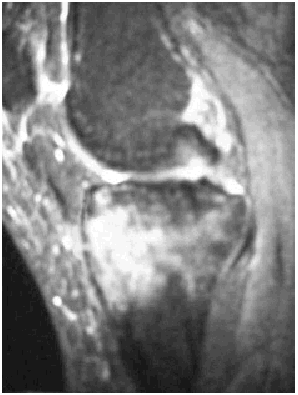
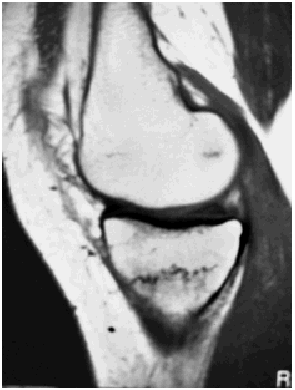
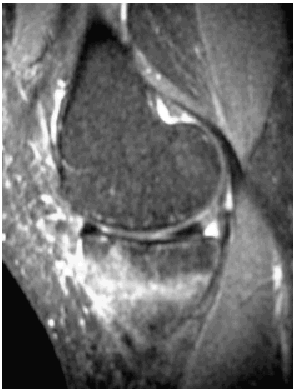
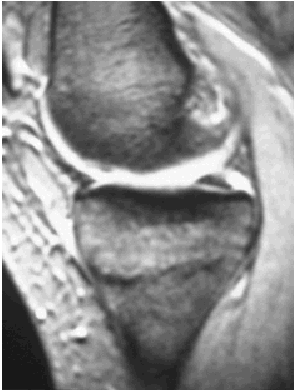
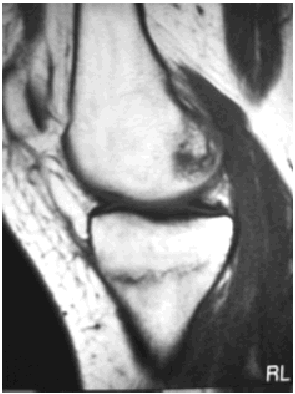
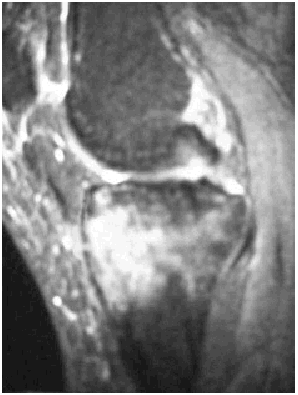
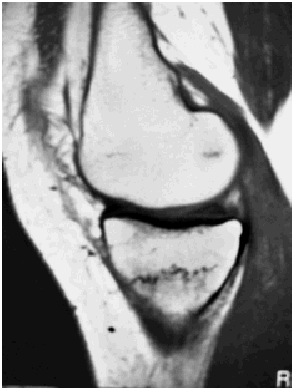
Ante los hallazgos se solicitó una resonancia nuclear magnética de la rodilla izquierda, que informó de focos de contusión ósea con fractura trabecular en vertiente medial interna de la tibia y edema intraóseo asociado (figs. 1 y 2); meniscos y ligamentos íntegros en todas las secuencias, articulación congruente y partes blandas sin hallazgos (figs. 3, 4 y 5).
Fig. 1.--RMN de rodilla izquierda. Corte sagital potenciado en T1.
Fig. 1.—NMR of the keft knee. Sagittal plane with T1 weighting.
Fig. 2.--RMN de rodilla izquierda. Corte sagital potenciado en T2.
Fig. 2.—NMR of the keft knee. Sagittal plane with T2 weighting.
Fig. 3.--RMN de rodilla izquierda. Corte sagital potenciado en T1.
Fig. 3.—NMR of the keft knee. Sagittal plane with T1 weighting.
Fig. 4.--RMN de rodilla izquierda. Corte sagital potenciado en T1. Edema intraóseo asociado a la fractura.
Fig. 4.—NMR of the keft knee. Sagittal plane with T1 weighting. Intraosseous edema associated to the fracture.
Fig. 5.--RMN de rodilla izquierda. Corte sagital potencia do en T1.
Fig. 5.—NMR of the keft knee. Sagittal plane with T1 weighting.
Como tratamiento sólo fue necesario mantener un período de descarga con muletas de 6 semanas.
DISCUSIÓN
Las fracturas por estrés no se reconocen fácilmente en las radiografías convencionales precisamente porque son de pequeñas proporciones; su identificación precisa pruebas de imagen más complejas y, sobre todo, imaginar que existen. La prueba diagnóstica más sensible y específica es actualmente la resonancia nuclear magnética. Por tanto, una historia de dolor progresivo en la zona, inicialmente durante el ejercicio y luego en el reposo, es de alto índice de sospecha. A veces transcurre un promedio de varias semanas entre el inicio de los síntomas y el diagnóstico definitivo, lo cual aumenta la morbilidad de estas fracturas debido a que la clínica asemeja otras condiciones inflamatorias más comunes. Si se confirma el diagnóstico de una fractura por estrés en el tercio proximal o medio de la tibia, la mayoría responde al tratamiento conservador con reposo de la zona afectada durante 4 a 8 semanas, con o sin inmovilización, y regreso a las actividades diarias de forma gradual y controlada4, 5, 7. La monitorización de la curación es clínica6 y viene dada por la desaparición del dolor al desempeñar estas actividades y por la desaparición del punto doloroso a la palpación4, 6, pero las fracturas tienen tendencia a la no unión y a desarrollar una fractura transversa completa de tibia3-5, 9. El tratamiento de éstas debe ser más agresivo, con inmovilización en descarga de 3 a 6 meses, o mejor, tratamiento quirúrgico con clavo intramedular, que reduce significativamente el tiempo de reposo3, 5, 9.
Cierto efecto en acelerar la reparación de estas microfracturas tiene la electromagnetoterapia en ciclos prolongados.
DIAGNOSTICO DIFERENCIAL3, 4, 6
-- Síndrome compartimental crónico.
-- Síndrome de estrés de tibia media, entidad producida a nivel de la inserción de los músculos tibial anterior o posterior de la tibia. Es una verdadera periostitis producida por tracción de estos músculos. Clínicamente tiene la misma presentación, haciéndose el diagnóstico diferencial con pruebas de imagen.
-- Osteomielitis.
-- Osteoma osteoide.
-- Sarcoma de Ewing.
Frattura da stress tibiale. A proposito di un caso
RIASSUNTO
Le fratture da stress o fratture da durata sono state tipicamente descritte dentro di un settore di popolazione che pratica sport di alto livello, come sono i militari o gli atleti (corridori) fundamentalmente.
È sconosciuta l´incidenza di questo tipo di fratture nella popolazione generale. Si spone il caso di una paziente di 47 anni studiata nel suo centro di referenza per gonalgia, che fu diagnosticata e trattata di forma conservatrice di meniscopatia interna. Siccome non presentava miglioramento dopo due mesi, fu inviata al nostro centro dove si chiese come prova complementaria una risonanza nucleare magnetica, informata come frattura da stress nela facia interna di tibia sinistra.
Come conclusione, le fratture da stress non si riconoscono facilmente nelle radiografie e la loro diagnosi precisa di prove d´imagine più complesse. Attualmente, la risonanza nucleare magnetica è la prova più sensibile ed specifica, permettendo una diagnosi precoce.
Fracture par stress tibial. Au sujet d´un cas
RÉSUMÉ
Les fractures de stress ou fractures de fatigue ont été typiquement décrites pour un secteur de la population qui pratique des sports de haut niveau, comme les militaires ou les athlètes (coureurs) essentiellement.
L´incidence de ce type de fractures au sein de la population en général est inconnue. Nous exposons le cas d'une patiente de 47 ans, suivie à son centre de référence pour gonalgie. On lui avait diagnostiqué une méniscopathie interne pour laquelle elle avait subi un traitement conservateur. Comme elle ne présentait pas d´amélioration au bout de deux mois, elle fut envoyée à notre service où l'on demanda comme examen complémentaire une imagerie par résonance magnétique, qui permit d'établir le diagnostic de fracture de stress de la tête interne du tibia gauche.
Nous dirons pour conclure que les fractures de stress ne sont pas faciles à reconnaître sur les radiographies et que leur diagnostic demande des examens d'imagerie plus complets. À l'heure actuelle, l'imagerie par résonance magnétique est l´examen le plus sensible et le plus spécifique, permettant un diagnostic précoce.
Stressfraktur des Schienbeins, Falldarstellung
ZUSAMMENFASSUNG
Stressfrakturen oder Dauerfrakturen werden typischerweise innerhalb der Bevölkerungsgruppe beschrieben, die Hochleistungssport treibt, wie insbesondere Soldaten oder Athleten (Laufsportler).
Die Inzidenz dieser Art von Frakturen in der allgemeinen Bevölkerung ist unbekannt. Hier stellen wir den Fall einer 47-jährigen Patientin vor, die vom zuständigen Arzt wegen Knieschmerzen untersucht wurde. Die Diagnose lautete auf innere Meniskopathie und die Behandlung erfolgte konservativ. Da nach zwei Monaten noch keine Besserung aufgetreten war, wurde die Patientin in unser Haus überwiesen, wo wir als zusätzliche Untersuchung eine nukleare Magnetresonanztomographie anforderten, bei der eine Stressfraktur an der Innenseite der linken Tibia festgestellt wurde.
Wir können den Schluss ziehen, dass Stressfrakturen auf dem Röntgenbild nicht leicht zu erkennen sind und für die Diagnose komplexere bildgebende Untersuchungen erforderlich machen. Zurzeit ist die nukleare Magnetresonanztomographie die genaueste und am besten geeignete Untersuchungsmethode und ermöglicht zugleich eine frühzeitige Diagnose.