INTRODUCCIÓN
La osteomielitis crónica de calcáneo es una entidad poco frecuente y dada su escasa presentación no suele formar parte del diagnóstico diferencial inicial de las lesiones pseudotumorales del calcáneo.
CASO CLÍNICO
Presentamos el caso de una mujer de 36 años que consulta por la existencia de dolor constante de localización difusa a nivel del tobillo derecho de años de evolución que presenta un empeoramiento esporádico por brotes, sin unas características mecánicas claras, existiendo en ocasiones un predominio nocturno, calmándose parcialmente dicho dolor con AINE y de forma subjetiva aún más con los salicilatos. A la exploración sólo destaca la existencia de edema a nivel maleolar y submaleolar externo, no existiendo ni fiebre ni febrícula. La paciente refiere presentar antecedentes de múltiples esguinces en dicho tobillo con sensación de inestabilidad.
La exploración física pone de manifiesto la existencia de edema en zona maleolar y submaleolar externa de tobillo derecho, sin laxitud ni dolor al stress ligamentario. El balance articular de la articulación tibio-peroneo-astragalina es normal, siendo la exploración podoscópica normal, así como el resto de la exploración clínica y radiológica del miembro inferior.
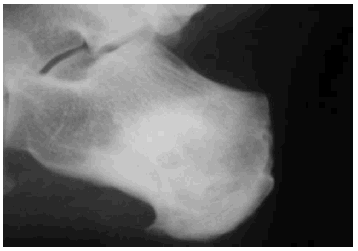
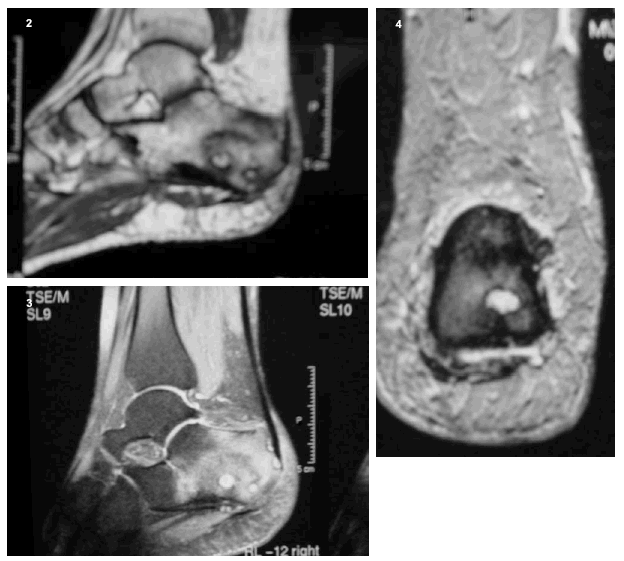
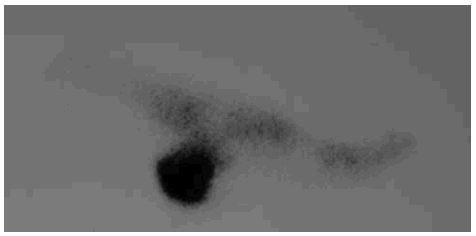
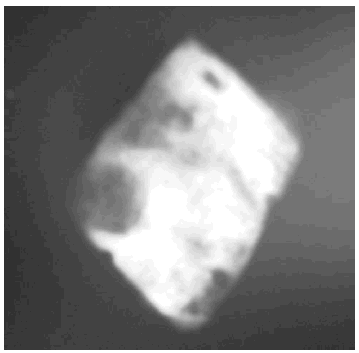
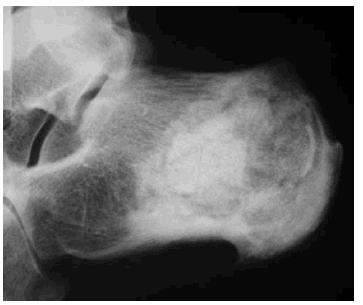
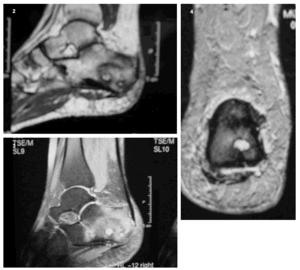
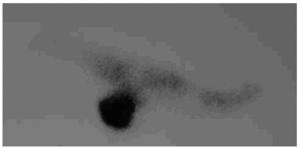
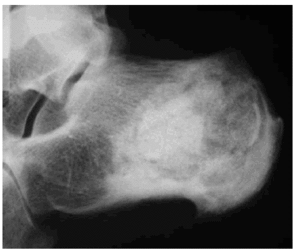
La radiología simple del tobillo (fig. 1) nos evidencia la existencia de una esclerosis que ocupa la mitad posterior del calcáneo derecho, apreciándose en su interior varias imágenes líticas de contornos geográficos rodeadas de un halo esclerótico más intenso. Ante la sospecha de una lesión tumoral se decide proseguir con los estudios de imagen, y así, en la resonancia magnética nuclear practicada (figs. 2, 3 y 4) se nos informa de la existencia de lesiones circunscritas de aspecto benigno de entre 0,5 y 1 centímetros de diámetro, con halo esclerótico perilesional y que tras la administración de gadolinio presentan gran captación del contraste. La gammagrafía ósea en tres fases (fig. 5) muestra hiperemia y expansión vascular con hipercaptación ósea tardía, todo ello sugestivo de la existencia de un proceso tumoral benigno con actividad metabólica ósea intensa. Todos los estudios de imagen sugerían como «probable» el diagnóstico de osteoma osteoide múltiple de calcáneo.
Fig. 1.--Imágenes osteolíticas en radiografía simple, proyección lateral.
Fig. 1.--Osteolithic images in simple radiography, lateral projection.
Figs. 2, 3 y 4.--Resonancia magnética. Imágenes de la lesión lítica.
Figs. 2, 3 and 4.--Magnetic resonance. Images of the lithic injury.
Fig. 5.--Hipercaptación gammagráfica en calcáneo.
Fig. 5.--Hyper-uptake scan in the calcaneus.
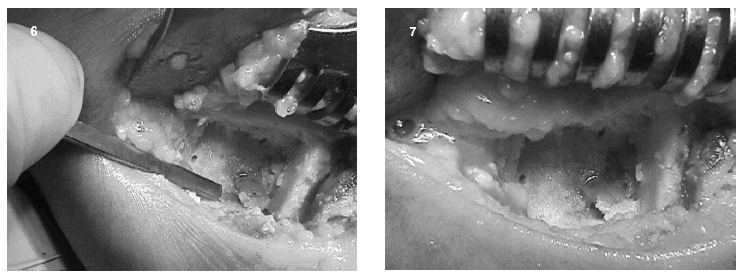
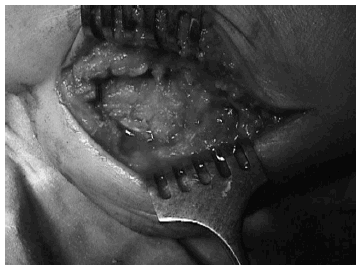
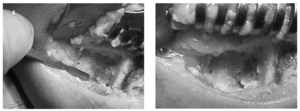
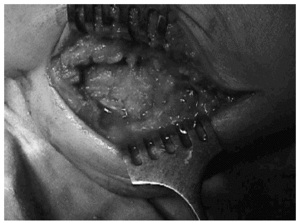
A pesar de que en la literatura revisada no hemos encontramos referencias respecto a la existencia de osteoma osteoide múltiple de calcáneo, se planteó el tratamiento quirúrgico de la lesión, practicándose excisión en bloque con curetaje de la cavidad y relleno de la misma con injerto óseo heterólogo de banco. Se intentó una extirpación en bloque de la lesión, pero dada la dispersión de las lesiones en dos de ellas fue necesaria una exéresis independiente. Nos llamó la atención que estas lesiones fueran muy circunscritas, que se delimitaban bien del hueso circundante y se extirpaban con gran facilidad. Igualmente captó nuestro interés la presencia de un material oscuro de unos 2 milímetros situado perilesionalmente y que pudimos visualizar en estas dos lesiones que no pudieron ser excindidas en el bloque inicialmente tallado (figs. 6 y 7).
Figs. 6 y 7.--Imágenes intraoperatorias. Excisión en bloque de las lesiones, curetaje de la cavidad y relleno de la misma. Puede apreciarse el material oscuro gelatinoso perilesional.
Figs. 6 and 7.--Intra-operative images. Block removal of the injuries, curettage and filling the cavity. The dark, gelatinous peri-lesional matter can be seen.
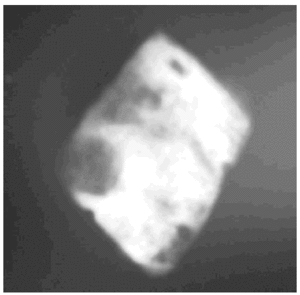
Se remitió el bloque y el material posteriormente extirpado para análisis anatomopatológico (figs. 8 y 9). Dicho servicio informa del hallazgo de un proceso fibroinflamatorio nodular de asiento en tejido óseo esponjoso que comprende tejido de granulación con abundantes vasos jóvenes y polimorfonucleares rodeados por un tejido fibroso intenso de células plasmáticas maduras con expresión policlonal (Kappa [+] y Lambda [+]) que alterna con ocasionales linfocitos y macrófagos. Todo ello rodeado de un tejido fibroso edematoso rico también en células plasmáticas. Existe además una desaparición de las trabéculas óseas en su región central, mientras que en las zonas intermedias son irregulares y ribeteadas por osteoblastos y en la zona periférica las trabéculas son anchas y con ausencia de osteoblastos, siendo el diagnóstico anatomopatológico el de una osteomielitis crónica de células plasmáticas.
Fig. 8.--Bloque extirpado. Fig. 8.--Extirpated block.
Fig. 9.--Radiografía del bolque extirpado en donde se aprecia las lesiones líticas.
Fig. 9.--Radiograph of the extirpated block where the lithic injuries can be seen.
RESULTADOS
La escasa frecuencia de presentación de las osteo-mielitis crónicas de calcáneo nos animó a realizar una búsqueda bibliográfica en la que, entre otros, hemos encontrado un artículo en el que se describe un caso casi idéntico al que presentamos de una osteomilitis crónica en calcáneo con una evolución casi idéntica a nuestro caso y que refería como antecedente haber sufrido una herida punzante en el talón 25 años antes.
Tras el diagnóstico anatomopatológico y una vez conocido dicho trabajo se realizó una anamnesis dirigida en la que la paciente recordaba haber sufrido una herida punzante en dicho talón a los 13-14 años de edad mientras caminaba descalza por una granja.
Consideramos de interés la presentación de este caso por lo infrecuente de su presentación, la rareza de su etiología y la dificultad en el diagnóstico diferencial con las lesiones seudotumorales de calcáneo, dentro de las cuales incluimos las osteomielitis.
Una osteomielitis se define etimológicamente como una inflamación del hueso y de su médula haciendo una diferencia la mayoría de los autores entre las osteítis como proceso que afecta principalmente al hueso, siendo de origen postraumático o postquirúrgico por contaminación directa, y las osteomielitis como proceso que produce una afectación ósea y medular debido a un mecanismo vascular, pudiendo ser por contaminación a distancia o metastásica.
El concepto de osteomielitis no está unánimemente consensuado y en base a la clínica es definido como una necrosis ósea por infección con afectación de partes blandas, caracterizado por exacerbaciones intermitentes, de larga duración y con una respuesta parcial al tratamiento antibiótico, mientras que otros autores lo definen por su tiempo de evolución considerando la existencia de una osteomielitis crónica cuando una infección ósea no se ha curado tras un período de tratamiento de 4 a 6 semanas con independencia de su origen. En algunos casos la osteomielitis puede debutar inicialmente como crónica, sin período agudo previo.
La localización más habitual de las osteomielitis crónicas es a nivel de tibia, fémur, húmero, y en los casos de origen postraumático o posquirúrgico allí donde se haya producido la lesión, siendo infrecuente la localización en calcáneo, mandíbula, trocánter mayor, etc.
Dentro de las osteomielitis crónicas existe una forma conocida como osteomielitis esclerosante de Garré, en la que el hueso se engruesa y distiende formando una gran esclerosis, pero sin contener abscesos ni secuestros, y aunque se desconoce su etiología se presupone que es una infección debida a una bacteria de baja virulencia que podría ser anaerobia, aunque por lo general los cultivos suelen ser negativos y la biopsia sólo evidencia una osteomielitis crónica de bajo grado. Esta lesión debe diferenciarse del osteoma osteoide, así como de la enfermedad de Paget por su actividad ósea esclerosante.
No es nuestra intención en este trabajo profundizar en la fisiopatología, clasificaciones, diagnóstico y tratamiento de las osteomielitis crónicas, pues cada uno de estos apartados sería objeto de un profundo estudio.
Como hemos referido previamente, la localización a nivel del calcáneo es poco frecuente y debido a ello no siempre es incluido dentro del diagnóstico diferencial de las lesiones líticas de calcáneo, pudiendo ser el mecanismo por una infección hematógena, como complicación posquirúrgica o bien por inoculación directa.
Las inoculaciones o pinchazos en la planta del pie son lesiones relativamente frecuentes y en ocasiones no se les suele dar la importancia que se merecen, habiendo calculado Fitzgerald y Cowan en 1975 que hasta el 18 por 100 de las inoculaciones directas en la planta del pie progresan hasta una osteomielitis crónica; incluso se han descrito casos de osteomielitis crónica de calcáneo debidas a las punciones que se realizan en los neo-natos en el talón para las pruebas endocrinas.
CONCLUSIÓN
Los pinchazos o inoculaciones directos en la planta del pie son lesiones relativamente frecuentes y que en un gran porcentaje de ocasiones suelen acudir a un centro sanitario; en estos casos deberíamos de realizar una evaluación inicial de la zona lesionada, de la profundidad de la inoculación, del objeto causante de la misma, etc., debiendo de realizar un estudio radiológico para descartar la existencia de cuerpos extraños radioopacos, así como explorar la herida en busca de aquellos materiales radiolúcidos. El tratamiento de estos casos debe de incluir una cura local de la herida, dejando la misma abierta, así como mantener un tratamiento antibiótico y antitetánico si es preciso, estando atento a la aparición de signos agudos de infección.
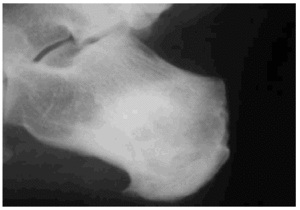
El problema reside en aquellos casos en los que por falta de atención sanitaria inicial o por propio progreso del proceso se produce la evolución hacia la osteomielitis crónica, dando lugar a la aparición de lesiones líticas en la radiología que debido a lo inusual del caso no suelen entrar a formar parte del diagnóstico diferencial inicial de las lesiones líticas de calcáneo, dando lugar a una confusión etiológica de la lesión. Es por ello por lo que consideramos útil incluir a la osteomielitis crónica como posible causa de lesiones líticas de calcáneo a pesar de no recogerse en la anamnesis inicial del paciente la existencia de antecedentes traumáticos o quirúrgicos de la zona, pues como hemos comprobado basta una simple inoculación accidental, que suele pasar inadvertida para el paciente, para llegar a desarrollar una osteomielitis crónica de calcáneo (figs. 10 y 11).
Fig. 10.--Relleno con injerto óseo autólogo.
Fig. 10.--Filling with autologous osseous graft.
Fig. 11.--Radiografía postoperatoria de control.
Fig. 11.--Post-surgery radiograph control.
Osteomielite cronica di calcagno. A proposito di un caso
RIASSUNTO
Si presenta il caso di una paziente di 36 anni con un quadro di dolore diffuso intermittente nella caviglia destra, di evoluzione molto lunga.
La esplorazione clinica e radiologica mettono in rilievo l´esistenza di varie immagini litiche nel calcagno, compatibili con varie diagnosi tumorali e pseudotumorali. Dopo l´esseresi chirurgica, lo studio anatomopatologico define le lesioni come osteomielite cronica.
Gli autori fanno un´indagine bibliografica, stabilendo una diagnosi differenziale per questa patologia, così poco definita come interesante.
Ostéomyélite chronique du calcanéum. A propos d´un cas
RÉSUMÉ
Nous présentons le cas d´une patiente âgée de 36 ans qui se plaint d'une douleur diffuse intermittente dans sa cheville droite, à l'évolution très longue.
Les explorations clinique et radiologique révèlent l´existence de plusieurs zones lytiques dans le calcanéum, compatibles avec plusieurs diagnostics tumoraux et pseudo-tumoraux. L´étude anatomo-pathologique réalisée à la suite de l´exérèse chirurgicale définit les lésions comme le résultat d'une ostéomyélite chronique.
Les auteurs font une étude bibliographique et établissent un diagnostic différentiel pour cette pathologie, qui est aussi peu définie qu'intéressante.
Chronische osteomyelitis des Fersenbeines. In Zusammenhang mit einem Fall
ZUSAMMENFASSUNG
Es wird der Fall eines 36 Jahre alten Patienten mit einem Krankheitsbild aussetzender verschwommener Schmerzen im rechten Knöchel vorgestellt, das sich in sehr langer Zeit entwickelt hatte.
Die klinische und die röntgenologische Untersuchung lassen mehrere steinartige Abbildungen im Fersenbein erkennen, die mit verschiedenen tumoralen und pseudotumoralen Diagnosen übereinstimmen können. Nach der chirurgischen Exeresis setzt eine anatomopathologische Studie die Verletzungen als chronische Osteomyelitis fest.
Die Verfasser haben eine Durchforstung der Fachliteratur gemacht und für diese recht unklare doch interessante Pathologie eine differenzierte Diagnose aufgestellt.