INTRODUCCIÓN
Para valorar radiológicamente la inestabili-dad rotuliana es preciso sentar algunas premisas básicas de esta patología y aclarar algunos conceptos.
La inestabilidad rotuliana consiste en un proceso que se caracteriza porque al flexionar la rodilla la rótula no se encaja o lo hace mal en la tróclea femoral, pudiendo en algunos casos salirse de ésta y provocar una luxación externa de la rótula. Es, sobre todo, un signo funcional, ya que la rodilla falla cuando el paciente se encuentra andando, corriendo o bajando escaleras. Esta inestabilidad clínica puede responder a causas muy diversas:
Displasia troclear. Es el factor fundamental y constante para que se produzca inestabilidad rotuliana. Consiste en un relleno óseo de la garganta de la tróclea femoral, que es siempre máximo en la parte alta, allí donde la rótula se encaja en la tróclea, y se extiende después en mayor o menor medida hacia abajo.
La inestabilidad rotuliana precisa para su producción de una displasia troclear, de unos factores principales, que son muy específicos, y de unos factores secundarios.
Los factores principales son la altura de la rótula, la distancia TA-GT (tuberosidad tibial anterior-garganta de la tróclea) excesiva y displasia del cuadríceps.
Los factores secundarios, que son más inespecíficos, son la anteversión femoral, el genu valgum, el genu recurvatum y la rotación excesiva de la rodilla. Estos cuatro factores se dan con mayor frecuencia en las mujeres que en los hombres, al igual que la inestabilidad rotuliana.
DISPLASIA TROCLEAR
En el plano sagital la displasia troclear proyecta la tróclea hacia delante con respecto a la cortical anterior del fémur y eso determina una serie de anomalías óseas fáciles de reconocer y valorar en las radiografías simples y en la TAC.
SIGNO DE CRUZAMIENTO
La radiografía que mejor nos va a permitir apreciar la displasia troclear es la de perfil estricto de rodilla con los cóndilos posteriores y la interlínea perfectamente alineados. La línea de fondo de la tróclea se continúa hacia delante con la línea intercondílea de Blumenstatt y queda a distancia de la línea de los bordes anteriores de los dos cóndilos: esta distancia es la que expresa la profundidad de la tróclea.
En las personas normales la línea de fondo de la tróclea no se cruza nunca, ni siquiera en la parte más alta, con la línea anterior de los cóndilos, demostrándose así que la tróclea posee desde su inicio cierta profundidad.
El signo de cruzamiento significa que en algún punto la línea de fondo de la tróclea queda por delante de la línea del borde anterior de los cóndilos femorales y, por tanto, en algún punto hay un cruzamiento de ambas líneas. En función de este signo podemos diferenciar tres tipos de trócleas, que se van a correlacionar muy bien con el pronóstico de la inestabilidad rotuliana.
Displasia troclear tipo I
El cruzamiento se produce en el mismo punto en los dos cóndilos, en la parte más alta de la tróclea. Es la que tiene pronóstico menos grave, sobre todo cuando a partir del cruzamiento la línea de fondo de la tróclea se separa rápidamente del borde anterior de los cóndilos femorales, demostrando que a partir de ese punto la tróclea recupera su profundidad normal.
Displasia troclear tipo II
El cruzamiento se produce a distinto nivel con el cóndilo externo e interno. Pronóstico intermedio.
Displasia troclear tipo III
El cruzamiento se produce con los dos cóndilos al mismo nivel, pero a 1-2 cm por debajo del vértice de la tróclea, lo que significa que ésta es completamente plana en esa distancia. Se trata, pues, de las formas más graves.
El signo de cruzamiento tiene un gran valor semiológico, se observa en un 96 por 100 de los casos de inestabilidad rotuliana verdadera y sólo se encuentra en un 3 por 100 de las rodillas normales, que no presentan ningún signo femoropatelar. Además se observa en un 12 por 100 de pacientes con síndromes rotulianos dolorosos, es decir, con síntomas rotulianos pero sin inestabilidad mecánica verdadera de la rótula, por lo que cabe hablar en este caso de inestabilidad potencial de la rótula.
RELIEVE
Consiste en la proyección más o menos anterior del vértice de la tróclea con respecto a la cortical anterior del fémur. Es el signo que mejor expresa el relleno del fondo de la tróclea. Es negativo o mínimo (de 1 a 2 mm) en rodillas normales. Es casi siempre mayor de 3 mm en pacientes con inestabilidad rotuliana (llegando a veces a 6-7 mm).
Dificulta el encajamiento rotuliano y genera hiperpresión femoropatelar, así como lesiones cartilaginosas en la unión del tercio inferior y el tercio medio de la rótula. La TAC es el examen que permite estudiar mejor el relieve.
ANGULO TROCLEAR EN LA PROYECCION AXIAL A 30°
Durante mucho tiempo la medida de este ángulo fue el único parámetro objetivo de la displasia troclear. Se considera patológico cuando es mayor de 140°.
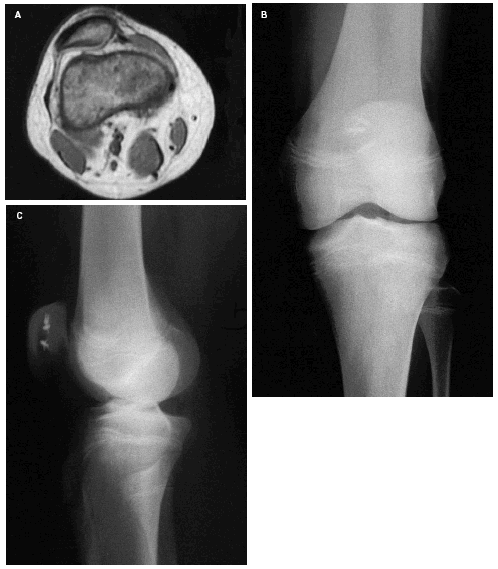
La radiografía de rodilla en la proyección axial a 30° es la que permite valorar mejor la morfología rotuliana y el estado de sub-luxación. La sub-luxación externa se ve potenciada cuando las radiografías se realizan con los pies en rotación externa y los cuadríceps contraídos.
Permite visualizar lesiones osteocondrales del borde medial de la rótula, que son patognomónicas de la luxación rotuliana externa. El inconveniente de esta proyección es que no proporciona información en los casos de displasias altas.
RÓTULA ALTA
Es uno de los factores más importantes de las inestabilidades rotulianas. Se observa con frecuencia en las luxaciones recidivantes con signo de Smillie positivo y, sin embargo, es raro ver una rótula alta en las formas más graves de inestabilidad (luxaciones permanentes y habituales). Existen varios índices para valorar la altura rotuliana, pero los más utilizados y de mayor aplicación en la práctica habitual son el índice de Bernageau y el índice de Catón y Deschamps.
ÍNDICE DE BERNAGEAU
Permite apreciar la distancia que media entre el borde superior de la tróclea y la parte baja de la superficie articular rotuliana.
ÍNDICE DE CATÓN Y DESCHAMPS
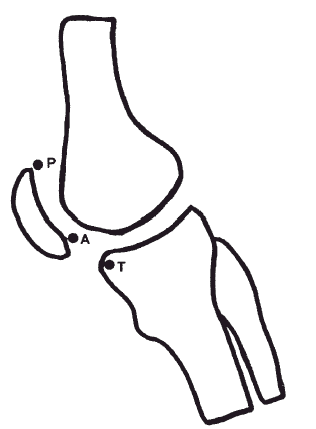
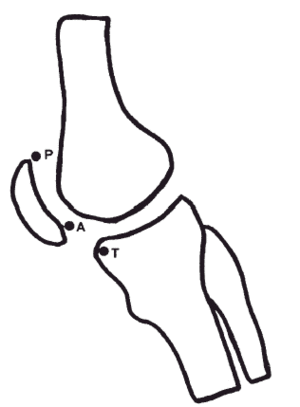
Consiste en el cociente entre la distancia AT dividida por la distancia AP, en donde el punto A es la parte más baja de la superficie articular retrorrotuliana, P es la parte más alta de dicha superficie y T es el punto más anterior de la superficie que forman las mesetas tibiales.
Se considera rótula alta si dicho índice es mayor a 1,2, aunque se ha encontrado que en un 3 por 100 de la población normal es mayor de 1,2 sin que exista patología. En las inestabilidades rotulianas es mayor de 1,2 en el 30 por 100 de los casos (Fig. 1).
Fig. 1.--Índice de Caton-Deschamps. Fig. 1.--Caton-Deschamps index.
TAC
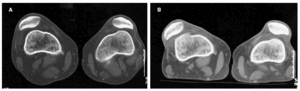
En la tomografía axial se puede apreciar que la rótula no es visible en el corte en «arco románico» de la tróclea en la rótula alta.
Cuando la rótula es alta y se asocia al relieve hace que la rótula choque con el vértice de la tróclea en la flexión y se produzcan lesiones osteocondrales y fisuras en el borde de la rótula. La rótula alta puede ser secundaria a cuadríceps corto o a una retracción del mismo. La valoración se hace con el paciente en decúbito prono, la cadera en extensión y flexionando la rodilla, que no superará los 130° de flexión (Figs. 2 A y B).
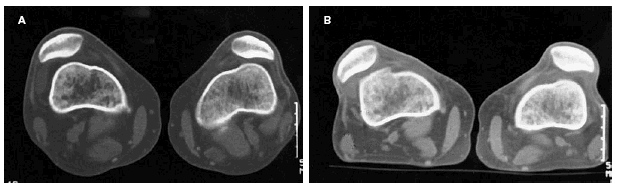
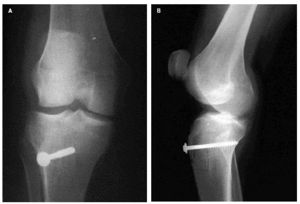
Figs. 2.--Paciente varón de dieciocho años diagnosticado de síndrome de inestabilidad rotuliana que ocasiona un cuadro de luxación recidivante de rótula. A: TAC de ambas rótulas en relajación. B: TAC en contracción del cuadríceps. Se observa subluxación externa de ambas rótulas, de predominio derecho, y que aumenta con la contracción. Figs. 2.--18 year old male patient, diagnosed with unstable patella syndrome that caused recurrent dislocation of the patella. A: CT scan of both patellae in relax position. B: CT scan of the contracted quadriceps. External subdislocation of both patellae is observed, the right one being predominant, which increases with the contraction.
DISTANCIA TA-GT
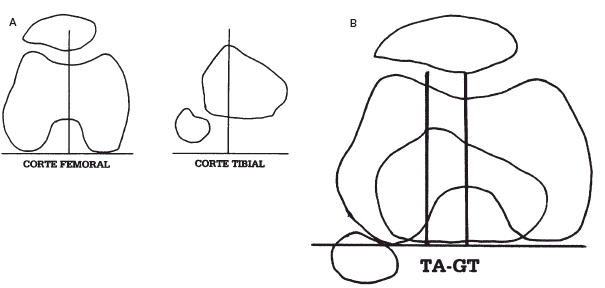
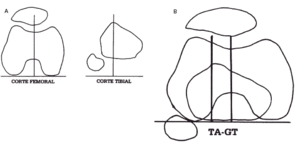
Es una medida radiológica propuesta por Goutallier y Bernageau que sirve para cuantificar el ángulo Q. Consiste en medir la distancia en milímetros de la tuberosidad tibial anterior a la garganta de la tróclea proyectadas sobre una línea que pasa por los bordes posteriores de ambos cóndilos femorales superponiendo dos cortes axiales de TAC. Es una medida fiable y reproducible pero poco precisa, con un margen de error de +4 mm. La distancia TA-GT es mayor de 20 mm en el 56 por 100 de las inestabilidades rotulianas y tan solo en el 3 por 100 de la población sana (Figs. 3 A y B).
Fig. 3.--Distancia TA-GT. A: Cortes femoral y tibial. B: Superposición de ambos cortes. Fig. 3.--TA-GT distance. A: Femoral and tibia images. B: Superimposition of both images.
DISPLASIA DEL CUÁDRICEPS (VASTO INTERNO)
Según Insall y Hughston se observa con frecuencia en las inestabilidades rotulianas. Consiste en una falta de fibras musculares horizontales que se insertan en el borde medial de la rótula y que se oponen a la fuerza de subluxación externa generada por el ángulo Q.
El mejor índice del desequilibrio entre vasto externo e interno es el basculamiento rotuliano con respecto a los cóndilos posteriores (con la rodilla en extensión), que se puede apreciar en la TAC o en la proyección axial de una radiografía simple.
En rodillas normales se aprecia un basculamiento de entre 10 y 20° en el 97 por 100 de los casos. En la inestabilidad rotuliana hay más de 20° en el 90 por 100 de los casos.
FRACTURAS OSTEOCONDRALES
Del borde interno de la rótula: con frecuencia se ven en la parte inferior del borde interno rotuliano; el fragmento puede quedar adherido al alerón rotuliano interno y la imagen que produce es patognomónica de antigua lesión externa de la rótula. El fragmento también puede quedar libre dentro de la articulación.
Del borde anterior del cóndilo externo: raramente dan fragmentos libres intraarticulares. Con el tiempo la pérdida de sustancia da en la radiografía anteroposterior de la rodilla una imagen que hace pensar en tumor maligno.
RECAPITULACIÓN
Ante una luxación traumática de la rótula con reducción espontánea hay que hacer un diagnóstico diferencial con rotura traumática del ligamento lateral interno.
Debe hacerse un diagnóstico radiológico de inestabilidad rotuliana observando los siguientes puntos:
--Objetivando la displasia de la tróclea en las radiografías laterales.
--Objetivando la subluxación rotuliana externa en la proyección axial a 30Q secundaria a rotura del alerón rotuliano interno (es reversible).
--Objetivando fracturas osteocondrales en el borde interno de la rótula y en el cóndilo externo.
Las radiografías necesarias ante la sospecha de inestabilidad rotuliana son: anteroposterior de ambas rodillas en carga, telemetría de miembros inferiores, lateral pura en flexión de 30° (objetiva la displasia y permite medir la altura rotuliana, signo de cruzamiento, tipo de tróclea) y radiografía axial de ambas rótulas en flexión de 30° (Figs. 4 A y B).
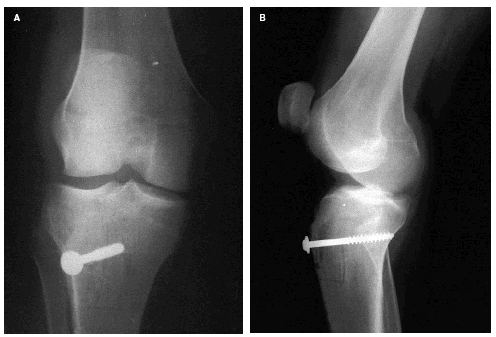
Fig. 4.--Radiografías anteroposterior y lateral del paciente de la figura 2 tras el tratamiento quirúrgico, consistente en técnica de Ficat con plicatura proximal del alerón rotuliano interno más osteotomía y transposición medial de la tuberosidad tibial anterior fijada mediante tornillo con arandela. Fig. 4.--Anteroposterior and lateral radiographs of the patient in figure 2 after surgical treatment that consisted of Ficats technique with proximal shift of the medial patella retinaculum and osteotomy and the medial transposition of the anterior tibia tuberosity, fixed with a screw and washer.
La TAC femoropatelar es poco útil para sentar el diagnóstico, pero es indispensable para proponer una intervención quirúrgica coherente.
Debe seguirse un protocolo estricto. El corte que define el vértice de la tróclea es aquel en el que la escotadura intercondílea se presenta en forma de arco románico regular. La rótula se estudiará en cortes en extensión y en flexión de 15°, con el cuádriceps tanto contraído como relajado: se puede medir la TA-GT, el basculamiento rotuliano, la displasia de la tróclea, el relieve, la pendiente rotuliana externa, la rotación de la rodilla, la anteversión femoral y la torsión tibial externa.
La resonancia magnética tal vez consiga sustituir algún día a la TAC en el diagnóstico de inestabilidad rotuliana por ser menos invasiva, pero por el momento no está justificada (Figs, 5 A, B y C).
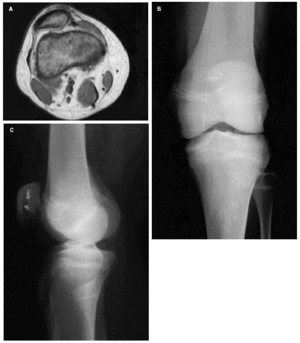
Fig. 5.--Paciente de trece años con cuadro de luxación recidivante de rótula e inestabilidad rotuliana. A: Corte axial de RMN. B y C: Radiografías anteroposterior y lateral tras intervención quirúrgica: plicatura del alerón rotuliano interno. Fig. 5.--13 year old patient with recurrent dislocation of the patella and unstable patella. A: Axial MRI scan. B and C: Anteroposterior and lateral radiographs after the surgery: shift of the medial patella retinaculum.
CONCLUSIONES
La gran vigencia de la radiología convencional, con sus proyecciones adecuadas.
La inestimable ayuda de la TAC para cuantificar el defecto y plantear la solución más apropiada.
Y la escasa ayuda de la resonancia magnética.
Valorazione radiologica dell'instabilità rotuliana
RIASSUNTO
Gli autori presentano lo studio clinico e radiologico dell'instabilità rotuliana, analizzando i fattori principali e secondari che conducono al processo. La displasia trocleare, i suoi diversi tipi e le deviazioni assiali del complesso articolare del ginocchio sono esposti prima di sistematizare i differenti segni e misure radiologiche che conducono alla diagnosi.
Finalmente, vengono considerati i processi associati e la valutazione dell'instabilità per arrivare alla soluzione terapeutica.
Valorisation radiologique de l'instabilité rotulienne
RÉSUMÉ
Les auteurs présentent l'étude clinique et radiologique de l'instabilité rotulienne et analysent les facteurs principaux et secondaires qui conduisent au processus. La dysplasie trochléenne, ses différents types et les déviations axiales du complexe articulaire du genou sont exposés avant de systématiser les divers signes et mesures radiologiques qui mènent au diagnostic.
Pour terminer, sont pris en considération les processus associés et l'évaluation de l'instabilité en vue de la solution thérapeutique.
Röntgenologische Bewertung der Labilität der Kniescheibe
ZUSAMMENFASSUNG
Die Verfasser stellen die klinische und röntgenologische Studie der Labilität der Kniescheibe vor, wobei sie die zu diesem Vorgang führenden Haupt- und Nebenfaktoren untersuchen. Die Missgestaltung der Trochlea, ihre verschiedenen Typen und die Verschiebungen der Achsen im Gelenkkomplex des Knies werden vor der Systematisierung der verschiedenen zur Diagnose führenden Krankheitszeichen und röntgenologischen Messungen vorgestellt.
Abschliessend befassen sie sich mit den mit ihr verbundenen Krankheitsverläufe und der Berwertung der Labilität angesichts einer therapeutischen Lösung.