INTRODUCCIÓN
La torsade de pointes (TdP) es una taquicardia ventricular (TV) poco frecuente, que se da en el contexto de un síndrome de QT largo (SQTL), enfermedad que es causada por un alargamiento de la fase de repolarización del potencial de acción. El SQTL puede ser congénito o adquirido (fármacos, alteraciones electrolíticas, etc.); estos pacientes tienen tendencia a sufrir fibrilación ventricular (FV) o TdP. La diferenciación entre TdP y TV es muy importante porque el tratamiento es diferente y el uso de algunos antiarrítmicos como los del grupo IA y III está contraindicado en caso de TdP1.
La TdP es una TV polimorfa. El QRS va cambiando su polaridad, de forma irregular, de positiva a negativa, para volver a empezar; este cambio de polaridad le da la forma de torcida de puntas, que da nombre a la arritmia2.
La TdP generalmente es una arritmia no sostenida, por lo que podemos ver el ritmo de base y comprobar en el electrocardiograma (ECG) la prolongación del intervalo QT (tabla 1).
CASO CLÍNICO
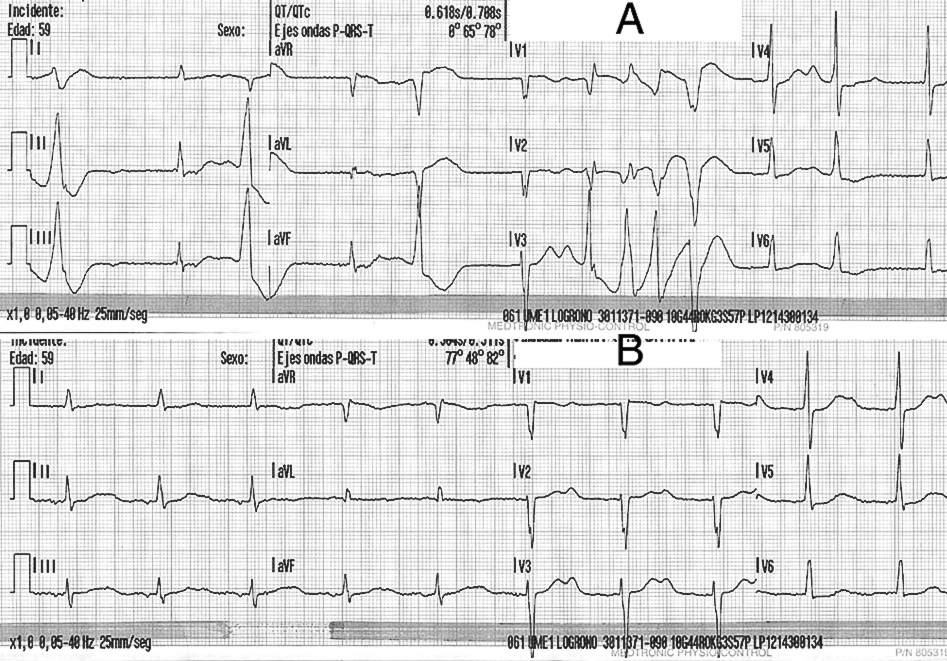
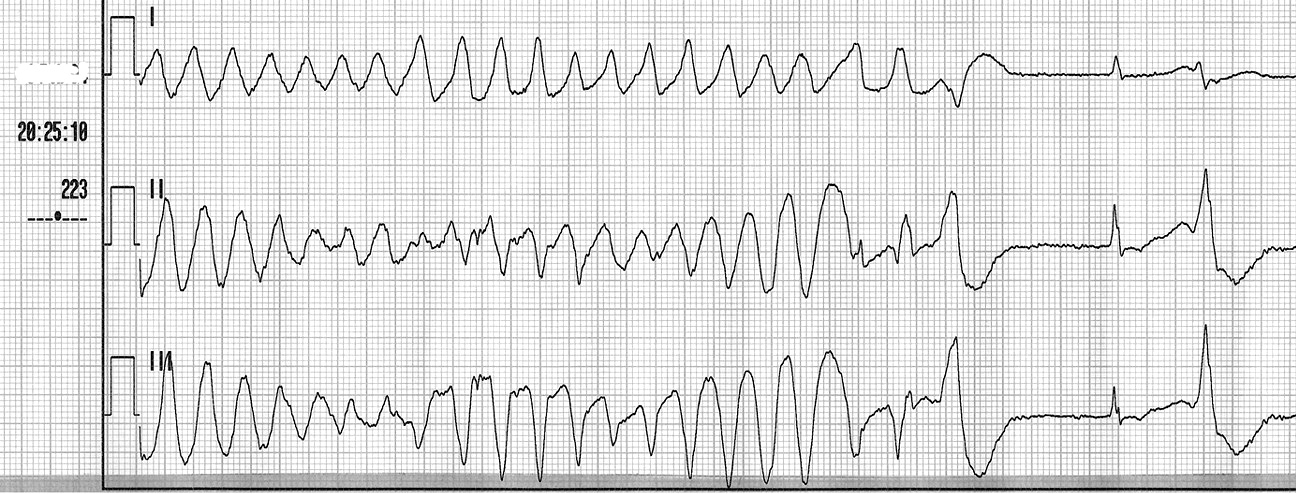
Presentamos el caso de un varón de 59 años que tiene como antecedentes un recambio valvular mitral hace 10 años, un síndrome depresivo y fibrilación auricular aunque en la actualidad está en ritmo sinusal. El tratamiento habitual del paciente es: amiodarona 200 mg/día más acenocumarol, y el tratamiento prescrito por su psiquiatra: mirtazapina 30 mg/día y citalopram 30 mg/12 h. Nueve días atrás, el paciente sufre tos, expectoración purulenta y fiebre. Su médico de cabecera prescribe un antibiótico, amoxicilina más ácido clavulánico 500/125 mg cada 8 horas. Cuatro días después, ante la falta de mejoría del paciente, añade al tratamiento telitromicina, un macrólido, a dosis de 400 mg/día. Tres días después, ante la aparición de disnea y el empeoramiento del estado general, la familia contacta con el 061, el cual envía al domicilio un médico de urgencias de Atención Primaria. Este, tras examinar al paciente, constata una pérdida de conocimiento de unos 10-20 segundos, por lo cual solicita una unidad medicalizada de emergencia (UME). A su llegada encuentran un paciente consciente, que impresiona de gravedad, está disneico y sudoroso. La auscultación cardiaca es rítmica y se oyen crepitantes en la base del pulmón derecho. La tensión arterial es de 110/70 mmHg, la frecuencia cardiaca es de 55-60 lpm, la saturación de oxígeno es del 88% con O2 en mascarilla al 50%. El EKG muestra una bradicardia sinusal con frecuentes extrasístoles ventriculares multifocales y un QT corregido (QTc) de 708 ms (fig. 1A). Estando el paciente monitorizado, sufre un episodio de taquicardia ventricular polimorfa tipo TdP de unos 6 segundos de duración (fig. 2); en esta ocasión el paciente no sufre pérdida de conocimiento. El equipo de la UME instaura tratamiento con O2 en mascarilla con reservorio a 15 litros por minuto y 1,5 g de sulfato de magnesio endovenoso, consiguiendo mejoría clínica, una saturación de O2 del 92% y desaparición completa de los extrasístoles ventriculares. No se produjo ningún episodio más de TdP. El QTc quedó en 612 ms (fig. 1B).
Figura 1. A) Ritmo inicial con frecuentes extrasístoles ventriculares multifocales. QT corregido (QTc) de 708 ms. B) Electrocardiograma tras una dosis de 1,5 g de sulfato magnésico. El QTc es de 612 ms.
Figura 2. Episodio de torsade de pointes de unos 6 segundos de duración.
DISCUSIÓN
La TdP en su forma adquirida es una arritmia poco frecuente; las causas más frecuentes son determinados fármacos, alteraciones electrolíticas y otras causas (tabla 2).
En el caso que nos ocupa, la causa de la arritmia es la mezcla de amiodarona y el macrólido, telitromicina, que produce una gran prolongación del intervalo QT y TdP.
Se ha realizado una búsqueda bibliográfica mediante medline asociando la mirtazapina y el citalopram con TdP y con SQTL, sin encontrar ninguna referencia bibliográfica que asocie estos fármacos a estas arritmias.
La prolongación del intervalo QT inducido por fármacos es un fenómeno específico de cada paciente, lo cual indica que los pacientes que tienen una prolongación del intervalo QT inducido por fármacos es posible que lo que padezcan sea una forma larvada y atenuada del SQTL congénito7.
Cabe la posibilidad de la existencia de un locus SQTL en esas familias y por lo tanto se debería prestar una mayor atención cuando se usen fármacos que prolongan el QT en otros miembros de esa familia.
En las situaciones en que una TdP no termina espontáneamente o produce compromiso hemodinámico la terapia correcta es la cardioversión eléctrica.
Si se observa un episodio de TdP autolimitado lo primero que hay que hacer es detener la infusión de cualquier fármaco que estemos utilizando que alargue el intervalo QT; si tenemos constancia de alguna alteración electrolítica que pueda ser la causa, corregirla.
La medida más eficaz para controlar la TdP es el sulfato de magnesio endovenoso; hay que usarlo incluso sin conocer la concentración de magnesio en el suero del paciente; es eficaz en casos de SQTL congénito y adquirido. Se usa en bolo de 2 g de sulfato de magnesio, se administra en un periodo de 2 a 3 minutos, seguido por una infusión intravenosa de magnesio a 2-4 mg/minuto, y se puede dar un segundo bolo de 2 g de sulfato de magnesio si la TdP repite mientras el paciente recibe la infusión intravenosa de magnesio8. El tratamiento con el magnesio intravenoso es muy seguro y debe iniciarse en cuanto se haya realizado el diagnóstico de TdP. El magnesio puede producir alteraciones de la conducción cardiaca sobre todo en pacientes digitalizados. Se debe ser cauto tras su administración porque puede producir hipertensión importante y asistolia. En los casos de sobredosis se emplea como antídoto el gluconato cálcico al 10%, 10-20 ml por vía intravenosa. El efecto secundario más frecuente es la sensación de calor y rubor durante la inyección en bolo.
El marcapasos transcutáneo a una frecuencia de 100 lpm es una medida eficaz para prevenir la repetición a corto plazo de TdP, tanto en las formas adquiridas como en las formas congénitas del SQTL. El marcapasos debe activarse si la terapia de magnesio intravenosa no logra prevenir la repetición del TdP. Aunque el marcapasos cardiaco es eficaz en la prevención de la repetición del torsades, independientemente de la frecuencia cardiaca, es más útil en los pacientes que muestran bradicardia o pausas4.
Es muy raro tener que usar el isoproterenol, tan sólo lo usaremos si falla el magnesio y el marcapasos. El isoproterenol se usa por sus efectos cronotrópicos positivos, con una función similar al marcapasos. El objetivo es conseguir una frecuencia cardiaca alrededor de 100 lpm para evitar la repetición de la TdP.
El tratamiento a largo plazo de la TdP asociada a SQTL adquirido consiste en evitar las causas que prolongan el QT y desencadenan la TdP. Resulta evidente lo importante que es informar al paciente y familiares acerca de los fármacos y situaciones que producen TdP.
El tratamiento a largo plazo de SQTL congénito es obligatorio y se trata de prevenir la repetición de las TdP. Las opciones de tratamiento para los pacientes con SQTL congénito son el empleo de bloqueadores beta-adrenérgicos orales, la colocación de marcapasos permanente y la colocación de un marcapasos-desfibrilador implantable. La simpatectomía torácica izquierda está en desuso. La educación del paciente de evitar los comportamientos de riesgo es crucial.
Hoy en día el tratamiento de elección para los pacientes con un SQTL congénito es la colocación de un marcapasos desfibrilador implantable, manteniendo el tratamiento con bloqueadores beta9.
Correspondencia: J. Muñoz Castellano.
Servicio de Urgencias Médicas del 061 de La Rioja.
C/ Siete Infantes de Lara, 15, 4.o A.
26007 Logroño. La Rioja.
Correo electrónico: jmunozc@riojasalud.es
Recibido el 31-03-06; aceptado para su publicación el 20-06-07.