INTRODUCCION
Clásicamente se ha asociado al hospital los tratamientos intravenosos, y la administración de antibióticos no ha sido ajena a esta corriente. Aunque los tratamientos antibióticos intramusculares sí han sido comunes, quién no recuerda al practicante que pinchaba en casa penicilina, los tratamientos intravenosos requerían de ingreso hospitalario, independientemente de la causa de su indicación o de su duración.
Antecedentes históricos
Esta manera de actuar empezó a cambiar cuando primero Rucker1 en 1974, en niños con fibrosis quística, y después Antoniskis2 en 1978, en pacientes adultos con osteomielitis crónica, presentaron sus experiencias con tratamientos en el ámbito extrahospitalario a la comunidad científica. A partir de entonces el número de pacientes tratados con antibióticos intravenosos fuera del hospital no ha hecho más que crecer, sirva como ejemplo el de Estados Unidos, donde a finales de la década de los noventa se administraba más de 250.000 tratamientos al año, que generaron un gasto de más de 1.500 millones de dólares, con unas previsiones de crecimiento anual del 15-20%3.
En España, la primera descripción fue la realizada por Antelo et al4 en 1987, con niños que también presentaban infecciones en el seno de una fibrosis quística. Posteriormente, a mediados de los años noventa y en congresos de enfermedades infecciosas, se trató el tema en algunas mesas y a finales de la década comenzaron a publicarse las primeras series de pacientes tratados con antibióticos parenterales en el domicilio, sobre todo a cargo de unidades de hospitalización a domicilio (HAD)5-7. A partir de entonces, y principalmente en congresos de HAD, ha habido múltiples presentaciones de experiencias de las diferentes unidades, algunas de ellas con series de casos muy importantes (> 1.000 casos)8. Otras organizaciones, fuera de la HAD, como unidades de fibrosis quística9 o de enfermedades infecciosas, también han presentado sus experiencias en el tema.
Actualmente y por datos presentados en el 27.o Congreso Mundial de Medicina Interna celebrado en 2004 en Granada, se puede deducir que en nuestro país se administran anualmente al menos 2.000 tratamientos con antibióticos parenterales en los domicilios.
Definición
Dicho lo anterior y para poder unificar y comparar los datos existentes entre los diferentes países y centros, interesa en primer lugar definir qué se entiende por tratamientos antibióticos parenterales en el domicilio o, de una manera más amplia, en el paciente ambulatorio (TAPA). Y así se entiende por TAPA a aquellos tratamientos antibióticos, antifúngicos o antivirales administrados por vía parenteral a pacientes que no están ingresados en el hospital, es decir, que no pernoctan en él, y cuya duración sea al menos de 2 dosis en días diferentes10. Como se deduce de esta definición, se considera TAPA a los tratamientos administrados no sólo en el domicilio, sino también, por ejemplo, en centros de infusión específicos, hospitales de día, servicios de urgencias-observación, consultas externas, residencias e incluso en el lugar de trabajo.
Desarrollo y sus causas
Como se ha descrito, en los últimos años se ha asistido a un gran desarrollo de esta modalidad asistencial, pero cuáles han sido las causas de ello, analicémoslas. En un primer lugar, destaca el establecimiento de la seguridad de los TAPA frente a los riesgos que presenta la hospitalización tradicional. El progresivo conocimiento de la seguridad de estos procedimientos ha sido posible gracias al análisis de los casos realizados en diferentes registros, y entre ellos destacan el OPAT International Registry, que a fecha de diciembre de 2003 había analizado pormenorizadamente más de 13.000 casos de TAPA remitidos desde 6 países (la mayoría de Estados Unidos) y cuyas conclusiones, al menos en parte, han sido publicadas recientemente11, o las experiencias en España comentadas previamente. También y desde 1997 se han publicado, de la mano de la IDSA (Infectious Diseases Society of America), guías de actuación, cuya última revisión es de junio de 200410,12 (disponible en: www.idsociety.org) que orientan y ayudan a desarrollar programas de TAPA.
A estos datos se unen los riesgos, ya conocidos, que para el paciente supone un ingreso hospitalario; infecciones nosocomiales, cuyo riesgo aumenta con los días de hospitalización, que incrementan la morbimortalidad, la estancia hospitalaria y por ende el gasto; infecciones por microorganismos cada vez más resistentes o la posibilidad de colonización por dichos microorganismos (colonización nosocomial).
En segundo lugar estaría el ahorro de costes; éste ha sido estudiado por varios autores y se ha publicado varios trabajos, sobre todo en Estados Unidos. De estos trabajos se deduce que un TAPA cuesta al día aproximadamente una quinta parte de lo que costaría el mismo tratamiento en el hospital (200 contra 1.000 dólares)13-19. Además se mejora la utilización de las camas hospitalarias, puede ser un buen recurso cuando las camas hospitalarias están ocupadas en momentos puntuales (epidemias de gripe...) y en algunos casos permite que el paciente vuelva a sus actividades laborales, escolares, familiares y sociales.
En este sentido, en un trabajo realizado en la Unidad de HAD del Hospital de Donostia, se muestra que un 75% de la duración total del tratamiento antibiótico parenteral es realizado como TAPA en el domicilio del paciente20.
Sin duda también han contribuido al desarrollo de los TAPA la aparición de nuevos antibióticos con pautas de administración diaria, más cómodas en el medio extrahospitalario, como son la teicoplanina, levofloxacino, linezolid, cidofovir o más recientemente el ertapenem y la daptomicina, con los cuales ya se empieza a tener experiencias21-23, que se unen a la muy utilizada ceftriaxona. Otros antibióticos, como la dalvabancina, se perfilan como buenos candidatos a su utilización en los TAPA. La aplicaciones de los conocimientos en farmacodinámica24,25 también han facilitado el uso de algunos antibióticos, como en el caso de los aminoglucósidos, administrados en monodosis, y por tanto facilitando su uso en los TAPA.
Otro factor importante ha sido el desarrollo de nuevas tecnologías y materiales que han permitido el desarrollo de bombas de infusión realmente portátiles o de accesos vasculares con cánulas menos flebógenas y más duraderas. Las bombas de infusión pequeñas y fiables, ya sean electrónicas o elastoméricas, facilitan los tratamientos que requieren de dosis múltiples al día o de infusión continua, ampliando las posibilidades terapéuticas al poder utilizarse antibióticos como penicilina, ampicilina, cloxacilina, piperacilina-tazobactam, ceftazidima, cefepima, vancomicina o aciclovir, entre otros, cuyo única premisa de utilización es que sean estables en solución a temperatura ambiente. El desarrollo de catéteres medios, catéteres centrales de inserción periférica, vías centrales tunelizadas o reservorios favorecen el mantenimiento durante largos períodos, incluso meses, de los TAPA.
Para finalizar, también han influido el interés de los profesionales implicados, y las preferencias y beneficios que para los pacientes representa esta modalidad asistencial.
No cabe duda de que poder realizar el tratamiento antibiótico prescrito en el domicilio tiene sus ventajas para el paciente. Algunas de ellas son claras: el paciente se mantiene unido a su familia y amigos, y conserva su rol social, mantiene un sueño menos interrumpido y una privacidad en el aseo, vestido, comida, horarios, etc. La utilización de escalas de medición de calidad de vida así lo ha demostrado26.
No todo van a ser bondades y hay que reconocer que la administración de TAPA también entraña sus riesgos y hay que conocerlos. Entre ellos se encuentran: cierta sensación de inseguridad del paciente, sobre todo al principio del tratamiento, y que, además, puede estar acentuada en el caso de utilizar bombas de infusión o vías centrales en el domicilio. En esta situación es importante enseñar al paciente, mientras se encuentra ingresado, cómo son las bombas y cómo resolver problemas sencillos que puedan aparecer, como por ejemplo la sustitución de las pilas cuando éstas se agotan. Además es necesario que haya un medio de comunicación rápido, directo y continuo entre el paciente y el equipo responsable del tratamiento para solventar los problemas que puedan surgir, habitualmente un teléfono o buscapersonas.
Otro posible riesgo es que aparezcan complicaciones médicas inherentes al tratamiento. Al igual que en el paciente hospitalizado, pueden presentarse complicaciones médicas, ya sean por el antibiótico27-29, algunos autores han valorado incluso la conveniencia de dotar a los pacientes de manera rutinaria de kits de anafilaxia30, la vía venosa o la bomba de infusión. Un problema especial es el de las denominadas infecciones nosohusiales31,32, término utilizado, por similitud con el de nosocomiales, para definir las infecciones que aparecen en relación con los tratamientos administrados, ya sea por las vías venosas (infecciones relacionadas con el catéter), los antibióticos (selección de cepas), dispositivos utilizados (sondas) o por la propia inmunodepresión del paciente, pero en el domicilio (el término deriva del griego nosos, enfermedad, y del inglés antiguo hus, que quiere decir casa). Estas infecciones, aunque aparecen en el medio extrahospitalario, por sus características, se parecen más a las nosocomiales que a las adquiridas en la comunidad, y se presentan con una frecuencia de entre el 1 y el 2% de los pacientes tratados33.
Wolter et al34, en un reciente estudio aleatorizado que compara tratamientos antibióticos intravenosos en adultos en el hospital y en el domicilio, concluyen que los tratamientos en el domicilio son bien tolerados y menos costosos y que no se asocian a mayores desventajas clínicas o en el nivel de calidad de vida respecto a los tratamientos en el hospital, y son una opción apropiada para el tratamiento en pacientes seleccionados.
Equipo responsable y criterios de inclusión
Sin duda el éxito de los TAPA recae en gran parte en dos factores, la dotación del equipo responsable del TAPA y la buena selección de los pacientes candidatos.
En relación con la dotación y la preparación del equipo responsable, cuanto mayor sea ésta y mayores sean las posibilidades técnicas, materiales y de cobertura al paciente, mayores serán las posibilidades para realizar TAPA en infecciones más complejas.
Conocidas las capacidades reales del equipo, hay que realizar una adecuada selección del paciente candidato. Para ello se ha de tener en cuenta en primer lugar factores relacionados con el propio paciente. Estos factores pueden clasificarse en factores clínicos: estado del proceso infeccioso, respuesta al tratamiento, estabilidad médica general, imposibilidad de tratamiento oral efectivo, factores propios del paciente: aceptación voluntaria del tratamiento en su domicilio, cierta capacidad física y mental e incluso cierta habilidad o destreza en el caso de cuidados de bombas o de autoadministración, y factores dependientes del domicilio que aseguren un entorno adecuado de cuidados como son, soporte familiar, proximidad al hospital, fácil transporte si hubiese complicaciones y disponer de teléfono, agua corriente y frigorífico.
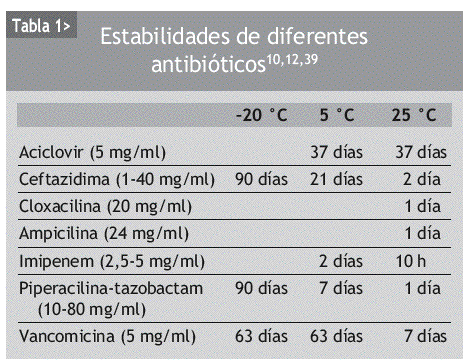
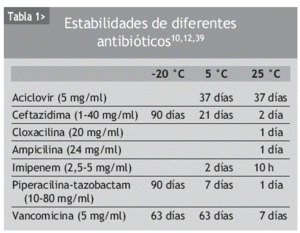
Una vez el paciente es candidato, se ha de valorar el lugar donde se va a continuar con el tratamiento, ya sea en el domicilio del paciente, a cargo de una enfermera, de una Unidad HAD o mediante la autoadministración (método muy utilizado en otros países, donde puede alcanzar hasta el 55% de los TAPA11) o en un centro de infusión, como en nuestro entorno podría ser un hospital de día. Seleccionado el paciente y conocido el lugar de administración, hay que indicar el antibiótico y la vía más adecuada para su administración. Se seleccionarán antibióticos, que siendo activos frente a la infección a tratar, tengan idealmente una baja frecuencia de administración, de ser posible en dosis diaria, permitan utilizarlos en embolada mediante infusión directa y se pueda administrarlos tanto por vía intravenosa como por vía intramuscular (ceftriaxona, teicoplanina). Esto se debe a que en algunas situaciones, como en los pacientes añosos, a veces hay muchas dificultades en mantener durante largos períodos accesos intravenosos y la vía intramuscular puede ser una solución temporal. En aquellas ocasiones en que se vaya a utilizar bombas de infusión para el tratamiento, hay que tener en cuenta otro factor, la estabilidad de la solución antibiótica. Una solución con antibióticos es estable si la concentración final, en este caso tras 24 h, que es el tiempo para el que se preparan las soluciones a infundir por las bombas, es igual o superior al 90% de la inicial (tabla 1). La estabilidad no es constante y para un mismo antibiótico puede depender de la concentración, la temperatura, el diluyente, el pH e incluso el envase35. En definitiva, la selección del antibiótico más adecuado para los TAPA puede ser algo diferente que para su uso intrahospitalario10. Tras seleccionar el antibiótico a administrar, se elegirá entre los diferentes sistemas de infusión, en embolada, por gravedad o mediante bombas de infusión (elastoméricas o electrónicas) y la vía venosa más adecuada, palomita, catéter periférico, catéter medio, y catéteres centrales, ya sean de inserción periférica o central, y de éstos últimos, tunelizados o no, o reservorios.
Teniendo en cuenta todos los factores expuestos y con la experiencia acumulada, tanto nacional como internacionalmente, hoy en día es posible tratar casi cualquier tipo de infección en el ámbito extrahospitalario, y las infecciones más frecuentemente tratadas son las de piel y tejidos blandos (recientemente han sido publicados los resultados de un ensayo aleatorizado, que comparó el tratamiento intravenoso de celulitis en el hospital y domicilio)36, respiratorias, osteomusculares, urinarias, intraabdominales, ginecológicas, bacteriemias, endocarditis, neurológicas, síndromes febriles tanto en el paciente inmunocompetente como en el inmunodeprimido, infecciones en el paciente infectado por el VIH, etc.10.
Origen de los pacientes
Un aspecto interesante es el origen de los pacientes tratados con TAPA. En la mayoría de los casos son pacientes ingresados en el hospital, estables, con tratamientos más o menos largos que son dados de alta para terminar dicho tratamiento en su domicilio; sin embargo, cada vez se tiene más experiencia con pacientes remitidos desde los departamentos de urgencias37. En nuestro medio y en este sentido, destaca la serie de Mendoza-Ruiz de Zuazu et al7, en la que la mitad de los pacientes proceden del servicio de urgencias, lo que evita por tanto ingresos en el hospital con las ventajas obvias que esto conlleva. Ahora bien, si para seleccionar a los pacientes para un TAPA se ha de ser cauto, con los pacientes que no van a ingresar hay que serlo todavía más, para evitar tanto la mala evolución del paciente como el sobretratamiento por vía intravenosa. Por todo ello, tanto en estos pacientes como en los remitidos desde el hospital, es necesario un control médico cercano que permita vigilar el proceso infeccioso de una manera general, vigilar las posibles complicaciones y los efectos secundarios del tratamiento y valorar la satisfacción del paciente. Por su estructura y modo de funcionamiento, las unidades de HAD (más de 70 repartidas por la geografía nacional) son un recurso ideal para realizar este tipo de tratamientos.
Corolario
Como se deduce de lo expuesto, los TAPA son hoy día una realidad creciente en nuestro entorno y como alguna vez se ha comentado, representan uno de los pocos aspectos novedosos en la medicina actual que integran satisfacción de los pacientes, los profesionales sanitarios, con nuevos retos constantes, el último la incorporación de la telemedicina38, y los gestores, al rentabilizar el gasto sanitario.