INTRODUCCIÓN
La artritis infecciosa es la invasión directa del espacio articular por varios microorganismos, como bacterias, virus, micobacterias y hongos. De todos estos agentes infecciosos, los patógenos bacterianos son los más significativos a causa de su poder rápidamente destructivo. Tanto las articulaciones sanas como las alteradas y las portadoras de prótesis son vulnerables a la infección bacteriana.
El daño articular producido en estas infecciones es consecuencia de la invasión bacteriana, de la respuesta inflamatoria del huésped y de la isquemia de los tejidos. Las enzimas bacterianas y sus toxinas son dañinas para el cartílago. Del mismo modo, el cartílago puede sufrir destrucción como consecuencia de la liberación de radicales libres y enzimas lisosomales por parte de los neutrófilos del huésped que se encargan de controlar la infección. Las citocinas producen una activación de las metaloproteasas de la matriz del huésped que se dirigen a la autodigestión del cartílago. El daño isquémico también tiene un papel importante; el cartílago es avascular y depende de la difusión de oxígeno y nutrientes de la sinovial. Así pues, la acumulación de exudado purulento de la articulación aumenta la presión articular y, como consecuencia, disminuye el flujo sanguíneo de la sinovial, y se produce la anoxia del cartílago1.
La introducción de antibióticos ha cambiado la historia natural de la artritis bacteriana, de ahí la importancia de un diagnóstico precoz y del inicio del tratamiento antibiótico empírico adecuado para conseguir mantener una función normal de la articulación afectada.
ETIOLOGIA
Además de los factores de riesgo obvios para artritis séptica, como la edad mayor de 60 años y una reciente bacteriemia, ciertas condiciones médicas predisponen a infecciones no gonocócicas. La enfermedad articular degenerativa, la artritis reumatoide y la terapia corticoidea son las condiciones predisponentes más comunes. Especialmente, los pacientes con artritis reumatoide tienen aproximadamente un 10% más incidencia de artritis séptica que la población general. También presentan una elevada incidencia de artritis séptica los pacientes con diabetes mellitus, leucemia, cirrosis, enfermedad granulomatosa, cáncer, hipogammaglobulinemia, abuso de sustancias tóxicas intravenosas, enfermedad renal y pacientes con tratamiento citotóxico. La artroplastia total de una articulación puede ser un foco infeccioso intraoperatorio o hematógeno y, como consecuencia, una infección de la prótesis articular. Mientras que los pacientes con infección por el virus de la inmunodeficiencia humana (VIH) presentan una pre valencia más elevada de infecciones osteomusculares que la población general, no está claro si este aumento se debe a factores de riesgo de artritis infecciosa comunes debido al abuso de drogas intravenosas y múltiples transfusiones en esta población.
Un reciente factor de riesgo descrito es el tratamiento con los antagonistas del factor de necrosis tumoral, que predisponen a infecciones, que pueden llegar a ser letales, causadas por patógenos inusuales como Listeria, Salmonella y Actinobacillus ureae2,3.
Sin embargo, una significativa proporción de pacientes con artritis bacteriana no tienen factores de riesgo ni enfermedad articular subyacente.
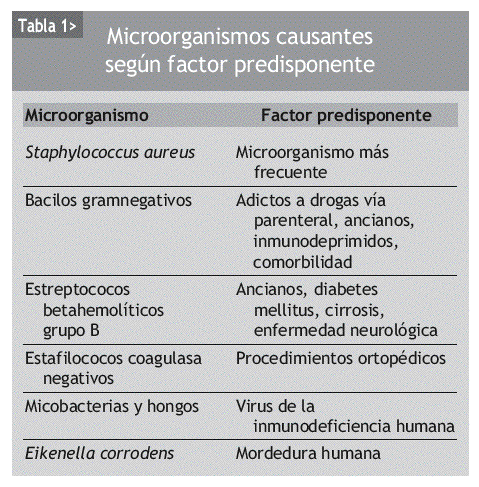
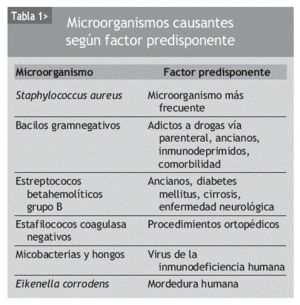
El principal microorganismo causante de la artritis bacteriana es Staphylococcus aureus, en todos los grupos de edad y en la mayoría de las articulaciones nativas, mientras que S. epidermidis es el más común en las infecciones protésicas. Tras S. aureus, los estreptococos como el neumococo son los más comunes; aunque durante los últimos 30 años estos microorganismos han sido poco frecuentes en la mayoría de los casos, se ha producido un aumento de su incidencia en los últimos años4. En general, estos patógenos son causas importantes de artritis bacterianas en pacientes comprometidos. Los bacilos gramnegativos son causa frecuente de artritis bacteriana en adictos a drogas por vía parenteral, en ancianos, pacientes inmunodeprimidos y con comorbilidad (diabetes mellitus, insuficiencia renal, trasplantados) (tabla 1). La artritis bacteriana en pacientes adictos a drogas por vía parenteral a menudo afecta a las articulaciones axiales como la sínfisis del pubis, esternoclavicular o sacroilíacas. Estas articulaciones se afectan infrecuentemente en otros pacientes con artritis bacteriana. La esclerosis progresiva y calcificación de estas articulaciones con la edad puede disminuir el riesgo de infección en poblaciones predominantemente ancianas, que es el subgrupo de mayor riesgo para artritis bacteriana. La articulación esternoclavicular puede alcanzar el 17% de la artritis bacteriana en pacientes adictos a drogas por vía parenteral5.
En pacientes infectados por el VIH se han asociado infecciones por micobacterias y hongos6.
INCIDENCIA
La tasa de incidencia de artritis bacteriana se ha estimado en 3-6 casos por 100.000 habitantes y año, si bien se considera una tendencia al aumento por influjo de una mayor esperanza de vida, así como el empleo de tratamientos inmunosupresores.
TRATAMIENTO
Una vez que se sospecha una artritis séptica y se han tomado muestras del líquido sinovial para microbiología, se debe iniciar inmediatamente el tratamiento antibiótico apropiado, así como el drenaje de la articulación. La elección inicial del tratamiento antibiótico debe ser empírica y basada en la incidencia y la sensibilidad de los patógenos de cada comunidad, el resultado de la tinción de Gram del líquido sinovial, la edad del paciente y las enfermedades concomitantes que presente, pues nos van a orientar hacia el microorganismo causante de la infección más probable7,8.
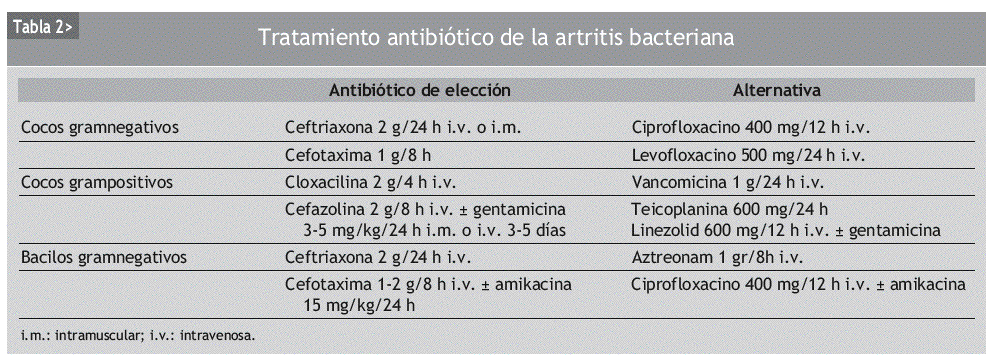
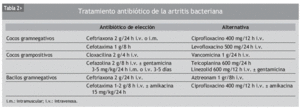
Si la tinción de Gram del líquido sinovial nos muestra cocos grampositivos, se iniciará tratamiento antibiótico con cloxacilina en dosis de 1-2 g vía intravenosa cada 4 h o cefazolina 2 g vía intravenosa cada 8 h; se puede añadir gentamicina en dosis de 3-5 mg/kg de peso cada 24 h por vía intravenosa los primeros 3-5 días del tratamiento. Como alternativa, en casos de alergia o sospecha de resistencia a meticilina, se podrá administrar vancomicina en dosis de 1 g por vía intravenosa cada 24 h o teicoplanina 600 mg cada 24 h por vía intravenosa, asociada o no a gentamicina 3-5 mg/kg de peso cada 24 h, por vía intravenosa los primeros 3-5 días de tratamiento. Si la tinción de Gram nos revela cocos gramnegativos, el antibiótico de elección será la ceftriaxona por vía intravenosa en dosis de 2 g/24 h o cefotaxima por vía intravenosa en dosis de 1 g/8 h. En caso de alergia, se aconseja como alternativa ciprofloxacino por vía intravenosa en dosis de 400 mg/12 h o levofloxacino por vía intravenosa 500 mg/24 h. En el caso de que en la tinción de Gram aparezcan bacilos gramnegativos, se iniciaría tratamiento antibiótico con ceftriaxona por vía intravenosa en dosis de 2 g/24 h o cefotaxima por vía intravenosa, 1 g/8 h; se puede asociar amikacina por vía intravenosa en dosis de 15 mg/kg de peso/24 h los primeros 3-5 días de iniciar el tratamiento. Como alternativa, podríamos administrar aztreonam por vía intravenosa en dosis de 1 g/8 h o ciprofloxacino por vía intravenosa, 400 mg/12 h, asociado o no a amikacina (tabla 2).
La tinción de Gram del líquido sinovial da positivo sólo en el 71% de los casos de artritis bacteriana por grampositivos y en el 40-50% de los causados por gramnegativos9-11.
Una vez conocidos los resultados de los cultivos del líquido sinovial o de los hemocultivos y la sensibilidad de los patógenos hallados, se debe realizar las modificaciones adecuadas a los regímenes de antibióticos pautados inicialmente.
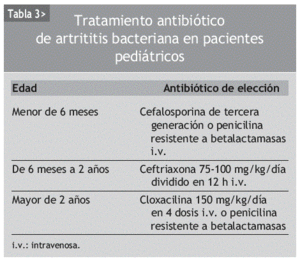
En el caso de artritis bacteriana en niños, se deberá basar la elección inicial del tratamiento antibiótico empírico en la edad del paciente, pues en cada época son más frecuentes diferentes patógenos. Por tanto, si el niño es menor de 6 meses, se recomienda una cefalosporina de tercera generación o una penicilina resistente a la betalactamasa. Si tiene de 6 meses a 2 años, se iniciará tratamiento antibiótico por vía intravenosa con ceftriaxona en dosis de 75-100 mg/kg de peso/día dividido en 12 h. Finalmente, si el niño es mayor de 2 años, se iniciará tratamiento por vía intravenosa con cloxacilina en dosis de 150 mg/kg de peso/día dividido en 4 dosis o una penicilina similar resistente a la betalactamasa (tabla 3).
Duración y vía de administración
Un aspecto importante del tratamiento antibiótico es la duración y la vía de administración más adecuada. Sin embargo, no disponemos de estudios controlados que nos puedan orientar. La mayoría de los planes de tratamiento antibiótico para esta entidad se han basado en puntos de vista personales, y actualmente sólo se dispone de un estudio en que se haya comparado una pauta corta a una pauta larga de tratamiento antibiótico en pacientes pediátricos con artritis séptica de cadera, tras la realización en ambos grupos de lavado articular por artroscopia de la articulación; no hubo diferencias significativas entre ambas pautas12,13.
Los conocimientos actuales indican que un período de alrededor de 4 semanas de tratamiento antibiótico es adecuado, aunque hay que ajustar la duración del tratamiento en función de la respuesta del paciente. Se puede necesitar largos períodos de tratamiento antibiótico por vía parenteral para casos que presenten dificultad para tratar determinados patógenos, como Pseudomonas aeruginosa o Enterobacter sp.14. Otro caso particular es la artritis bacteriana de articulaciones axiales, donde se aconseja una pauta de 6 semanas de tratamiento antibiótico repartido en 4 semanas de tratamiento por vía intravenosa y 2 semanas por vía oral, por la frecuencia de osteomielitis asociada en estos casos7,15-17.
La distribución de la antibioterapia entre la vía parenteral y la vía oral durante el período de tratamiento debe realizarse de forma individualizada según la evolución clínica de cada paciente.
Multirresistencias
Un aspecto importante que debe estar presente en el momento de elegir el antibiótico adecuado son las multirresistencias de los patógenos. Las infecciones por grampositivos representan una amenaza emergente debido a su aumento en el hospital y en la comunidad y el significativo crecimiento de cocos grampositivos multirresistentes, predominantemente estafilococos, enterococos y estreptococos. Sólo las oxazolidinas como linezolid, estreptogramina, pristamicina se han hecho recientemente útiles para el manejo efectivo de esta emergencia de grampositivos multirresistentes. Tras la segunda y la tercera fase de ensayos clínicos y amplias experiencias que mostraron una favorable actividad del linezolid en el tratamiento de un amplio espectro de infecciones causadas por grampositivos con una variable resistencia a meticilina y/o vancomicina, en pacientes con intolerancia o retraso de respuesta a otros tratamientos potencialmente efectivos, nuevos estudios controlados o al menos observacionales conducen a estos nuevos antibióticos18-23. Hay que señalar que estos estudios no eran específicos de cultivos resistentes a vancomicina, sino que también incluían sensibles a meticilina y algunas sensibles a penicilinas, sin posibilidad de hacer un análisis separado de los resultados de las diferentes infecciones, cuyas características en común eran a menudo sólo el fallo de regímenes previos y/o administración de linezolid24.
Lavado articular
Otro pilar fundamental en el tratamiento de la artritis bacteriana es la realización del lavado de la articulación afectada. De este modo, se evacuan los productos bacterianos y los detritos asociados, se descomprime la articulación, mejora el flujo sanguíneo y como consecuencia se produce alivio del dolor y se previene la deformidad. Por este motivo, la importancia de realizarlo lo más precozmente posible tras el diagnóstico.
La elección del tipo de drenaje y lavado articular, si percutáneo mediante artrocentesis diaria o quirúrgico mediante artroscopia, no se ha resuelto completamente pues todavía no se dispone de estudios concluyentes25. A favor de la artrocentesis podemos resaltar la posibilidad de observar la evolución diaria de la infección y la respuesta a la antibioterapia a través del análisis del líquido sinovial, así como el menor riesgo que presenta el procedimiento; como inconveniente, el fallo para mantener una presión intraarticular adecuada, dolor durante los repetidos procedimientos, incapacidad para aspirar pus denso y la necesidad de múltiples punciones. Por otro lado, con la artroscopia se puede visualizar el interior de la articulación, de modo que podemos asegurarnos de que no queden tabicaciones en su interior. De todos modos, no hay datos que muestren la superioridad del lavado por artroscopia sobre la artrocentesis. De hecho, un metaanálisis y, más recientemente, un estudio retrospectivo demuestran un mejor resultado funcional con artrocentesis que con artroscopia, aunque la mortalidad fue más alta en pacientes tratados con artrocentesis25,26. Probablemente, estas diferencias pueden explicarse por la selección de los pacientes. Los pacientes críticos no son candidatos a artroscopia, mientras que los pacientes estables con artritis bacteriana grave son más susceptibles de lavado por artroscopia. Por tanto, ante la ausencia de ensayos clínicos prospectivos y aleatorizados, la evidencia indica que no hay razón para recomendar inicialmente en el manejo de artritis bacteriana no complicada el lavado por artroscopia.
El lavado por artroscopia está indicado cuando no hay mejoría clínica tras 5-7 días de iniciarse el tratamiento antibiótico adecuado y el drenaje percutáneo diario, cuando hay dificultad para aspirar la articulación infectada, sospecha de afección de tejidos adyacentes y artritis bacteriana de cadera en niños.
Rehabilitación
Se aconseja la inmovilización de la articulación los primeros días para controlar el dolor. Si el paciente responde adecuadamente los primeros 5 días de tratamiento, se inicia terapia física consistente en mantener la articulación en posición funcional y proporcionar ejercicios pasivos para conservar la amplitud de movimiento. No se aconseja cargar la articulación hasta que los signos y síntomas de sinovitis no se hayan resuelto. A menudo se requiere terapia física agresiva para alcanzar la máxima funcionalidad de la articulación27,28.
Tratamiento quirúrgico
La artritis bacteriana puede tener como secuela una degeneración extensa del cartílago que cause un deterioro funcional importante de la articulación afectada. En estos casos, es preciso realizar artroplastia de sustitución diferida o artrodesis, que actualmente tiene menor aceptación. En la artritis bacteriana de cadera, una alternativa a la artroplastia de sustitución sería la de resección o seudoartrosis de Girdlestone, técnica sencilla que consiste en la resección de la cabeza y del cuello femoral, pero es funcionalmente invalidante. Los pacientes suelen tener dolor residual y el miembro queda acortado e inestable, por lo que necesitan de algún tipo de asistencia en la marcha29.
Futuros tratamientos
PBN (fenil N-terbutil nitrona)
Un estudio en ratones exploró el componente fenil N-terbutil nitrona, que tiene efecto antiinflamatorio y antioxidante. Cuando se dio en combinación con antibióticos para artritis bacteriana por S. aureus, el curso de la enfermedad mejoró30.
Cloramina de taurina
La taurina es un aminoácido capaz de reaccionar con ácido hipocloroso, producido endógenamente por neutrófilos, lo que resulta en la más estable y menos tóxica cloramina de taurina. Desde que se ha demostrado que la cloramina de taurina disminuye la producción de mediadores proinflamatorios y tiene propiedades antibióticas, se ha investigado la eficacia del tratamiento con cloramina de taurina para artritis séptica en ratones. Los resultados obtenidos del estudio muestran que la cloramina de taurina tiene un efecto inhibitorio en el desarrollo de daño óseo y cartílago en las articulaciones infectadas cuando se administra intraarticularmente31.
Trasplante de células madre mesenquimales y cerámica de hidroxiapatita
La artritis bacteriana puede causar una degeneración del cartílago extensa con amplios defectos en hueso, de lo que resulta una disfunción severa de la articulación. Éste es el principal problema para pacientes jóvenes. El cartílago articular tiene una pobre capacidad de regeneración. Recientemente, en medicina regenerativa, con la que se regenera tejido sano ex vivo con técnicas de ingeniería, se ha pensado su uso para potenciar el tratamiento de los defectos osteocondrales. Las células madre mesenquimales de la médula ósea son una población celular que puede diferenciarse en varias líneas mesodérmicas, y se las considerada las células madre más prometedoras para la clínica. Como anclaje para la regeneración de hueso y cartílago, se ha producido recientemente un nuevo tipo de cerámica de hidroxiapatita de calcio con poros interconectados (IP-CHA) que presenta una alta biodisponibilidad y buena bioafinidad y estimula la osteoconducción. Se confirmó en el estudio una regeneración existosa de tejido óseo y de cartílago con cultivo de células mesenquimales e IP-CHA por artroscopia32.
PRONOSTICO
En la era preantibiótica las complicaciones de la artritis bacteriana eran frecuentes. Desde entonces, la muerte raramente sigue a las artritis sépticas. Existen muy pocos estudios de resultados de la era antibiótica, y ninguno a largo plazo.
Los resultados están directamente relacionados con los factores del huésped, daño articular previo y la virulencia del microorganismo causante. Es extremadamente difícil predecir el resultado funcional de los pacientes. Se define como un pobre resultado cuando se precisa artrodesis o artroplastia o hay deterioro funcional severo. Los factores de mal pronóstico incluyen la edad avanzada, la enfermedad articular previa, la infección en articulaciones que contengan material sintético y las comorbilidades como enfermedad renal o cardíaca e inmunodepresión.
Artritis séptica en portadores de prótesis
Actualmente la tasa de infecciones asociadas a prótesis articular es baja, en torno al 1-2,5%. Sin embargo, representa una de las complicaciones más devastadoras en este tipo de procedimientos.
Las infecciones de prótesis articulares se clasifican en infección precoz, la que se desarrolla en los primeros 3 meses de la intervención, y la infección tardía, que aparece a partir del tercer mes. Las infecciones precoces suelen estar relacionadas con contaminación en el momento del implante, mientras que en las tardías suele ser por vía hematógena. En el primer caso, S. epidermidis es el patógeno dominante, mientras que en las tardías suele ser S. aureus.
Los objetivos del tratamiento son eliminar la infección, suprimir el dolor y restaurar la funcionalidad de la articulación con la menor morbilidad posible.
La decisión del tratamiento dependerá del tipo de infección, su gravedad, la sensibilidad o resistencia de la bacteria a los antibióticos, el aflojamiento o firmeza de la prótesis y el estado general del paciente.
El problema más difícil para vencer las infecciones causadas por estafilococos coagulasa negativos son las multirresistencias, que representan más de la mitad de los cultivos en infecciones de prótesis en algunos países.
Las infecciones por estafilococos coagulasa negativos deberían ser tratadas con al menos 2 antibióticos impregnados en cemento, preferiblemente en combinación con tratamiento sistémico para prevenir el desarrollo de resistencias33,34. Se prefiere determinados antibióticos como vancomicina, teicoplanina, aminoglucósidos, rifampicina, ácido fusídico y quinolonas. El tratamiento combinado de rifampicina y ciprofloxacino ha demostrado tener un gran éxito en las infecciones asociadas a prótesis estables35.
En el caso de infección de inicio precoz, un minucioso desbridamiento con sinovectomía y antibioterapia por vía intravenosa durante 4-6 semanas manteniendo la prótesis, siempre que permanezca bien fijada, es la alternativa más recomendada, ya que logra salvar un porcentaje significativo de prótesis.
En infecciones tardías, es necesario retirar la prótesis, todo el tejido desvitalizado e implantar una nueva en una o dos fases. En una fase, se coloca la nueva prótesis en el mismo tiempo quirúrgico que se retira la infectada. En este caso, se debería conocer el patógeno y su sensibilidad a antibióticos y añadir al cemento el antibiótico adecuado, así como administrarlo por vía intravenosa.
El reimplante en dos tiempos se suele llevar a cabo tras 4-6 semanas de antibioterapia parenteral una vez retirada la prótesis infectada. Se prefiere usar espaciadores de cemento impregnados de antibiótico en el período intermedio para ayudar a prevenir contracturas de los tejidos y aumentar el confort del paciente36.
La elección del reimplante en uno o dos tiempos depende de la experiencia personal del cirujano, ya que no existen estudios aleatorizados que comparen los procedimientos en uno y dos tiempos. A pesar de eso, no se aconseja colocar una nueva prótesis en un tiempo si la articulación se encuentra con pus o se considera virulento al microorganismo causal.
En pacientes cuyas condiciones médicas no permitan la cirugía o que la rechacen, el tratamiento antimicrobiano supresor constituye una alternativa terapéutica. Tiene como finalidad la reducción de las manifestaciones de la infección y la conservación de la funcionalidad articular. Se utiliza durante largos períodos (6-9 meses) con antibióticos capaces de actuar contra bacterias en fase estacionaria, de localización intracelular y adheridas a superficies inertes.
En caso de que se diagnostique la infección con cultivos positivos intraoperatorios, tomados en una revisión de presunto aflojamiento mecánico, el tratamiento apropiado sería de al menos 3 meses de tratamiento antibiótico.
AGRADECIMIENTOS
Al Dr. Javier Martinez Ferrín, del Servicio de Reumatología del Hospital Universitario Virgen de La Arrixaca.