La sintomatología depresiva es frecuente en el embarazo y repercute en el posparto y en el vínculo madre-bebé. Se reportan los resultados de una intervención grupal de 5 sesiones para reducir la sintomatología depresiva y promover una adecuada sensibilidad materna. Participaron 134 embarazadas con antecedentes de depresión (grupo experimental=88 y grupo control=46). Se evaluó sintomatología depresiva (Inventario para la Depresión de Beck), resolución de problemas sociales (Inventario de Resolución de Problemas Sociales Abreviado), sensibilidad materna, cooperatividad infantil y riesgo vincular (Índice Experimental de Relación Niño-Adulto) en ambos grupos. Se observó una reducción significativa de la sintomatología depresiva, así como un incremento de las habilidades para la resolución de problemas sociales en el grupo intervenido. Este grupo muestra también puntajes significativamente mayores en sensibilidad materna y cooperatividad infantil, así como menores frecuencias de riesgo vincular en la evaluación postintervención. Se discute la relevancia de desarrollar estrategias de intervención durante el embarazo, considerando su impacto en la sensibilidad materna, en la calidad de las interacciones madre-bebé y en las habilidades de las madres para resolver problemas.
Depressive symptoms are frequently observed during pregnancy, and these affect the mother and her relationship with her baby during the post-partum period. Results are reported on a 5-session group intervention for reducing depressive symptoms and promoting maternal sensitivity. The participants included 134 pregnant women with a history of depression (experimental group=46 and control group=88). Depressive symptoms (Beck Depression Inventory), social problem-solving strategies (Social Problem-Solving Inventory-Revised), maternal sensitivity, infant cooperativeness and bonding risk (Child-Adult Relatinoship Experimental Index) were assessed in both groups. The group intervened showed a significant reduction of depressive symptoms and an improvement of social problem-solving strategies. This group also shows significantly higher scores in maternal sensitivity, and infant cooperativeness, as well as lower frequencies of bonding risk in the post-intervention assessment. The importance of considering intervention strategies during pregnancy, including its impact on maternal sensitivity, the quality of mother-baby interactions and the problem-solving abilities of the mothers, is discussed.
Estudios internacionales muestran que aproximadamente un tercio de las embarazadas padece depresión durante la gestación (Field, 2011). En Chile, un 30% de las mujeres gestantes presentan síntomas inespecíficos de depresión y/o ansiedad (Jadresic, 2010), y un 10%, depresión clínica (Jadresic, Nguyen, & Halbreich, 2007); además, se observa que las mujeres que desarrollan un cuadro depresivo durante el embarazo tienen una mayor probabilidad de mantenerlo después de nacido el bebé (Koutra et al., 2014; Toohey, 2012).
La depresión durante el embarazo constituye un problema de salud especialmente relevante, ya que no solo afecta a la madre, sino también al bebé; a este respecto la literatura describe efectos adversos en el desarrollo infantil. A nivel biológico, los estudios muestran una mayor frecuencia de nacimientos prematuros o posmaduros (Straub, Adams, Kim, & Silver, 2012), un menor crecimiento y una mayor frecuencia de bajo peso al nacer (Accortt, Cheadle, & Dunkel Schetter, 2015; Diego et al., 2009). Otras investigaciones describen consecuencias negativas en el desarrollo cognitivo, comportamental y físico del niño (Toohey, 2012), así como un incremento del riesgo para el desarrollo de depresión, en las distintas etapas del ciclo vital (Fox & Borelli, 2015; Leis, Heron, Stuart, & Mendelson, 2014; Pawlby, Hay, Sharp, Waters, & O’Keane, 2009).
Con posterioridad al nacimiento, la calidad de la interacción madre-bebé también se ve afectada negativamente por la depresión materna. Las investigaciones reportan una mayor frecuencia en el llanto, afectos negativos en mayor número, evitación del contacto visual por parte de los niños y niñas (Boyd, Zayas, & McKee, 2006) y baja frecuencia de afectos positivos y sincronía en las madres (Higgins, Roberts, Glover, & Taylor, 2013). Se ha descrito también una mayor incidencia de apegos infantiles inseguros en hijos(as) de madres deprimidas (Martins & Gaffan, 2000), especialmente en aquellas que presentan depresiones de mayor severidad y cronicidad (McMahon, Barnett, Kowalenko, & Tennant, 2006).
Por otro lado, la literatura ha descrito que las personas deprimidas generalmente enfrentan un alto número de estresores y muestran un déficit en las habilidades cognitivas necesarias para generar soluciones adecuadas (Marx, Williams, & Claridge, 1992). Al considerar las habilidades para resolver problemas en embarazadas, los estudios señalan que aquellas que presentan una orientación negativa hacia los problemas experimentan en mayor medida emociones displacenteras, lo que, a su vez, las vuelve más susceptibles a los cambios de ánimo y a presentar cogniciones negativas, síntomas muchas veces asociados a la depresión (D’Zurilla, Chang, Nottingham, & Faccini, 1998). En esta línea, estudios recientes en embarazadas muestran que la orientación negativa hacia los problemas actúa como predictor de la sintomatología depresiva, junto con un patrón de apego inseguro, baja satisfacción con la red de apoyo y experiencias de abuso físico en la infancia (Olhaberry et al., 2014).
Si bien la literatura asocia de manera consistente la depresión materna con las dificultades en el apego entre la madre y su bebé (Martins & Gaffan, 2000), la mayoría de las intervenciones psicológicas en depresión materna buscan su reducción, sin considerar como foco la calidad del vínculo madre-infante. Complementario a esto, las intervenciones en depresión que buscan favorecer interacciones positivas madre-bebé, en su mayoría, se inician luego del parto, sin considerar que el vínculo se construye desde la gestación. Sumado a lo anterior, las intervenciones orientadas a tratar la depresión de la madre no han demostrado generar cambios en la calidad del vínculo, lo cual alerta sobre la importancia de trabajar directamente ambas dimensiones (Olhaberry et al., 2013).
En cuanto a los modelos teóricos utilizados en las intervenciones exitosas en embarazadas, dirigidas a reducir la depresión materna, los modelos cognitivo-conductuales son frecuentemente incorporados, utilizando intervenciones grupales y/o visitas domiciliarias. Estas intervenciones consideran la entrega de información sobre depresión perinatal, la identificación de redes de apoyo, la promoción de pensamientos positivos y actividades placenteras, así como la entrega de material escrito, y abordan la autoestima materna y las habilidades para resolver problemas (Le, Perry, Genovez, & Cardeli, E, 2013; Kozinsky et al., 2012; Milgrom, Schembri, Ericksen, Ross, & Gemmill, 2011).
Por otro lado, las intervenciones en embarazadas que consideran que tienen depresión materna y se focalizan en el vínculo madre-infante utilizan estrategias de intervención variadas, considerando principalmente enfoques psicodinámicos que buscan ligar las experiencias pasadas de la madre y su historia vincular infantil con el tipo de relación que desarrollará con su bebé, así como el uso de estrategias para incrementar la sensibilidad y la función reflexiva materna (Santelices et al., 2010; Svanberg, Mennet, & Spieker, 2010).
Si bien las revisiones sobre intervenciones realizadas durante el embarazo para reducir la depresión posparto muestran evidencias pequeñas sobre su efectividad en esta variable (Cooper, Murray, & Halligan, 2011), es posible que los beneficios se observen en la calidad vincular madre-infante, como algunos estudios muestran (Santelices et al., 2010; Svanberg et al., 2010).
Considerando la alta prevalencia de la depresión materna durante el embarazo, su asociación con una mayor frecuencia de depresión posparto y vínculos madre-infante de baja calidad, el objetivo de este estudio fue diseñar, implementar y evaluar una intervención grupal para embarazadas deprimidas de bajos ingresos, dirigida a reducir la sintomatología depresiva materna y a promover la respuesta sensible materna en el posparto, en díadas atendidas en centros de salud pública de Santiago, Chile.
MétodoSe realizó un estudio longitudinal, cuasiexperimental, descriptivo y correlacional para evaluar las diferencias en las mediciones pre y postintervención en los dos grupos estudiados. La información fue recogida en un período de 15 meses, durante los años 2012 y 2013. Se realizaron dos mediciones a las participantes; la primera, antes de la intervención, entre los 3 y 7 meses de gestación, y la segunda, entre los 2 y 3 meses de nacidos los bebés. Se evaluó en la primera medición sintomatología depresiva, trastornos del ánimo actuales y pasados, habilidades para la resolución de problemas sociales, antecedentes de trauma temprano y de salud mental familiar, así como antecedentes sociodemográficos. En la segunda medición se evaluó sintomatología depresiva materna, habilidades para la resolución de problemas sociales, sensibilidad materna y calidad vincular madre-bebé.
Se contactaron embarazadas con uno o más factores de riesgo de un listado de 9, previamente evaluados por profesionales de los centros de salud en los que realizaban sus controles de salud (ingreso tardío al control prenatal, baja escolaridad, madre adolescente, rechazo al embarazo, insuficiente apoyo social, síntomas depresivos, uso o abuso de sustancias, violencia de género, u otro). Participaron un total de 134 embarazadas de nivel socioeconómico bajo y medio bajo atendidas en 5 centros de salud ubicados en comunas periféricas de Santiago. Los criterios de inclusión y exclusión considerados para el estudio fueron: la presencia de uno o más factores de riesgo para depresión y sintomatología depresiva (puntaje≥5 en el Inventario para la Depresión de Beck), tener al menos 18 años de edad, embarazo compatible con la vida de la madre y el bebé, y ausencia de enfermedad física grave, adicciones y/o psicosis.
Aquellas embarazadas que cumplieron con los criterios de inclusión fueron invitadas a participar en el estudio, y quienes aceptaron voluntariamente participar firmaron una carta de consentimiento informado de acuerdo con las exigencias éticas vigentes en Chile. Cabe destacar que las mujeres de ambos grupos que presentaban depresión clínica tuvieron acceso a tratamiento psicológico y/o psiquiátrico durante la intervención. Las participantes que no recibieron la intervención y formaron parte del grupo control obtuvieron cartillas informativas que abordaban el manejo de la depresión, el vínculo madre-bebé y aspectos relevantes sobre la crianza de niños pequeños luego de la segunda evaluación.
A continuación se describen los instrumentos utilizados en el presente estudio.
Ficha de antecedentesConsidera preguntas orientadas a recopilar antecedentes sociodemográficos de las participantes, tales como nivel educacional, actividad, estado civil, edad y número de hijos. Considera también la presencia o ausencia de pareja, la historia personal en salud mental y las experiencias de abuso físico y/o sexual durante la infancia y adolescencia exploradas a través de 2 ítems del CECA-Q (Smith, Lam, Bifulco, & Checkley, 2002). Estos últimos ítems exploran la presencia de episodios repetidos de violencia en la infancia por un cuidador primario y al menos una experiencia sexual perturbadora previa a los 17 años por un adulto que pudiera o no ser pariente.
Inventario para la Depresión de Beck (Beck, Ward, Mendelson, Mock, & Erbaugh, 1961)Cuestionario de autorreporte que consta de 21 ítems y evalúa la sintomatología depresiva actual. En esta prueba el sujeto debe elegir, entre un conjunto de 4 alternativas ordenadas de menor a mayor gravedad, la frase que mejor describe su estado durante la última semana. Cada ítem puede ser valorado de 0 a 3 puntos y se puede obtener un puntaje total que varía entre 0 y 63. Puntajes mayores indican mayor sintomatología depresiva y se definen 4 categorías: mínima 0-9, leve 10-18, moderada 19-29 y severa 30-63. Los análisis de fiabilidad son adecuados, en la versión española aplicada en pacientes con trastornos psicológicos se obtuvo un valor α=90 (Vázquez & Sanz, 1999). En la versión chilena, actualmente en proceso de validación (Morales-Reyes, Valdés, Pérez, Medellín, & Dagnino, 2014), se reporta un valor α=86 en población clínica.
Entrevista diagnóstica estructurada breve (Sheehan et al., 1997)Explora 17 trastornos mentales, definidos en el DSM-IV-R, de manera focalizada, centrándose en la sintomatología actual. Se utilizó solo para el estudio del módulo correspondiente a trastornos del ánimo, y se buscaba obtener un diagnóstico clínico de la depresión y la identificación de presencia y niveles de riesgo suicida (leve, moderado o alto).
Inventario de Resolución de Problemas Sociales Abreviado (D’Zurilla, Nezu, & Maydeu-Olivares, 1998)Escala de autorreporte que cuenta con 25 ítems en formato tipo Likert con opciones de respuesta entre 0 y 4. Evalúa dos dimensiones constructivas o adaptativas para la resolución de problemas sociales (orientación positiva al problema [OPP] y resolución racional del problema [RRP]) y tres dimensiones disfuncionales (orientación negativa al problema [ONP], estilo impulsivo [EI] y estilo de evitación [EE]). La subescala OPP corresponde a una dimensión cognitiva que considera la disposición general para evaluar y solucionar problemas confiando en la propia capacidad. La subescala RRP, por su parte, considera la capacidad de definir el problema y generar soluciones.
En cuanto a las dimensiones disfuncionales, la subescala ONP corresponde a una dimensión cognitiva y considera la definición de los problemas como insolubles, sumado a la baja capacidad personal de resolverlos. La subescala EI se refiere a una actitud precipitada para buscar soluciones y ejecutarlas, y, por último, la subescala EE se refiere a un estilo pasivo y dilatado que evita actuar frente a los problemas. Las investigaciones en población latina no clínica reportan puntajes promedio para OPP de 17.22 (DE=3.4) y un valor α=68, para RRP de 15.94 (DE=3.6) y un valor de α=76, para ONP de 10.27 (DE=3.4) y un valor α=76, para EI de 10.33 (DE=3.2) y un valor α=70, y para EE de 9.0 (DE=3.2) y un valor de α=74 (Merino, 2012).
Índice Experimental de Relación Niño-Adulto (Crittenden, 2006)Considera 3 a 5min de grabación en vídeo de la interacción de juego entre el adulto y el niño. El sistema de codificación define 3 descriptores para el adulto: sensible, controlador y no respondedor, y 4 para el infante: cooperativo, difícil, compulsivo y pasivo. Considera una escala de sensibilidad diádica de 0 a 14 puntos que indica: 0-4 riesgo, 5-6 inepto, 7-10 adecuado y 11-14 sensible; puntajes menores a 7 indican la necesidad de intervención. Las codificaciones de los vídeos fueron realizadas por psicólogas, ciegas a los grupos y capacitadas por la autora del instrumento, y obtuvieron una confiabilidad≥.7.
Las evaluaciones fueron realizadas por psicólogos y estudiantes de psicología clínica en su último año, quienes fueron previamente entrenados en cada uno de los instrumentos.
ProcedimientoInicialmente se solicitó la firma de la carta de consentimiento informado, luego se recopilaron los antecedentes sociodemográficos, en salud mental personal y familiar, y en experiencias de trauma temprano. Finalmente se realizó el diagnóstico clínico de trastornos del ánimo de acuerdo con el DSM-IV R (entrevista diagnóstica estructurada breve) y se aplicaron las escalas para sintomatología depresiva, resolución de problemas sociales y el Índice Experimental de Relación Niño-Adulto después de nacidos los bebés. El estudio no interfirió en la asistencia a tratamientos psicológicos y/o psiquiátricos en curso de las participantes; estos antecedentes se registraron en el estudio y estas variables se controlaron al realizar los análisis estadísticos.
La intervención reportada en este estudio formó parte de la primera etapa del programa «Me siento bien, mi bebé también», orientado a reducir la depresión materna y a favorecer un vínculo positivo entre la madre y su bebé, desde el embarazo hasta el primer año de vida del niño(a). En términos teóricos, el programa se basa en los planteamientos de los teóricos del apego (Bowlby, 1988; Stern, 1985) e incorpora algunos elementos del enfoque cognitivo-conductual (Tandon et al., 2011); asimismo, considera los resultados favorables descritos en la literatura al utilizar estos modelos. Además, toma en cuenta los fundamentos de otras intervenciones realizadas en Chile en estos ámbitos (Santelices et al., 2010). Del mismo modo, el programa considera el embarazo como el momento a intervenir y selecciona la modalidad grupal, tomando en cuenta resultados exitosos reportados en estudios previos, así como el bajo costo en contraste con las intervenciones individuales.
Considerando las dificultades en la adherencia a los tratamientos que muestran las mujeres deprimidas (Tubach et al., 2012), se incluyeron estrategias específicas para promoverla. Todas las participantes recibieron llamadas telefónicas semanales para recordarles las sesiones, contaban con acceso telefónico a las monitoras, recibieron dinero para los traslados al consultorio en cada sesión, una colación durante las sesiones y recuperación individual de las sesiones a las que no asistieron, que consistió en la entrega de cartillas y un breve resumen de los contenidos.
Cada taller realizado contempló 5 sesiones de una hora y media de duración cada una, con un máximo de 10 participantes y un mínimo de 5. Fueron realizados por 2 monitoras, psicólogas, quienes recibieron una capacitación de 8h y supervisión semanal de las sesiones realizadas. Cada sesión consideró indicaciones, detalladas en un manual, para las monitoras, el uso de cuadernos de trabajo para las participantes y cartillas sobre las temáticas abordadas en cada sesión para compartir con la familia.
A continuación se detallan las sesiones, los objetivos y los contenidos.
Sesión 1. ¿Cómo me siento y qué tan activa me encuentro?
Objetivos: desarrollar un ambiente de confianza y respeto, establecer el encuadre de trabajo, entregar información en torno a la depresión y los vínculos tempranos, favoreciendo la identificación del nivel de actividad y las actividades agradables posibles de realizar.
Contenidos: depresión, síntomas, asociación entre pensamientos, emociones y conductas, nivel de activación y actividades placenteras.
Sesión 2. ¿Cómo reconocer y resolver problemas?
Objetivos: identificar la existencia de problemas que se asocian al ánimo depresivo, reconociendo que existen muchas maneras de abordar un problema único. Promover la valoración de las redes de apoyo en la resolución de problemas y el aprendizaje de estrategias para resolver problemas.
Contenidos: definición de un problema y estrategias para su resolución.
Sesión 3. ¿Cómo estoy viviendo mi embarazo?
Objetivos: crear un espacio de expresión emocional en torno a la vivencia del embarazo, compartiendo las representaciones acerca de la maternidad, así como también la ambivalencia, generando un espacio para aliviar temores y compartir las alegrías.
Contenidos: el concepto de «ambivalencia» en las emociones y pensamientos durante el embarazo.
Sesión 4. La madre que tuve y la madre que quiero ser.
Objetivos: compartir los recuerdos de las participantes referidos a la vivencia de haber sido hijas e identificar la incidencia que este vínculo temprano puede tener sobre la relación que construirán con sus propios hijos.
Contenidos: la propia historia vincular con los padres, su influencia en los vínculos actuales y en la construcción del vínculo con el bebé.
Sesión 5. Preparándome para la llegada de mi bebé.
Objetivos: trabajar con las representaciones mentales de las mujeres en relación con sus futuros hijos, compartiendo las fantasías y promoviendo la integración entre lo ideal y lo real.
Contenidos: las representaciones mentales sobre el bebé y el propio rol materno, la integración entre lo imaginado, lo deseado y la realidad.
Antes de realizar el análisis estadístico de los datos, se evaluó la presencia de valores atípicos y el cumplimiento de los supuestos de las pruebas estadísticas realizadas. El criterio de significación utilizado fue α=.05. Se realizó un análisis descriptivo de las variables estudiadas en cada grupo, sus niveles de asociación y, finalmente, una comparación pre y postintervención entre los grupos estudiados con un ANOVA mixto.
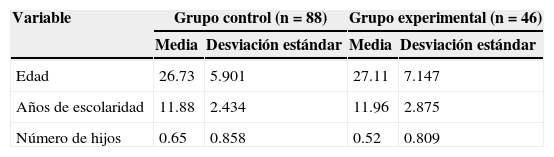
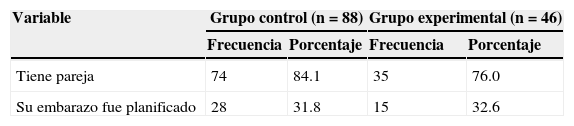
ResultadosEn relación con los antecedentes sociodemográficos de los grupos del estudio, la media de edad de las embarazadas participantes fue de 26.86 (DE=6.332), con un rango de 18 a 44 años. No se aprecian diferencias significativas entre los grupos en las edades (F [1.132]=.109; p>.05), los años de escolaridad materna (F [1.132]=.030; p>.05) y el número de hijos (F [1.132]=.677; p>.05). Tampoco se aprecian diferencias entre los grupos en la proporción de mujeres que tienen pareja en la actualidad (z=1.13; p>.05) ni en la proporción de embarazo planificado (z=.28; p>.05). En las tablas 1 y 2 se detallan los estadísticos descriptivos de cada grupo en las variables mencionadas.
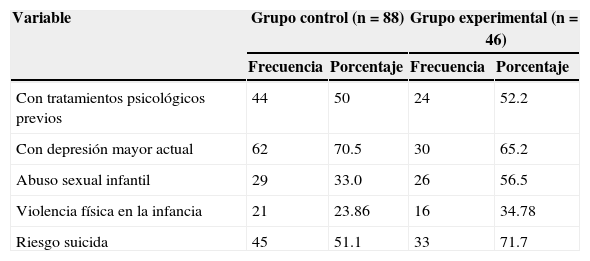
Con respecto a los antecedentes clínicos, no se observaron diferencias significativas entre los grupos en la proporción de tratamientos psicológicos previos (z=.24; p>.05), en la proporción de diagnóstico de depresión mayor actual (z=−.613; p>.05) y tampoco en los antecedentes de vivencia de maltrato en la infancia (z=1.469; p>.05). Sí se encontraron diferencias significativas entre los grupos en la proporción de mujeres con antecedentes de abuso sexual en la infancia (z=2.55; p<.05), donde las del grupo con intervención muestran una proporción más alta de abuso infantil que las del grupo sin intervención.
También se observaron diferencias en la proporción de mujeres con presencia de riesgo suicida (z=2.42; p<.05), donde el grupo control (GC) muestra una proporción menor de riesgo que el grupo experimental (GE). Sin embargo, al evaluar si hay asociación entre el grupo al que se pertenece y el nivel de riesgo suicida no se encontró ninguna, lo que indica que los grupos se comportan de forma homogénea en términos del nivel de riesgo (χ2 [3]=5.85; p>.05). En la tabla 3 se detallan los estadísticos descriptivos de las variables ya descritas.
Frecuencias y porcentajes de los antecedentes clínicos
| Variable | Grupo control (n=88) | Grupo experimental (n=46) | ||
|---|---|---|---|---|
| Frecuencia | Porcentaje | Frecuencia | Porcentaje | |
| Con tratamientos psicológicos previos | 44 | 50 | 24 | 52.2 |
| Con depresión mayor actual | 62 | 70.5 | 30 | 65.2 |
| Abuso sexual infantil | 29 | 33.0 | 26 | 56.5 |
| Violencia física en la infancia | 21 | 23.86 | 16 | 34.78 |
| Riesgo suicida | 45 | 51.1 | 33 | 71.7 |
Para determinar la efectividad del taller en las diversas variables de interés se realizó una serie de análisis para comparar ambos grupos, utilizando como modelo estadístico el ANOVA mixto y controlando las variables «asiste a tratamiento psicológico actualmente» y «presenta tratamiento farmacológico actual».
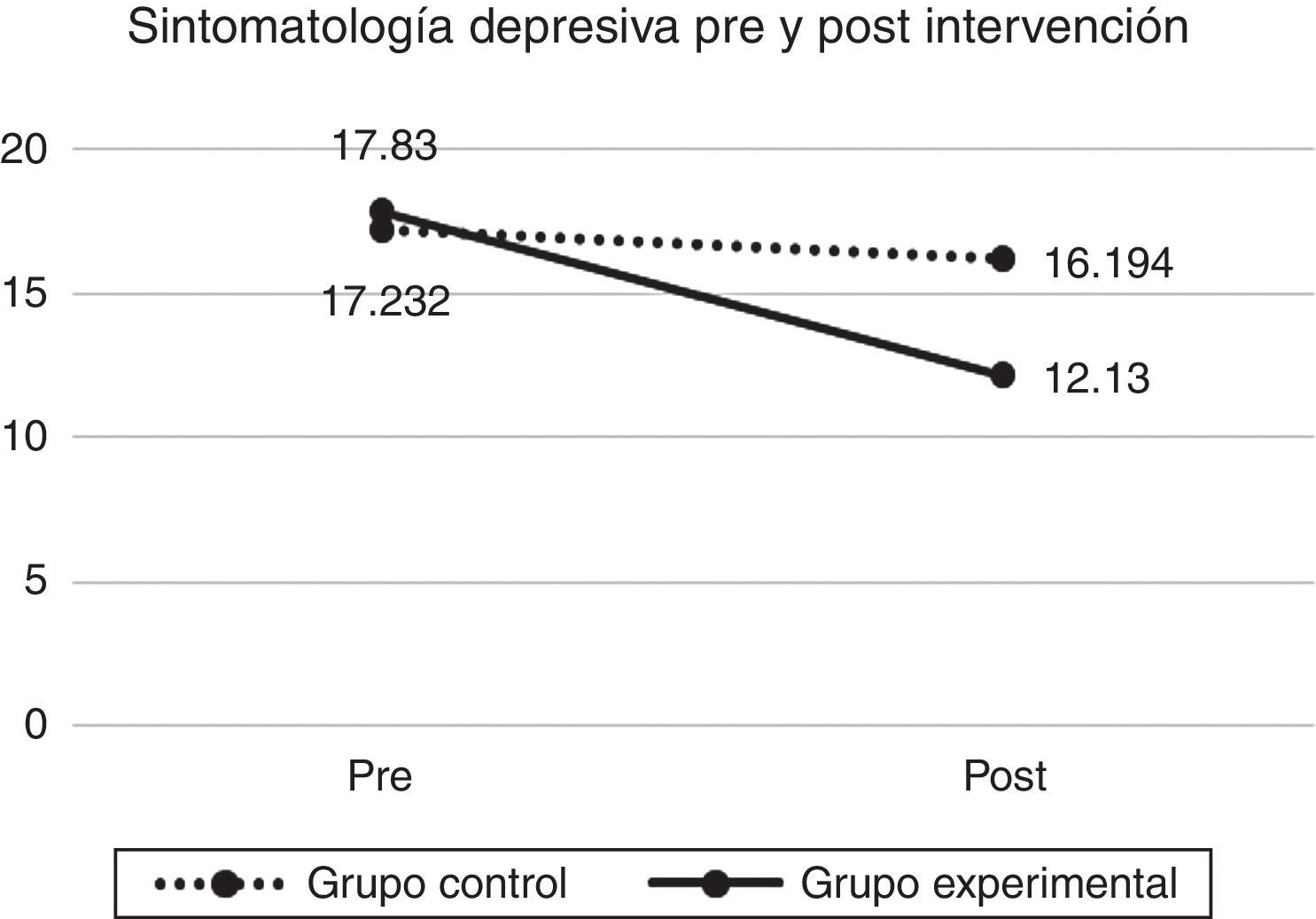
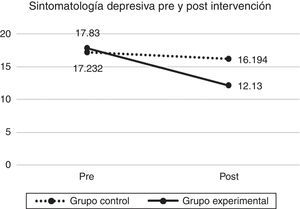
En primer lugar, al evaluar el efecto del taller sobre la sintomatología depresiva medida con el Inventario para la Depresión de Beck, los resultados muestran que si bien en ambos grupos se aprecia una disminución a través del tiempo de la sintomatología, la disminución observada en el GE es estadísticamente mayor que la del GC (λ de Wilks=.933, F [1.128]=8.858; sig=.004). En la figura 1 se observa la disminución de la sintomatología tras la intervención.
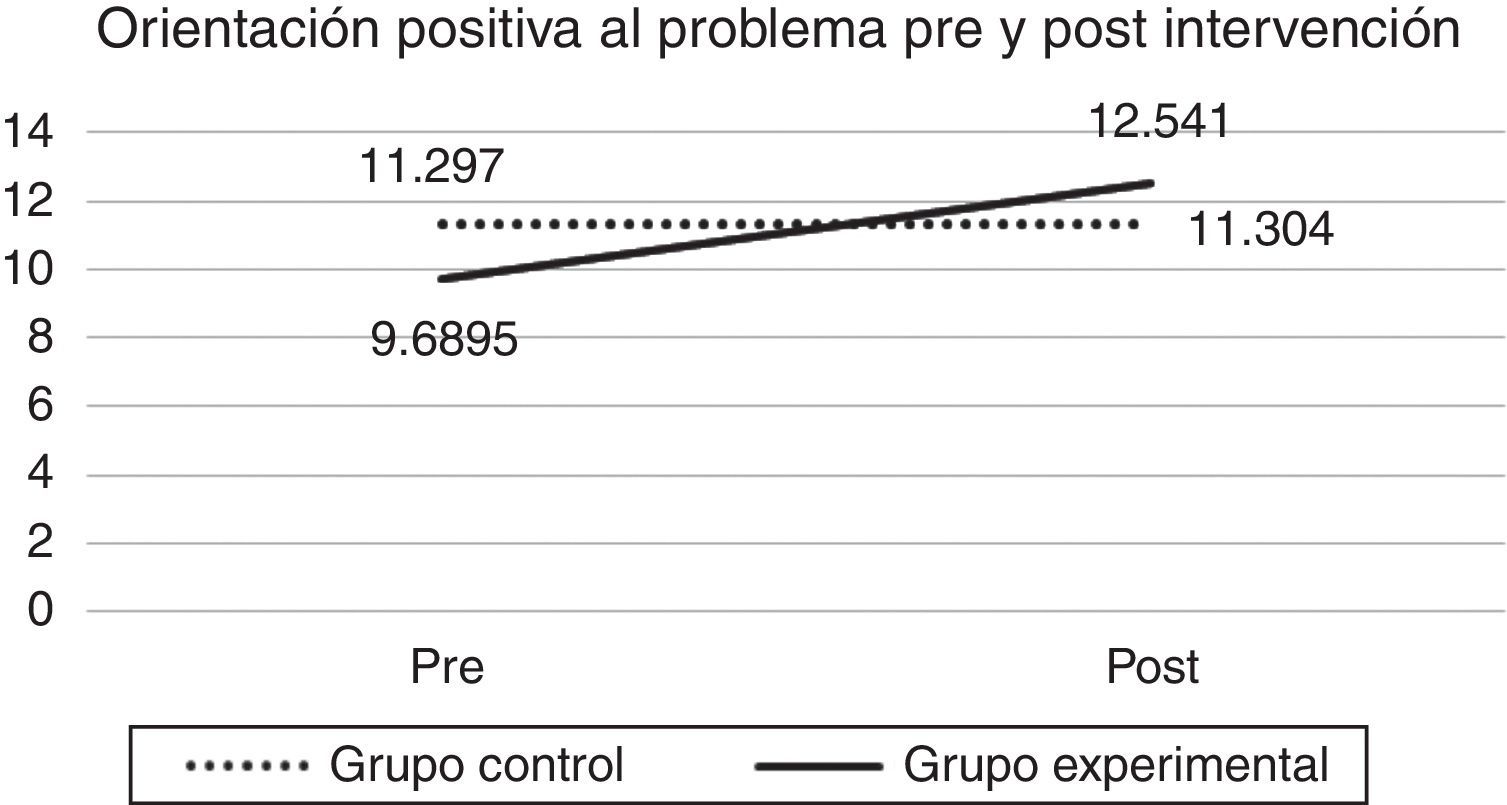
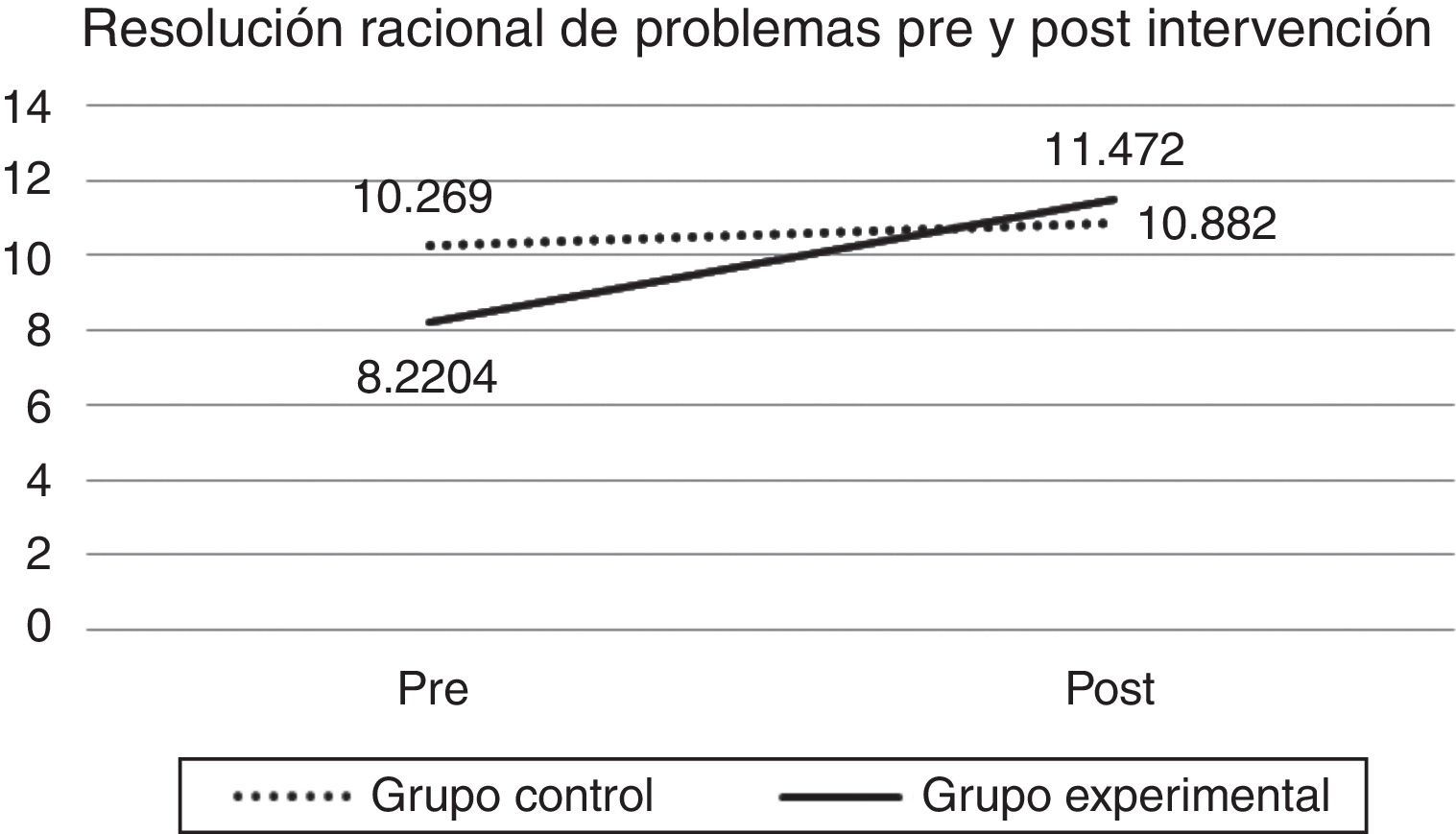
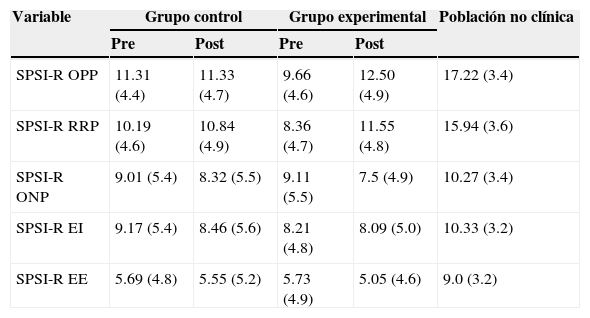
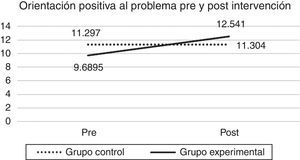
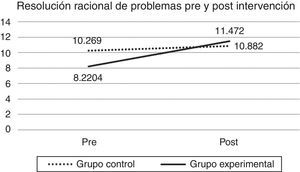
Al evaluar el efecto del taller en las estrategias de resolución de problemas sociales se pudo observar un efecto de mejoría para las participantes del taller en las dimensiones adaptativas, tanto en la OPP (λ de Wilks=.927, F [1.128]=9.664; sig=.002) como en la RRP (λ de Wilks=.946, F [1.128]=6.962; sig=.009).
No obstante, no hay una influencia del taller sobre las dimensiones disfuncionales: ONP (λ de Wilks=.991, F [1.128]=1.161; sig=.283), EI (λ de Wilks=.995, F [1.128]=.591; sig=.444) y EE (λ de Wilks=.999, F [1.128]=.114; sig=.736). En las figuras 2 y 3 se puede observar el efecto del taller en las habilidades descritas, que mejoran significativamente. Además, en la tabla 4 se detallan las medias y DE de cada grupo en cada medición, así como los valores de la población no clínica.
Estadísticos descriptivos de la variable resolución de problemas sociales (SPSI-R) en la medición postintervención y su comparación con los datos normativos de la población no clínica
| Variable | Grupo control | Grupo experimental | Población no clínica | ||
|---|---|---|---|---|---|
| Pre | Post | Pre | Post | ||
| SPSI-R OPP | 11.31 (4.4) | 11.33 (4.7) | 9.66 (4.6) | 12.50 (4.9) | 17.22 (3.4) |
| SPSI-R RRP | 10.19 (4.6) | 10.84 (4.9) | 8.36 (4.7) | 11.55 (4.8) | 15.94 (3.6) |
| SPSI-R ONP | 9.01 (5.4) | 8.32 (5.5) | 9.11 (5.5) | 7.5 (4.9) | 10.27 (3.4) |
| SPSI-R EI | 9.17 (5.4) | 8.46 (5.6) | 8.21 (4.8) | 8.09 (5.0) | 10.33 (3.2) |
| SPSI-R EE | 5.69 (4.8) | 5.55 (5.2) | 5.73 (4.9) | 5.05 (4.6) | 9.0 (3.2) |
EE: estilo de evitación; EI: estilo impulsivo; ONP: orientación negativa al problema; OPP: orientación positiva al problema; RRP: resolución racional del problema; SPSI-R: Inventario de Resolución de Problemas Sociales Abreviado.
Los datos se expresan como media (desviación estándar).
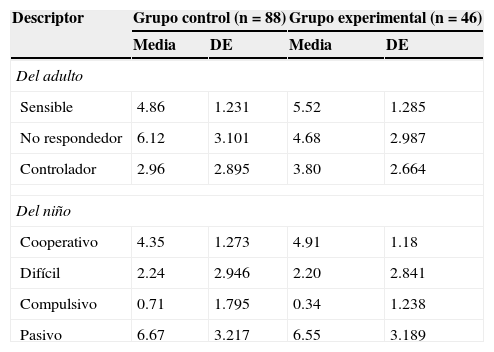
Respecto a la influencia del taller en la calidad de la interacción madre-bebé, los resultados también muestran un efecto positivo de la intervención. Dado que esta variable tiene solo una medición, se efectuaron ANOVA simples para comparar los resultados del GC con los del GE. En relación con los descriptores del adulto, se observaron diferencias estadísticamente significativas en favor del GE en la sensibilidad materna (F [1.126]=7.906; sig=.006) y un comportamiento no respondedor más bajo en dicho grupo (F [1.126]=5.846; sig=.143). No se observaron diferencias en el descriptor controlador (F [1.126]=2.171; sig=.234). En el caso de los descriptores del infante, se observaron diferencias estadísticamente significativas en el descriptor cooperativo (F [1.126]=6.412; sig=.013), donde los niños del GE presentan mejores resultados que los del GC (M=4.35 y DE=1.273). No se observan diferencias significativas entre los grupos para el descriptor difícil (F [1.126]=.015; sig=.902), compulsivo (F [1.126]=1.432; sig=.234) ni pasivo (F [1.126]=.187; sig=.666). Con base en estos descriptores se estableció que en el GC el porcentaje de díadas que se encuentran en riesgo vincular alcanza el 46%, mientras que en el GE solo alcanza el 26.1% (z=−2.36; p<.05). En la tabla 5 se resumen los estadísticos descriptivos de las variables de la interacción estudiadas.
Estadísticos descriptivos de las variables evaluadas en la interacción entre el adulto y el niño
| Descriptor | Grupo control (n=88) | Grupo experimental (n=46) | ||
|---|---|---|---|---|
| Media | DE | Media | DE | |
| Del adulto | ||||
| Sensible | 4.86 | 1.231 | 5.52 | 1.285 |
| No respondedor | 6.12 | 3.101 | 4.68 | 2.987 |
| Controlador | 2.96 | 2.895 | 3.80 | 2.664 |
| Del niño | ||||
| Cooperativo | 4.35 | 1.273 | 4.91 | 1.18 |
| Difícil | 2.24 | 2.946 | 2.20 | 2.841 |
| Compulsivo | 0.71 | 1.795 | 0.34 | 1.238 |
| Pasivo | 6.67 | 3.217 | 6.55 | 3.189 |
DE: desviación estándar.
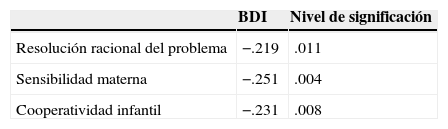
Por último, se establecieron las correlaciones entre la sintomatología depresiva, las estrategias de resolución de problemas sociales (Inventario de Resolución de Problemas Sociales Abreviado) y los descriptores de la interacción para madres y bebés (Índice Experimental de Relación Niño-Adulto). Se observaron correlaciones significativas entre sintomatología depresiva postintervención y la subescala RRP, sensibilidad materna y cooperatividad infantil. Las otras subescalas y variables no muestran correlaciones significativas (ver tabla 6).
Correlaciones de Spearman entre Inventario para la Depresión de Beck, resolución racional del problema (Inventario de Resolución de Problemas Sociales Abreviado) y variables vinculares
| BDI | Nivel de significación | |
|---|---|---|
| Resolución racional del problema | −.219 | .011 |
| Sensibilidad materna | −.251 | .004 |
| Cooperatividad infantil | −.231 | .008 |
BDI: Inventario para la Depresión de Beck.
La literatura ha mostrado una baja efectividad de las intervenciones en embarazadas dirigidas a reducir la depresión posparto (Cooper et al., 2011), lo que ha llevado a clínicos e investigadores a focalizar sus esfuerzos principalmente en períodos posteriores al nacimiento del bebé. A pesar de estos antecedentes, el embarazo continúa siendo un período de alta relevancia en el desarrollo infantil y la salud mental materna (Diego et al., 2009; Urizar & Muñoz, 2010), lo que motiva a continuar desarrollando y evaluando nuevas modalidades de tratamiento para la depresión materna en este período.
Los resultados de este estudio muestran que es posible reducir la sintomatología depresiva y promover la sensibilidad materna en la interacción con el bebé a los 2 meses posparto a partir de una intervención grupal en embarazadas con sintomatología depresiva. A pesar de observarse una reducción de los síntomas depresivos en todas las participantes (GE y GC), las madres que asistieron al taller grupal muestran una reducción estadísticamente mayor que aquellas que no participaron, hecho que respalda el valor terapéutico de la intervención.
Intentando explicar la disminución en los síntomas posparto en el GC, esta podría responder al efecto positivo de formar parte de una intervención en quienes no asistieron al taller. Algunos estudios cualitativos en intervenciones perinatales en depresión reportan que las participantes no intervenidas consideran haber recibido una dosis baja de tratamiento, la cual identifican como beneficiosa para su ánimo (Le et al., 2013). Podrían, además, reforzar lo anterior los cuidados especiales considerados en las evaluaciones realizadas a ambos grupos por tratarse de población clínica. Realizar las segundas evaluaciones en los domicilios y por la misma evaluadora en el caso del GC probablemente contribuyó a mejorar su sintomatología, aunque en menor grado que en el GE.
En cuanto a la calidad de la interacción madre-bebé en el posparto, los resultados muestran también un efecto positivo, y se observa en las díadas que recibieron la intervención una mayor sensibilidad materna y cooperatividad infantil, así como menores niveles de riesgo vincular. Este aspecto resulta especialmente relevante, considerando el valor predictivo de la adecuada respuesta sensible de la madre en relación con el posterior desarrollo de un patrón de apego seguro (Schoenmaker et al., 2015) y un adecuado desarrollo cognitivo, emocional y social en el niño o niña (Kivijarvi, Raiha, Virtanen, Lertola, & Piha, 2004). En cuanto a los otros descriptores evaluados en la interacción, las diferencias significativas en la no responsividad, con mayores puntajes en las madres del GC, nos alerta sobre el efecto de la sintomatología depresiva materna en la calidad de la relación; algunas investigaciones reportan que sensibilidad materna y depresión serían variables que interactúan, afectando la depresión negativamente la calidad del intercambio madre-bebé (Friedman & Boyle, 2008).
En muchos casos, las madres deprimidas se vuelcan hacia sus propios estados internos, se muestran poco disponibles emocional y psicológicamente para el bebé y dejan de responder a las señales o lo hacen solo frente a umbrales altos, así afectan negativamente la calidad vincular y contribuyen a la transmisión intergeneracional de la psicopatología (Pawlby et al., 2009). Consistentemente con estos planteamientos, los análisis correlacionales del estudio muestran una asociación significativa y negativa entre la sensibilidad materna y la sintomatología depresiva evaluada en el posparto, es decir, las madres que presentaban una mayor sintomatología depresiva mostraban una menor sensibilidad en la interacción con sus bebés en el posparto. Estos hallazgos contribuyen a respaldar la importancia de considerar la construcción del primer vínculo desde el embarazo a partir de intervenciones como la implementada en este estudio y contribuyen a la salud mental materna e infantil.
En cuanto a las habilidades necesarias para una adecuada resolución de problemas sociales, las participantes del GE mejoran significativamente sus habilidades para evaluar ajustadamente situaciones problemáticas, confiar en los propios recursos (OPP), así como para identificar y definir un problema explorando soluciones posibles (RRP), lo que no se observa en el GC. Al considerar la asociación existente entre depresión e inadecuado manejo del estrés (Tapia-Saavedra, 2005), relacionado habitualmente con la presencia de problemas, resulta relevante incorporar en los contenidos de las intervenciones grupales para embarazadas con antecedentes de depresión intervenciones orientadas directamente a estas variables.
Considerando los resultados descriptivos en relación con los antecedentes en salud mental personal y familiar de las participantes, es importante destacar la relevancia de evaluar factores de riesgo y no solo los puntajes obtenidos en las escalas de autorreporte que identifican síntomas en el momento de seleccionar a quienes podrían necesitar una intervención. Si bien se consideró como criterio de inclusión en el estudio el tener 5 o más puntos en el Inventario para la Depresión de Beck y algún factor de riesgo para el desarrollo de depresión, lo que podría considerarse leve, resulta sorprendente la gravedad de los antecedentes clínicos, como son los altos porcentajes de tratamientos psicológicos previos en las participantes (GC=50% y GE=52%), altos porcentajes de depresión mayor actual (GC=70% y GE=65%), de experiencias de abuso sexual infantil (GC=33% y GE=56%) y de riesgo suicida en distintos niveles (GC=51% y GE=71%).
Al explicar los resultados en términos generales, resulta relevante destacar distintos aspectos, la importancia de la revisión previa de las intervenciones publicadas dirigidas a embarazadas deprimidas, la integración de distintos modelos teóricos y considerar los aspectos exitosos reportados y la inclusión de la díada madre-bebé desde sus inicios. En este sentido, la inclusión de estrategias de intervención basadas en evidencia empírica, la flexibilidad teórica en el momento de seleccionar metodologías y contenidos específicos, así como la consideración de la madre y su bebé desde la gestación fueron aspectos relevantes en la intervención diseñada, implementada y evaluada, que podrían asociarse a los resultados favorables obtenidos.
Si bien los resultados reportados son exitosos y madres y bebés se benefician de la intervención, se requieren nuevas aplicaciones en muestras de mayor tamaño y un mayor número de evaluaciones de seguimiento que permitan determinar la permanencia de los cambios y la evolución de las variables estudiadas en ambos grupos.
Especiales agradecimientos a la Comisión Nacional de Investigación Científica y Tecnológica, CONICYT Chile, al Proyecto Fondecyt de Postdoctorado N.o 3120109 y al Fondo de Innovación para la Competitividad (FIC) del Ministerio de Economía, Fomento y Turismo, a través de la Iniciativa Científica Milenio, Proyecto IS130005.