Principios quirúrgicos y objetivos
Artrodesis glenohumeral estable para inestabilidad articular, destrucción articular y parálisis del deltoides y del manguito de los rotadores, siempre y cuando los músculos escapulares se conserven fuertes. El objetivo es mejorar considerablemente el rango de movilidad del brazo y eliminar el dolor. La posición de la artrodesis debe permitir la recuperación de una fuerza adecuada y debe permitir que la mano alcance la cara, las nalgas, así como la parte delantera del cuerpo. Además el codo debe quedar situado de manera confortable al lado del tronco10,28. La fijación interna con placa permite un tratamiento funcional precoz y reduce el riesgo de seudoartrosis.
Ventajas
* Mayor radio de movilidad de la mano comparado con transferencias tendinosas como la del trapecio.
* Movilidad residual de la cintura escapular muy potente con una fuerte abducción del brazo contra resistencia.
* El grado de aceptación por parte de los pacientes es grande gracias a la conservación de la movilidad de la cintura escapular (la llamada artrodesis parcial de hombro).
* A diferencia de lo que ocurre con una fijación realizada exclusivamente con tornillos, la adición de una placa que actúa como banda de tensión, incrementa la estabilidad interfragmentaria de la artrodesis.
* Mayor estabilidad primaria de la artrodesis en comparación con la fijación realizada exclusivamente con tornillos8,23,27 o mediante cerclaje5. Esto permite un tratamiento funcional postoperatorio precoz13.
* A diferencia de la placa DC, la placa de reconstrucción pélvica de 4,5 mm permite la adaptación a la forma de la espina de la escápula y a la diáfisis humeral.
* La delgada capa de tejidos blandos de la espina escapular, cubre mejor la placa de reconstrucción de 4,5 mm, que es más pequeña que la placa DC.
Inconvenientes
* Pérdida de movilidad glenohumeral y con ello reducción del rango de posiciones del brazo con respecto al tronco, por lo que el brazo no puede llevarse detrás de la cabeza (pérdida de confort durante el sueño).
* La atrofia muscular consecuente y la retracción capsular no permiten el reemplazo articular posterior.
* Técnica quirúrgica exigente.
* El concepto de fusión del hombro con frecuencia es difícil de comprender por el paciente, por lo que aceptan mejor el término "fusión parcial". También es de utilidad presentarle al paciente una persona que ya haya sido sometida a un procedimiento de este tipo.
Indicaciones
* Lesiones del plexo braquial con parálisis del deltoides y del manguito de los rotadores siempre y cuando se conserve la función de la mano, del codo, y la movilidad escapulotorácica3,4,7,9,12,17,18,20,24,26,27. La fuerza grado 4 de la musculatura de la cintura escapular (contracción contra resistencia) es requisito imprescindible31 (tabla 1).
* Parálisis del deltoides y del manguito de los rotadores tras poliomielitis11,22.
* Atrofia neuropática debida a siringomielia en ausencia de defectos óseos mayores.
* Infección aguda de la articulación glenohumeral resistente a tratamiento12.
* Osteoartrosis grave dolorosa rebelde a tratamiento conservador en la que la prótesis total esté contraindicada12,23.
* Intentos infructuosos de estabilización de una articulación glenohumeral inestable29.
* Prótesis total aflojada infectada y dolorosa12.
* Lesiones extensas del manguito de los rotadores que no son reparables y que causen seudoparálisis del hombro1,12.
Indicaciones relativas
* Hombro paralítico en pacientes que requieren un brazo fuerte.
* Imposibilidad de llevar a cabo una transferencia muscular debido a la falta de abducción glenohumeral pasiva < 80º.
* Fuerza insuficiente de los músculos a transferir.
* Situación de la articulación glenohumeral tras resección tumoral en esta región.
Contraindicaciones
* Pérdida de función de la extremidad en casos de parálisis del plexo braquial superior e inferior (sin función de la mano ni del codo). En estos pacientes, es preferible la transferencia de la porción descendente del trapecio al húmero para estabilizar la articulación glenohumeral.
* Un período de recuperación < 3 meses tras intervenciones neuroquirúrgicas tales como injertos nerviosos o neurólisis del plexo superior.
* Potencia insuficiente de los músculos escapulares (fuerza < grado 4) que no permite elevar y mantener el brazo contra la gravedad.
* Mala cobertura de partes blandas en la región de la placa tras quemaduras, cirugía previa extensa o radioterapia.
* Defectos óseos > 5-7 cm entre la escápula y el húmero proximal.
Información al paciente
* Discusión en profundidad acerca de las expectativas del paciente y de los resultados previsibles de la cirugía.
* Riesgos quirúrgicos habituales como infección, lesiones neurovasculares.
* Desarrollo de una seudoartrosis que precise una revisión.
* Lesiones pleurales como hemo o neumotórax: drenaje torácico en caso de ser necesario.
* Lesión o estiramiento el plexo, y, en caso de producirse, de injertos nerviosos: pérdida de función del brazo.
* Acortamiento del brazo.
* Apariencia alterada del hombro.
* Disminución de la movilidad pasiva de la cintura escapular: puede interferir con la posición habitual durante el sueño.
* Aleteo de la escápula durante la flexión del brazo: apariencia alterada.
* Pinzamiento de la escápula contra los músculos paraespinales cuando el brazo está en reposo: quejas acerca de dolores musculares en la espalda.
* Férula de abducción durante 6 semanas.
* Ingreso hospitalario secundario para aprender la utilización del brazo sin la férula de abducción.
* 3 meses de fisioterapia postoperatoria.
* Aumento del riesgo de fractura humeral.
* Se recomienda la retirada del implante al año.
Planificación preoperatoria
* Evaluación de la fuerza de todos los músculos del hombro/ extremidad (tabla 1), en especial de los músculos escapulares (serrato anterior, romboide, elevador de la escápula, trapecio)25,27,31,32.
* Inspección de las partes blandas que cubren la espina de la escápula en el lugar donde se prevé colocar la placa.
* Familiarización con informes neuroquirúrgicos previos para ser capaz de reconocer los trasplantes nerviosos realizados en el campo quirúrgico.
* Radiografías del hombro en dos proyecciones, incluyendo las porciones proximal y media de la diáfisis humeral.
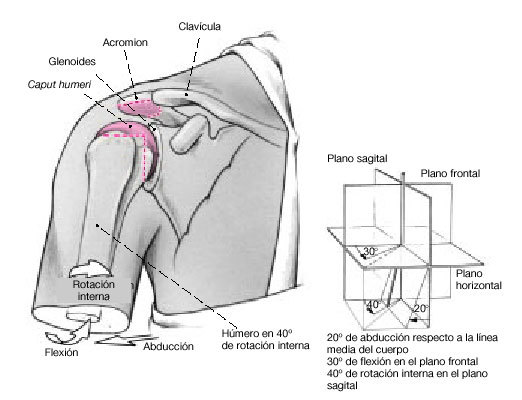
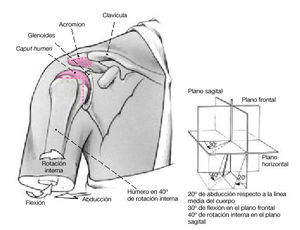
* Un día antes de la cirugía, adaptación de la férula de abducción en 20º de abducción, 30º de flexión, y 40º de rotación interna con el paciente de pie. En pacientes con lesiones del plexo, almohadillado adecuado de zonas anestésicas e hipoestésicas. Deberá tenerse en cuenta el acortamiento previsto del brazo (cranialización de la cabeza humeral durante la artrodesis).
Instrumental quirúrgico
* Instrumental estándar para fijación interna.
* Sierra oscilante.
* Motor.
* Dos agujas de Kirschner de 2,0 mm para estabilización provisional.
* Dos pinzas de reducción (Verbrügge).
* Placas de reconstrucción de 4,5 mm de hasta 16 agujeros (Synthes-Mathys, Am Bergbaumuseum 31, 44791 Bochum, Alemania).
* Molde de aluminio largo.
* Dobladores para placas de reconstrucción.
* Tornillos de cortical de 4,5 mm.
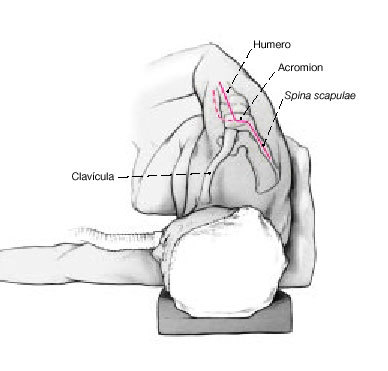
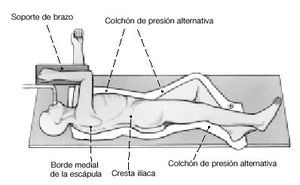
* Rollo grande de paños o soporte de brazo esterilizable (John & Bamberg Co, Anna-von-Borries-Straße 1-7, 30625 Hanover, Alemania; fig. 1).
Figura 1. El soporte de brazo estéril utilizado consiste en una placa metálica a la cual se ata el antebrazo. El soporte se fija a la mesa de quirófano gracias a un brazo articulado. Una vez que se ha colocado la extremidad en la posición de artrodesis deseada, se aprietan las conexiones entre las partes móviles de dicho brazo.
Anestesia y colocación
* Anestesia orofaríngea. Decúbito supino.
* Tubo largo, puesto que el anestesista debe permanecer lejos de la cabeza del paciente.
* Protección ocular.
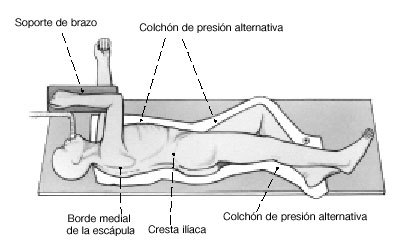
* Decúbito lateral exacto sobre el lado contrario (fig. 2).
Figura 2. Decúbito lateral estricto.
* Colchón de presión alternativa.
* Protección del plexo contralateral.
* Dibujo de la incisión antes de preparar el campo.
* Preparación del campo con la extremidad libre, los paños que visten la extremidad se sujetan con vendas.
* Soporte de brazo estéril (figs. 1 y 2).
Técnica quirúrgica
Figuras 3 a 13
Figura 3. La incisión cutánea empieza en el tercio medio de la espina de la escápula, se prolonga unos 7 cm ligeramente craneal a ésta en dirección al acromion, y, tras pasar el acromion,
acaba en la parte proximal del brazo distalmente a la inserción del deltoides. Cuando haya cicatrices de cirugías previas en la cara anterior del hombro, como las que se utilizan en
procedimientos estabilizadores, se realiza la incisión más anterior y acaba en el intervalo deltopectoral (línea discontinua). En estos casos, se puede utilizar la posición de tumbona
de playa en lugar del decúbito lateral que nosotros utilizamos preferentemente.
Figura 4. Tras la incisión del tejido celular subcutáneo, quedan a la vista el acromion y la espina de la escápula. Con bisturí eléctrico se procede a desinsertar el deltoides de la espina
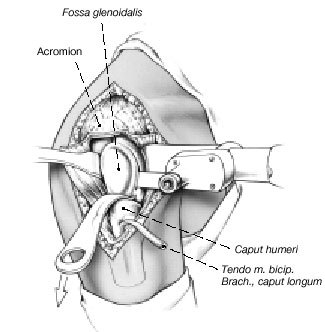
de la escápula, acromion, y parte lateral de la clavícula. A continuación se divide el deltoides en la dirección de sus fibras desde la parte medial del acromion hasta sus inserciones en el húmero.El abordaje transdeltoideo permite alcanzar la glenoides y la parte proximal del húmero tanto desde su cara anterior como desde la posterior. Se abre lateralmente la cápsula articular, se resecan sus porciones craneal, anterior y posterior. Se resecan el labrum y el manguito de los rotadores. Se desinserta la porción larga del bíceps del rebor de superior de la glena. Cuando se haya completado la fijación interna con la placa, se reinsertará este tendón en el surco bicipital con suturas
transóseas.
Figura 5. Luxación inferior de la cabeza humeral, y resección de la superficie articular subcondral de la glenoides con una sierra oscilante, con cuidado de resecar tan sólo el cartílago articular. La superficie articular previamente cóncava queda plana.
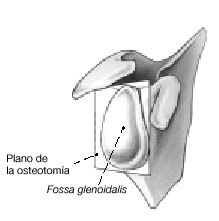
Figura 6. El plano de la osteotomía debe ser paralelo a la orientación de la fosa glenoidea.
Figura 7. Se lleva la cabeza humeral a su sitio y se coloca el brazo en la posición deseada de artrodesis (p. ej., 20º de abducción, 30º de flexión y 40º de rotación interna). En esta posición se realiza la osteotomía de la cabeza humeral paralelamente a la superficie previamente osteotomizada de la glenoides.
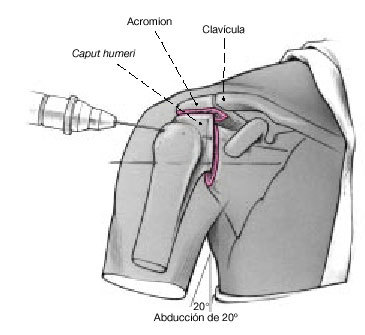
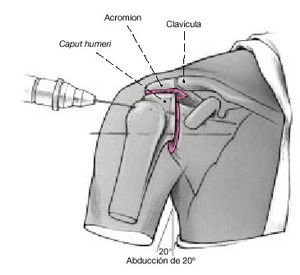
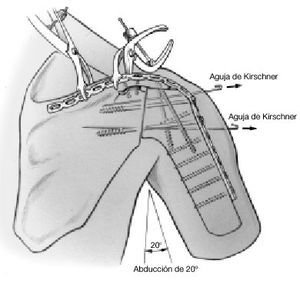
Figura 8. Se coloca la cabeza humeral en contacto íntimo con la glenoides y con la superficie inferior del acromion, y se mantiene con agujas de Kirschner. La posición puede mantenerse con el soporte de brazo o bien con la ayuda de un ayudante. Abducción de 20º
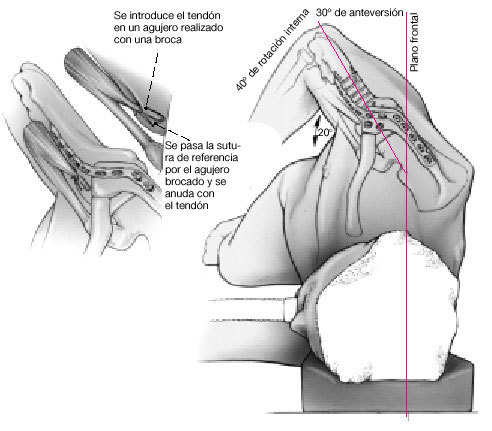
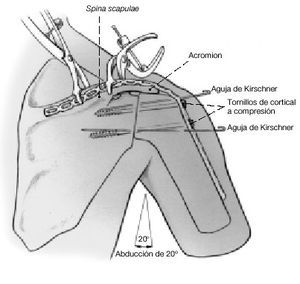
Figura 9. Vista dorsal: se moldea la placa de reconstrucción con ayuda de una plantilla de aluminio y se adapta sobre la espina de la escápula, el acromion, y la superficie anterolateral de la diáfisis humeral. Se mantiene la placa en esta posición con dos pinzas de Verbrügge automáticas. Se colocan dos tornillos de cortical de 4,5 mm largos a través de la placa, desde la cabeza humeral hacia la escápula, y se comprime el húmero contra la glenoides utilizando el principio de la compresión interfragmentaria. Debe vigilarse que los tornillos hagan buena presa en la cortical anterior o posterior de la escápula.
Figura 10. Vista posterior: retirada de las agujas de Kirschner. Se colocan dos tornillos largos de cortical de 4,5 mm a través de los orificios de la placa atravesando el acromion y haciendo presa en el húmero. Estos tornillos actúan como tornillos a compresión y deben atravesar la superficie anterior o posterior del húmero. A través de los restantes tornillos de la placa, se colocan tornillos de cortical de 4,5 mm en la espina de la escápula o en la diáfisis humeral. Una vez que se ha fijado la placa con solidez, debe llevarse la mano del paciente a la boca, y el brazo ha de tocar el tronco. Se inserta la porción larga del bíceps en el surco intertuberositario a través de un túnel transóseo. Irrigación del campo quirúrgico y colocación de drenajes aspirativos de calibre 12, anterior y posterior al hueso. Reinserción del deltoides al acromion y a la porción lateral de la clavícula, cubriendo así la placa. Puntos sueltos o grapas de piel. La piel redundante no se reseca. Se coloca una férula de abducción en el quirófano, con el paciente todavía en decúbito lateral.
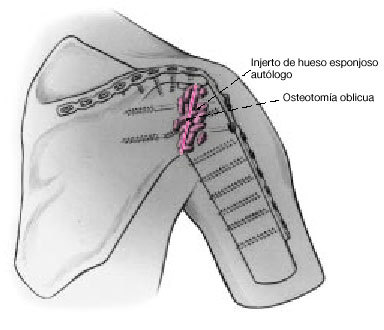
Figura 11. La ausencia de cabeza humeral, tal y como se presenta tras una prótesis total o un traumatismo, necesita unas zonas de contacto diferentes de la artrodesis. Cuando el extremo proximal del húmero se ha osteotomizado oblicuamente para obtener la posición de artrodesis deseada, se comprime contra la glenoides osteotomizada con tornillos de cortical de 4,5 mm
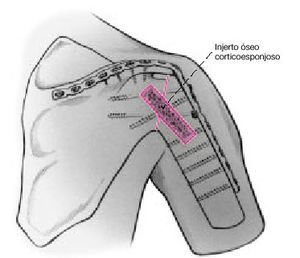
a compresión. Es preciso colocar injerto de hueso esponjoso autólogo entre la diáfisis humeral proximal, la glenoides, y el acromion.
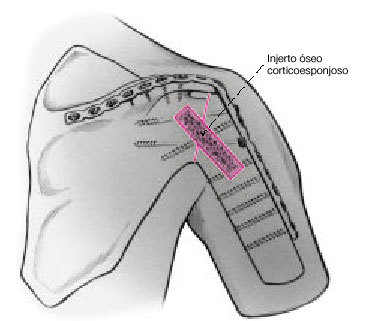
Figura 12. En lugar de injerto autólogo esponjoso, se puede colocar injerto autólogo de cresta ilíaca, enterrado dentro de una trinchera, o sobrepuesto ponteando la zona de artrodesis.
Si previamente se había realizado una transposición de trapecio, no deberá separarse el fragmento acromial unido a la cabeza humeral, para no debilitar la función de la cintura escapular en el postoperatorio. En este caso se pasará la placa por debajo del músculo transpuesto, y se fija a la cara anterolateral del húmero. También se puede colocar la placa completamente posterior. Sin embargo, se pierde el efecto de banda de tensión de la placa, puesto que la placa no puede actuar contra las fuerzas de abducción y flexión del brazo. No se puede obtener contacto entre el acromion y el húmero debido a la ausencia del acromion.
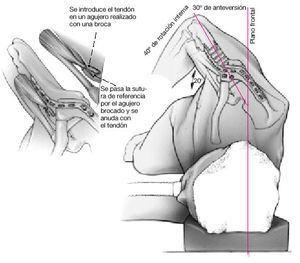
Figura 13. El extremo proximal de la porción larga del bíceps que se había desinsertado al principio de la cirugía, se reinserta en un túnel óseo en el surco bicipital con el hilo de sutura de referencia, o se fija mediante una sutura transósea19. La posición del húmero en relación con la escápula debe ser de 20º de elevación, 30º de abducción, y 40º de rotación interna.
Manejo postoperatorio
* Radiografías en dos proyecciones.
* La férula de abducción se coloca durante la anestesia y se mantiene durante 6 semanas.
* Ejercicios isométricos de los músculos escapulares, ejercicios de movilidad activa y pasiva del codo, mano y dedos, y ejercicios posturales desde el día 1.
* Los drenajes por succión se movilizan el día 1 y se mantienen funcionando, y se retiran el día 2.
* El día 5 se retira momentáneamente la férula de abducción y se realizan ejercicios escapulotorácicos asistidos con la extremidad apoyada en un cabestrillo suspendido ("Help Arm").
* El día 14 se retiran los puntos.
* Tras el alta el día 14, se continúan los ejercicios asistidos. Radiografía anteroposterior a las 6 semanas sin retirar la férula de abducción.
* Reingreso durante la 7.ª semana postoperatoria para retirar de manera progresiva la férula de abducción y empezar la fisioterapia y la terapia ocupacional.
* Se inicia un programa de ejercicios de potenciación de los músculos escapulares durante la 9.ª semana.
* Se prevé la consolidación ósea hacia el final de la 12.ª semana. Control radiológico.
Errores, incidencias y complicaciones
* Lesión de los nervios injertados previamente en el plexo braquial: déficit en el área de distribución correspondiente.
* Lesión de la arteria braquial: reparación quirúrgica.
* Colocación de los tornillos incorrecta: interferencia con la movilidad escapulotorácica y violación de la cavidad pleural: drenaje torácico, toracotomía.
* Lesión del nervio musculocutáneo que provoca parálisis del bíceps: reparación microquirúrgica.
* Seudoartrosis debido a la exéresis del cartílago articular insuficiente: revisión.
* Fractura diafisaria de húmero: especialmente en hueso osteoporótico: fijación interna con placa o inmovilización con una ortesis plástica circular.
* Demasiada abducción: cuando el brazo cae en reposo, la escápula rota medialmente y pinza la musculatura paraespinal: estiramiento doloroso de los músculos del cuello y de la cintura escapular. Dormir sobre el lado de la artrodesis es imposible. No se pueden alcanzar ni la axila contralateral ni la parte inferior del cuerpo.
* Abducción insuficiente: higiene de la axila ipsilateral difícil.
* Demasiada rotación interna: rotación externa insuficiente.
* Rotación interna insuficiente: no se puede alcanzar la parte anterior del cuerpo.
* Con la inclinación del codo, el brazo no puede acercarse al cuerpo, el paciente no puede llegar al bolsillo.
* Demasiada flexión: escápula alada cuando la extremidad está en reposo.
* Los cinco errores previos deben evitarse a toda costa mediante el correcto posicionamiento de la extremidad durante la cirugía.
* Inmovilización en la férula de abducción superior a 6 semanas: limitación de la movilidad del codo y de la muñeca.
* Infección superficial o profunda: revisión, desbridamiento, y colocación de antibióticos de liberación lenta.
* Rotura de la placa o de los tornillos: revisión.
Resultados
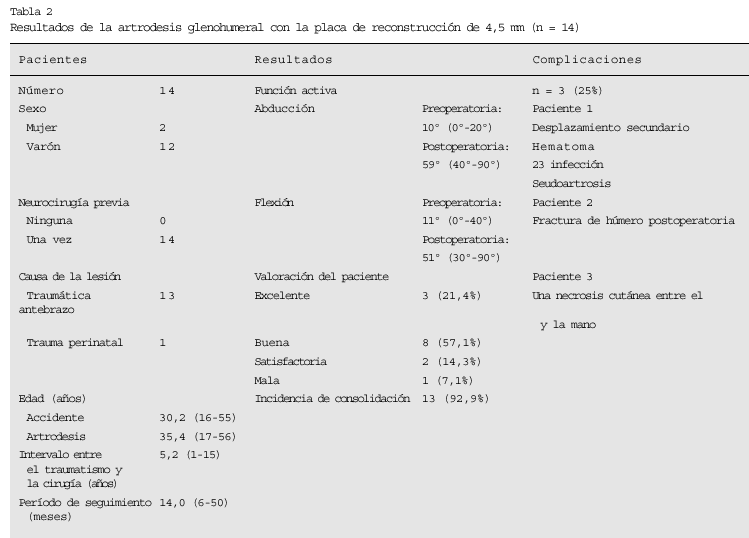
Entre los años 1994 y 1998, se utilizó la técnica quirúrgica descrita en 14 pacientes (12 varones, 2 mujeres, edad media: 35,4 años17-56. En trece de los casos se trataba de una lesión traumática del plexo braquial (siete accidentes de motocicleta, cinco de coche, y uno de bicicleta). La edad media de los pacientes en el momento del accidente era de 30.2 años16-55. Un paciente sufría una lesión traumática perinatal del plexo. En dos de los pacientes se trataba de un fracaso de transferencia del trapecio que precisó la artrodesis (tabla 2).
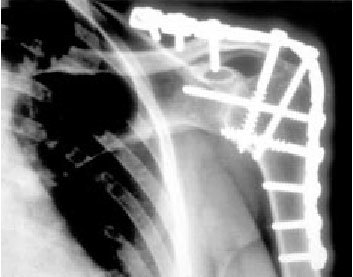
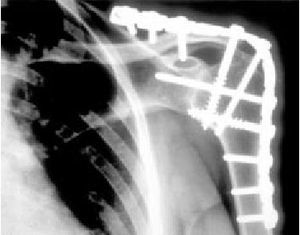
El tiempo medio en alcanzar la consolidación ósea fue de 14 meses (1-3,5 años; fig. 14). En el momento de la evaluación, se comprobaron la mejoría de la fuerza del brazo y el incremento del rango de movilidad del hombro en comparación con los valores preoperatorios. La abducción media de la extremidad mejoró de 10º en el preoperatorio a 59º en el postoperatorio (40º-90º) y la flexión de 11º a 51º (30º-90º). La evaluación de resultados de los pacientes utilizando una escala visual analógica (1 = excelente, 10 = malo) mostró unos resultados excelentes en tres casos, buenos en ocho, y satisfactorios en dos, y solamente fueron malos en un caso; este último paciente había sido sometido a cinco intervenciones adicionales para tratar una pérdida de posición de la artrodesis, un hematoma, infecciones secundarias, y finalmente una seudoartrosis. Todas las otras artrodesis consolidaron, lo cual se confirmó radiológicamente. Además, un paciente sufrió una necrosis cutánea en el antebrazo mientras llevaba la férula de abducción, debido a que sufría una lesión del plexo braquial con pérdida de sensibilidad; no requirió tratamiento quirúrgico.
Figura 14. Radiografía de una artrodesis mediante placa de reconstrucción de 4,5 mm a los 12 meses de la intervención.
No se produjeron rotura de placas, ni aflojamientos de tornillos, ni cualquier otra complicación. Un paciente sufrió una fractura humeral distal a la placa tras la consolidación de la artrodesis; la fractura consolidó mediante inmovilización con ortesis circular de plástico.
La posición que nosotros escogimos para la artrodesis (20º de abducción, 30º de flexión y 40º de rotación interna) también es la recomendada por otros autores15,16,29. En general, esta posición permite una buena función postoperatoria de la cintura escapular. Nuestros resultados con respecto a la función postoperatoria (59º de abducción, 51º de flexión) son comparables a los de otros autores (media de 70º de abducción [30º-90º], media de 70º de flexión)7,8,17,21,25-27.
La ventaja de una placa de reconstrucción frente a la de 4,5 mm DC1,2,6,11,14-17,26,30 es que puede ser contorneada con más facilidad y que es menos prominente bajo los tejidos blandos vulnerables que cubren la espina de la escápula18,22,25. Al contrario de lo que ocurre con la fijación interna con tornillos, o con la fijación externa, la estabilidad inicial con placa de osteosíntesis es mayor18. Por otra parte, la placa tiene la ventaja de actuar como banda de tensión que aumenta las fuerzas de compresión sobre las superficies de la artrodesis (fig. 8).
Algunos estudios publicados muestran un buen uso post-operatorio de la extremidad tras la artrodesis glenohumeral de tan sólo el 25%25-27. En contraste, el 93% de nuestros pacientes estaban muy satisfechos con el uso que hacían de su extremidad.