Exposición subperióstica de la primera articulación tarsometatarsiana. Apertura de la cápsula. Resección económica del cartílago articular y osteotomía de sustracción en cuña de base lateral de la primera cuña para corregir el ángulo intermetatarsiano incrementado.
Reducción manual del pie plano al mismo tiempo que se baja la base del primer metatarsiano. Selección de la placa angulada correcta y fijación interna. Abordaje de partes blandas a nivel de la primera articulación tarsometatarsiana y ocasionalmente osteotomía subcapital de metatarsianos para recentrar la superficie articular del primer metatarsiano. Resultados Los resultados clínicos y radiológicos con el implante de ángulo fijo ("Placa Orthner Lapidus") se refieren a 56 pacientes (64 pies) con un seguimiento medio de 8,2 meses. Los pacientes a los que se practicó de forma asociada una osteotomía de quinto metatarsiano no se incluyeron en el estudio. Como complicaciones se apreciaron un síndrome del dolor regional complejo y 4 pseudoartrosis (6,2%) a nivel de la articulación metatarsocuneana. La consolidación radiológica se obtuvo tras un promedio de 9 semanas. El ángulo intermetatarsiano se pudo reducir de 20,4º de promedio a 11,2º. La medida de la presión mostró un aumento significativo de la carga que pasaba por el primer radio (p < 0,05). La valoración de la American Orthopaedic Foot and Ankle Society se mejoró de forma significativa (p < 0,01) de 51 a 92 puntos.
Notas preliminares
El pie plano anterior se caracteriza por un aumento del ángulo entre el primer y segundo metatarsiano que normalmente es de 10º aproximadamente. La base para la corrección de tipo óseo es la eliminación de estas alteraciones patológicas y con ello la reconstrucción de la configuración fisiológica del antepié. Dependiendo de las dimensiones de la deformidad se corregirá el primer metatarsiano a nivel retrocapital1, diafisario11, proximal14, o a la altura de la primera articulación tarsometatarsiana6,12. Los mejores resultados se han obtenido al realizar la corrección a nivel de la base del primer metatarsiano o en la primera articulación tarsometatarsiana.
La primera articulación tarsometatarsiana es conocida por su gran variabilidad individual y posee en el plano transversal una configuración helicoidal que limita su movilidad13. Pero en el contexto de un pie plano avanzado con un aumento importante del ángulo intermetatarsiano (> 18º) aparece una hipermovilidad y una inestabilidad de esta articulación2,4,8. No hay duda que la artrodesis de la primera articulación tarsometatarsiana puede corregir el pie plano y mejorar la carga del primer metatarsiano. Este concepto de tratamiento se explicó por primera vez por Lapidus en 19347. El recomendó una fusión de la articulación cuneometatarsiana y el aporte de un injerto corticoesponjoso entre el primer y el segundo metatarsiano a la altura de la base de ambos. Sin embargo, en esta técnica clásica que se utiliza aun hoy día no se obtenía una estabilidad primaria todo y existiendo los tornillos; por ello es necesaria una larga inmovilización de 6-8 semanas con botina de yeso6.
La técnica descrita a continuación de artrodesis de corrección de la primera articulación tarsometatarsiana utilizando un implante angulado presenta considerables ventajas: permite la carga parcial (20-30 kg) precoz del pie intervenido en un zapato de suela rígida.
Principios quirúrgicos y objetivos
Disminución del ángulo intermetatarsiano a través de una artrodesis de corrección de la primera articulación tarsometatarsiana y al mismo tiempo resección de una cuña de base lateral del primer hueso cuneiforme. Osteosíntesis con placa angulada para obtener una estabilidad primaria a la carga.
El objetivo es la corrección duradera del pie plano con reconstrucción de una carga correcta del primer radio y con ello una carga sin dolor del pie.
Ventajas
* Corrección del pie plano a través de la artrodesis del primer radio con el mediotarso (articulación medial cuneometatarsiana).
* Acción favorable a la estabilización capsuloligamentosa del retropié ("mecanismo del estribo").
* Corrección tridimensional del primer metatarsiano.
* Se puede establecer cierta flexión plantar del primer metatarsiano para compensar las metatarsalgias.
* Osteosíntesis estable para la movilización y la carga.
* No es necesaria una retirada de material ("low profile implant").
Inconvenientes
* Tiempo de rehabilitación prolongado (6-8 semanas) con carga parcial del pie afecto.
* Pueden ser necesarios abordajes asociados en la articulación metatarsofalángica para corrección del hallux valgus, como por ejemplo técnica de partes blandas distal o una osteotomía retrocapital del metatarsiano.
* Acortamiento relativo del primer radio.
Indicaciones
* Deformidad en pie plano avanzada con un ángulo intermetatarsiano aumentado (> 18º).
* Hipermovilidad patológica de la primera articulación tarsometatarsiana con disminución de la carga en el primer radio y desarrollo consiguiente de la denominada metatarsalgia de transferencia.
* Artropatía dolorosa primaria o secundaria de la primera articulación tarsometatarsiana.
* Recidiva de un pie plano tras una intervención previa.
* Elevación del primer radio, por ejemplo debido a un pie zambo congénito.
* Deformidad metatarsus-primus-varus con actitud en hallux valgus en un pie plano hipermóvil.
Contraindicaciones
* Deformidad en pie plano menor o moderada con un ángulo intermetatarsiano < 17º y con una primera articulación tarsometatarsiana estable.
* Deformidades no tratadas del retropié como un pie plano combinado con una eversión del retropié.
* Incapacidad de realizar la carga parcial con ayudas en el postoperatorio.
* Insuficiencia arterial del antepié.
Información para el paciente
* Corrección simultánea del hallux valgus con una técnica de partes blandas y si es necesario se realizaría una osteotomía retrocapital del primer metatarsiano.
* Riesgos quirúrgicos generales como trombosis, embolia, alteraciones de la cicatrización, alteraciones de la sensibilidad, síndrome del dolor regional complejo (algodistrofia).
* Recidiva de la deformidad en hallux valgus.
* Déficits de movilidad en la articulación de la base del dedo gordo.
* Dolores en el mediopié (metatarsalgias).
* Desarrollo de una neoarticulación (seudoartrosis) en la primera articulación tarsometatarsiana.
* Irritación de partes blandas o aflojamiento de la placa con necesidad de retirar la misma.
* Se ha de llevar un zapato postoperatorio ("zapato de vendaje") con suela rígida durante al menos 6 semanas.
* Carga parcial del pie intervenido de 20-30 kg. Durante 6-8 semanas.
* Limitación de la movilidad y de la capacidad de conducir al menos durante 6 semanas.
Preparación preoperatoria
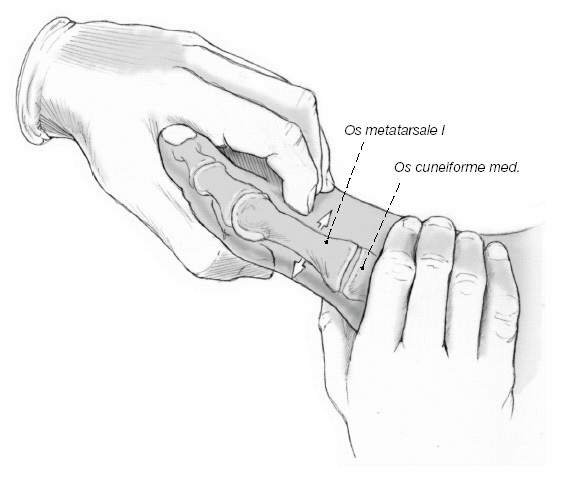
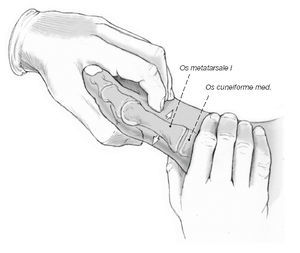
* Exploración clínica de la extremidad inferior con valoración de la estabilidad de la primera articulación tarsometatarsiana (fig. 1).
Figura 1
Exploración clínica para valoración de la estabilidad de la primera articulación tarsometatarsiana. Con una mano se sostiene el mediopié medial a nivel de la primera cuña, mientras que con la otra mano se realiza un desplazamiento dorsal del primer metatarsiano. Se puede entonces apreciar visualmente o a la palpación la movilidad de la primera articulación tarsometatarsiana.
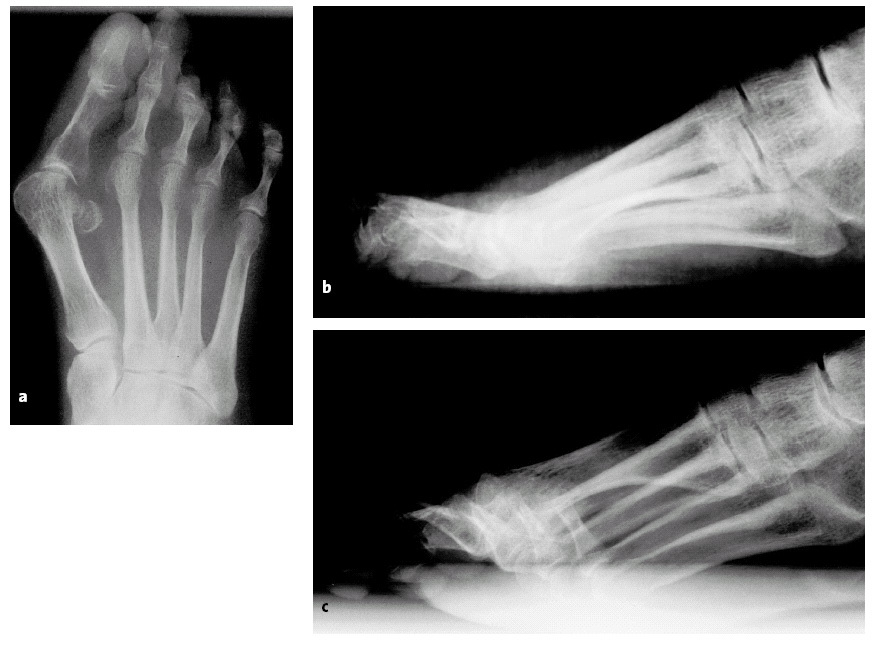
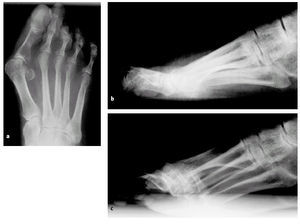
* Radiografía del antepié y del mediopié en proyección anteroposterior y de todo el pie en perfil en carga. Ocasionalmente prueba modificada de bloqueo de Coleman (colocación de una cuña de madera debajo del primer metatarsiano) para comprobar la hipermovilidad patológica de la primera articulación tarsometatarsiana (figs. 2a-c).
Figuras 2a-c
Radiología posteroanterior (a) y de perfil (b) de un pie en carga (paciente mujer de 62 años). En una paciente con una movilidad patológica aumentada detectada de forma clínica se evidencia un ángulo Intermetatarsiano aumentado a 17º. Se evidencia una clara deformidad en hallux valgus con una incongruencia a nivel de la articulación de la base del dedo gordo.
Radiografía lateral en carga (c) con una cuña de madera de 2 cm de altura colocada bajo la cabeza del primer metatarsiano de tal manera que se aprecia la elevación del primer metatarsiano y con ello la movilidad patológica de la primera articulación tarsometatarsiana (prueba de bloqueo modificada de Coleman).
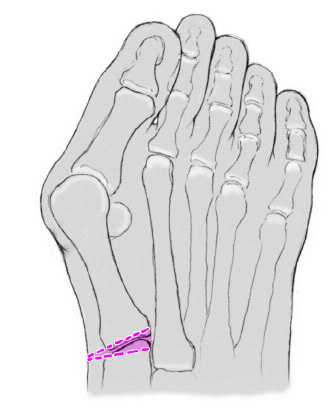
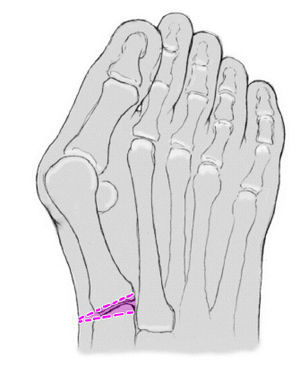
* Esquema de planificación para calcular el tamaño de la cuña (fig. 3).
Figura 3
Esquema preoperatorio basado en la radiografía. El tamaño de la cuña a realizar en el primer cuneiforme debe determinarse preoperatoriamente. La diferencia entre el ángulo patológico y el deseable (9-12º) es la que marca el tamaño de la cuña de base lateral.
* Lavado de pies y manicura.
* Documentación fotográfica.
Instrumental e implantes
* Caja básica de cirugía del pie.
* Motor para sierra y broca (hoja de sierra de 20-30 mm de longitud y 10 mm de ancho).
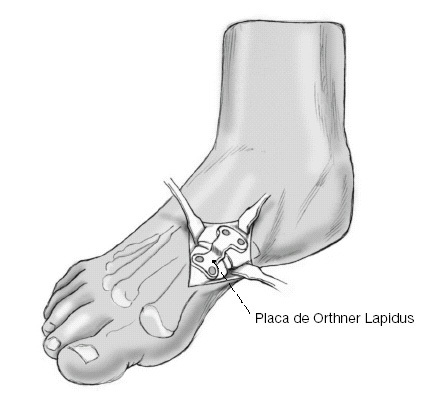
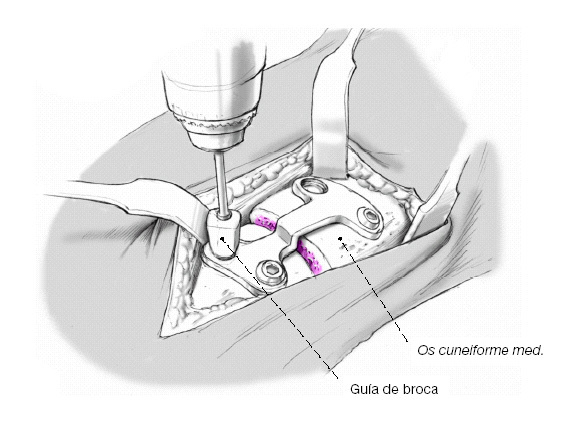
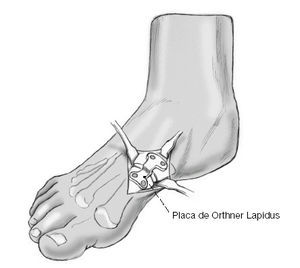
* Caja de fijación interna (placa Orthner-Lapidus, Darco Europe GMBH, zona 18, 82399 Raisting, Alemania; figs. 4a y b). El escalón en la placa que varía entre 0 a 6 mm sirve para mantener la posición más plantar del primer radio y también para compensar el acortamiento provocado al resecar la superficie articular de los dos huesos. La placa es de titanio. Los tornillos son de 3,5 mm y de longitudes 16-35 mm. Broca de 2,5 mm y guía de broca especial.
Figuras 4a y b
Placa angulada "Orthner-Lapidus" para la fijación interna de la artrodesis.
Anestesia y posición
* Anestesia regional (p. ej., bloqueo de nervio ciático distal) en combinación con una mascarilla laríngea, raquianestesia o anestesia general con intubación.
* Colocación cómoda en decúbito supino con soporte bajo la rodilla.
* Colocación del pie en el borde externo de la mesa.
* Isquemia con manguito en el muslo, opcional.
* Entallado dejando libre a partir de media pierna.
Técnica quirúrgica
Figuras 5 a 13
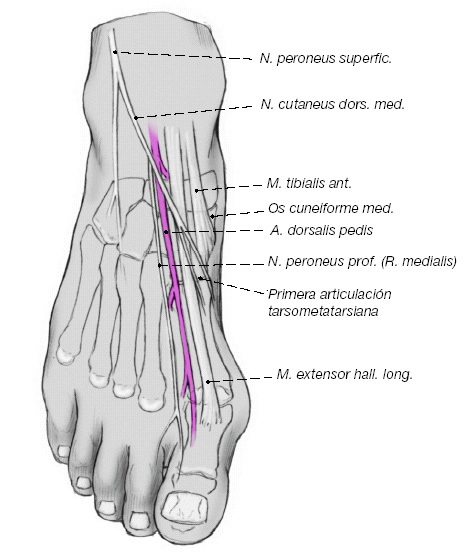
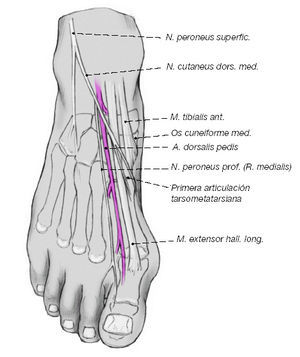
Figura 5
Relaciones anatómicas a nivel de la primera articulación tarsometatarsiana. Visión desde dorsal. El tendón del músculo extensor propio del dedo gordo tiene un recorrido paralelo y dorsal respecto al eje del primer radio. Lateralmente al tendón transcurren la arteria pedia y el ramo medial del nervio peroneo profundo. La inserción del tendón de inserción del tibial anterior medial y plantar en la cuña media puede variar y sus fibras pueden alcanzar la base del primer metatarsiano. Dorsomedialmente puede transcurrir la rama del nervio cutáneo dorsal medial.
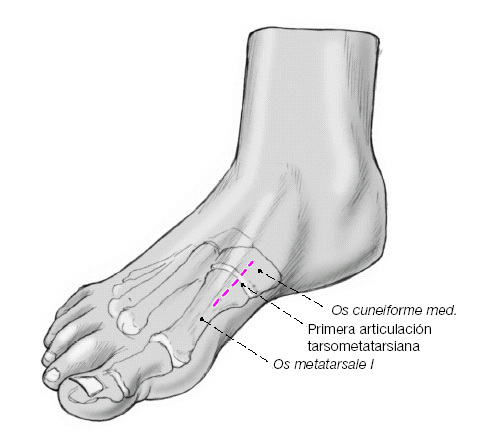
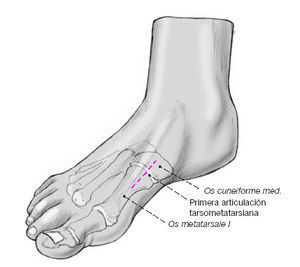
Figura 6
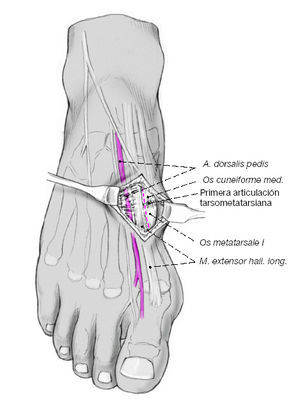
La primera articulación tarsometatarsiana se puede palpar desplazando dorsalmente el primer metatarsiano. Se realiza una incisión longitudinal de unos 4 cm dorsomedial a la articulación.
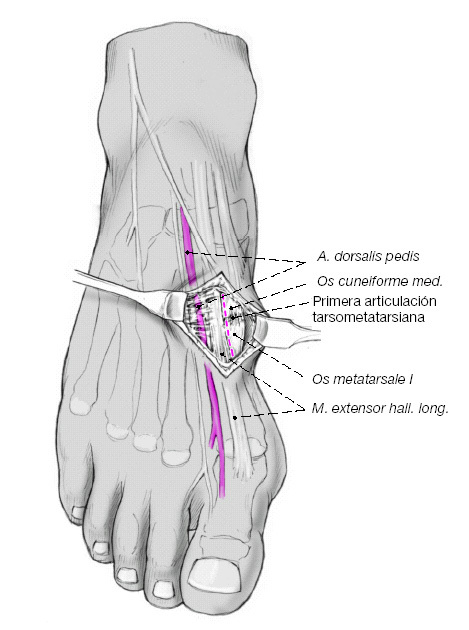
Figura 7
Se diseca el plano subcutáneo aislando la rama terminal del nervio cutáneo dorsal medial. Se secciona el retináculo extensor y sus fibras terminales medialmente al recorrido del extensor propio del dedo gordo. A continuación se identifica la primera cuña y la base del primer metatarsiano y se disecan de forma estrictamente subperióstica para no arriesgar la arteria pedia ni el nervio peroneo profundo. Medialmente se ha de ganar campo quirúrgico preservando la inserción del tibial anterior.
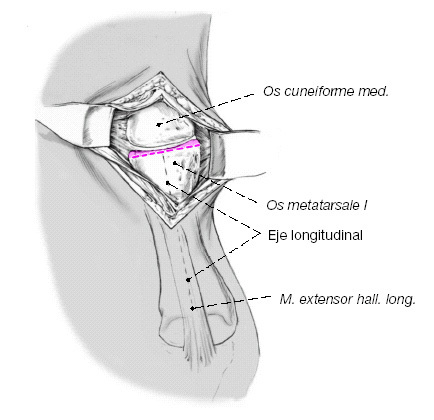
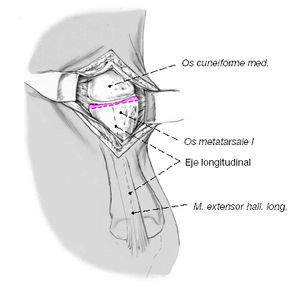
Figura 8
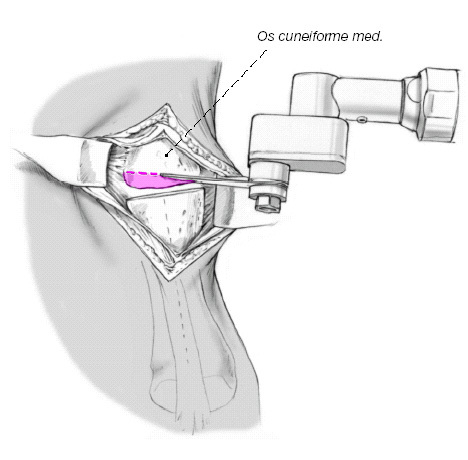
Resección ósea y cartilaginosa. Generalmente se recomienda que al colocar el separador de Hohmann entre las bases del 1 y 2 metatarsianos se tenga cuidado para no lesionar la arteria tibial anterior o la arteria arcuata que se localiza más profunda. Se reseca el cartílago de la base del primer metatarsiano de forma económica y perpendicular al eje longitudinal del metatarsiano intentando preservar la zona subcondral esclerosada con un pequeño escoplo o con sierra oscilante. Si se utiliza la sierra recurrir a irrigación continua.
Se recomienda a continuación abrir orificios con un pequeño escoplo en la zona esclerosada para favorecer la formación de hueso. Extirpar el cartílago a nivel plantar puede ser difícil si existe tensión capsuloligamentosa, por lo que a veces es más fácil después de preparar la cuña.
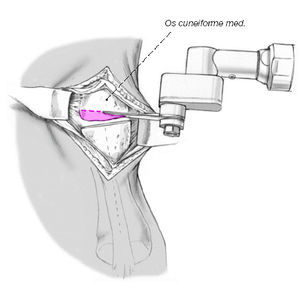
Figura 9
El primer cuneiforme se reseca el cartílago en el mismo gesto en que se realiza la toma de la cuña ósea calculada. Este gesto se ha de realizar preferentemente con la sierra oscilante desde medial y dorsal cuidando que la resección sea económica para evitar un excesivo acortamiento del primer radio. Es muy importante tomar tanto hueso de dorsal como plantar; esto se consigue manteniendo una buena orientación de la sierra oscilante en el plano frontal y en el plano transversal.
Tras completar la osteotomía se reseca la cuña ósea.
Figura 10
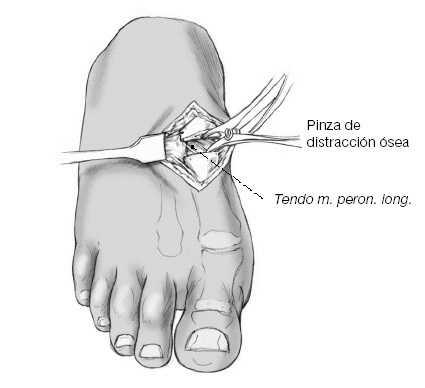
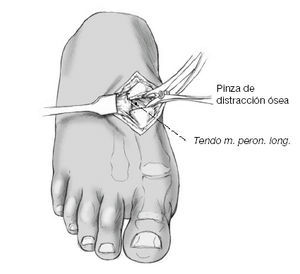
Antes de intentar la reducción se ha de asegurar que se ha resecado completamente el cartílago hasta la cápsula plantar. Además se debería liberar la cápsula a nivel de la base más lateral del primer metatarsiano con un periostótomo para facilitar la reducción. Sin embargo se tendría que evitar una disección demasiado amplia de la base del metatarsiano para
no lesionar la inserción del peroneo largo. En caso de buena calidad ósea se puede utilizar una pinza distractora (p. ej., la de la casa Waldemar Link GMBH & Co, Barkhausenweg 10, 22339 Hamburg, nº de artículo 75-2635); se coloca en el hueco de la osteotomía y permite una buena visión de la parte plantar de la cápsula y de la articulación.
Figura 11
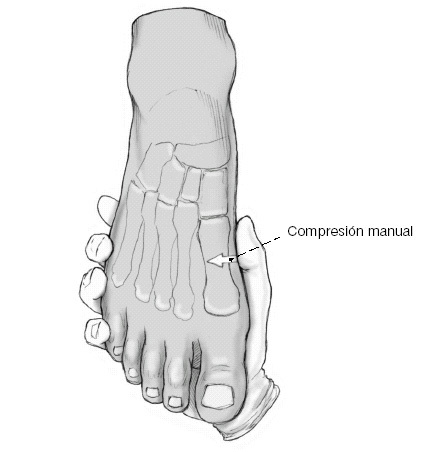
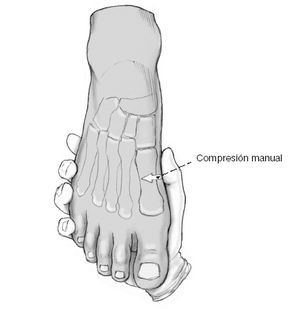
Reducción de prueba del primer metatarsiano sobre la primera cuña: compresión manual del antepié sobre la cabeza de los metatarsianos; con ello se obtiene una disminución del ángulo intermetarsiano antes aumentado. El objetivo es colocar el primer metatarsiano paralelo al segundo metatarsiano en los planos sagital y axial. Para ello la base del primer metatarsiano se ha de descender un poco (2-5 mm) hacia plantar. Esta reducción se asegurará con una aguja de Kirschner temporal (no aparece en la ilustración). Si es necesario se hará una confirmación con la escopia.
Figura 12
La placa de Orthner-Lapidus conformada anatómicamente se sitúa sobre el dorso de la primera articulación tarsometatarsiana. Sólo se tiene que doblar ocasionalmente puesto que la deformidad puede impedir colocar luego los tornillos de ángulo fijo. En ese caso se utilizarán tornillos convencionales.
Figura 13
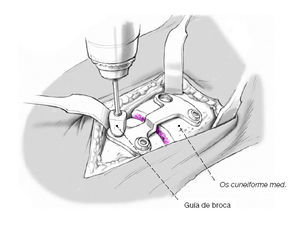
Colocación de los tornillos de ángulo fijo (3,5 mm): la guía de broca se atornilla a la placa para introducir la broca de 2,5 mm. Tras medir la longitud se coloca un tornillo de ángulo fijo; este se hunde completamente en la placa. A continuación se procede de igual modo en el resto de orificios.
Control escópico intraoperatorio. Liberación del manguito neumático, hemostasia. Sutura de la fascia y de las fibras terminales del retináculo extensor. Cierre subcutáneo con pocos puntos y cierre de la piel.
Consideraciones especiales
La artrodesis de la primera articulación tarsometatarsiana se combina con un abordaje distal de partes blandas para la corrección de la deformidad en hallux valgus14: nosotros utilizamos una osteotomía retrocapital del primer metatarsiano.
Tratamiento postoperatorio
* Vendaje corrector colocando el primer dedo en posición corregida. Documentación radiológica del pie en dos planos.
* Elevación estricta de la extremidad en una férula.
* Crioterapia local.
* Inicio de ejercicios isométricos en los músculos de la pierna y ejercicios activos del tobillo a partir del primer día.
* Movilización a partir del primer día postoperatorio tras calzar un "zapato de vendaje" de suela rígida.
* Carga parcial de 20-30 kg con dos bastones durante 6-8 semanas.
* Tratamiento antiinflamatorio medicamentosos durante los 5 primeros días postoperatorios (p. ej., Voltaren®).
* La profilaxis de la enfermedad tromboembólica se puede cumplir usando una heparina de bajo peso molecular o con aspirina durante 4 semanas.
* Vendaje para hallux valgus hecho de material textil que se utiliza para mantener el dedo gordo en la posición corregida durante las primeras semanas postoperatorias.
* Retirada de sutura tras 10-14 días. En caso de tumefacción persistente: Drenaje linfático.
* A las 4 semanas de la intervención radiología en carga del antepié en dos planos: en caso de suficientes signos de consolidación ósea, progresión lenta a la carga total del pie en zapato de vendaje durante 2 semanas más.
* A las 6 semanas tras la intervención transición a zapatos de confección más cómoda de suela plana.
* A las 6 semanas se autoriza ir en bicicleta.
* Reeducación de la marcha en especial del despegue dedo gordo/ataque de talón tras 6 semanas.
* Retorno a un trabajo mayormente sedentario tras 6 semanas.
* Control radiológico y clínico final a las 12 semanas postoperatorias.
* No se autoriza la carrera antes de 12 semanas.
* Por norma general no es necesaria la retirada de material.
Errores, riesgos y complicaciones
* Elevación del primer metatarsiano con desarrollo de la llamada metatarsalgia de transferencia: la causa principal es por la toma de una cuña con exceso de resección dorsal del primer cuneiforme. Si la sintomatología no se controla con plantillas blandas o con soporte almohadillado puede ser necesario una osteotomía subcapital en flexión del primer metatarsiano.
* Excesiva flexión plantar del primer metatarsiano con la consiguiente sobrecarga del mismo (raro): una flexión plantar excesiva del primer metatarsiano puede conllevar una metatarsalgia del primer radio. Normalmente son suficientes técnicas de calzado ortopédico como por ejemplo los soportes blandos para controlar la clínica.
* Alteraciones de la sensibilidad por lesión de la rama del nervio cutáneo dorsal medial: una tracción inadvertida con el separador puede conllevar en el postoperatorio a una parestesia o a una sensibilidad disminuida en la zona dorsomedial del primer radio. No es necesario un tratamiento especial. Si la continuidad del nervio no se ha interrumpido, las molestias disminuirán notoriamente en 12 semanas. La persistencia de la parestesia no es indicación de cirugía.
* Seudoartrosis: las causas serían una insuficiente exéresis del cartílago, una insuficiente adaptación de las superficie articulares o un tratamiento ulterior insuficiente. El riesgo de una seudoartrosis corresponde a 5-10% de las intervenciones3,9,10. Para las intervenciones de revisión es necesario el aporte de un injerto de corticoesponjosa autólogo y continuar un tratamiento con inmovilización.
* Irritación de partes blandas por el implante: el implante puede conllevar irritación de partes blandas o de los tendones que se deslizan por encima. No debe retirarse el material antes de 6 meses.
* Aflojamiento o ruptura de material: se puede dar en casos raros un aflojamiento del material o una ruptura del mismo. La causa más frecuente suele ser una seudoartrosis. Está indicada una intervención de revisión.
* En pacientes mayores, en caso de corticoterapia crónica, o en caso de mal uso de los separadores pueden darse alteraciones de la cicatrización o necrosis de los bordes. Con medidas locales se puede obtener un cierre por segunda intención.
* Infecciones de la herida: las infecciones tanto precoces como tardías son muy raras. Se pueden tratar con un desbridamiento precoz quirúrgico y con un antibiótico dirigido por antibiograma generalmente se obtiene la curación.
* Síndrome del dolor regional complejo tipo I ("distrofia de Südeck"): esta alteración de la regulación nerviosa es muy rara en el pie. En todo caso si los datos clínicos y radiológicos sustentan el diagnóstico recomendamos un tratamiento en el estadio agudo a base calcitonina, analgésicos, medidas físicas, como baños de contraste y drenaje linfático.
Resultados
Entre junio del 2003 y octubre del 2004 se ha realizado una artrodesis de la primera articulación tarsometatarsiana estabilizada con la placa de Orthner-Lapidus en 56 pacientes (42 mujeres, 14 hombres; 64 pies). La media de edad en el momento de la cirugía era de 51,1 años. Las indicaciones para una artrodesis correctora fueron: una deformidad en pie plano avanzada (primer ángulo intermetatarsiano > 18º) con una hipermovilidad articular patológica en 58 pies y una artropatía degenerativa de la primera articulación tarsometatarsiana en seis pies.
Se realizó un gesto de partes blandas para la corrección a nivel de la primera articulación metatarsofalángica en todos los pies. Además si existía un ángulo anómalo articular distal se practicó una osteotomía subcapital del primer metatarsiano en 36 pies. Nótese que los pacientes que precisaban una corrección del 4º ángulo metatarsiano no se han incluido en este estudio.
El tratamiento postoperatorio estándar consistió en carga parcial en un zapato de suela rígida plantígrada. En algunos pacientes poco colaboradores o en pacientes con escaso reservorio óseo se colocó una botina de yeso durante 4 semanas (total 8 pacientes). No se observaron infecciones superficiales o profundas. Un paciente desarrolló una Distrofia simpático refleja que precisó tratamiento durante varias semanas. Se observó seudoartrosis en 4 pies acompañado en dos de ellos por aflojamiento del implante y los tornillos. Requirieron intervención de revisión que consistió en retirada de material, cruentado de las superficies, interposición de injerto óseo autólogo corticoesponjoso, fijación interna e inmovilización con botina de yeso.
Se realizaron exploración clínica, radiológica y pedobarográfica en todos los pacientes tras un promedio de 8,2 me- ses. Se observó consolidación ósea tras un promedio de 9 semanas. El ángulo intermetatarsiano pudo mejorarse de 20,4º (18-26º) preoperatorios a 11,2º (7-13º) postoperatorios (figs. 14a y b y 15a y b). La carga disminuida en el primer radio preoperatoriamente se pudo mejorar significativamente con cirugía en 61 pies. La valoración en la escala de la American Orthopaedic Foot and Ankle Society5 (puntuación máxima 100) pudo también mejorarse de forma significativa (p < 0,01) de 51 a 92 puntos.
Figuras 14a y b
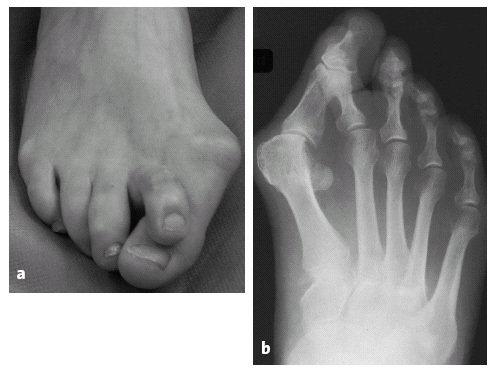
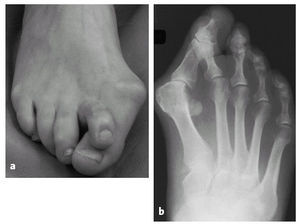
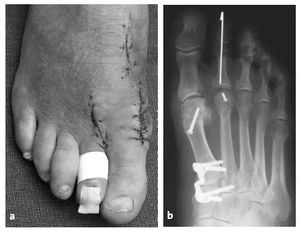
Imagen clínica (a) y radiológica (b) de una deformidad avanzada en pie plano con hallux valgus y segundo dedo supraducto (mujer de 55 años).
Figuras 15a y b
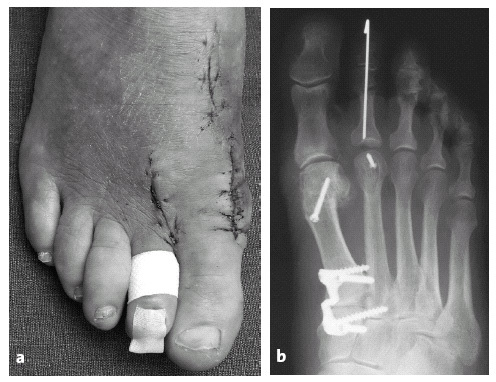
La misma paciente en imagen clínica (a) y radiológica (b) tras la corrección quirúrgica (artrodesis de la primera articulación tarsometatarsiana, corrección de superficie articular mediante osteotomía subcapital, corrección de partes blandas distal a nivel de metatarsofalángica, acortamiento del segundo metatarsiano, y artrodesis de la interfalángica proximal del segundo dedo).
Aunque el breve intervalo de seguimiento no permite una valoración definitiva de la placa en ángulo fijo para la fijación de la primera articulación tarsometatarsiana, la incidencia de seudoartrosis es comparable a la publicada con otras técnicas3,9,10. Una ventaja respecto a la técnica con tornillos es su simplicidad y la posibilidad de una carga inmediata en el postoperatorio.