Colocación de tres tornillos adicionales en la placa.
Finalmente completamos la fijación de la fractura con un segundo tornillo a nivel del cuello. Resultados Se han tratado 130 pacientes afectos de una fractura intertrocantérea mediante la técnica descrita en el departamento de cirugía ortopédica del hospital universitario Hadaza, Jerusalem, Israel entre mayo del 2000 y diciembre del 2001 de los cuales 108 eran válidos para el estudio. La edad media era de 81 años (± 8 años). El tiempo medio de la cirugía era de 67 minutos y la estancia
hospitalaria media era de 11,5 días. El 40% de los pacientes no requirió ninguna transfusión sanguínea, mientras que el 8,3% necesitó más de 3 unidades de concentrados.
Ocurrieron complicaciones en cuatro pacientes: dos fallos de material que se revisaron satisfactoriamente con un Tornillo-placa a compresión, una seudoartrosis que se trató mediante una artroplastia; el cuarto paciente presentó un acortamiento de 3 cm precisando un alza. Tres pacientes desarrollaron una infección, uno de los cuales precisó un desbridamiento quirúrgico.
Notas preliminares
Las fracturas de cadera son las fracturas más comúnmente intervenidas en pacientes ancianos. Su incidencia ha ido aumentando progresivamente6,7, casi como una epidemia, representando el 30% de los ingresos hospitalarios por fractura9. Alrededor del 50% de estas fracturas se localizan en la zona intertrocantérea y los tratamientos más aceptados son el Tornillo a compresión de cadera (CHS), Tornillo dinámico de cadera (DHS), o sus variantes. El sistema CHS consigue una fijación estable de la fractura permitiendo una carga inmediata. De todos modos el sistema CHS tiene unas desventajas inherentes. Se realiza una gran incisión quirúrgica así como una importante disección de partes blandas. El fragmento proximal puede rotar alrededor del tornillo en determinados tipos de fracturas. Una desventaja adicional es el gran agujero que se practica en la cortical lateral. En este punto pueden concentrarse estreses y producirse una fractura de la cortical lateral y que según Gotfried puede conllevar colapso de la fractura y desplazamiento medial con aparición de dolor3,4.
La placa de compresión percutánea (PCCP™) fue desarrollada por Gotfried3 para evitar esos problemas. El sistema se basa en una placa, dos tornillos para el cuello femoral, y tres tornillos para la diáfisis que se insertan todos de forma mínimamente invasiva. Este sistema se desarrolló en Israel y se usa en Europa y EE.UU. De todos modos se ha generalizado su uso. Varias publicaciones han mostrado ventajas de la PCCP™1,4,5 aunque en una publicación no encuentran beneficios8.
Principios quirúrgicos y objetivos
Fijación de fracturas intertrocantéreas mediante una técnica percutánea mínimamente invasiva con un trauma quirúrgico y sangrado mínimos, permitiendo una carga inmediata de la extremidad afecta.
Ventajas
* Cirugía mínimamente invasiva utilizando únicamente dos pequeñas incisiones.
* Estabilidad inmediata de la fractura, sobretodo control de la rotación.
* Se permite la carga precoz al igual que en otros dispositivos de osteosíntesis.
* Se evita fracturar la cortical lateral lo que implicaría colapso de la fractura y pérdida de la reducción anatómica.
* No protusión lateral del tornillo de compresión.
* Menor sangrado con menor requerimiento transfusional.
* Mínima disección muscular sobre hueso con menor desvascularización.
Inconvenientes
* Se precisa una reducción anatómica para la colocación de la placa.
* No existen diferentes opciones de ángulo cervicodiafisario: los implantes de 135 grados son la única opción.
* Existe una curva de aprendizaje pues la técnica es meticulosa y requiere precisión en su ejecución.
Indicaciones
* Fracturas intertrocantéricas estables e inestables según la clasificación de Jensen6 (estable 1-2, e inestable 1-2), o AO/OTA 31-A1 y A22,3.
Contraindicaciones
Absolutas
* Determinadas fracturas intertrocantéricas: trazo oblicuo invertido (inestable 3 según la clasificación de Jensen6), o AO/OTA 31-A3.
* Fracturas intertrocantéricas que no pueden reducirse por métodos cerrados.
* Fracturas patológicas.
Relativas
* Obesidad mórbida.
* Lesiones múltiples.
Información para el paciente
* Riesgos habituales de las fracturas intertrocantéreas en pacientes de edad avanzada como son el sagrado, tromboflebitis y embolia pulmonar.
* Riesgo muy bajo de infección.
* Riesgo muy bajo de penetración del tornillo a través de la cabeza.
* Baja incidencia de seudoartrosis.
* Rara vez se precisa la retirada del material de osteosíntesis, únicamente en pacientes jóvenes sintomáticos.
Estudio preoperatorio
* Radiología simple de la cadera fracturada en proyección AP y axial.
* Examen del estado neurovascular de la extremidad.
Instrumental quirúrgico e implantes
* Soporte posterior para la reducción PORD™ (posterior reduction device, Orthofix Inc, 1720 Bray Central Drive, McKinney, TX 75069 USA; véase fig. 3).
* Caja de Instrumental PCCP™ (Orthofix Inc.; figs. 1 y 2). El set completo incluye 5 placas, 15 tornillos de cuello femoral, 20 tornillos diafisarios y el instrumental quirúrgico.
Figura 1
Caja de instrumental:
1. Destornillador para cuello.
2. Destornillador para diáfisis.
3. Broca de 7 mm.
4. Broca de 9,3 mm.
5. Broca para diáfisis de 3,2 mm.
6. Guía principal.
7. Introductor.
8. Tornillo de mariposa.
9. Pin de mariposa (no mostrado).
10. Pernos.
11. Cánula principal.
12. Cánula primera.
13. Cánula segunda.
14. Trocar para la cánula principal (cuello).
15. Regla triangular.
16. Impactador.
17. Guía direccional.
18. Clamp adaptador placa-hueso.
19. Cánula para diáfisis.
20. Trocar cánula diáfisis.
21. Regla de profundidad.
22. Retractor de piel.
23. Clamp para hueso (también llamado gancho para hueso).
24. Alambre de fijación.
25. Placas.
26. Tornillo cuello de 90 mm.
27. Tornillo de cuello de 100 mm.
28. Tornillo de cuello de 110 mm.
29. Tornillo de cuello de 120 mm.
30. Tornillo de cuello de 130 mm.
31. Tornillo de cuello de 140 mm.
32. Tornillo de diáfisis de 31 mm.
33. Tornillo de diáfisis de 34 mm.
34. Tornillo de diáfisis de 37 mm.
35. Tornillo de diáfisis de 40 mm.
36. Tornillo de diáfisis de 43 mm.
Figura 2
Placa PCCP™ ensamblada. (a) introductor; (b): tornillo en mariposa. En la imagen se muestra la inserción del tornillo en mariposa a través del cilindro del introductor.
Anestesia y colocación del paciente
* Anestesia general o regional (espinal, epidural o bloqueo nervioso periférico).
* Decúbito supino en mesa de tracción.
* Intensificador de imágenes.
* El sistema de reducción posterior evita el desplazamiento de la fractura.
* Administración de 1g de cefazolina i.v. 1/2 hora antes de la cirugía.
Técnica quirúrgica
Figuras 3 a 14
Figura 3
El paciente se coloca en posición decúbito supino en mesa de tracción. La extremidad afecta en rotación neutra o ligera rotación interna (para facilitar la colocación de la placa bajo control escópico). La otra extremidad se coloca en abducción con la cadera flexionada o extendida. El sistema de reducción posterior se ancla fácilmente a cualquier mesa quirúrgica y se apoya a nivel del foco de fractura pudiendo elevarse para corregir una posible angulación posterior de la fractura como muestra la imagen. La extremidad se manipula mediante tracción y rotación hasta conseguir una reducción óptima.
Figuras 4a y b
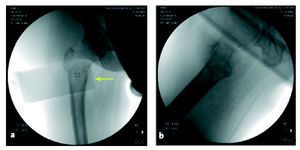
Imagen de intensificador de imágenes que muestra la fractura reducida en ambos planos, AP (a) y lateral (b). El rectángulo más oscuro representa el dispositivo de reducción (flecha).
Sobre la imagen del fémur proximal en el televisor colocamos plantillas de plástico para comprobar que el ángulo cérvico-diafisario es de 135º y comprobaremos que el tornillo cefálico distal se encuentra a 2-3 mm proximal al calcar femoral. Si el ángulo es inferior a 135º realizaremos más tracción.
La flecha en la imagen fluoroscópica indica el punto donde debe introducirse la aguja espinal para marcar la primera incisión.
a
Figura 5
El punto de entrada de la primera incisión (proximal) también puede calcularse con una aguja de Kirschner, bajo control escópico, colocada sobre la piel perpendicularmente a la diáfisis y en la parte proximal del trocánter menor. Entonces se introduce la aguja espinal del número 18 en el nivel marcado hasta tocar la cortical lateral del fémur en su mitad.
Figuras 6a-c
La herida proximal se inicia 1cm por encima de la aguja espinal y con una longitud total de 2-2,5 cm. La fascia lata y el músculo vasto lateral de dividen mediante unas tijeras de Mayo.
La placa (nº 15) se conecta con el introductor (nº 7) mediante el tornillo en mariposa (nº 8); llamado también ensamblado. El tornillo en mariposa se pasa a través del cilindro de la punta del introductor y se atornilla en la parte roma de la placa (proximal) asegurando que el cuerpo del introductor se encuentra paralelo a la placa. El ensamblado se introduce inicialmente de forma perpendicular para que la punta de la placa nos ayude con la disección hasta contactar con hueso (a). EL ensamblado (fig. 2) se rota 45º (b) se desliza distalmente mientras se rota hasta los 90º (c), y en esta posición se desliza distalmente paralelo al fémur.
Figura 7
Se realiza un control por imagen en proyección AP para confirmar la posición de la placa. Está bien colocada cuando se encuentra por debajo del trocánter mayor. En esta imagen escópica se muestran la placa (P) y el introductor (I).
Figuras 8a-d
(a) Se realiza una segunda incisión de 2-2,5 cm de longitud distal a la primera y a nivel del 1º y 2º orificios del introductor. Los tejidos se disecan de forma parecida a la primera incisión. Se introducen unas tijeras tipo Metzenbaum en la cara anterior del fémur y se mueven de lado a lado para separar el músculo del hueso. El clamp de hueso adaptador (nº 18) se ensambla en el segundo orificio del introductor (nº 7).
(b) La pinza reductora está compuesta por dos brazos, proximal (brazo de la placa [BP]) y distal (brazo del hueso [BH]), y dos mangos, proximal (MP) y distal (MD), que controlan los brazos. La pinza reductora (nº 23) con la rosca con alas que cierra la pinza se introduce a 45º en relación al eje longitudinal diafisario y una vez introducido se angula a 90º en relación al eje diafisario. La pinza reductora se bloquea mediante un adaptador (nº 18). La correcta posición de la placa se verifica mediante intensificador de imágenes. El tornillo con alas (BS) se afloja completamente y de esta manera el brazo para hueso (BH) avanza empujando el brazo distal (MD).
(c) Cuando el brazo para hueso (BH) alcanza la cortical medial, el mango distal se gira 90 grados para asegurar una presa con la diáfisis. Ahora, el mango asurado (MR) se desplaza hasta la marca "M" desaparece entre un surco de la pinza reductora. Esto indica que la pinza está en contacto con el hueso y ahora puede girarse el mango asurado 90º para realizar una buena presa.
(d) Ambos ganchos se estabilizan con el brazo largo del adaptador placa-hueso. El tornillo con alas se aprieta para mantener la posición de ambos brazos. La pinza reductora se aprieta y se mantiene con un adaptador (nº 10, marcado BCA). Se verifica la posición de la placa con el intensificador de imagen en proyecciones AP y lateral. Como se mencionó anteriormente la parte proximal de la placa debe situarse inmediatamente por debajo del trocánter mayor y en la proyección lateral debe situarse en línea con la diáfisis.
Figura 9
Preparación para la inserción del tornillo de cuello distal. La cánula principal (nº 11) se inserta de forma oblicua en el orificio más distal del introductor (nº 7) junto con el trocar (nº 14). Se bloquea la cánula principal con una rosca. Se retira el trocar y colocamos la primera cánula de cuello con un anillo (surco) en el mango (nº 12) que se rosca en la placa. Entonces la aguja guía principal (nº 6) se introduce a través de la primera cánula en el cuello femoral bajo control escópico.
La posición óptima para la aguja guía es 2-3 mm proximal al calcar femoral en la proyección AP y en el centro del cuello en la proyección lateral. La punta de la guía principal debe avanzarse hasta 3-5 mm de la superficie articular de la cabeza femoral.
Figuras 10a y b
(a) Determinaremos la medida del tornillo de cuello distal.
La longitud de la guía que queda por fuera de la cánula es la medida del tornillo definitivo. Se utiliza la regla especial triangular con su parte recta apoyada sobre la cánula y su parte oblicua sobre la guía principal.
(b) Inserción del pin para fijación del trocánter.
El pin de trocánter (nº 24; flecha) se broca a través del tornillo en mariposa que se encuentra en el orificio más proximal del introductor. De esta manera adaptamos la placa al fémur.
Para la introducción del tornillo definitivo se retira la guía principal (nº 6) y la primera cánula (nº 12) se cambia por la segunda cánula marcada con dos ranuras en el mango (nº 13).
Se fresa con una broca de 7 mm (nº 13) en toda su longitud bajo control escópico. Si durante estos pasos se moviliza la placa deberemos reajustarla. La segunda camisa (nº 13) se retira y se realiza brocado con broca de 9,3 mm (nº 4) hasta que alcanza la cánula principal y luego se retira. La guía principal no se retira.
Figura 11
Inserción del primer tornillo de cuello. Estos tornillos son telescópicos compuestos por una parte lisa (proximal) y otra distal roscada. El tornillo se ensambla con el destornillador (nº 1), roscándose por el extremo (rosca 3), realizando ligera compresión y rotación. El tope distal (tope 1) del destornillador se inserta en la parte proximal del tornillo (barril proximal) y bloqueará el tornillo sobre la placa, mientras el tope proximal (tope 2) del destornillador se insertará en la parte distal del tornillo y lo introducirá dentro de la cabeza femoral.
Para realizar todos los pasos en una secuencia ordenada se utiliza una rosca palomilla para separar el tope proximal (tope 2) del distal (tope 1) del destornillador (flecha). Cuando la rosca se coloca distalmente, el destornillador se utiliza para insertar el barril solamente. Cuando la rosca se coloca proximalmente el destornillador avanza la parte distal del tornillo (telescópica). Inicialmente el tronillo telescópico se encuentra en el barril y se bloquea en esta posición apretando la rosca en palomilla hacia el tope 1 del destornillador (flecha).
El primer paso es atornillar el barril (parte proximal) a la placa apretando la rosca 1 del destornillador solamente con tres vueltas (9 a 12 cuartos de vuelta). Cuando la unión es firme,
se afloja la rosca palomilla en dirección proximal. Cuando enroscamos el tope 2, la parte telescópica del tornillo avanza hasta alcanzar el hueso subcondral bajo control escópico. Cuando la colocación de l tornillo se considera satisfactoria se afloja la rosca 3 para desbloquear el destornillador del tornillo.
Si queremos realizar compresión del foco de fractura apretaremos la rosca en palomilla hasta que alcanza el tope 1; a partir de ahora cualquier vuelta realiza compresión del foco fracturario.
El impactador (nº 6) se introduce por la cánula principal hasta que alcanza el barril del tornillo de cuello (se oye un pequeño clic). Con ligeros golpes de martillo la rosca se deforma en la placa (soldadura en frío). Esto previene la posibilidad de migración del barril del tornillo durante la deambulación.
Se retira la cánula principal y el impactador.
Figura 12
Inserción de los tornillos diafisarios. Los tornillos que bloquean la placa sobre la diáfisis se colocan ahora mediante la ayuda del trocar para diáfisis (nº 20) con su cánula (nº 19) sobre los orificios deseados del introductor mediante la broca (3,2 mm, nº 5). La longitud se calcula mediante la ayuda de un medidor (nº 21).
Los tronillos se insertan mediante la ayuda de motor).
Después de la inserción del primer tornillo de diáfisis, la placa está sujeta al hueso por un tornillo de cuello y uno de diáfisis. Ambos tornillos previenen que la placa se desplace de la diáfisis y ahora podemos retirar la pinza reductora así como el pin de fijación al trocánter. El pin de trocánter se retira fácilmente con la ayuda de motor. Para retirar la pinza reductora el primer paso es retirar el adaptador (nº 18). Posteriormente tirar del mango distal (MD) y girar ambos brazos 90º. De esta manera aflojamos la presa sobre el fémur. Retiramos ambos brazos gradualmente. Posteriormente colocamos un segundo y tercer tornillos diafisarios de la misma manera que el primer tornillo de diáfisis.
Figura 13
Se inserta el tornillo superior del cuello siguiendo los pasos de las figuras 3 a 10 a través del segundo agujero más distal del introductor y a través del agujero más proximal de la placa. El pin trocantérico fijador (nº 24) que se ha introducido a través del tornillo en mariposa del introductor debe retirarse (fig. 10b) antes de insertar o brocar la guía principal.
Figura 14
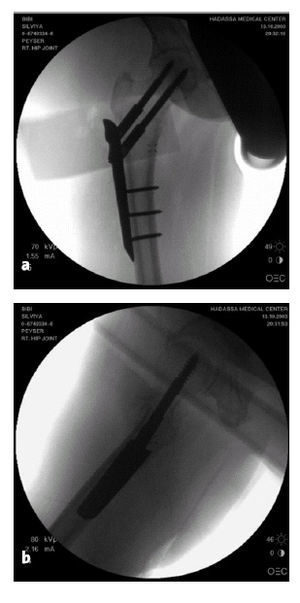
La placa PCCP™ se encuentra colocada en su lugar tanto en el plano AP (a) como en el lateral (b).
El introductor (nº 7) se retira aflojando el tornillo en mariposa (nº 8).
La herida se irriga y se cierra colocando un drenaje espirativo. Cierre cutáneo con grapas.
a
Figuras 15a y b
En algunos casos la reducción de la fractura no consigue un ángulo cervicodiafisario que permita la colocación de un clavo con una angulación de 135 grados como cuando la fractura se reduce en valgo (a). En estos casos disminuiremos la tracción y colocaremos la placa más proximalmente (b). En presencia de una fractura reducida en varo deberemos aumentar la tracción y colocaremos la placa mas distalmente según se determine en la proyección AP.
Figuras 16a y b
Imágenes obtenidas en proyección lateral evidenciándose una colocación de la guía demasiado anterior (a) o posterior. Deberemos subir o bajar el sistema respectivamente después de aflojar la pinza reductora y fresar de nuevo mientras sujetamos el introductor en una correcta posición. El montaje se baja para poder colocar la guía en el centro del cuello (b). Es importante mantener la correcta posición del introductor mientras fresamos y colocamos el primer tornillo del cuello de forma completa.
Manejo postoperatorio
* Carga precoz inmediata a partir del primer día del postoperatorio.
* Cefazolina 1g i.v. a las 8 y 16 h poscirugía.
* Retirada del drenaje aspirativo a las 24 h del postoperatorio.
* Retirada de las grapas quirúrgicas a los 15 días de la intervención.
* Heparina de bajo peso molecular a una dosis de 40 mg/24 h s.c. durante las primeras 6 semanas del postoperatorio como profilaxis de enfermedad tromboembólica.
Errores, riesgos y complicaciones
* Protusión del tornillo a través de la cabeza femoral: determinar nuevamente la correcta longitud del tornillo bajo control con intensificador de imagen y colocación de un tornillo de longitud apropiada.
* Bloqueo incompleto del tornillo en la placa con el consiguiente aflojamiento
* Un roscado excesivo de los tornillos diafisarios rompiendo el paso de rosca del fémur: después de insertar el tornillo a motor realizar las ultimas vueltas de forma manual.
* No obtención de compresión en el foco de fractura: riesgo de retardo de consolidación o de seudoartrosis. Revisión y apretado del tornillo del cuello femoral.
Resultados
La placa PCCP™ se usa en nuestro centro médico desde julio de 1999. Los primeros 70 casos se consideraron dentro de la curva de aprendizaje y no se han incluido en la revisión. Muchos de los cirujanos seniors han aprendido la técnica y han ido reduciendo la durada de la cirugía. Para facilitar la curva de aprendizaje, nosotros sugerimos que un traumatólogo más familiarizado con la técnica nos ayude en la primera cirugía así como intervenir inicialmente las fracturas fácilmente reducibles.
Hemos intervenido 130 pacientes con fractura intertrocantérea desde Mayo de 2000 a Diciembre de 2001. Los 108 pacientes que han podido seguirse tenían una edad media de 81 años (± 8 años), relación mujer-varón de 3:1. La duración media de la cirugía fue de 67 minutos (± 21,03 min.), estancia hospitalaria media de 11,5 días (SD 8,59). No se precisó transfusión sanguínea en el 40% de los pacientes. Por el contrario en el 76% de los pacientes intervenidos, durante el mismo período, con el sistema CHS precisaron transfusión sanguínea. En la tabla 1 reflejamos las complicaciones no ortopédicas ocurridas durante los primeros meses del postoperatorio.
El 83% de los pacientes pudieron seguirse para su evaluación. El seguimiento se realizó hasta el primer año o la consolidación de la fractura y el retorno a su actividad previa a la fractura. El control radiológico se realizó a las 6 semanas y a los 3 meses del postoperatorio. Todos los pacientes, excepto uno, evolucionaron hacia una consolidación radiológica y mantuvieron su deambulación con o sin la ayuda de bastones (fig. 17).
Figuras 17a y b
Paciente mujer de 77 años con una fractura intertrocantérea 31-A1. Radiografías obtenidas a los 6 meses del postoperatorio en proyección AP (a) y axial (b).
Se realizó revisión quirúrgica en sólo tres casos (2,7%), en dos por fallo del implante. Estos dos pacientes presentaban una osteoporosis severa y tenían fracturas inestables; las placas se cambiaron con éxito por un CHS. El tercer paciente desarrolló una seudoartrosis y se trató con una artroplastia. Este paciente tenía una insuficiencia renal crónica y una alteración metabólica ósea severa.
Dos pacientes presentaron un retardo de consolidación hasta los 6 meses y no precisaron revisión quirúrgica. Las complicaciones mecánicas observadas son similares a las de otros sistemas de osteosíntesis (aproximadamente un 4%).
La incidencia de infección es baja, y únicamente en un paciente (0,9%) se requirió un desbridamiento quirúrgico en una infección profunda. En dos pacientes se sospechó una infección superficial y se resolvieron con un tratamiento antibiótico corto.
En un paciente ocurrió un acortamiento de 3 cm en la extremidad intervenida que se trató con un alza. En este caso el acortamiento fue debido a una inadecuada reducción de la fractura con marcada compresión del foco de fractura.
La mortalidad global en el primer año fue del 15,7% (17 pacientes); 12 pacientes (11,1%) fallecieron en los primeros 3 meses.
Diversos estudios comparando la PCCP™ con el CHS se han publicado recientemente y los resultados son parecidos a los nuestros en cuanto al numero de transfusiones, tiempo quirúrgico y complicaciones (tabla 2).