Notas preliminares
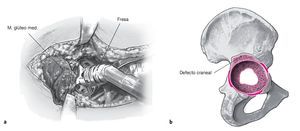
A medida que aumenta el número de implantes de endoprótesis y debido a su duración limitada crece la necesidad de realizar intervenciones de recambio3,22,38. Las situaciones con defectos acetabulares cada vez mayores plantean problemas quirúrgicos en el caso de una revisión así como en las reconstrucciones endoprotésicas por tumores y en la cirugía séptica de la articulación coxofemoral. El defecto del anillo acetabular en el borde craneolateral en el caso de una coxartrosis displásica o una luxación de cadera grave constituye un problema similar5.
La cirugía de recambio cuenta con diferentes sistemas para rellenar el defecto y anclar el implante de forma estable, dependiendo de la pérdida ósea producida. Los factores de riesgo para el fracaso de una revisión acetabular incluyen, según Malchau et al, una fijación cementada, una intervención de revisión prematura después de la artroplastia primaria y el tratamiento en hospitales pequeños no especializados22.
El inconveniente de fijar el implante únicamente mediante la técnica de cementación reside en que, al aflojarse la prótesis, el lecho óseo no sólo es deficitario sino que se vuelve cada vez más fino y esclerótico. Esto conlleva que, en el caso de una revisión cementada, en el intersticio hueso-cemento únicamente se produzca una fijación macromecánica y tan sólo una unión condicional entre las estructuras macromoleculares óseas y poliméricas. Esto se manifiesta en una disminución de la resistencia a las fuerzas de cizallamiento y en una mayor probabilidad de aflojamiento con el transcurso del tiempo9,43. El relleno exclusivo de los defectos con cemento debería estar restringido a casos aislados, como pacientes con una esperanza de vida reducida, una calidad ósea mala o defectos óseos poco pronunciados.
La técnica del injerto óseo impactado según Slooff y cols. ofrece la posibilidad de fijar un cotilo de polietileno por cementación en el lecho óseo reconstruido con chips de esponjosa37. Esto requiere sin embargo una circunferencia acetabular con capacidad de carga2,35. En este sentido, los defectos de mayor tamaño con discontinuidad pélvica reflejan una elevada tasa de fracaso a largo plazo41. La indicación para la técnica de impactación ósea se amplía para los defectos volumétricos grandes asociados a lesiones segmentarias, siempre que los defectos segmentarios se suplan con mallas metálicas o anillos de refuerzo12,29.
La premisa para utilizar anillos de reconstrucción, por ejemplo el anillo de Burch-Schneider, anillos de refuerzo según Müller o Ganz y otros tipos de anillos, es la formación de un puente estable sobre los defectos óseos que alargo plazo promueva una remodelación suficiente de los chips de esponjosa impactados. Con esta técnica probada de reconstrucción se han obtenido ya buenos resultados a largo plazo31,39.
Pese a la posibilidad de conservar el centro de rotación y de regenerar el hueso, la duración y los resultados funcionales de estos implantes no siempre cumplen las expectativas, sobre todo cuando los defectos son más extensos.
En el caso de defectos de la columna posterior y en presencia de una discontinuidad pélvica se producen a menudo resultados insatisfactorios y una tendencia notablemente mayor a la migración. La distancia entre el isquion y el anillo acetabular no debería exceder los 7 cm cuando se usa un anillo de Burch-Schneider1,29,33,34.
El relleno del defecto con autoinjerto óseo tiene sus limitaciones21,27,28, ya que en el punto de extracción en la cresta ilíaca pueden aparecer complicaciones hasta en el 30% de los casos25. Por otro lado, la obtención de virutas óseas durante el fresado que se realiza en la cirugía de revisión sólo es posible de forma limitada15. El uso de injertos alógenos conlleva el riesgo de infección o de una reacción de incompatibilidad serológica7. Los sistemas de revisión modulares más modernos con la posibilidad de combinar anillos de reconstrucción y aumentos metálicos para los defectos muestran ya resultados alentadores a corto y medio plazo, por lo que algunos autores los consideran una alternativa prometedora para el relleno de los defectos óseos17,18,24.
Como implantes no cementados se han utilizado predominantemente hasta ahora cotilos hemisféricos de gran diámetro (jumbo cups). En estas situaciones los defectos cavitarios pueden rellenarse adecuadamente mediante el uso de injertos autólogos o alógenos, aunque el tamaño del defecto periférico segmentario constituye una limitación10,42. Para poder implantar un cotilo hemisférico tendría que realizarse un fresado extenso, lo que produciría una pérdida ósea adicional. Sin embargo, los sistemas oblongos o con calce craneal permiten cubrir el defecto también en ausencia de una circunferencia acetabular ósea que tenga total capacidad de carga13,19,23. En los defectos combinados debe usarse un implante con posibilidad de refuerzo exterior para garantizar la estabilidad primaria40.
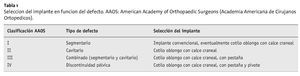
En general, las revisiones no cementadas se recomendaban para los defectos óseos en los que la superficie de contacto entre el cotilo y el hueso vital residual superaba el 50%26. Entretanto, también se han descrito resultados buenos para defectos de mayor tamaño4,8,14,19,20. Un implante no cementado adecuado para una cirugía de revisión acetabular debería garantizar una estabilidad primaria suficiente y la conservación del centro de rotación. El sistema acetabular presentado en este artículo cumple estos requisitos y puede constituir una solución adecuada para un gran número de defectos acetabulares tanto primarios como secundarios. El calce craneal permite el relleno primario especialmente en los defectos ovalados sin utilizar adicionalmente injertos óseos, cemento o implantes metálicos libres (fig. 1a). De esta forma, no hay que esperar a que se produzca la integración ósea o la reestructuración de estos rellenos. Además, como ya se ha comentado, el cemento ha dado malos resultados a largo plazo en las endoprótesis de revisión, especialmente en pacientes jóvenes16,22. Gracias a las diferentes versiones del implante es posible adaptar el procedimiento al tipo de defecto (tabla 1).
Las soluciones alternativas, como el anillo de reconstrucción de Burch-Schneider, presentan sus limitaciones cuando los defectos de mayor tamaño comprometen también la columna posterior29. Justamente aquí se sitúa la pestaña anatómica del sistema acetabular, permitiendo su estabilidad en el ilion (fig. 1b). En el caso de un defecto de tipo IV según D'Antonio esta estabilización no es suficiente, por lo que se debe recurrir a una estabilización intramedular en el ilion. El cotilo oblongo con pestaña anatómica ofrece esta posibilidad mediante un sistema de pivotes de diferentes longitudes (fig. 1c). En comparación con la fijación iliaca intramedular pura (p. ej. en el cotilo de Schöllner), la fijación descrita permite la ventajosa combinación con una estabilización extramedular. El cotilo puede anclarse con estabilidad primaria en el hueso mediante la pestaña y el pivote. Pese a la relativa estabilidad primaria, recomendamos para estos defectos pronunciados comenzar con una carga parcial postoperatoria.
Principios quirúrgicos y objetivos
Anclaje de una prótesis acetabular no cementada en el caso de defectos acetabulares primarios o secundarios (tipo I-IV según D'Antonio) con un cotilo oblongo con calce craneal y con posibilidad de estabilización adicional extramedular e intramedular para restablecer la función articular sin dolor y la capacidad de carga.
Ventajas
La impactación a presión proporciona una alta estabilidad primaria también en el caso de defectos acetabulares de mayor tamaño.
No es necesario realizar un injerto óseo ni usar materiales de relleno adicionales.
Existen insertos con ceja asimétrica (10º y 20º) para compensar una inclinación excesiva o una anteversión reducida del cotilo.
Desventajas
A veces es necesario efectuar una preparación más extensa de las partes blandas para colocar correctamente el cotilo (especialmente cuando el vástago de la prótesis no está aflojado y no se efectúa su recambio).
Es necesario exponer parcialmente el ilion lateral para fijar la pestaña anatómica; por lo tanto, existe el riesgo de dañar el nervio glúteo superior (lo que puede evitarse realizando una preparación muy próxima al hueso).
El defecto no se disminuye por reconstrucción ósea (alógena o autóloga) con vista a revisiones futuras.
Indicaciones
Aflojamiento de la prótesis acetabular.
Defecto acetabular tras la extirpación de tumores.
Defecto acetabular tras la extracción de una prótesis por infección.
Pérdida ósea acetabular en la luxación congénita de la cadera.
Contraindicaciones
Infecciones persistentes.
Defecto óseo que compromete el ilion en proximidad del sacro (imposibilidad de anclaje en el ilion).
Información para el paciente
Riesgos habituales de una intervención quirúrgica (trombosis, embolia, lesiones vasculares y nerviosas, hemorragia postoperatoria, infección).
Recidiva del aflojamiento acetabular.
Riesgo de luxación de la cadera.
Tras una infección no es posible el implante si la infección persiste clínicamente.
Puede ser necesario mantener la carga parcial de la extremidad intervenida hasta 12 semanas si la fijación y la calidad ósea resultan dudosas en el intraoperatorio.
Preparación de la intervención
Preparación preoperatoria habitual del paciente.
Determinación del estado de la articulación (rango de movimiento, capacidad de abducción y prueba de Trendelenburg, pruebas específicas de provocación de dolor).
Determinación de los marcadores inflamatorios serológicos y punción de la articulación coxofemoral ante la sospecha de infección o después de una antibioterapia para excluir una infección manifiesta; incubación durante 10 días32.
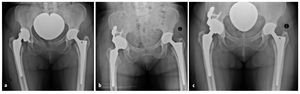
Radiografías de la articulación coxofemoral (radiografía de conjunto de la pelvis y proyección axial). Si existen dudas acerca de las relaciones óseas se realizará una tomografía computarizada de la zona afectada.
Rasurado de la cadera y del muslo justo antes del traslado al quirófano.
Profilaxis antibiótica perioperatoria en caso de aflojamiento aséptico (cefalosporina de segunda o tercera generación); se repetirá si la intervención dura más de 2 h; ante cualquier sospecha de aflojamiento séptico se procederá a la administración intraoperatoria de antibióticos tras obtener un frotis.
Instrumental e implantes
Juego de instrumental convencional para la endoprótesis de cadera.
Fresas angulares e impactadores de los sistemas de endoprótesis de cadera de ESKA (ESKA Orthodynamics, Grapengiesserstrasse 34, 23556 Lübeck, Alemania).
Separadores para la fosa acetabular (p. ej. elevador femoral 26 mm, Mathys, Güterstrasse 5, 2544 Bettlach, Suiza).
Recuperador de sangre (cell saver).
Sistema acetabular modular oblongo:
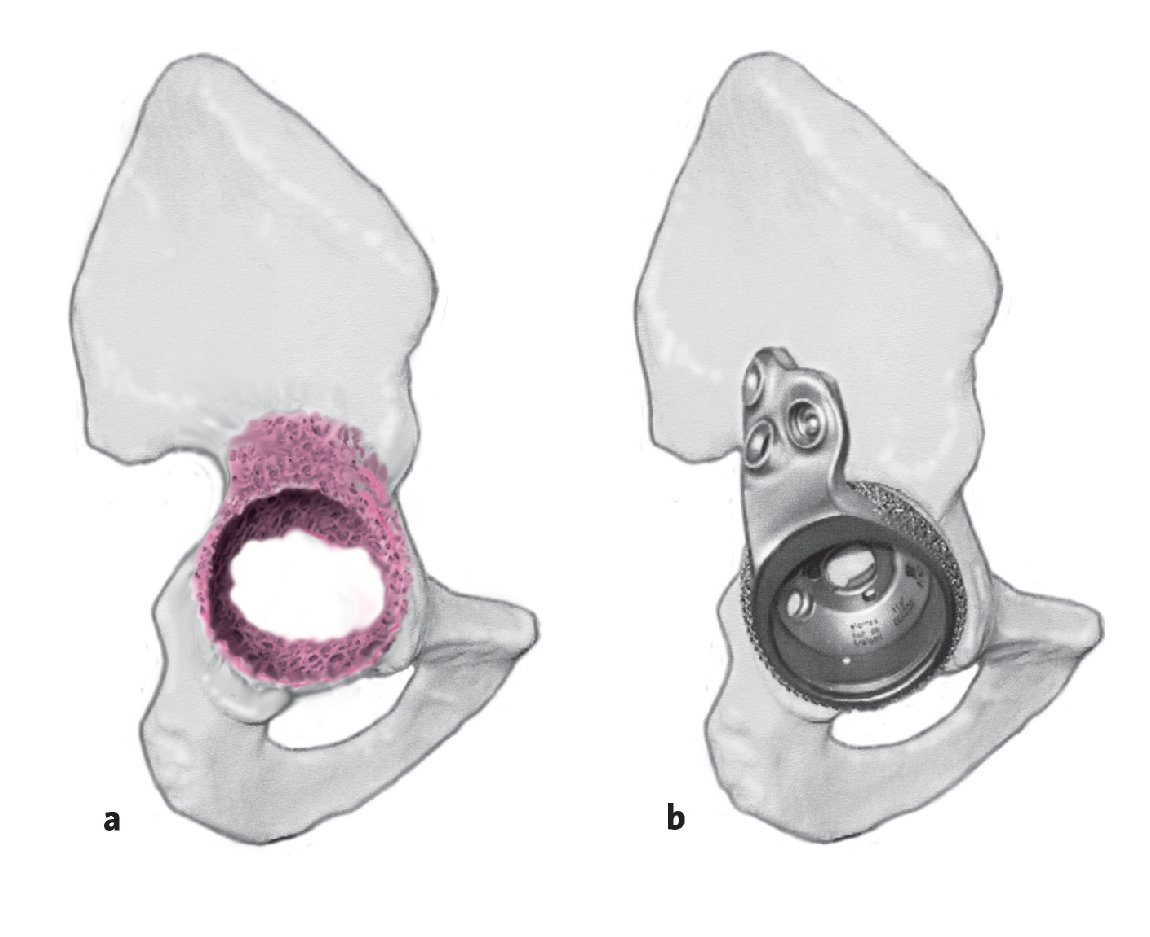
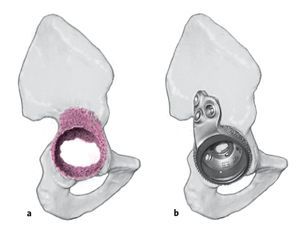
- Cotilo oblongo con calce craneal para el relleno del defecto. La superficie de esponjosa metálica favorece la integración ósea para la estabilización secundaria (fig. 1a).
- Cotilo oblongo con calce craneal y pestaña anatómica para la fijación complementaria en el ilion dorsolateral (fig. 1b).
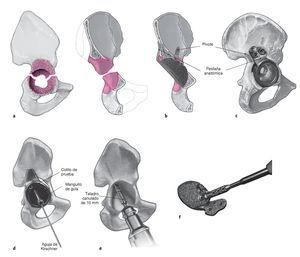
- Cotilo oblongo con calce craneal, pestaña anatómica y pivote (disponible en las longitudes de 30, 50 y 70 mm) para la fijación intramedular del cotilo en el ilion (fig. 1c).
Escoplos acetabulares de diferentes tamaños (ESKA Orthodynamics; fig. 1d).
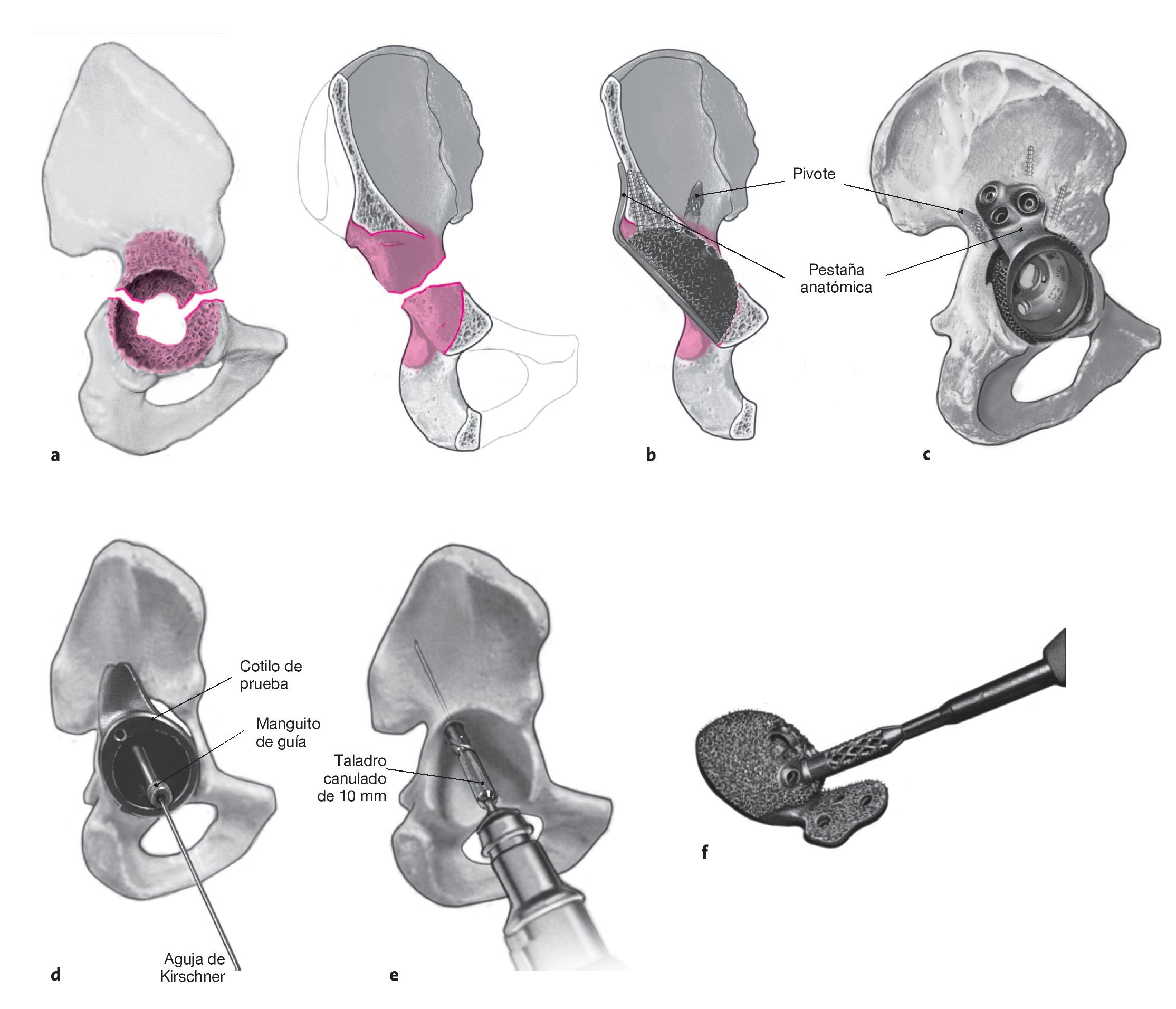
Figuras 1a a 1d Instrumental e implantes. a) Cotilo oblongo con calce craneal para el relleno del defecto. La superficie de esponjosa metálica favorece la integración ósea para la estabilización secundaria. b) Cotilo oblongo con calce craneal y con pestaña anatómica para la fijación adicional en el ilion dorsolateral. c) Cotilo oblongo con calce craneal, pestaña anatómica y pivote (disponible en las longitudes de 30,50, 50 y 70 mm) para la fijación intramedular del cotilo en el ilion. d) Escoplos de diferentes tamaños para la revisión acetabular (ESKA Orthodynamics, Lübeck, Alemania).
Anestesia y posición del paciente
Anestesia por intubación o, en casos excepcionales, anestesia raquídea.
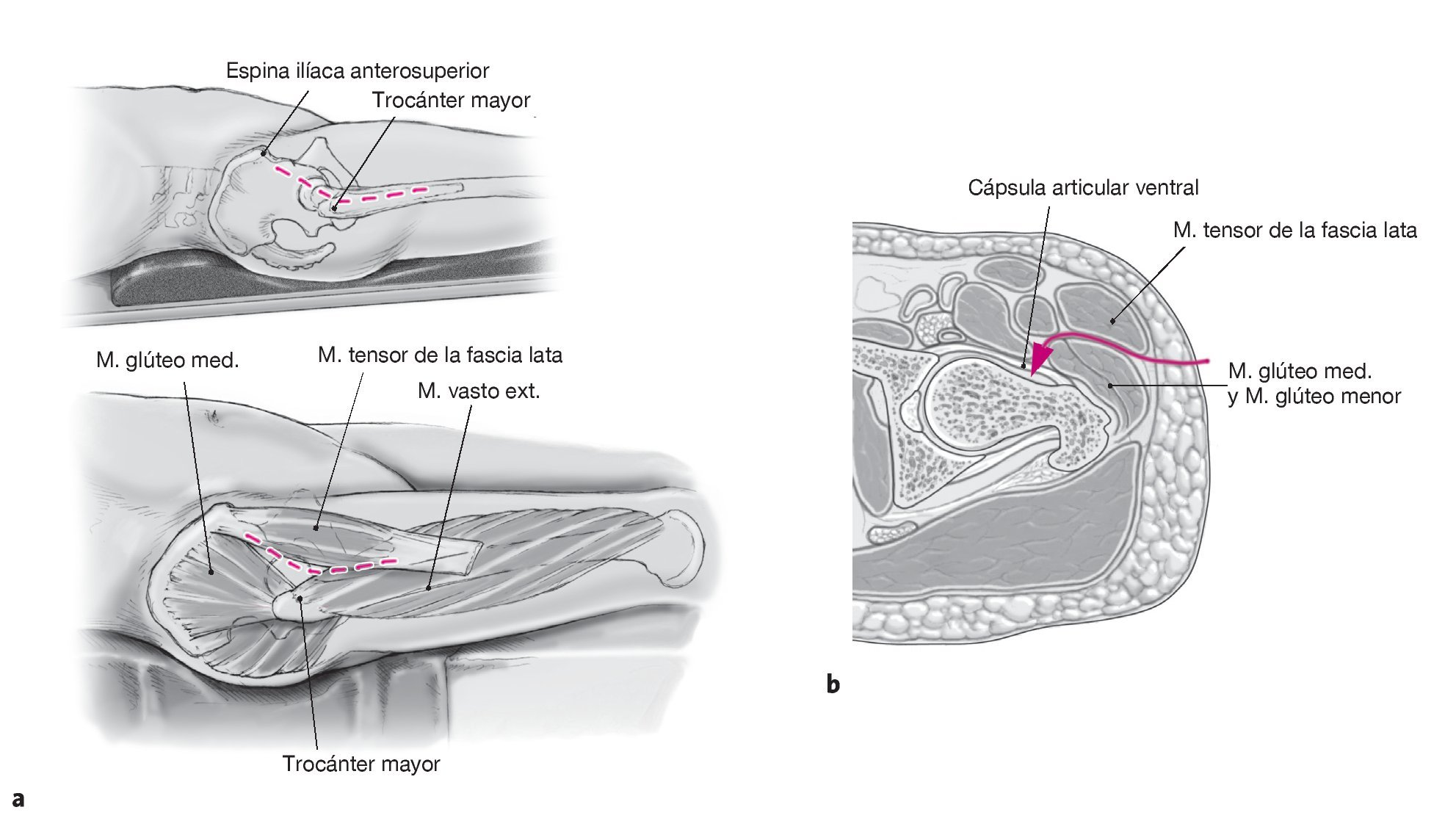
El abordaje de la articulación coxofemoral es generalmente anterolateral, por lo que el paciente se coloca en decúbito supino con acolchado debajo del ilion dorsal y del isquion.
Técnica quirúrgica
Figuras 2 a 14
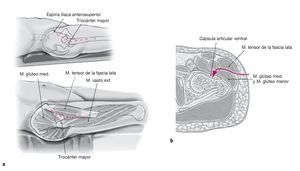
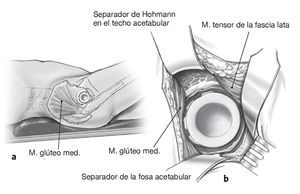
Figuras 2a y 2b Incisión cutánea que comienza a 2 cm en dirección dorsal y distal de la espina ilíaca anterosuperior y discurre de forma oblicua hasta el trocánter mayor, de manera que el corte se pueda prolongar hacia distal a lo largo del fémur (a) Abordaje anterolateral de la articulación de la cadera entre el músculo tensor de la fascia lata y el músculo glúteo mediano sobre la pseudocápsula ventral (b), que se escinde. Resección del tejido cicatricial alrededor del cuello de la prótesis hasta que se pueda luxar la articulación de la cadera. Si para el implante primario se eligió un abordaje lateral, éste puede volverse a usar.
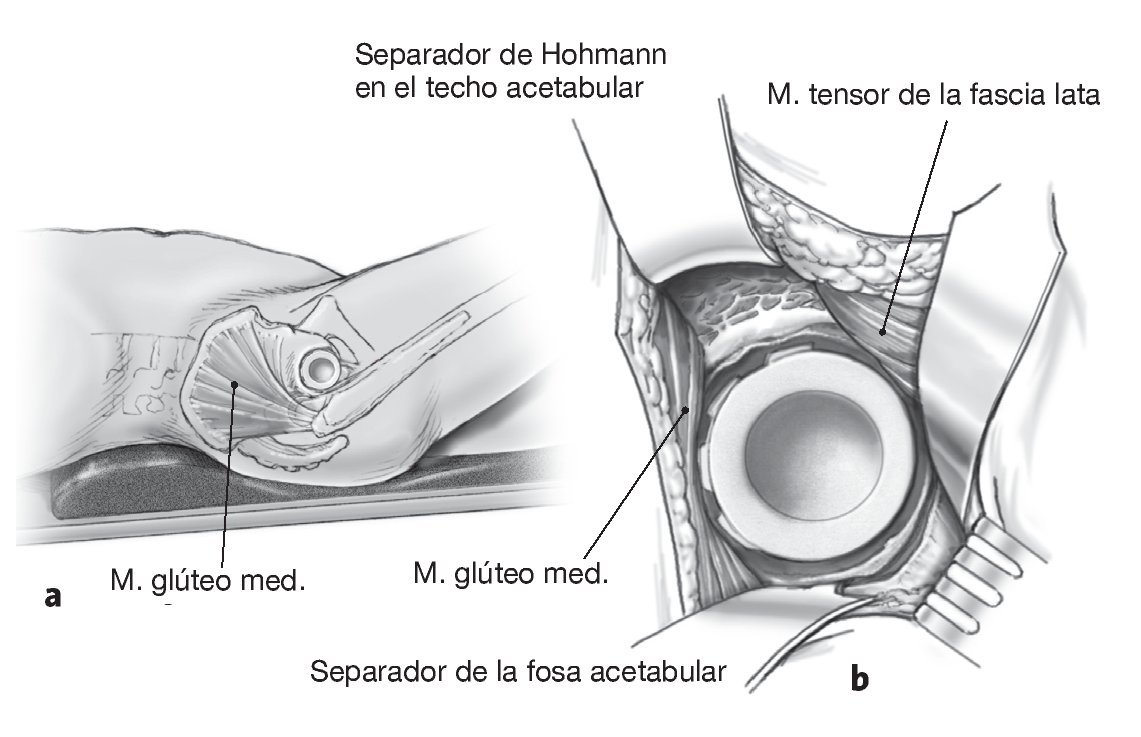
Figuras 3a y 3b Si el vástago de la prótesis permanece en su lugar se crea, primero de forma aguda y luego roma, un bolsillo subperióstico dorsolateral de luxación en el ilion para permitir la luxación dorsal de la cabeza femoral detrás del borde acetabular dorsal (a). Si no es posible movilizar el fémur lo suficiente, se deberá incidir la cápsula circunferencialmente alrededor del borde acetabular. El separador de la fosa acetabular empuja el fémur hacia dorsal, proporcionando de este modo una buena visibilidad de la zona acetabular (b). Si se introduce un cotilo con pestaña anatómica, este bolsillo de luxación puede servir para alojar la pestaña.
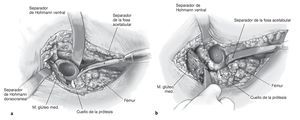
Figuras 4a y 4b Exposición del cotilo o de la fosa acetabular durante la explantación con diferentes separadores de Hohmann curvos. El separador de la fosa acetabular se coloca aproximadamente en la posición horaria de las 6:00 h, empujando simultáneamente el fémur hacia dorsal (a). El separador de Hohmann grande con una curvatura de 90º se coloca en el borde acetabular anterior hacia la lacuna musculorum. Un separador de Hohmann ancho de punta aguda dispuesto en el lado craneal del acetábulo rechaza la musculatura glútea (b).
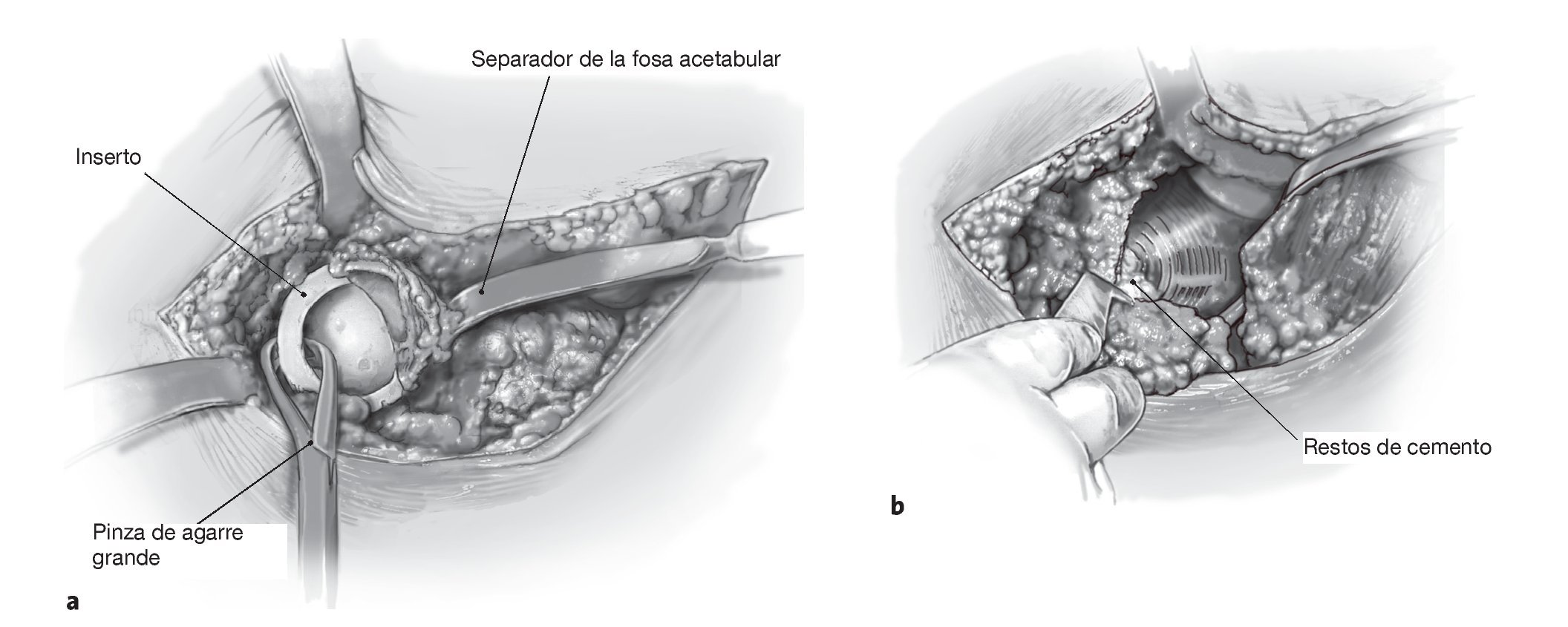
Figuras 5a a 5c Retirada del inserto acetabular con el escoplo o realizando una perforación (a) y enroscando un tornillo de esponjosa a través del inserto (b) de manera que éste se desplace de la fosa acetabular (c) Los eventuales tornillos acetabulares se extraen ahora con destornilladores adecuados.
Figuras 6a y 6b Se rodea el implante con escoplos redondos curvos grandes (fig. 1d) hasta que pueda extraerse levantando con cuidado los escoplos o por tracción con una pinza de agarre gruesa (a). Con una pinza de Luer y una cureta grande se retira el tejido de granulación de la fosa acetabular y se eliminan por completo los restos de cemento (b). Obtención de un frotis y envío de muestras de tejido al laboratorio de microbiología para excluir una infección.
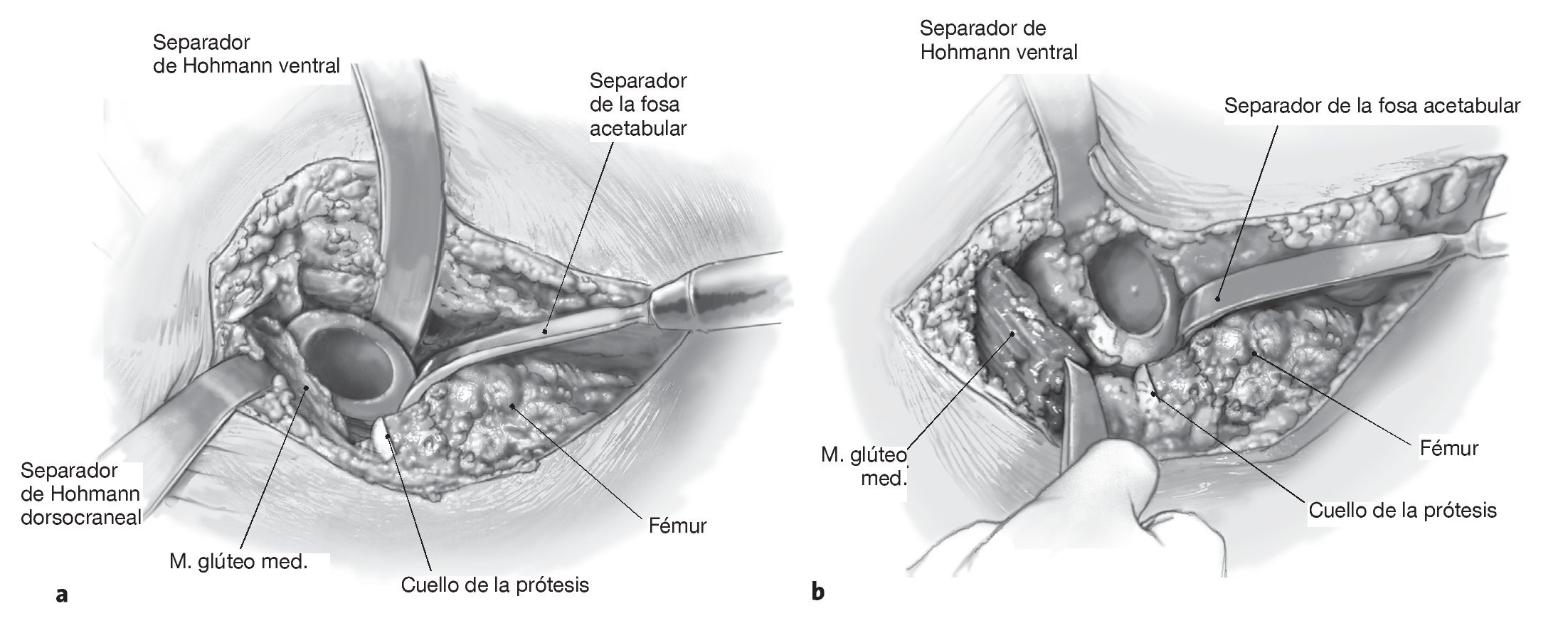
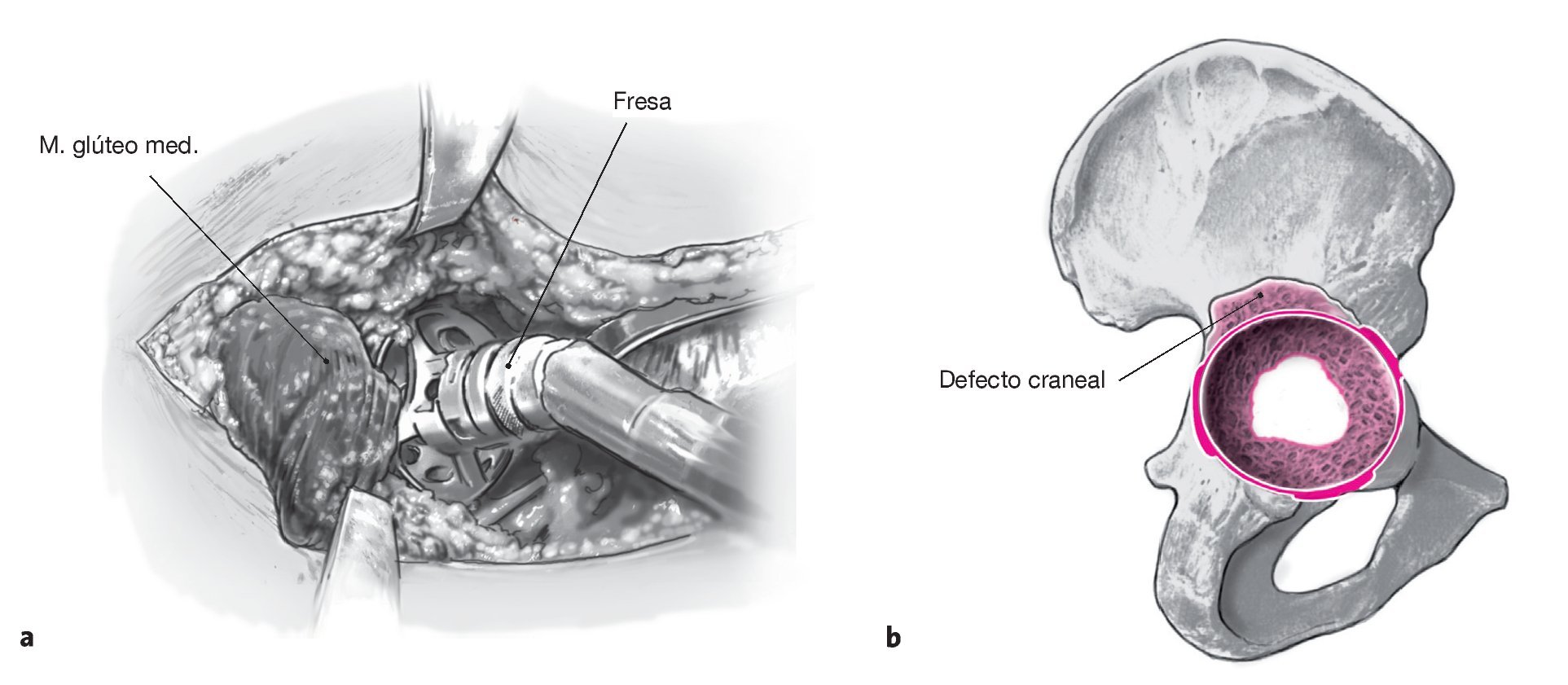
Figuras 7a y 7b Fresado sucesivo de la fosa acetabular hasta obtener un contacto óseo estable en las columnas ventral y dorsal, así como en dirección craneal (a). En esta situación quedará visible a menudo un defecto craneal (b), que excluirá la utilización de un implante primario para lograr un anclaje estable inmediato. El cotilo original deberá encontrarse entonces a 2-4 mm por encima del último fresado para lograr una fijación óptima.
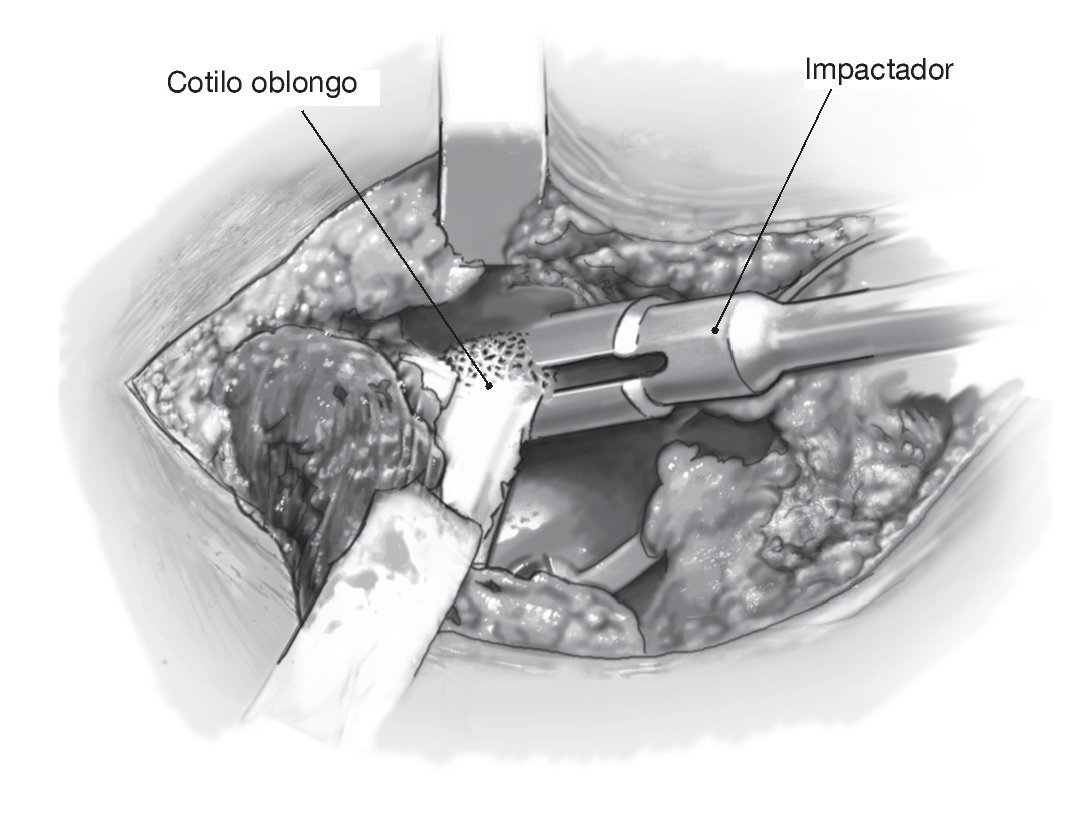
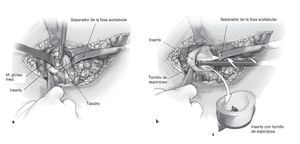
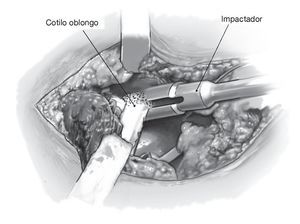
Figura 8 El cotilo con calce craneal (fig. 1a) se impacta en el defecto ovalado sin debilitar la columna anterior o posterior por un fresado adicional. Antes deberá comprobarse digitalmente la capacidad de carga de la circunferencia acetabular y excluirse defectos combinados de mayor tamaño. En este caso deberá usarse el cotilo oblongo con pestaña. El cotilo, una vez impactado, se fija en el ilion de la forma habitual con tornillos dispuestos en la dirección principal de las fuerzas actuantes. La estructura del cotilo es lo suficientemente estable como para poder aplicar fuerza con el impactador tanto en el centro de la fosa acetabular como en el borde acetabular.
Figuras 9a y 9b Si las columnas anterior y/o posterior ya no están intactas pero aún se mantiene la continuidad pélvica (a), en la mayoría de los casos se puede lograr una estabilización mediante el implante del cotilo con pestaña anatómica, que se apoya en el ilion dorsolateral y se puede fijar allí adicionalmente con tornillos una vez colocados los tornillos en la fosa acetabular (b). El cotilo con pestaña anatómica también es perfectamente adecuado para defectos craneales y ovalados muy pronunciados que ,de otro modo, requerirían una reconstrucción complicada del anillo óseo acetabular. El implante del cotilo se asemeja al procedimiento descrito en la figura 8; únicamente se requiere la formación de un bolsillo dorsolateral para el alojamiento de la pestaña como se ha descrito en la figura 3. La estructura de la pestaña anatómica prefabricada facilita la colocación intraoperatoria del cotilo. Es poco habitual que se requiera un control radiológico intraoperatorio, aunque éste puede ayudar al cirujano menos experto a determinar mejor la posición del cotilo.
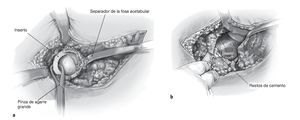
Figuras 10a a 10f Si las relaciones óseas son muy frágiles o si ya no existe una conexión directa entre el ilion, el hueso púbico y el isquion (discontinuidad pélvica; a), la estabilización adicional del cotilo con pestaña anatómica (fig. 1b) se efectúa mediante la aplicación de una fuerza intramedular (pivote; fig. 1c) sobre el ilion. El pivote se encaja en la pestaña anatómica exterior del cotilo (b, c). Para poder impactar el pivote en el ilion se deberá taladrar un agujero en la fosa acetabular con un taladro de 8-10 mm. Para facilitar la colocación existe la posibilidad de orientar la perforación con la ayuda de un cotilo de prueba (d). Para ello se atornilla un manguito de guía en uno de los dos orificios de anclaje posibles del cotilo y se introduce una aguja de Kirschner en el ilion. Se recomienda colocar en este momento un dedo en la escotadura ciática para reconocer a tiempo una perforación involuntaria del ilion en esta dirección y corregir la orientación. A continuación se retira el cotilo de prueba con el manguito de guía, y con un taladro canulado de 8 o 10 mm se taladra sobre la aguja de Kirschner en el ilion (e). Resulta útil realizar un control previo con el intensificador de imagen para evitar una orientación demasiado plana del pivote y, por consiguiente, una perforación de la pelvis menor con el taladro. La unión del pivote es modular. El pivote se introduce en el cotilo desde el exterior a través de una de las dos roscas presentes (f) y se aprieta con un destornillador desde la fosa acetabular o desde el pivote. Dependiendo de la longitud del pivote, el implante del cotilo será más complicado, puesto que no existe espacio suficiente para maniobrar el cotilo con la pestaña y el pivote enroscado.
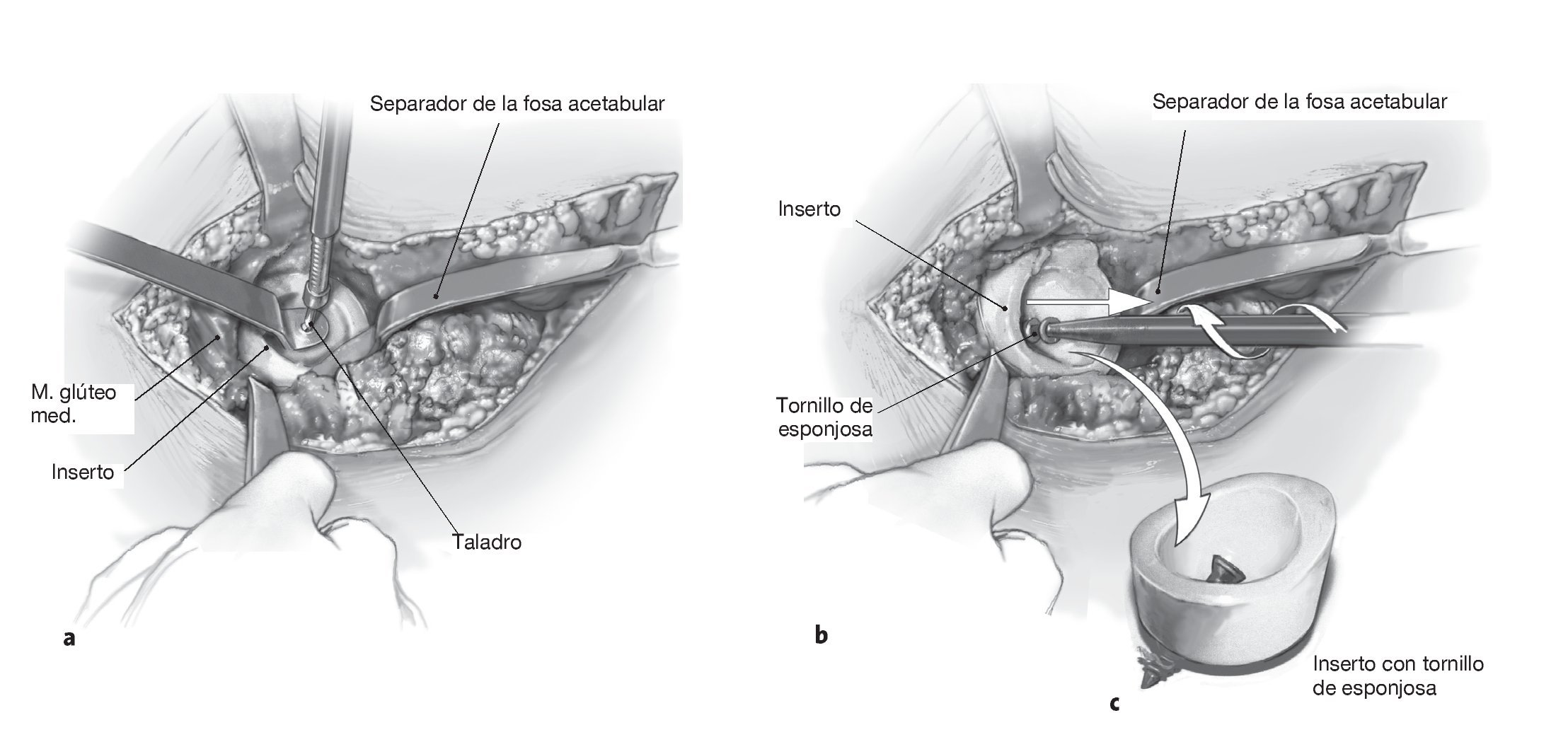
Figura 11 Una vez implantado el cotilo y enroscados los tornillos en los orificios, se introduce un inserto de forma convencional o con una ceja de 10º (excepcionalmente de 20º), se impacta, y la herida se cierra por capas. No es necesario colocar tornillos en todos los orificios existentes en la pestaña. Usamos de forma rutinaria un drenaje de Redon. Se coloca un vendaje compresivo en espiga estéril y se realiza un control radiológico en caso de que éste no se haya efectuado durante la intervención.
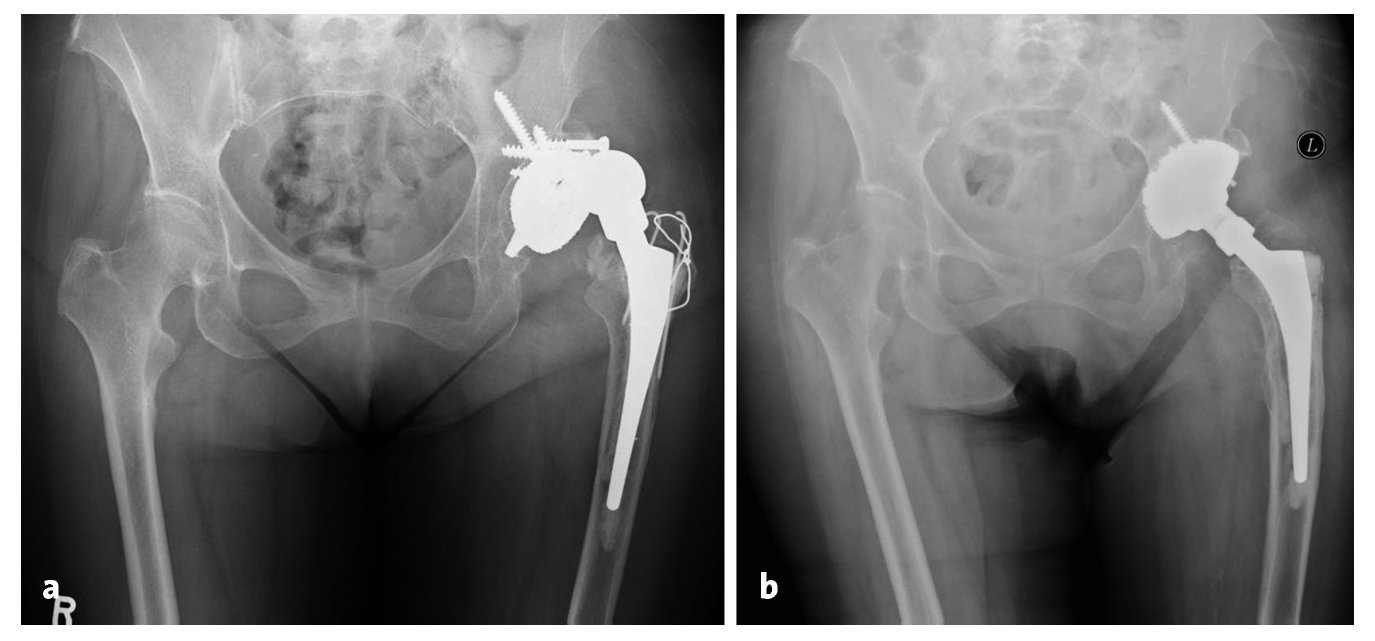
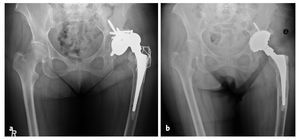
Figuras 12a y 12b Mujer de 65 años con un aflojamiento del cotilo izquierdo e inestabilidad persistente (a; W. E.; 07/2004). Cuatro años después del recambio acetabular se observa una buena integración de la estructura superficial macroporosa. El cotilo oblongo está asegurado con dos pernos roscados; en lateral se aprecia la marca del inserto con ceja de 10º (b; 12/2008).
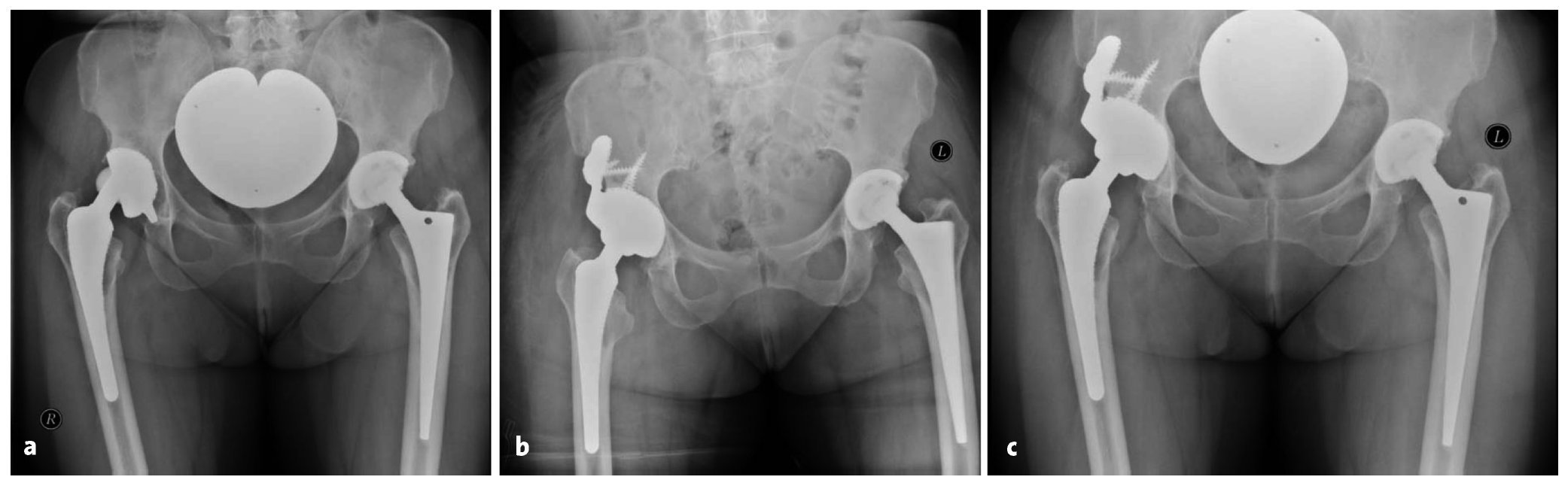
Figuras 13a a 13c Mujer de 60 años con un aflojamiento del cotilo derecho (a; K. W.; 10/2007). Sustitución por un cotilo oblongo con pestaña anatómica. El cotilo está asegurado con dos pernos roscados y dos tornillos en la pestaña (b; 10/2007). La posición del implante permanece inalterada a fecha de 07/2009 (c).
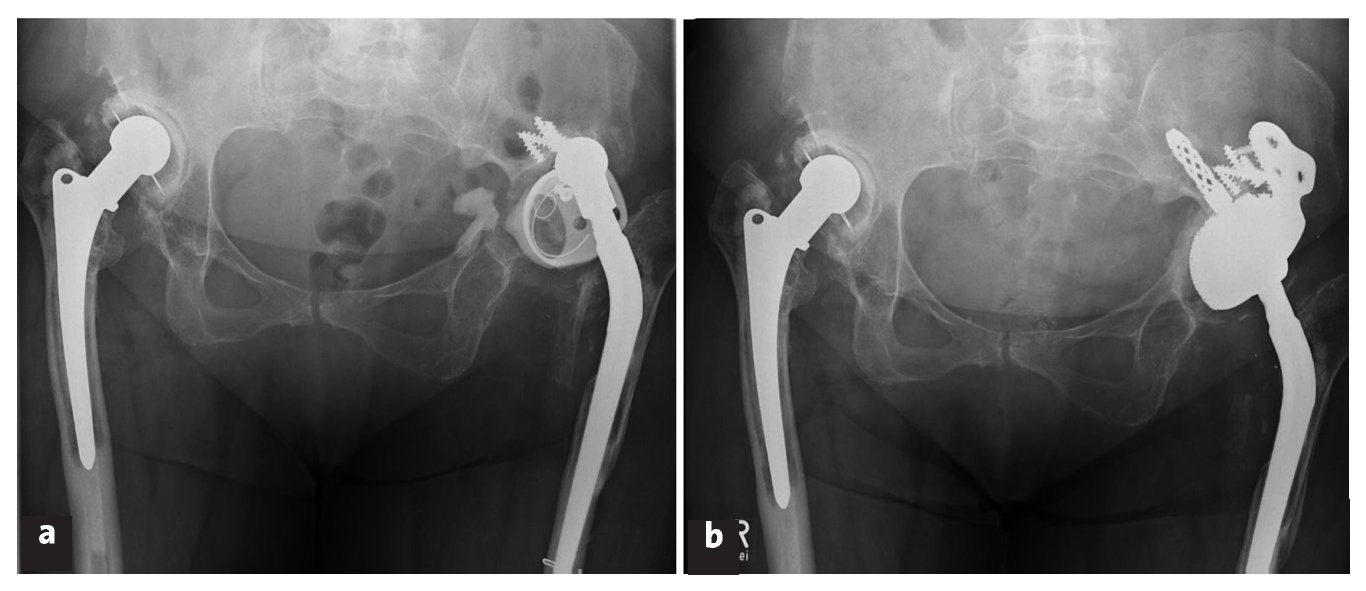
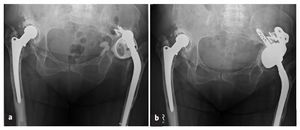
Figuras 14a y 14b Mujer de 77 años con discontinuidad pélvica izquierda (defecto de tipo IV según D'Antonio) después de aflojarse un anillo de refuerzo de Müller (a; M. X.; 03/2006). Sustitución del componente acetabular por un cotilo oblongo con pestaña anatómica y pivote. No se extrajeron los restos de los tornillos del anillo de refuerzo para no dañar más el hueso circundante (b; 08/2006).
Tratamiento postoperatorio
Tromboprofilaxis medicamentosa hasta la carga total.
Retirada del drenaje de Redon 48 h después de la intervención.
Se comenzará con ejercicios isométricos de la extremidad operada el mismo día de la intervención.
El paciente se levantará bajo supervisión el primer día postoperatorio.
El cirujano establecerá la capacidad de carga de la pierna inmediatamente después de la intervención, así como el incremento gradual de la carga. En general se mantendrá la carga parcial (aproximadamente 10 kg) de la extremidad durante 6 semanas (12 semanas si las relaciones óseas son deficientes). Después se incrementará la carga a razón de unos 10 kg por semana.
Control radiológico durante la hospitalización y radiografías de control a las 6 semanas así como un año después de la intervención.
En el caso de reimplantar la prótesis después de una infección, se administrará antibioprofilaxis según el resultado del último antibiograma hasta que se normalicen los marcadores inflamatorios serológicos.
Errores, riesgos y complicaciones
Inestabilidad postoperatoria del cotilo de recambio: si después de la intervención se produjera inesperadamente una luxación prematura del cotilo, deberá cambiarse al modelo del siguiente tamaño (con pestaña en el caso del cotilo oblongo convencional y con pivote en el caso del cotilo con pestaña). Si el implante del cotilo con pestaña y pivote fracasa, únicamente queda la alternativa de una prótesis de cabeza grande tras explantar el cotilo o una prótesis del componente acetabular confeccionada a medida.
Luxación postoperatoria de la cadera: dependiendo del mecanismo de luxación, se sustituirá el inserto por otro con un diámetro de la cabeza femoral lo más grande posible con ceja; en casos excepcionales se usará un inserto con encaje a presión (snap inlay). Si el problema afecta exclusivamente a las partes blandas, se realizará una estabilización externa mediante una ortesis de cadera (p. ej., SofTec® Coxa, Bauerfeind AG, Triebeser Strasse 16, 07937 Zeulenroda-Triebes, Alemania). El paciente recibirá instrucciones precisas sobre los movimientos que no debe realizar después del recambio (por ejemplo sentarse en asientos bajos y atarse los zapatos en esa posición).
Fractura intraoperatoria de la cavidad ósea residual al efectuar la impactación del cotilo: esta complicación es rara y, en general, no requiere un tratamiento intraoperatorio especial, puesto que la pestaña en combinación con el pivote produce inherentemente una estabilización a través del ilion próximo al sacro. Si se sospecha una inestabilidad postoperatoria, deberá indicarse un estudio por tomografía computarizada. Después de la intervención es necesario mantener estrictamente la carga parcial. Si esto no fuera posible por la falta de colaboración del paciente, la movilización postoperatoria se realizará inicialmente en silla de ruedas.
Hematoma o trastornos de la cicatrización de la herida: si son importantes, se deberá efectuar lo antes posible una revisión para evitar una infección. Antibioterapia sistémica si no se produce una disminución postoperatoria de los marcadores inflamatorios serológicos.
Lesión del nervio femoral o ciático: puede originarse por presión intraoperatoria de los separadores o por un alargamiento excesivo de la pierna. La extremidad se colocará con la articulación flexionada (cama regulable) para descargar las partes blandas. Estas paresias suelen ser transitorias. Si persiste más allá de los primeros días, se consultará a los neurólogos para excluir una lesión intraoperatoria del nervio. Si se sospecha una lesión del nervio, se planificará una revisión y exploración tempranas para suturar el nervio.
Resultados
En este estudio se incluyeron 50 pacientes consecutivos que, a causa de un defecto acetabular, fueron tratados con un sistema acetabular oblongo con calce craneal. El periodo medio de seguimiento fue de 65,7 ± 28,5 meses (26-123 meses). El promedio de edad de las 38 mujeres y los 12 hombres se situaba en el momento de la intervención en 65,1 ± 10,4 años (44-89 años). En 41 casos (82%) se realizó un recambio acetabular aislado. Para 42 pacientes éste fue el primer recambio acetabular, para tres el segundo, para dos el tercero y para tres el cuarto. Los diagnósticos primarios de las causas subyacentes fueron 45 coxartrosis (de ellas, 12 coxartrosis displásicas), cuatro necrosis de la cabeza femoral y una pseudoartrosis después de una fractura del cuello femoral. En 39 casos se trataba de un aflojamiento aséptico de la prótesis, y en 11 casos de un aflojamiento séptico, realizándose aquí un recambio en dos tiempos tras efectuar una resección de Girdlestone. En los casos en los que los marcadores inflamatorios salieron elevados tras suspender la antibioterapia, se realizó un cultivo durante > 10 días de la muestra obtenida por punción articular. En los casos en los que el cultivo fue negativo y no se detectaron bacterias, se procedió al reimplante.
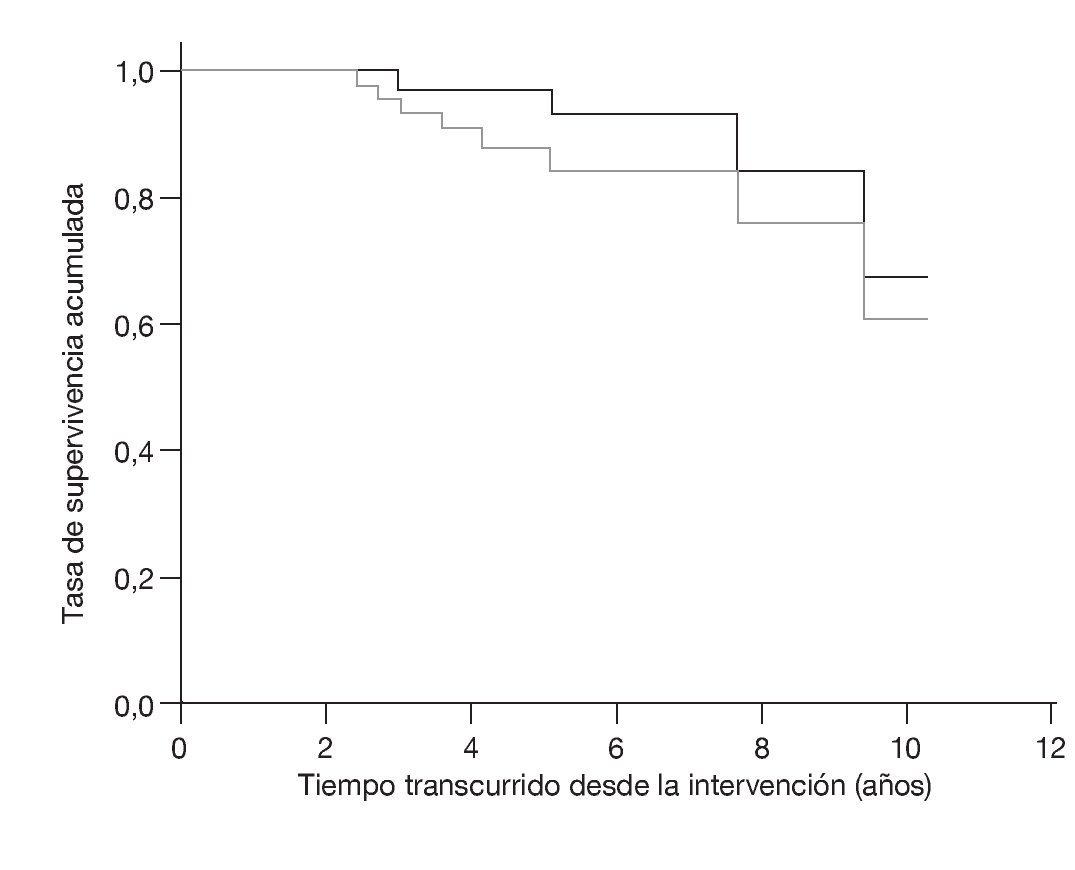
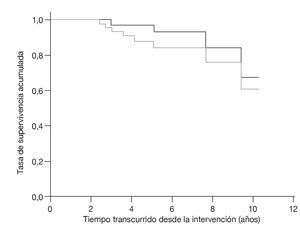
Los defectos se valoraron antes de la intervención mediante radiografías sin contraste según D'Antonio6 y se reevaluaron intraoperativamente (tabla 1). Según esta clasificación, 21 caderas presentaban un defecto de grado II y 23 caderas un defecto de grado III; en seis pacientes se objetivó una discontinuidad pélvica (D'Antonio IV). Las complicaciones postoperatorias generales incluyeron una neumonía, una embolia pulmonar a nivel de arterias segmentarias como consecuencia de una trombosis venosa profunda en la pierna y una hemorragia gastrointestinal asociada a una gastritis de tipo C. Las complicaciones tempranas reseñables fueron luxaciones recidivantes en cuatro pacientes, realizándose consiguientemente un cambio de inserto. Además se observaron dos trastornos superficiales de la cicatrización y una paresia temporal del flexor del pie. Como complicaciones tardías aparecieron cuatro aflojamientos asépticos de la prótesis, que se revisaron antes del examen de seguimiento (dos defectos de grado II según D'Antonio y otros dos de grado III). También en estos casos se usó el sistema acetabular oblongo. En dos ocasiones se cambió por un implante de mayor tamaño, y en otras dos por un cotilo oblongo con pestaña. La supervivencia del implante ascendió al 92% después de un periodo medio de seguimiento de 5,4 años, siendo el criterio de valoración el recambio acetabular (fig. 15). Si las sustituciones del inserto realizadas se consideran motivo de revisión, la supervivencia del implante sin revisión se sitúa globalmente en el 84% transcurridos 5,4 años.
Figura 15 Análisis de supervivencia según Kaplan-Meier. Supervivencia de los implantes para los criterios de valoración «recambio acetabular» (línea negra) y «cualquier revisión» (línea gris).
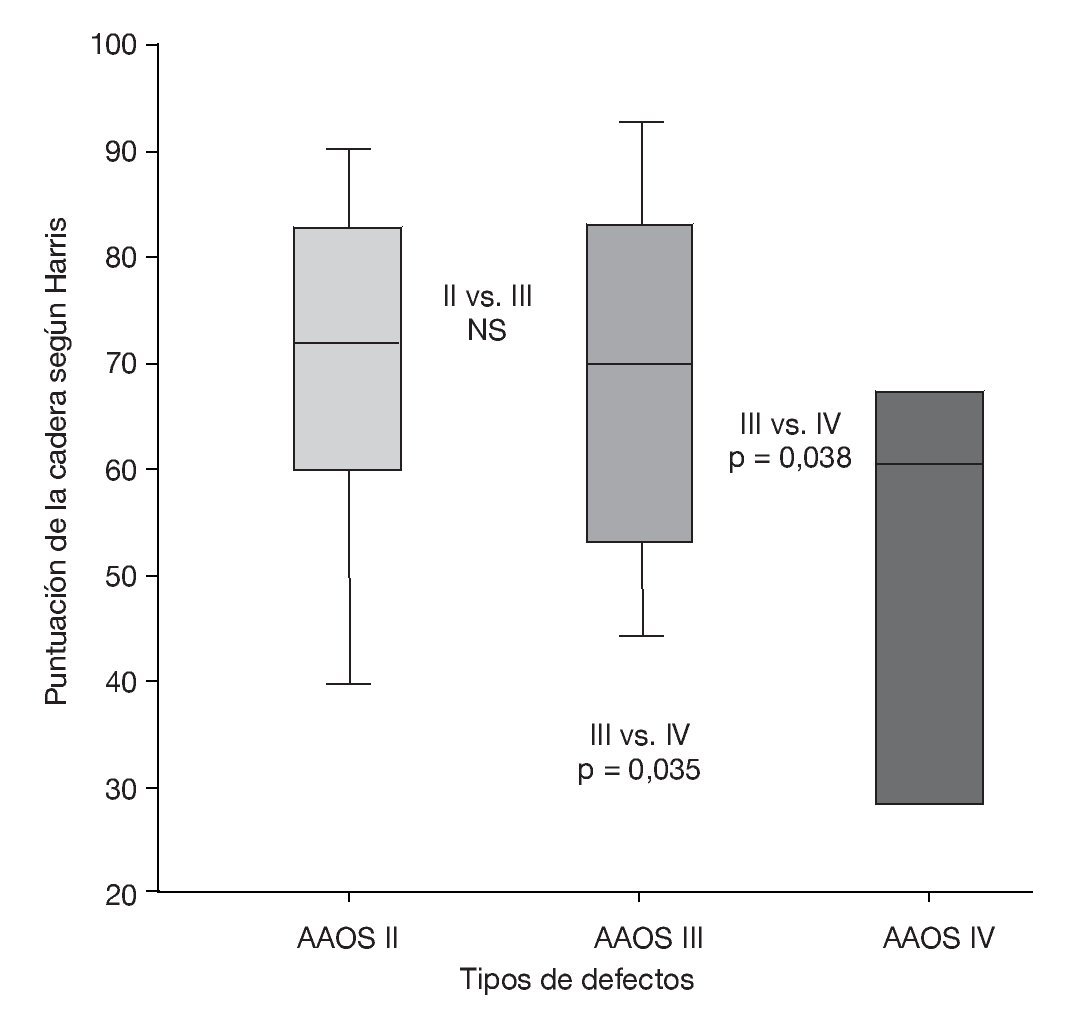
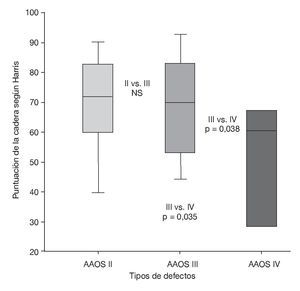
Clínicamente la puntuación media de la cadera según Harris mejoró de 40 (8-87) a 68,3 (24-95) en el momento del examen de seguimiento. La puntuación postoperatoria de la cadera según Harris difería significativamente entre los defectos de tipo II y IV y los de tipo III y IV. Sin embargo, no se constató una diferencia significativa entre los defectos de tipo II y III (fig. 16). Cinco pacientes (10%), entre los que se encontraban aquellos que tuvieron que ser sometidos a una nueva operación de revisión, no quedaron satisfechos subjetivamente con el resultado de la intervención y no la volverían a repetir. Por el contrario, 45 pacientes (90%) refirieron que la intervención había mejorado su situación y que volverían a someterse a ella en las mismas circunstancias.
Figura 16 Diagrama de cajas de la puntuación postoperatoria de la cadera según Harris para los diferentes tipos de defectos. NS: no significativo.
El análisis radiológico se realizó sobre radiografías de conjunto digitalizadas de la pelvis con una distancia definida entre la película y el foco; dichas radiografías se realizaron en el preoperatorio, tres semanas después de la intervención y en el momento del examen de seguimiento. La posición del centro de rotación se determinó según el método de Ranawat et al30. En 46 casos (92%) pudo reconstruirse el centro de rotación o adaptarlo al lado opuesto intervenido con anterioridad.
En conjunto, este sistema acetabular oblongo es adecuado también para la reconstrucción de defectos acetabulares de mayor tamaño. Precisamente en estas situaciones, con frecuencia complicadas, se pueden lograr buenos resultados clínicos a medio plazo con el implante. En la bibliografía se describen predominantemente resultados a corto y medio plazo de la reconstrucción de defectos acetabulares11,20,36, por lo que queda aún pendiente la valoración crítica de los resultados a largo plazo. Cabe esperar no obstante mejores resultados a largo plazo en cuanto a la degradación ósea y la osteointegración en la zona del implante en comparación con otras formas de tratamiento, como la fijación cementada.
Dibujos: Rüdiger Himmelhan, Heidelberg, Alemania
Correspondencia
Prof. Dr. Maximilian Rudert
Clínica de Ortopedia König Ludwig Haus
Cátedra de Ortopedia
Universidad de Würzburg
Brettreichstrasse 11
97074 Würzburg (Alemania)
Tel.: (+49/931) 803-1102, -1101; fax: -1109
Correo electrónico: I-orthopaedie.klh@uni-wuerzburg.de