Notas preliminares
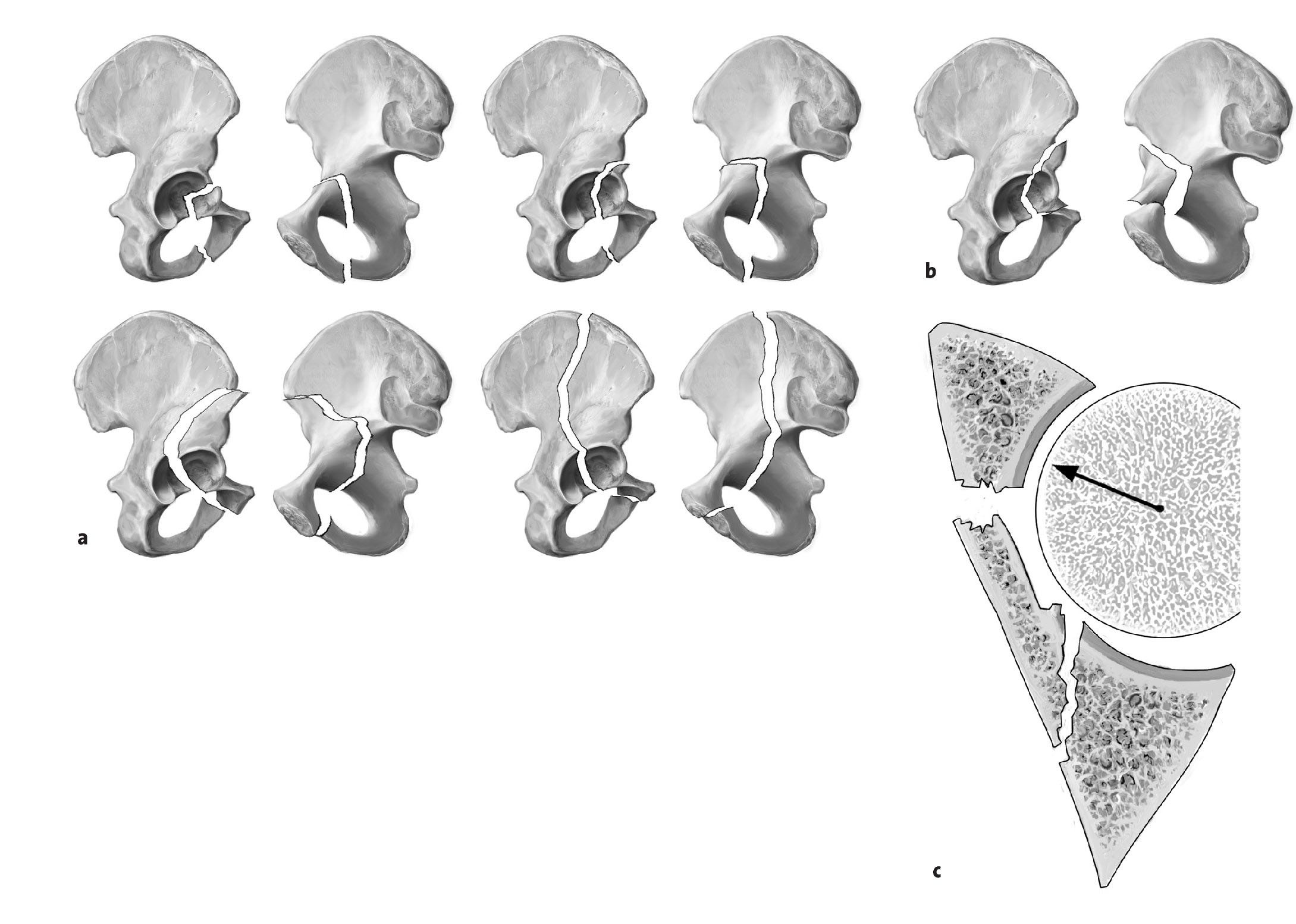
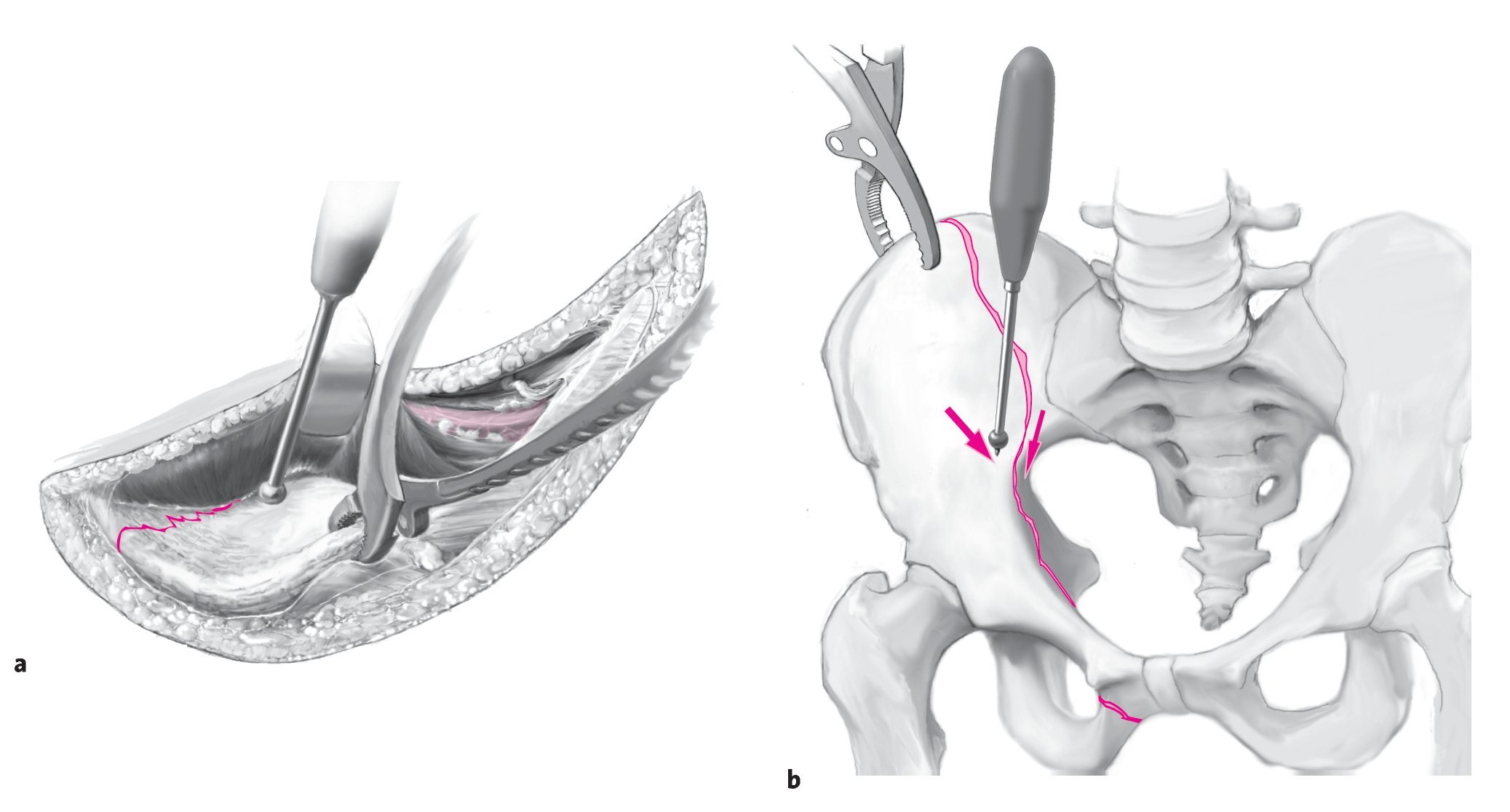
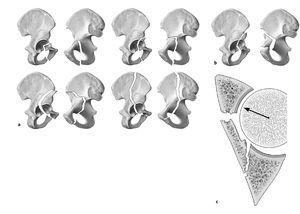
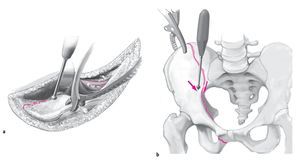
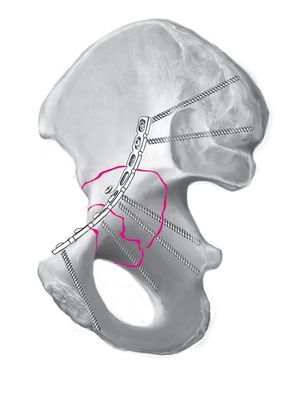
Las fracturas de la columna anterior representan entre el 5 y el 14%1,2,4 de todas las fracturas acetabulares. Morfológicamente, las fracturas de la columna anterior se caracterizan por una línea de fractura que parte del tercio medio de la rama superior del pubis y discurre en dirección craneal a través del acetábulo. En dirección apical, la fractura del ilion puede extenderse hasta el punto más alto de la cresta iliaca. Cuanto más se prolongue la fractura en la pala iliaca, mayor será la porción de la superficie articular acetabular afectada. Básicamente pueden identificarse cuatro subgrupos2,12 (fig. 1a).
Figuras 1a a 1c. a) Variantes morfológicas de la fractura de la columna anterior. b) Fractura de la pared anterior. c) Sección transversal del acetábulo. Fractura de la pared anterior con fractura de la lámina cuadrilátera. El desplazamiento de la fractura provoca una subluxación anteromedial de la cabeza del fémur.
- Las fracturas muy bajas afectan sólo a la porción inferior del cuerno anterior del acetábulo. Este tipo de fractura está asociado con frecuencia a una luxación anterior de la cadera. Generalmente, se alcanza la estabilidad en la articulación después de la reducción.
- Las fracturas bajas comienzan debajo de la espina iliaca anterosuperior. El trazo de la fractura atraviesa la línea terminal en dirección distal hasta el agujero obturador. La cabeza del fémur acompaña a la columna anterior desplazada y, en consecuencia, se encuentra en una posición de subluxación anterior.
- Las fracturas intermedias o de altura media comienzan entre la espina iliaca anterosuperior y la inferior. El trazo de la fractura cruza la línea terminal, afectando a una gran parte de la lámina cuadrilátera. Termina tan sólo unos centímetros por debajo de la articulación sacroiliaca. En dirección distal, la fractura acaba igualmente en el agujero obturador.
- Las fracturas altas pueden comenzar en prácticamente cualquier punto de la cresta iliaca. La fractura afecta una gran parte de la columna ventral. En sentido medial, la fractura cruza la línea terminal cerca de la articulación sacroiliaca. La prolongación distal de la fractura es variable. En ocasiones se observan líneas de fractura adicionales. En este tipo de fracturas también se produce el desprendimiento de porciones posteriores de la lámina cuadrilátera.
Las fracturas del borde acetabular anterior son las fracturas opuestas a las de la pared posterior y se producen con bastante menos frecuencia. Según Letournel6 y el Grupo de trabajo de cirugía pélvica de la Sociedad alemana de cirugía traumatológica1, constituyen tan sólo el 2% de todas las fracturas del acetábulo. La fractura discurre a través de la fosa acetabular en dirección craneal y ventral (fig. 1b) y siempre incluye el cuerno anterior del acetábulo y una porción variable del techo acetabular. Visto desde la cara interna de la pelvis, el fragmento tiene forma trapezoidal. Debe estar comprometida una porción variable de la rama anterior del pubis. A menudo, también está fracturada la fosa acetabular junto con una fracción variable de la lámina cuadrilátera (fig. 1c). Por esta razón, también puede producirse una subluxación central de la cabeza del fémur en el caso de una fractura aislada de la pared anterior. Una variante atípica de esta fractura es la fractura aislada de la pared anterior sin compromiso de la línea terminal5.
El tratamiento quirúrgico de las fracturas del acetábulo se realiza muy raras veces como operación de emergencia. La compleja anatomía tridimensional, el complicado abordaje quirúrgico en proximidad directa de estructuras neurovasculares importantes y el gran despliegue logístico exigen un gran esfuerzo por parte de todo el equipo quirúrgico. Por este motivo, la intervención generalmente se lleva a cabo en el plazo de una semana después del accidente, en buenas condiciones técnicas quirúrgicas y tras una esmerada planificación preoperatoria.
En este trabajo se ha optado por el abordaje ilioinguinal según Letournel. Dependiendo de la morfología de la fractura, en el caso de la fractura aislada de la pared anterior es posible utilizar, de forma alternativa al abordaje modificado según Stoppa, el abordaje de Smith-Petersen12.
Principios quirúrgicos y objetivos
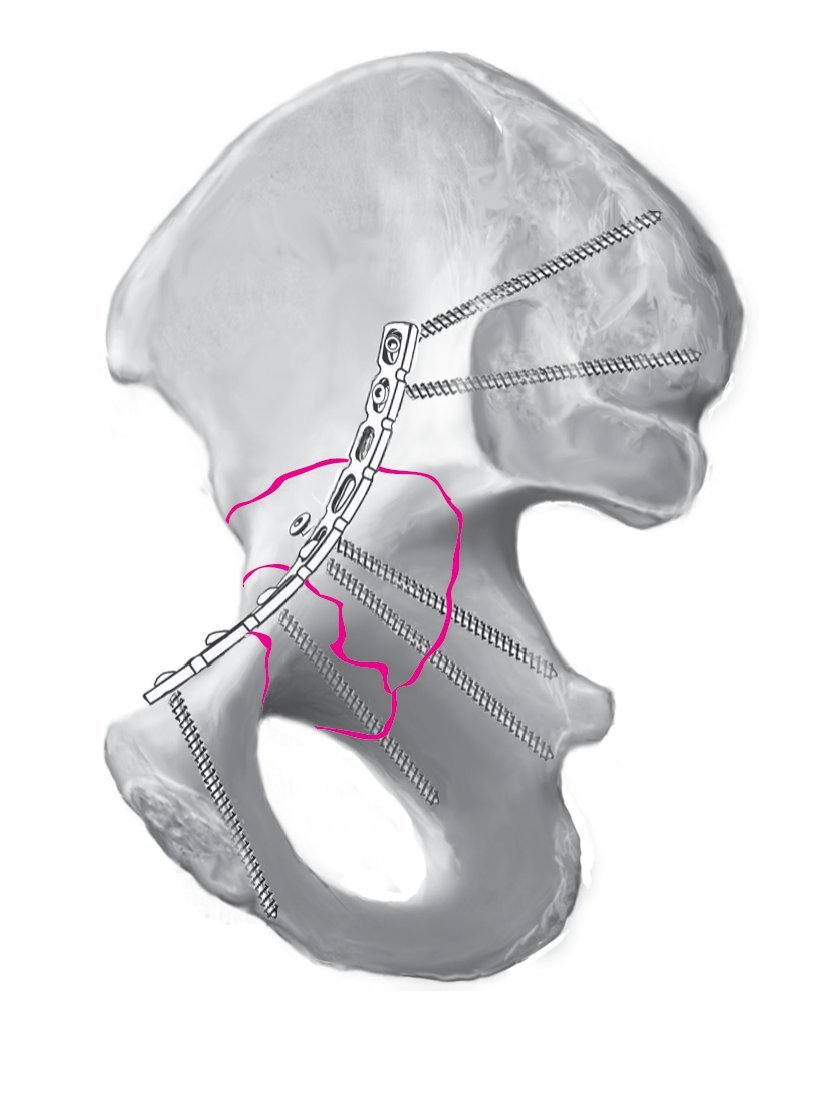
Reconstrucción anatómica de la superficie articular, en particular en la zona de carga máxima del acetábulo, con eliminación de escalones y huecos. Corrección de una subluxación de la cabeza del fémur. Restablecimiento de la estabilidad por osteosíntesis con una placa de reconstrucción de fragmentos pequeños, exponiendo la fractura mediante un abordaje ilioinguinal.
Ventajas
Abordaje anatómico sin división de tendones o músculos.
Osteosíntesis fiable desde el punto de vista biomecánico.
Corrección de una incongruencia de la superficie articular para evitar una artrosis postraumática.
Movilización precoz garantizada.
Desventajas
Se requiere una intervención quirúrgica.
Riesgo de penetración intraarticular de los tornillos.
La osteosíntesis tampoco proporciona una estabilidad bajo carga de manera inmediata.
Indicaciones
Fracturas de la pared anterior y de la columna anterior del acetábulo con escalones o huecos > 1 mm en la zona de carga máxima.
Fracturas asociadas a una (sub)luxación de la cabeza del fémur.
Contraindicaciones
Mal estado general o demencia.
Condiciones críticas del tejido blando en la zona del abordaje.
Infección local del tejido blando.
Presencia de coxartrosis previa avanzada.
Información para el paciente
Riesgos normales asociados a una intervención quirúrgica.
Riesgo elevado de trombosis pre y postoperatoria. Riesgo de embolia pulmonar.
Sensación frecuente de entumecimiento postoperatorio en la zona de inervación del nervio cutáneo femoral lateral (anterolateral en el muslo).
Lesión de la arteria/vena femoral en la zona del abordaje (poco frecuente).
Hernia quirúrgica.
Riesgo de artrosis postraumática y necesidad de realizar un implante secundario de una prótesis de cadera.
Es necesaria la descarga postoperatoria durante un periodo de doce semanas.
Generalmente, no es necesario retirar el implante.
Preparación de la intervención
Tromboprofilaxis ajustada al peso corporal. En pacientes politraumatizados, especialmente con lesión parenquimatosa intraabdominal o traumatismo craneoencefálico, es conveniente implantar un filtro de vena cava.
En caso de gran desplazamiento o protrusión central, se tratará con tracción supracondílea del fémur o con tracción del calcáneo con agujas aplicando un peso de 3-5 kg.
Radiografías: radiografía de conjunto de la pelvis con proyecciones alar y obturatriz de la articulación de la cadera afectada. Representación radiográfica de toda la hemipelvis. Para planificar la intervención conviene representar también el lado opuesto no lesionado.
Tomografía computarizada (TC) de la pelvis y de la articulación de la cadera con secciones de 2 mm de grosor. Realización de reconstrucciones coronarias y sagitales.
En caso necesario, se realizarán reconstrucciones tridimensionales por TC para mejorar la representación espacial de la morfología de la fractura.
Clasificación y planificación de la estrategia de reducción y osteosíntesis.
Rasurado local.
Cantidad suficiente de unidades de sangre cruzada.
Recuperador de sangre (cell saver).
Sonda vesical.
Al menos dos y a poder ser tres ayudantes en la mesa quirúrgica. Se necesitarán tres ayudantes cuando la reducción requiera maniobras de tracción sobre la extremidad lesionada.
Administración de una dosis de cefalosporina de segunda generación ajustada al peso corporal 30 min antes de la intervención como profilaxis antibiótica.
Instrumental e implantes
Pinzas de reducción pélvica: pinzas de Gardner-Wells, Jungbluth y Faraboeuf.
Tornillo de Schanz con mango en T a modo de palanca de mando.
Placas de reconstrucción de fragmentos pequeños; tornillos autoperforantes de 3,5 mm con una longitud de hasta 110 mm.
Prensa dobladora, llave dobladora.
Taladradora, cabezal oscilante y broca larga de 2,5 mm.
Amplificador de imagen.
Soporte de pierna para colocar las articulaciones de la rodilla y de la cadera en flexión de 30º.
Anestesia y posición del paciente
Anestesia por intubación endotraqueal.
El paciente se coloca en decúbito supino; la pierna se cubre permitiendo libertad de movimientos.
El paciente debe colocarse de manera que sea posible realizar controles radioscópicos también en las proyecciones oblicuas (proyección alar y obturatriz). Deben evitarse interferencias por piezas metálicas en la mesa quirúrgica. Si es posible, utilizar una mesa de fibra de carbono.
Técnica quirúrgica
Figuras 2 a 11
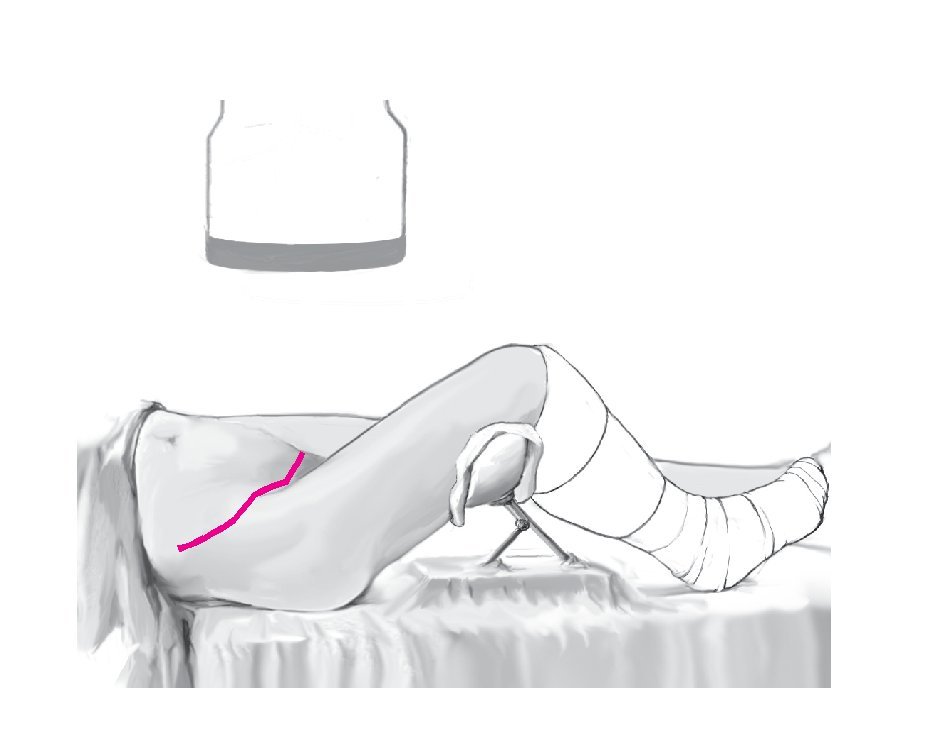
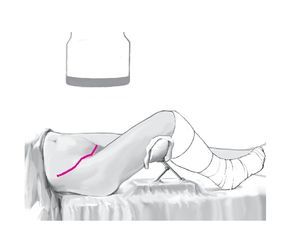
Figura 2. El paciente se coloca en decúbito supino sobre la mesa quirúrgica. Antes de la limpieza y la cobertura estéril del campo quirúrgico se comprueba la posibilidad de realizar controles radioscópicos en la trayectoria anteroposterior y en las dos proyecciones oblicuas. La pierna afectada se apoya sobre la mesa quirúrgica permitiendo la libre movilidad. Las articulaciones de la rodilla y de la cadera se colocan en flexión de 30º con la ayuda de un soporte estéril para la pierna o mediante almohadillado con paños estériles. De este modo pueden evitarse las lesiones por tracción de las estructuras neurovasculares, y la relajación del músculo psoasiliaco contribuye a mejorar la visibilidad en la zona de intervención.
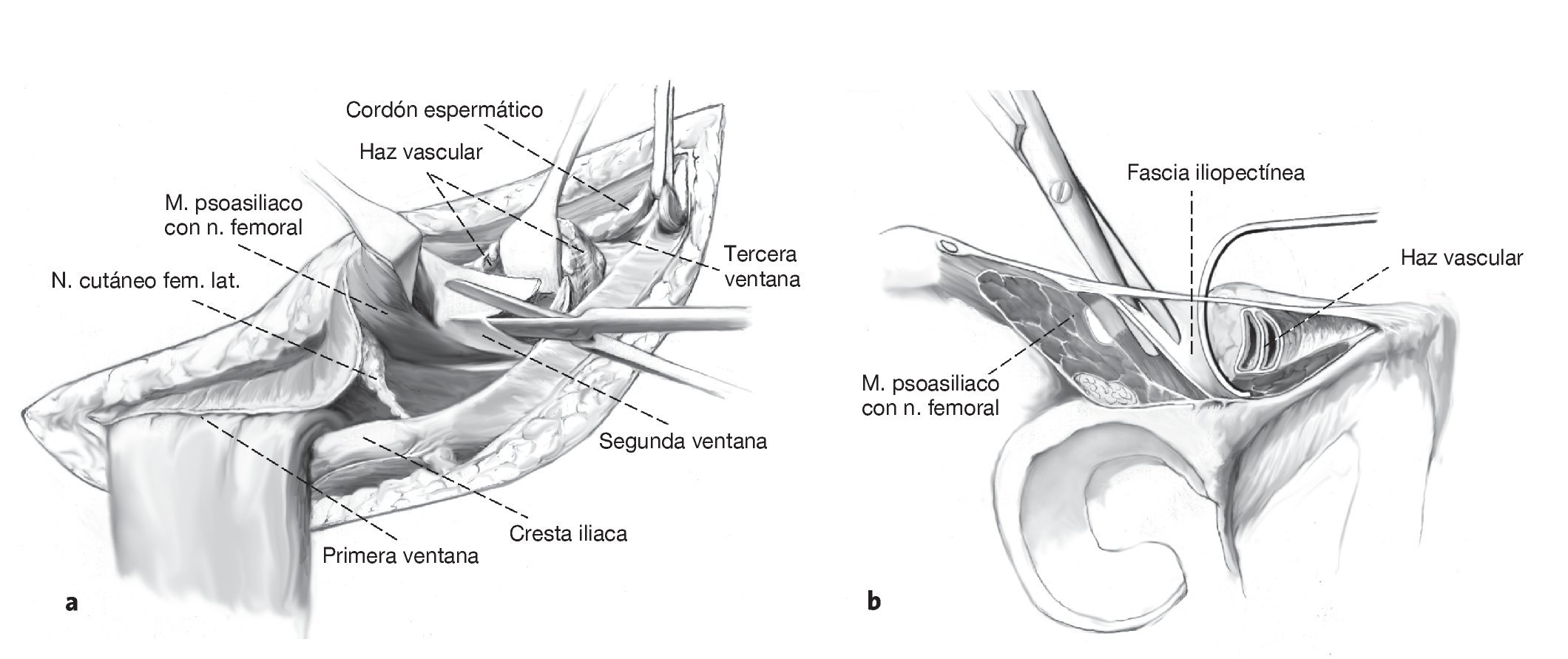
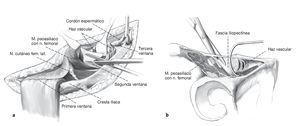
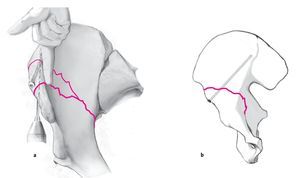
Figuras 3a y 3b. Normalmente se elige un abordaje anterior, que suele ser el abordaje ilioinguinal según Letournel10. De forma alternativa, la fractura también se puede exponer mediante un abordaje preperitoneal central según Stoppa12. En el abordaje ilioinguinal, la incisión discurre por los dos tercios anteriores de la cresta iliaca y se prolonga desde la espina iliaca anterosuperior hasta la espina del pubis. Disección de la musculatura de la pared abdominal de la cresta iliaca y preparación subperióstica en la cara interna de la pala iliaca. La hemostasia en los agujeros nutricios de la fosa iliaca se obtiene con cera ósea. División de la aponeurosis externa y de la fascia transversal. Disección y protección del nervio cutáneo femoral lateral medial de la espina iliaca anteroposterior. La columna anterior y la pared anterior, con sus líneas de fractura, se exponen a través de tres ventanas quirúrgicas entre el músculo psoasiliaco y las estructuras neurovasculares. La primera ventana, o ventana lateral, se encuentra lateral al músculo psoasiliaco. La segunda ventana, o ventana central, se encuentra entre el músculo psoasiliaco con el nervio femoral y el haz vascular. Por último, la tercera ventana, o ventana medial, se encuentra en posición medial respecto de la arteria y vena femorales con el sistema linfático. Se eleva el cordón espermático y se protege el nervio ilioinguinal. Incisión de la fascia iliopectínea hasta la línea terminal (b). El hematoma fracturario se lava con solución de Ringer estéril; las líneas de fractura se desbridan con un gancho agudo y una cureta pequeña. Se retira el periostio interpuesto en la fractura. El periostio en la zona de la fractura se retrae 1-2 mm del hueso con un periostótomo, de manera que puedan reconocerse perfectamente las líneas de fractura. El recorrido de la fractura y los bordes agudos de la fractura sirven de referencia importante para la reducción.
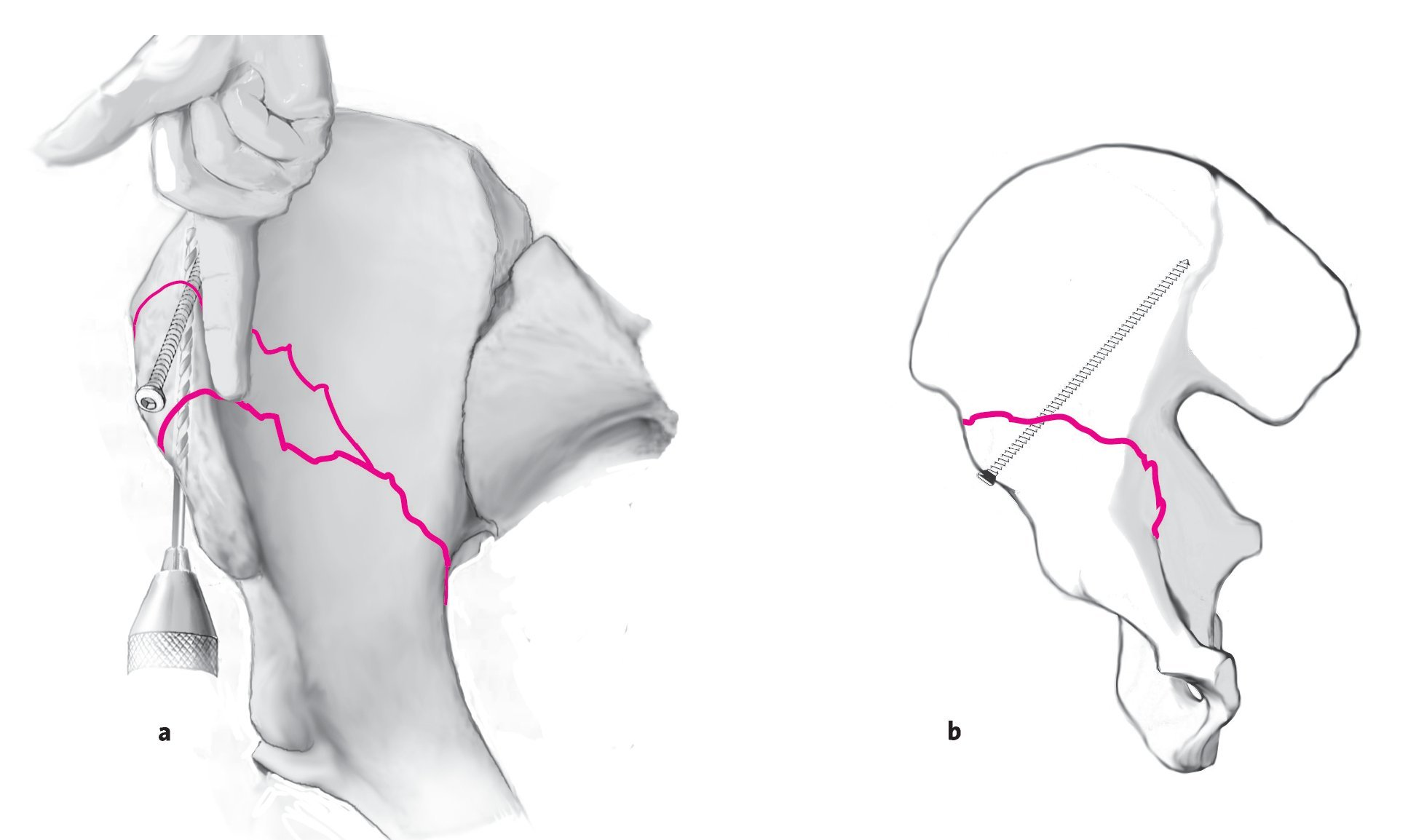
Figuras 4a y 4b. En la fractura alta de la columna anterior, la reducción de la fractura se efectúa desde la periferia hacia el centro. En primer lugar se reduce y estabiliza la prolongación de la fractura en la pala iliaca a través de la ventana lateral del abordaje ilioinguinal. Puesto que la fractura normalmente presenta una morfología simple a la altura de la cresta iliaca, la reducción anatómica no suele ser problemática. Aun así, la reducción se deberá realizar de forma absolutamente anatómica. La formación de escalones persistentes se propaga en dirección distal y puede obstaculizar, o incluso imposibilitar, la reducción anatómica de la superficie articular. Para la manipulación se coloca una pinza de Faraboeuf para fragmentos grandes sobre la pala iliaca. Al mismo tiempo, se ejerce una tracción longitudinal manual sobre la pierna. Si la fractura está muy desplazada a la altura de la línea terminal, la malposición rotacional de la columna anterior dificulta la reducción, por lo que habrá que utilizar adicionalmente una punta esférica (a, b). Si la fractura del ilion es incompleta, puede ser necesario completar la fractura por osteotomía para lograr una reducción anatómica.
Figuras 5a y 5b. Para asegurar temporalmente la reducción, se dispone en la cresta iliaca una pinza de reducción de puntas agudas cruzando la fractura. En las fracturas oblicuas de la pala iliaca debe evitarse que los fragmentos de la fractura se solapen a causa de la compresión. La compresión con la pinza de reducción con puntas raras veces se lleva a cabo en sentido perpendicular a la fractura. Para la osteosíntesis, se introduce debajo de la cresta iliaca y en paralelo a ella un tornillo de tracción cortical autoperforante de 3,5 mm. La fijación suele ser buena en la zona de la esponjosa, que es relativamente densa. Por razones biomecánicas deberían utilizarse tornillos bastante largos (60-90 mm). Puesto que resulta fácil reconocer la trayectoria de la cresta iliaca, la orientación correcta de los tornillos suele lograrse sin problemas. Además, el taladro oscilante de 2,5 mm se puede guiar fácilmente entre los huesos corticales interno y externo. La orientación manual también contribuye a la posición correcta del implante (a). En la fractura de altura media, la prolongación craneal de la fractura no alcanza la línea terminal. La porción lateral de la fractura se fija con uno o varios tornillos de tracción. El tornillo se introduce a través de la espina iliaca anteroinferior y se ancla en la parte supracetabular. Puesto que el nervio cutáneo femoral lateral discurre cerca del punto de entrada del tornillo, se recomienda una disección abierta hasta el hueso. En la fractura alta, este tornillo puede incrementar adicionalmente la estabilidad de la osteosíntesis (b).
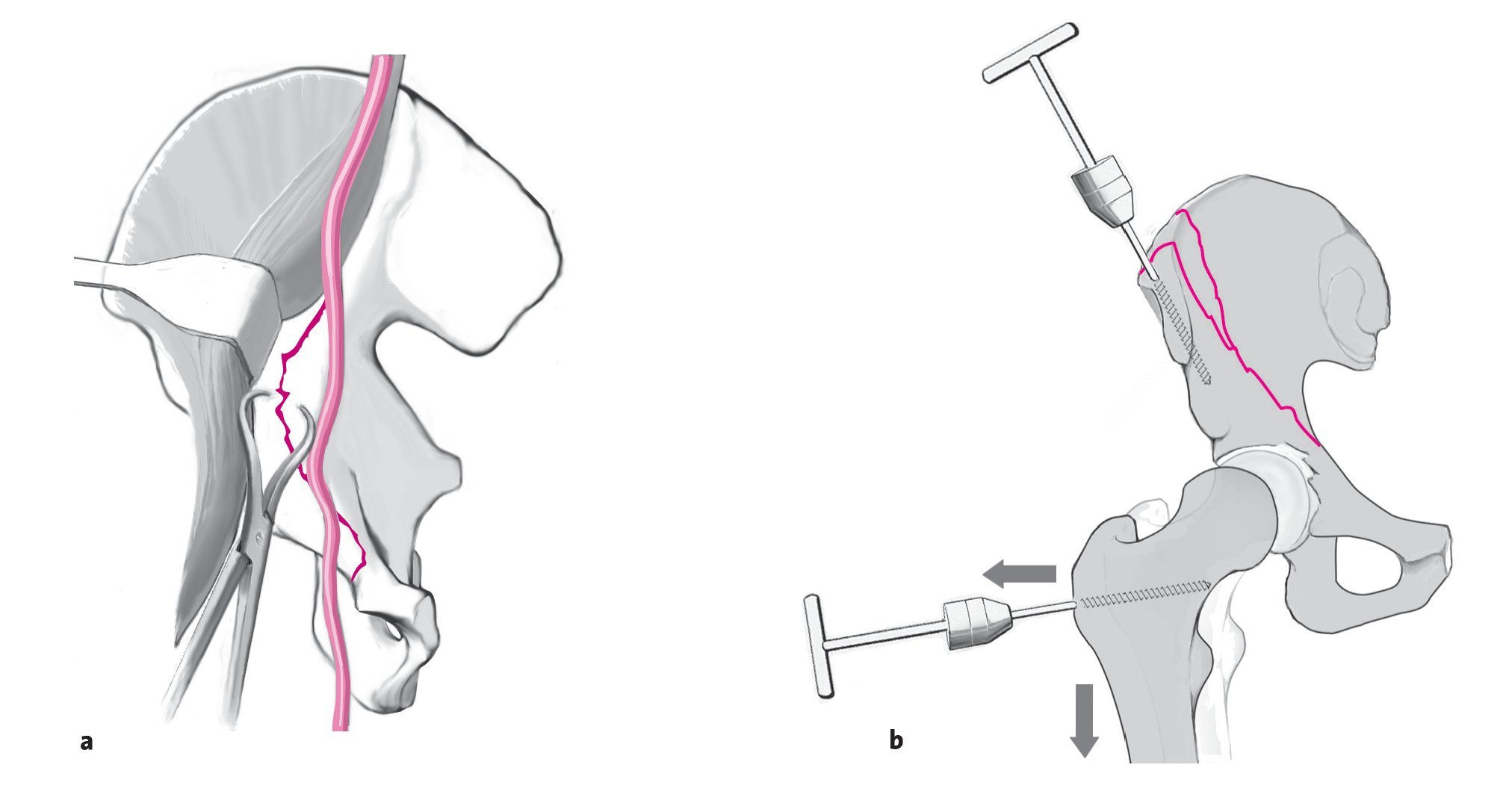
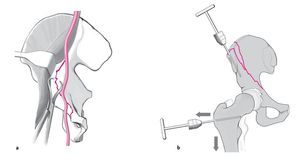
Figuras 6a y 6b. A continuación, se realiza la reducción de la fractura a la altura de la línea terminal y de la articulación. La articulación de la cadera no es visible directamente, de manera que la calidad de la reducción, especialmente en la zona de la superficie articular, sólo se podrá controlar mediante marcas anatómicas en la trayectoria de la fractura y mediante radiografías en los tres planos convencionales. En la reducción es necesario asegurarse de que la cabeza del fémur se apoya bien en la columna posterior intacta. Así, la cabeza del fémur puede servir de patrón para la reducción de la columna anterior y de la pared anterior. La reducción se efectúa a través de las ventanas primera (lateral) y segunda (central) del abordaje ilioinguinal. A la altura de la eminencia iliopectínea se coloca una pinza de reducción con puntas atravesando la fractura. Las pinzas de reducción deben colocarse con mucho cuidado para evitar daños por tracción, especialmente del haz vascular. Una compresión demasiado fuerte aumenta el riesgo de perforar la superficie ósea con las puntas de las pinzas. Previamente, se debe modelar la placa según el contorno de la línea terminal (a). La cabeza del fémur subluxada en dirección central o ventral puede suponer un obstáculo para la reducción. Por este motivo, su reducción se lleva a cabo mediante tracción manual controlada a lo largo del eje longitudinal de la pierna. Si la cabeza del fémur está subluxada en dirección central, deberá ejercerse además una tracción en sentido lateral. La mejor forma de lograrlo es manipulando directamente el fémur proximal. Por este motivo, tras efectuar una perforación de 4,5 mm, se introduce un tornillo de Schanz de 6 mm en el cuello del fémur a través de una incisión puntual y con ayuda del control radioscópico con el intensificador de imágenes. En los pacientes ancianos, un tornillo introducido en la región subtrocantérea ofrece una mayor fijación en el hueso osteoporótico. La columna anterior también se puede reducir con la ayuda de un tornillo de Schanz (b).
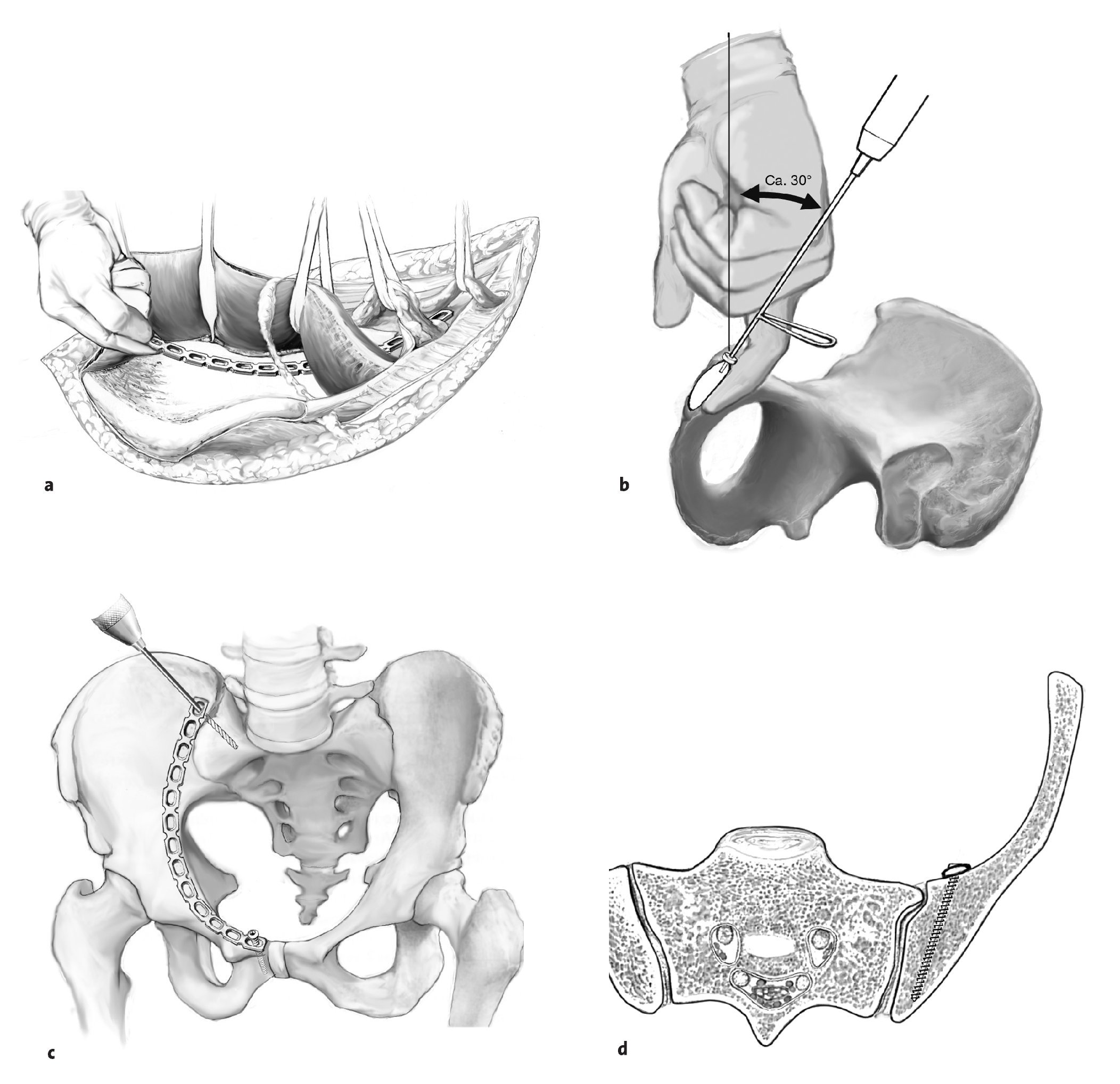
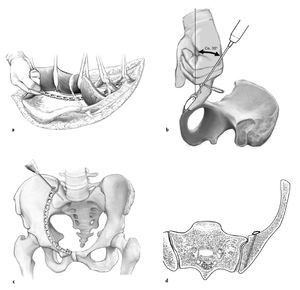
Figuras 7a a 7d. Una vez efectuada la reducción anatómica, se introduce por la primera o la tercera ventana una placa de reconstrucción curva y adaptada al contorno de la línea terminal. Para la estabilización de la fractura son suficientes los implantes de fragmentos pequeños. Sin embargo, el anclaje de los tornillos en el hueso debe tener un recorrido largo (a). La placa se ancla primero con un tornillo en la sínfisis. La dirección de perforación se determina mediante palpación de la superficie ósea detrás de la sínfisis. Para el anclaje profundo se usan habitualmente tornillos de 45-60 mm de longitud. Inicialmente, el tornillo no se aprieta del todo para poder realizar un ajuste fino de la placa en el anillo pélvico posterior (b). En el anillo pélvico posterior, la placa se fija con un tornillo en el hueso iliaco dorsal. Este tornillo discurre en paralelo a la articulación sacroiliaca. Mediante control radioscópico con el intensificador de imágenes se deberá excluir la posibilidad de una posición intraarticular del implante. Apretando progresivamente y con cuidado los tornillos en el anillo pélvico posterior y anterior, la placa se comprime contra el hueso. De este modo, el implante también coadyuva en la reducción de la columna anterior. En los huesos osteoporóticos en particular, se recomienda la colocación secuencial de los tornillos desde ventral hacia dorsal o a la inversa, para evitar que debajo de la placa se produzca una fractura adicional del fragmento desplazado (c, d).
Figura 8. A continuación, se distribuyen tornillos estratégicos en la placa. Se introducen de manera que crucen la fractura y se anclan en la columna posterior intacta. Es necesario asegurarse de que la placa se ajusta exactamente a la superficie ósea. Si la placa se encuentra separada, al apretar los tornillos se podría producir una pérdida de reducción. A la altura de la fractura deberán introducirse dos o tres tornillos como mínimo. Se colocan dos tornillos en dirección de la espina ciática. Debe tenerse en cuenta que el hueso es relativamente delgado a la altura de la lámina cuadrilátera, por lo que existe el riesgo de que se produzca una penetración intraarticular parcial o completa de los tornillos. Por último, se introduce al menos un tornillo más en la sínfisis y otro en el anillo pélvico posterior para lograr una fijación segura y estable de la placa alrededor de la zona de fractura.
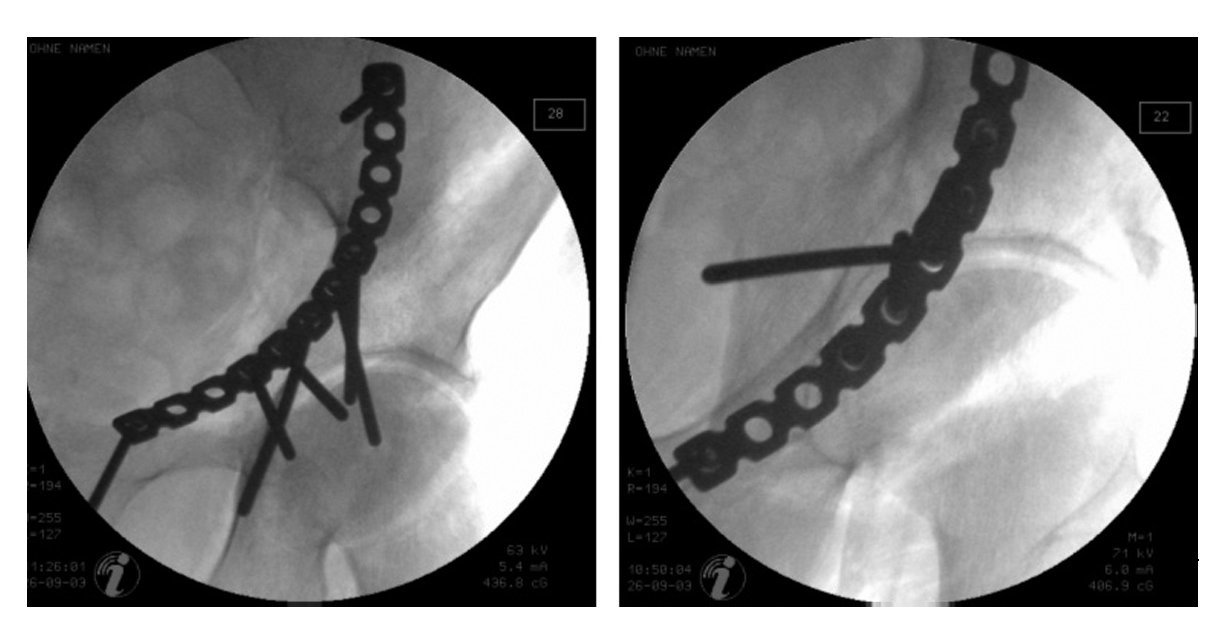
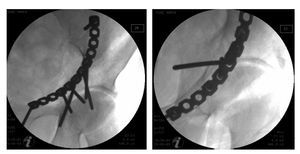
Figura 9. Un bloqueo o una limitación de la movilidad de la articulación de la cadera, así como sonidos de roce al mover la cadera, son indicios claros de una posición intraarticular de los tornillos. La posición del implante también deberá comprobarse mediante un control radioscópico con el intensificador de imágenes. La proyección alar y la obturatriz se ajustarán de forma que el tornillo se proyecte claramente en dirección extraarticular. El ajuste de la dirección de la trayectoria de los rayos en paralelo al eje del tornillo (el tornillo se proyecta en forma de círculo) permite la evaluación segura de la posición del implante. Si se encuentra una proyección en la que el tornillo se localiza con seguridad en posición extraarticular, esta proyección será suficiente para excluir una penetración intraarticular. Los tornillos que estén en posición intraarticular, pero también aquellos que no se encuentren claramente en posición extraarticular, se deberán retirar o colocar de nuevo para evitar una destrucción irreversible de la cabeza del fémur en el postoperatorio temprano. En este control radioscópico, la posición de dos tornillos es más bien intraarticular que extraarticular.
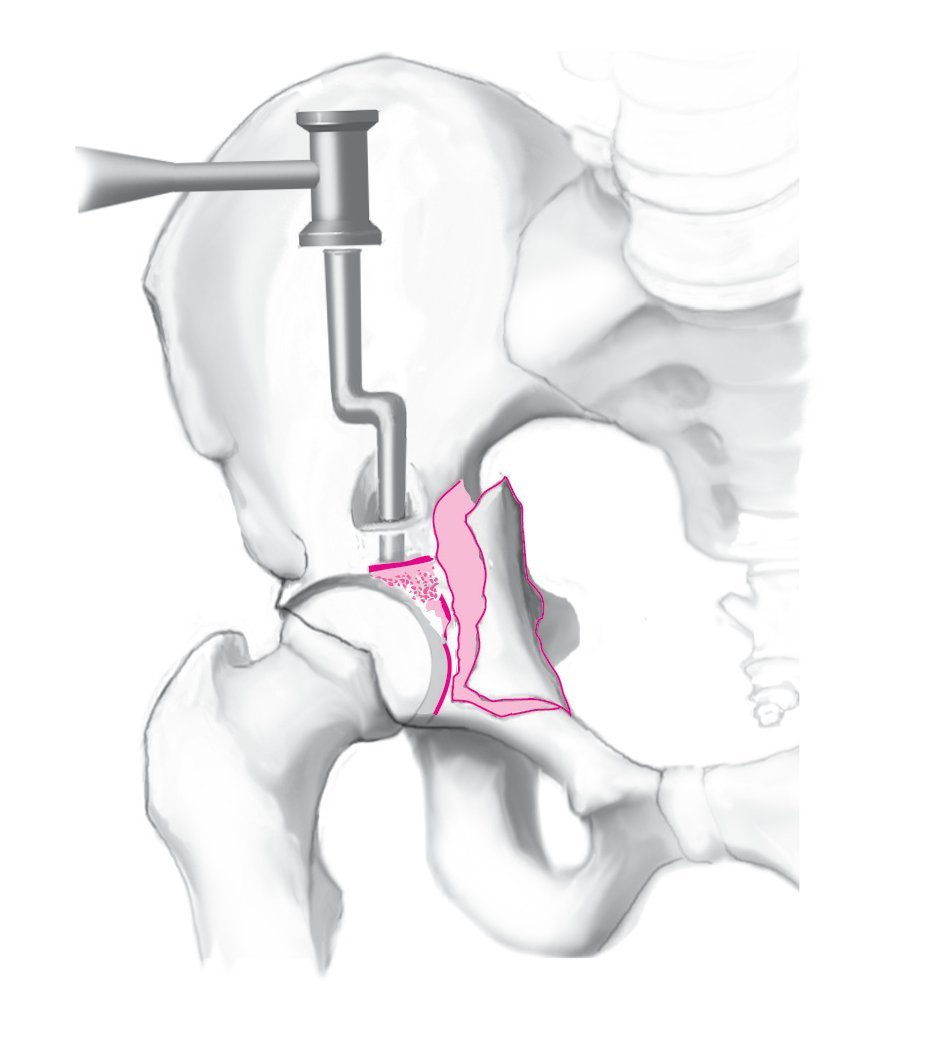
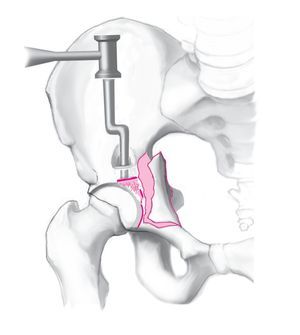
Figura 10. Los hundimientos de la superficie articular en la columna anterior y en la pared anterior son difíciles de corregir, puesto que la articulación no es directamente visible a través del abordaje ilioinguinal. La zona hundida debe localizarse exactamente mediante un control radioscópico con el intensificador de imágenes. Con un escoplo pequeño, se abre una pequeña ventana ósea en la zona supraacetabular del fragmento de la columna anterior, a través de la cual se reduce el fragmento hundido. La cabeza del fémur reducida sirve de patrón para la reducción de la superficie articular acetabular. En la mayoría de los casos, después de la reducción queda un defecto óseo en la superficie articular que debería rellenarse con espongiosa del trocánter mayor ipsolateral.
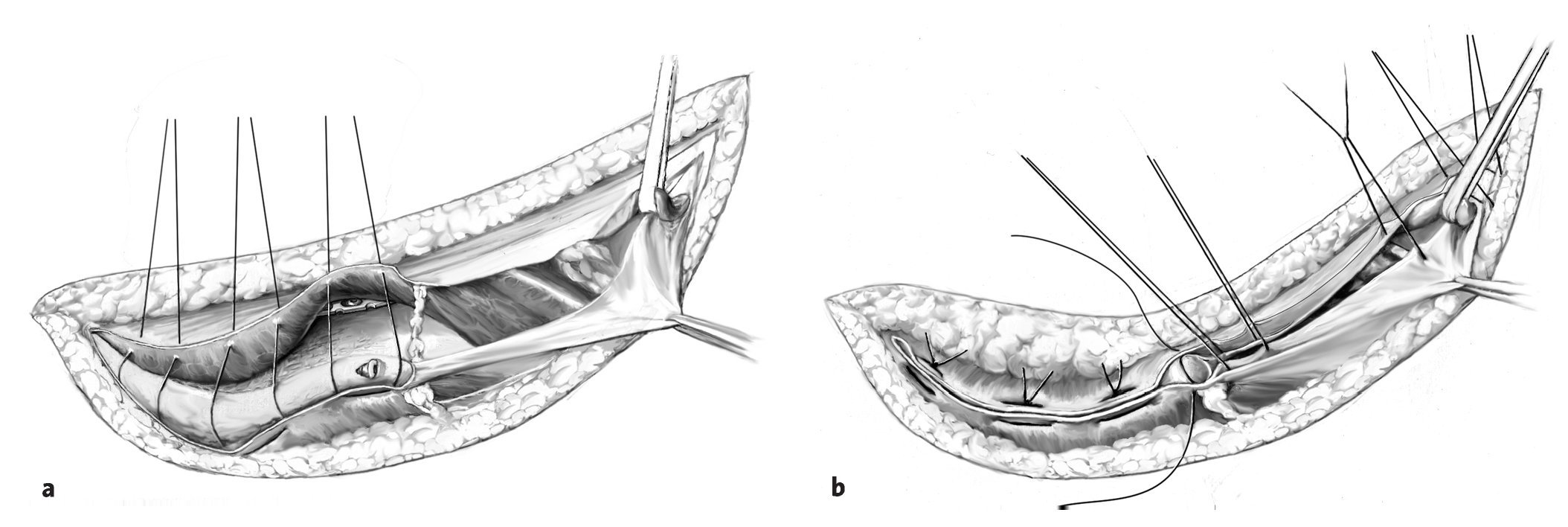
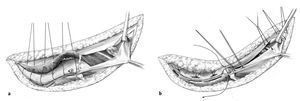
Figuras 11a y 11b. Cierre cuidadoso de la herida una vez terminada la osteosíntesis10. Después del desbridamiento de todo el tejido traumatizado, la herida se lava abundantemente a través de las diferentes ventanas de trabajo. En todas las ventanas se colocan drenajes de Redon. Reinserción minuciosa de la musculatura de la pared abdominal en la cresta iliaca (a). Si la calidad del tejido es reducida, se puede realizar un anclaje transóseo estable de la fascia a la altura de la espina iliaca anterosuperior. Una sutura cuidadosa y adaptable de la fascia transversal y del ligamento inguinal dividido longitudinalmente evita una hernia quirúrgica (b). También deberían corregirse las hernias inguinales preexistentes. No se deben suturar el nervio cutáneo femoral lateral ni el nervio ilioinguinal. Colocación de un drenaje de Redon subcutáneo y sutura cutánea.
Particularidades
Para la reducción puede utilizarse también una mesa ortopédica de Judet. La ventaja de esta mesa reside en que durante la reducción y la osteosíntesis se puede ejercer una tracción constante sobre la pierna. Si se utiliza una mesa de tracción debe ser posible, a pesar de la cobertura, la flexión de la pierna para que el músculo psoasiliaco esté relajado.
Tratamiento postoperatorio
Control de la circulación sanguínea de la extremidad mediante observación de la temperatura, el color y el pulso capilar para excluir una obstrucción arterial o venosa en el lado operado.
Radiografías de control postoperatorias para documentar la reducción y la posición del implante (exclusión de penetración intraarticular de los tornillos).
Se efectuará una TC postoperatoria si las radiografías convencionales no permiten excluir con seguridad la penetración intraarticular de los tornillos. Este examen también permite evaluar con precisión la congruencia de la superficie articular. La TC postoperatoria resulta especialmente útil en fracturas con hundimiento de la superficie articular para valorar la calidad de la reconstrucción.
A partir del primer día postoperatorio se realizarán ejercicios de movilidad activos y pasivos de la articulación de la cadera con flexión hasta 90º.
Tromboprofilaxis (riesgo alto), que se iniciará antes de la intervención y se continuará hasta la carga total.
Movilización en descarga o deambulación con una carga de 15 kg al apoyar la pierna afectada durante 12 semanas.
La carga se incrementará progresivamente a lo largo de 4-6 semanas.
Radiografías de control al cabo de 2, 6 y 12 semanas, así como después de 6, 12 y 24 meses.
Errores, riesgos y complicaciones
Posición intraarticular de los tornillos, con el resultado de erosión y destrucción de la cabeza del fémur (debe distinguirse de la necrosis avascular de la cabeza del fémur): si se detecta pronto la penetración intraarticular, se procederá a retirar o recolocar el tornillo. Si la destrucción de la cabeza del fémur está muy avanzada, la única opción es la prótesis articular.
Persistencia de la incongruencia de la superficie articular: dependiendo de la morfología de la fractura y de la edad y las expectativas del paciente, se realizará una cirugía de revisión y una nueva osteosíntesis.
Lesión por tracción del nervio cutáneo femoral lateral, con el resultado de una sensación de entumecimiento en el muslo anterolateral (frecuente): se recomienda esperar.
Lesión de la arteria/vena femoral en la zona del abordaje: control clínico intra y postoperatorio imprescindible.
Artrosis postraumática de la articulación de la cadera: sustitución de la articulación mediante una endoprótesis total.
Resultados
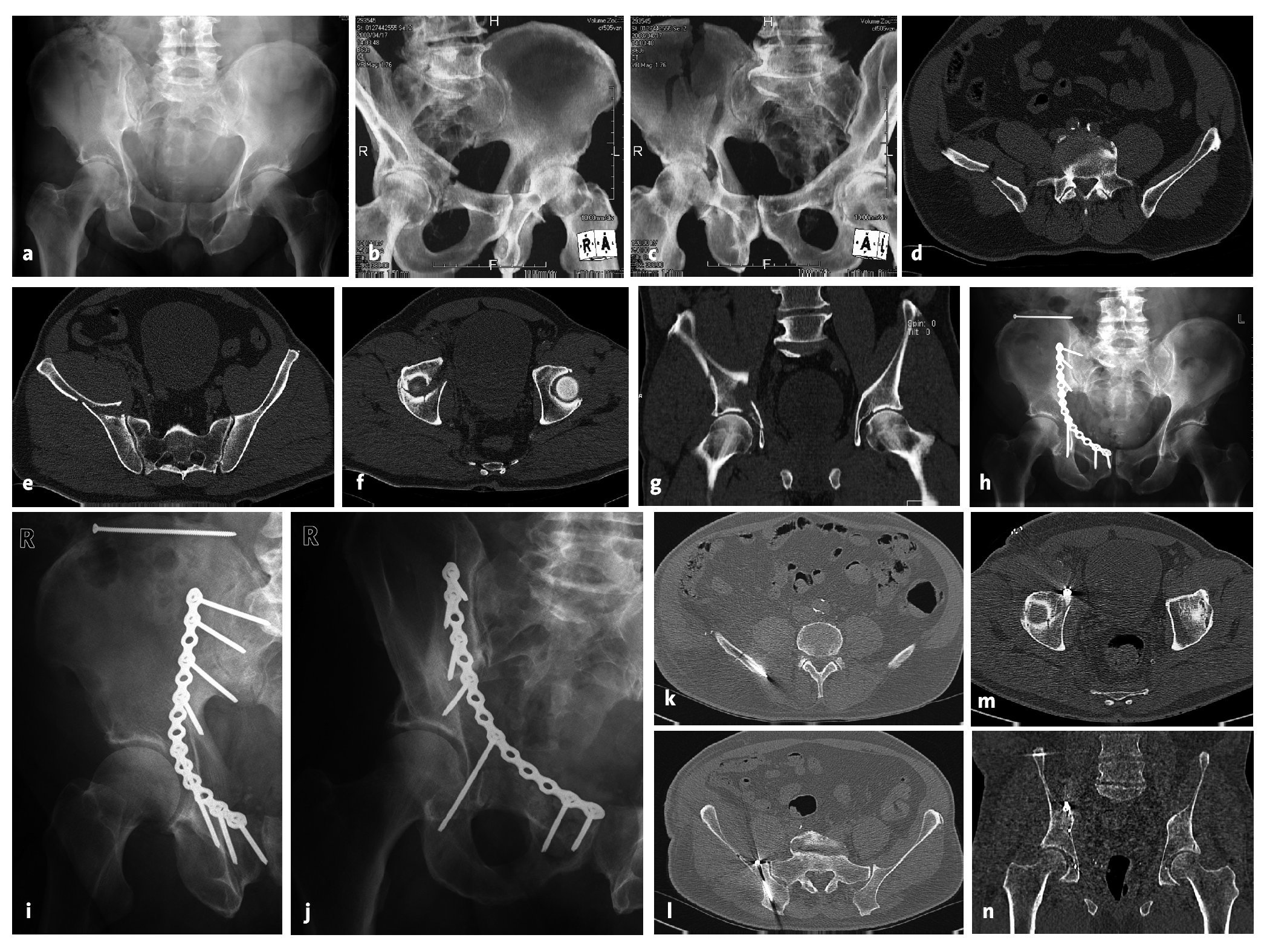
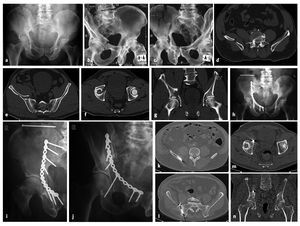
En nuestra serie, once pacientes con fracturas de la columna anterior tratados quirúrgicamente en el periodo de 1999 a 2005 se reexploraron clínica y radiológicamente después de un periodo medio de 4 años (figuras 12a a 12n). Se trataba de diez hombres y una mujer. La edad media en el momento del accidente era de 45,5 años. Las causas de las lesiones fueron caídas desde gran altura (n = 6) o accidentes de tráfico (n = 5). Seis de los pacientes presentaban lesiones concomitantes importantes, con una puntuación media del índice de gravedad en el traumatismo de 20 puntos. Sólo dos de los pacientes ingresaron en nuestra clínica de forma primaria. Los otros nueve pacientes fueron trasladados desde otras clínicas. El tiempo transcurrido entre el accidente y la intervención quirúrgica fue de 1-11 días, con una media de 4 días. El tratamiento quirúrgico se efectuó sin excepciones mediante un abordaje ilioinguinal. La duración media de la intervención fue de 122 min (entre 70 y 180 min). Los once pacientes estuvieron encamados durante un tiempo medio de 16 días. En tres de los once pacientes surgieron complicaciones postoperatorias. Dos de los once pacientes se quejaron de una sensación de entumecimiento en la región inervada por el nervio cutáneo femoral lateral. Un paciente tuvo que ser sometido a una cirugía de revisión debido a hematomas severos. Cuando se efectuó el examen de seguimiento, dos pacientes habían sido sometidos a una artroplastia total de cadera debido a una coxartrosis postraumática avanzada. El implante de la endoprótesis se realizó 12 y 18 meses después de la osteosíntesis, respectivamente.
Figuras 12a a 12n. a-c) Fractura de la columna anterior del acetábulo derecho en un hombre de 67 años de edad tras caerse de una escalera. d-g) Las imágenes de TC muestran el desplazamiento de la columna anterior a la altura de la zona de carga máxima. La fractura se extiende por la pala iliaca derecha hasta la cresta iliaca. h-j) Reducción de la fractura mediante el abordaje ilioinguinal. Osteosíntesis con una placa de reconstrucción de fragmentos pequeños a la altura de la línea terminal. Estabilización adicional de la pala iliaca con un tornillo debajo de la cresta iliaca. k-n) Las imágenes de TC postoperatorias confirman la reconstrucción sin escalones y la posición correcta del implante.
Excluyendo a estos dos pacientes con endoprótesis total de cadera, la puntuación media en la escala de Merled'Aubigne cuatro años después de la osteosíntesis alcanzó 15,9 de 18 puntos. Seis de estos nueve pacientes no presentaban dolores en el momento del examen de seguimiento.
En total, el tratamiento quirúrgico de las fracturas del acetábulo arroja un resultado funcional de bueno a excelente en el 73-85% de los pacientes3,6,7,9,11,12. Cuanto mejor se realice la reconstrucción, mejor será también el resultado funcional previsible8. En el seguimiento de 119 fracturas acetabulares tratadas mediante un abordaje ilioinguinal, Matta documentó que en el 74% de los casos se había conseguido una reconstrucción anatómica7.
Existen muy pocas series con resultados bien documentados del tratamiento quirúrgico de las fracturas de la pared y columna anteriores, lo cual se explica por la baja incidencia de estas lesiones.
Letournel6 obtuvo un resultado funcional excelente en doce de dieciséis (75%) fracturas de la columna anterior. Entre las fracturas simples, las fracturas de la pared anterior obtuvieron el peor resultado. Sólo seis de nueve pacientes presentaron un resultado excelente en el examen de seguimiento. Letournel lo justificó con el argumento de que las fracturas de la pared anterior se producían sobre todo en pacientes ancianos con osteoporosis.
Correspondencia
PD Dr. Martin H. Hessmann
Clínica de Ortopedia y Cirugía Traumática Clínica de Fulda
Pacelliallee 4
36043 Fulda (Alemania)
Tel.: (+49/661) 84-5841; fax: -5843
Correo electrónico: uo@klinikum-fulda.de