Notas preliminares
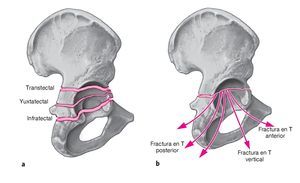
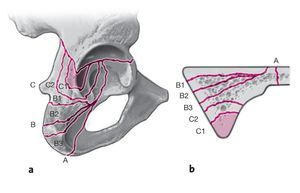
La fractura acetabular en T representa alrededor del 3-12% de las fracturas del acetábulo. Se define como una fractura transversal del acetábulo en combinación con una fractura vertical que separa la columna anterior de la posterior. Aunque la fractura en T compromete ambas columnas, se diferencia por definición de la fractura de ambas columnas en que una parte de la superficie articular del acetábulo todavía permanece unida de forma estable con el anillo pélvico iliaco. Según la altura de la línea de fractura transversal, se distinguen fracturas transtectales (aproximadamente 27%), yuxtatectales (aproximadamente 45%) e infratectales (aproximadamente 28%) (fig. 1a). La fractura vertical (fig. 1b) discurre en la mayoría de los casos a través del agujero obturador (aproximadamente 62%) y raras veces anteriormente a través de la rama inferior del pubis (aproximadamente 18%) o posteriormente a través de la tuberosidad isquiática (aproximadamente 20%). Esta porción vertical también puede ser una fractura incompleta.
Figuras 1a y 1b. a) Clasificación de la componente transversal de la fractura acetabular en T. La fractura transtectal discurre a través de la facies lunar del techo acetabular. La fractura yuxtatectal atraviesa la porción craneal de la fosa acetabular. La fractura infratectal divide la porción inferior de las astas anterior y posterior. b) Según la orientación del trazo principal de la T, se distinguen tres tipos de fracturas en T: anterior, vertical y posterior. Estas fracturas también pueden ser incompletas.
En la radiografía de conjunto convencional de la pelvis (figs. 2a a 2c) se aprecia una interrupción de la línea ilioisquiática e iliopectínea, así como del contorno del agujero obturador, salvo cuando el trazo principal de la T discurre en posterior a través de la tuberosidad isquiática. Si la línea de fractura vertical no puede identificarse con seguridad mediante una radiografía convencional, resultan útiles los siguientes signos indirectos: 1) solapamiento de los fragmentos inferiores de ambas columnas en la proyección anteroposterior; 2) desviación de la lágrima de Köhler en relación con la línea ilioisquiática, y 3) solapamiento cruzado de ambas columnas en la radiografía alar (fig. 2c). En la tomografía computarizada, la línea de fractura de la componente transversal discurre en las capas axiales típicamente en dirección anteroposterior (fig. 2d).
Figuras 2a a 2d. a) Estudio radiológico de una fractura acetabular en T en una mujer de 33 años. Las líneas ilioisquiática e iliopectínea están interrumpidas. b) Proyección obturatriz: el trazo vertical de la T discurre a través del agujero obturador. c) En la proyección alar se insinúa el cruce entre las columnas anterior y posterior. d) En la tomografía axial computarizada, la componente transversal discurre en dirección anteroposterior.
La fractura en T posterior debe distinguirse de una fractura transversal con compromiso de la pared posterior mediante un diagnóstico diferencial. La diferencia reside en que las fracturas de la pared posterior no llegan hasta la lámina cuadrilátera o la fosa acetabular, y la rama inferior del pubis permanece intacta (figs. 3a y 3b).
Figuras 3a y 3b. Diagnóstico diferencial entre una fractura en T posterior y una fractura acetabular transversal con compromiso de la pared posterior (izquierda: esquema tridimensional; derecha: representación bidimensional según un corte tomográfico axial). a) Fractura en T posterior con orientación relativamente vertical. b) Fractura en T posterior. (Posición C: fractura acetabular transversal con compromiso de la pared posterior).
Las fracturas acetabulares en T normalmente se deben a un traumatismo de alta energía, por lo que suelen ir asociadas a una luxación central de la cabeza del fémur. La lesión cartilaginosa que se produce con frecuencia y la difícil reconstrucción quirúrgica de la articulación contribuyen a que las fracturas acetabulares en T presenten el peor pronóstico de todas las fracturas del acetábulo. Para minimizar las lesiones postraumáticas secundarias, en las fracturas muy desplazadas debería aplicarse una tracción (tracción de tejidos blandos o tracción supracondílea) hasta que se lleve a cabo el tratamiento definitivo.
El problema del tratamiento de la fractura reside en que la columna anterior está completamente separada de la posterior. La dificultad técnica radica en lograr una reducción de la columna anterior a través de un abordaje posterior o una reducción de la columna posterior a través de un abordaje anterior. En la bibliografía clásica se usa para ello un abordaje de Kocher-Langenbeck, un abordaje ilioinguinal, una combinación de ambos o un abordaje iliofemoral ampliado. En este artículo describimos dos modificaciones de los abordajes clásicos para la osteosíntesis de las fracturas acetabulares en T con preservación del tejido blando: la luxación quirúrgica de la cadera y el abordaje de Stoppa. En caso necesario, también pueden combinarse ambos abordajes.
La luxación quirúrgica de la cadera como abordaje de elección fue descrita en 2001 por Ganz et al2 y recopilada por primera vez en una publicación por Siebenrock et al para el tratamiento de las fracturas del acetábulo7. Esta técnica permite realizar sin riesgos la luxación de la cabeza del fémur con una visualización intrarticular completa, así como un abordaje adicional del acetábulo anterior, lo cual no es posible con el abordaje de Kocher-Langenbeck convencional. Para algunas indicaciones especiales también puede realizarse el abordaje intrapélvico mediante el abordaje de Stoppa, descrito por primera vez en 1994 por Cole y Bolhofner1.
Principios quirúrgicos y objetivos
Reducción anatómica de los fragmentos articulares del acetábulo y estabilización con tornillos (de tracción) y placas mediante un abordaje posterior con luxación quirúrgica de la cadera o mediante un abordaje anterior (abordaje de Stoppa). La elección del tipo de abordaje depende del grado de desplazamiento de las columnas: la luxación quirúrgica de la cadera se realiza en el caso de un desplazamiento importante de la columna posterior, mientras que el abordaje de Stoppa está indicado en el caso de un desplazamiento importante de la columna anterior (fig. 4).
Figura 4. La elección del tipo de abordaje se efectúa según la magnitud del desplazamiento. Un desplazamiento predominante de la columna anterior (flecha) con una fractura que se abre en dirección ventral requiere generalmente un abordaje de Stoppa ventral. Para un desplazamiento predominante de la columna posterior con una fractura que se abre en dirección dorsal (flechas) se recomienda un abordaje mediante luxación quirúrgica de la cadera.
Ventajas
Luxación quirúrgica de la cadera
Abordaje intermuscular poco invasivo.
Visualización intrarticular directa de toda la superficie articular acetabular y femoral.
Abordaje de toda la columna dorsal y de la porción craneal del acetábulo.
Abordaje adicional de la pared anterior y de la columna anterior.
Posibilidad de fijar de nuevo el rodete.
Posibilidad de tratar lesiones de la cabeza del fémur.
Posibilidad de realizar una reducción anatómica en caso de existir también impactación de un fragmento del domo.
Posibilidad de implantar una prótesis de cadera primaria mediante el mismo abordaje.
Exclusión visual directa de una torsión intrarticular.
Abordaje de Stoppa
Rehabilitación rápida.
La preparación quirúrgica del abordaje es relativamente sencilla y segura.
Menos invasivo que el abordaje ilioinguinal clásico o el abordaje iliofemoral ampliado.
El cierre de la herida es sencillo.
Tendencia muy reducida a desarrollar osificaciones heterotópicas.
No hay riesgo de dañar el nervio ciático o el nervio cutáneo femoral lateral.
El riesgo de dañar los grandes vasos iliacos es bajo.
Puede ampliarse en el sentido de un abordaje ilioinguinal completo.
Poca pérdida de sangre.
Desventajas
Luxación quirúrgica de la cadera
Sólo es posible realizar una reducción limitada de la columna anterior.
Es necesario practicar una osteotomía del trocánter.
Existe un riesgo mínimo de necrosis avascular de la cabeza del fémur.
Abordaje de Stoppa
La osteosíntesis puede resultar difícil.
Sólo es posible realizar una reducción limitada de la columna posterior.
No es posible la objetivación del daño intrarticular.
No es posible realizar el implante simultáneo de una prótesis primaria mediante el mismo abordaje.
Indicaciones
Luxación quirúrgica de la cadera
El desplazamiento de la columna posterior es mayor que el de la anterior, con fractura transversal abierta en dirección posterior (fig. 4).
Desplazamiento mínimo de la columna anterior; es posible estabilizar la columna anterior con tornillos de tracción.
El abordaje posterior con luxación quirúrgica de la articulación de la cadera para la reducción anatómica deberá considerarse preferentemente cuanto más desplazada esté la componente transversal de la fractura en T en dirección craneal.
Abordaje de Stoppa
Desplazamiento mínimo de la columna posterior.
El desplazamiento de la columna anterior es mayor que el de la posterior, con fractura transversal abierta en dirección anterior (fig. 4).
Contraindicaciones
Luxación quirúrgica de la cadera
Columna anterior muy desplazada.
Abordaje de Stoppa
Problemas abdominales, especialmente del ilion o lesiones concomitantes.
Antigüedad de la fractura > 15 días.
Línea de fractura transtectal: en este caso, el abordaje de elección es una luxación quirúrgica de la cadera para garantizar una visualización directa de la reducción de la zona de carga máxima.
Sonda suprapúbica.
Información para el paciente
Riesgos generales
Trombosis, embolia, infección de la herida, hematoma.
Si la pérdida de sangre es importante, se realizará una transfusión sanguínea.
Desarrollo de una coxartrosis postraumática: las fracturas en T presentan el peor pronóstico de todas las fracturas del acetábulo.
Puede ser necesario realizar dos abordajes quirúrgicos. Las fracturas que requieran ser tratadas mediante dos abordajes deberían intervenirse en un solo tiempo, ya que existe la posibilidad de que el material de osteosíntesis de la columna reconstruida en primer lugar obstaculice la reducción anatómica de la segunda columna.
Dependiendo de la extensión del daño intrarticular visible, puede ser necesario implantar una prótesis de cadera primaria.
Luxación quirúrgica de la cadera
Neurapraxia del nervio ciático.
Pseudoartrosis del trocánter.
Osificaciones heterotópicas.
Deformidad trocantérea del tejido subcutáneo.
Existe un riesgo mínimo de una necrosis iatrogénica de la cabeza del fémur.
Abordaje de Stoppa
Lesión del peritoneo o de la vejiga urinaria.
Neurapraxia del nervio obturador.
Desarrollo de una hernia inguinal.
Tratamiento postoperatorio
Movilización postoperatoria precoz con férula de movilización pasiva para evitar adherencias intrarticulares.
Duración de la hospitalización: aproximadamente 5-10 días (en monotraumatismos).
Carga parcial de 5 a 10 kg sobre la extremidad afectada durante ocho semanas, utilizando dos muletas y tromboprofilaxis.
Flexión máxima de 90º.
Después de la luxación quirúrgica de la cadera no deberá realizarse abducción activa, aducción pasiva ni cruzamiento de piernas durante las primeras seis a ocho semanas postoperatorias.
Reanudación de la actividad laboral transcurridos de dos a cuatro meses, dependiendo del grado de actividad.
El resultado definitivo está directamente relacionado con la extensión de la lesión traumática intrarticular y la precisión de la reconstrucción anatómica.
Preparación de la intervención
Radiografías convencionales: radiografía de conjunto anteroposterior de la cadera, radiografías alar y obturatriz. La imagen del lado contrario sano puede resultar muy útil como comparación.
Tomografía computarizada preoperatoria con reconstrucciones tridimensionales.
Planificación preoperatoria cuidadosa del abordaje, de las técnicas de reducción y de la osteosíntesis siguiente.
Sonda vesical permanente.
Rasurado del campo quirúrgico.
Profilaxis antibiótica perioperatoria con cefuroxima (3 ´ 1 g i.v./día) durante dos días postoperatorios.
Instrumental e implantes
Bandeja para instrumental de cirugía ósea, abdominal y de tejidos blandos.
Sierra oscilante.
Mesa quirúrgica eventualmente permeable a rayos X.
Amplificador de imagen o equipo de radiografía intraoperatoria.
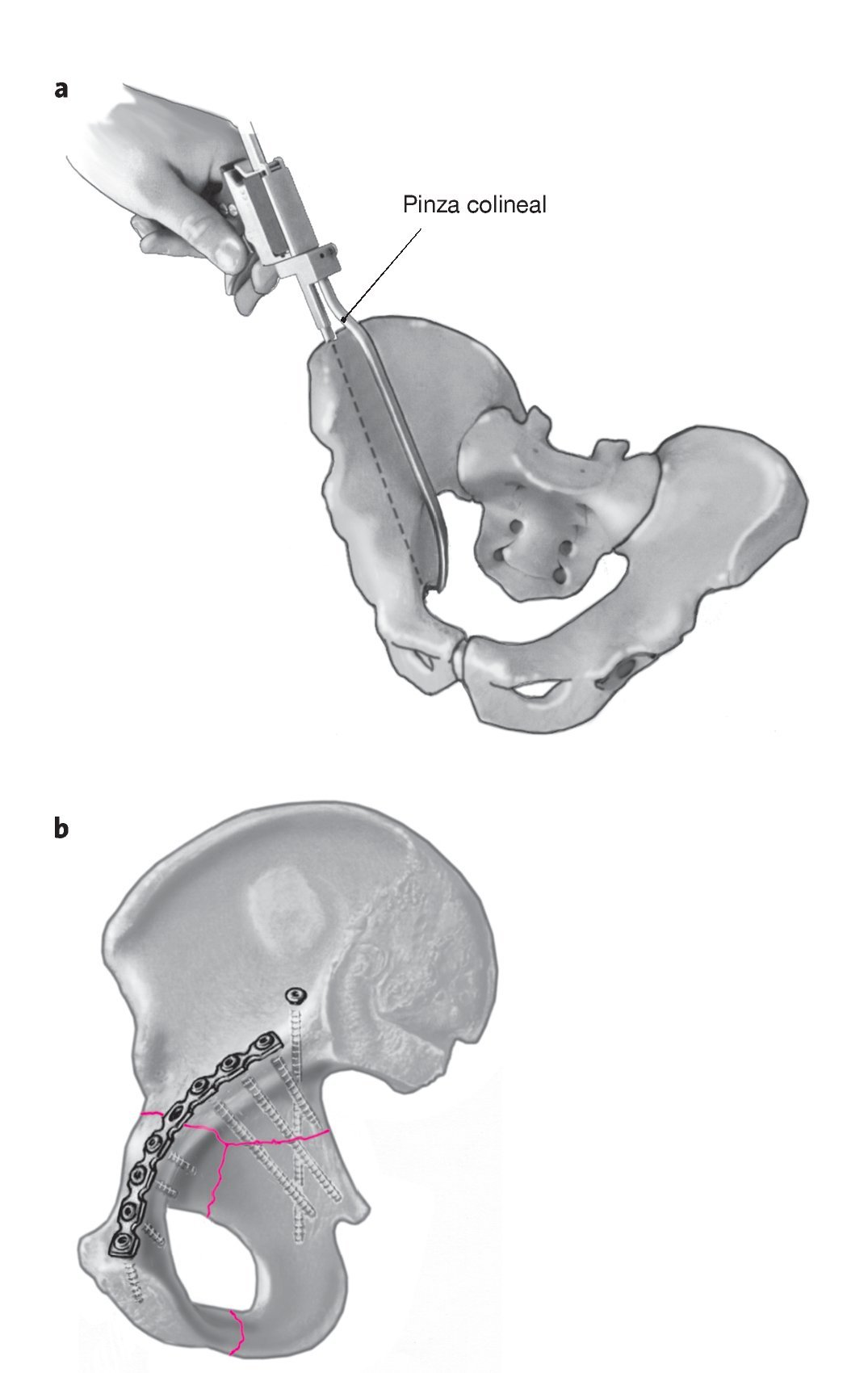
Instrumental básico y para reducción de la cadera, pinza de reducción colineal (Synthes GmbH, Eimattstrasse 3, 4436 Oberdorf, Suiza).
Adicional o alternativamente: sistema pélvico Matta (Stryker Osteonics SA, C.P. 916, 5 Ch. des Aulx, 1212 Grand-Lancy I, Suiza).
En la mayoría de los casos son suficientes los implantes de pequeños fragmentos con tornillos corticales autoperforantes de 3,5 mm para la fijación. No se suelen necesitar tornillos corticales de 4,5 mm ni implantes de pequeños fragmentos.
Anestesia y posición del paciente
Luxación quirúrgica de la cadera
Anestesia general con buena relajación intraoperatoria.
Decúbito lateral.
Abordaje de Stoppa
Anestesia general con buena relajación intraoperatoria.
Decúbito supino.
Técnica quirúrgica
Figuras 5 a 27
Reducción abierta y osteosíntesis mediante luxación quirúrgica de la cadera (figs. 5 a 18)
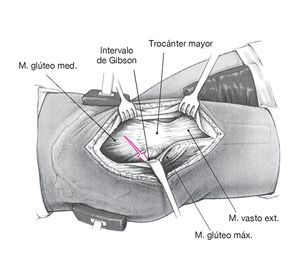
Figura 5. Se cubre toda la pierna de forma estéril, permitiendo su movilidad. El cirujano se sitúa en posición dorsal respecto al paciente. La incisión principal discurre lateralmente en línea recta y centrada sobre el trocánter mayor y mide unos 20 cm.
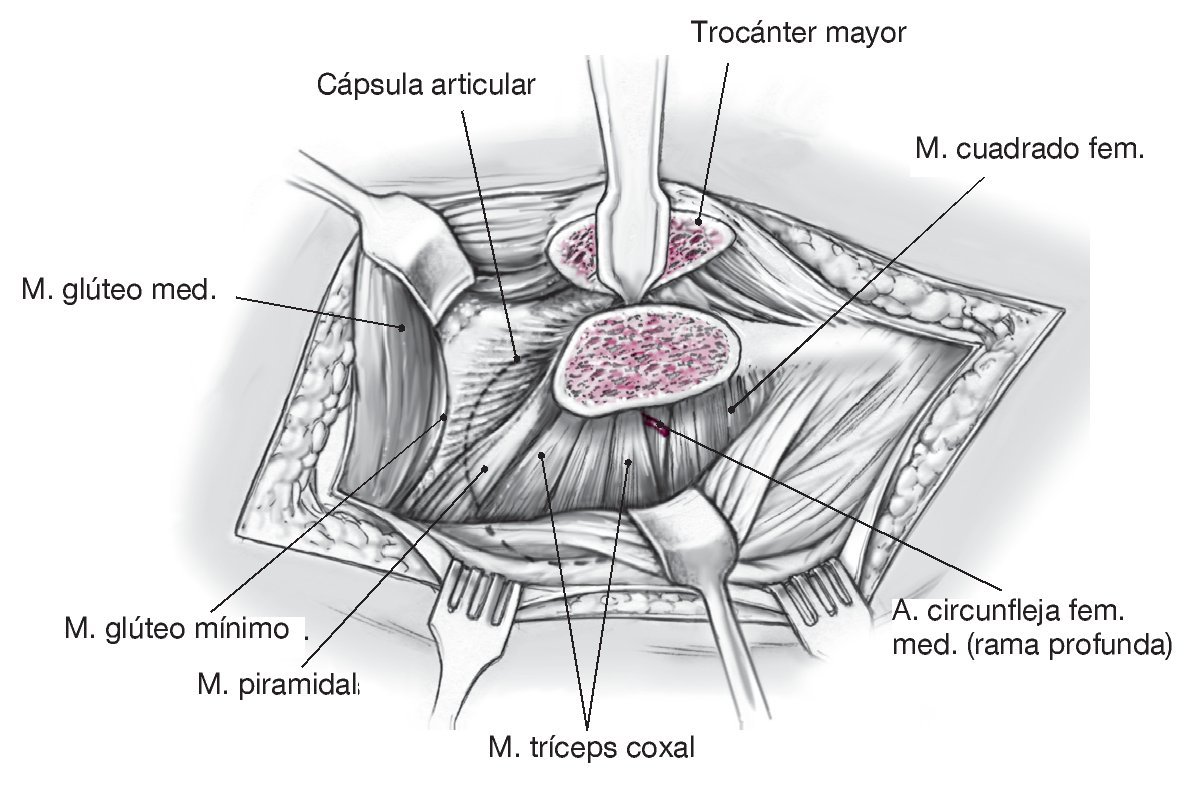
Figura 6. En el lado proximal se localiza y se divide el intervalo de Gibson entre los músculos glúteos medio y máximo. Como marca anatómica sirven los vasos perforantes que discurren entre estos dos músculos. Los vasos perforantes se preparan de manera que discurran en una capa fascicular sobre la cara interior del músculo glúteo máximo. En el lado distal se practica una incisión longitudinal de la fascia lata y, tras incidir la bolsa trocantérea, se localiza la porción posterior del músculo glúteo medio y del músculo vasto externo con la pierna en rotación interna. El músculo vasto externo se incide en su borde dorsal y se levanta.
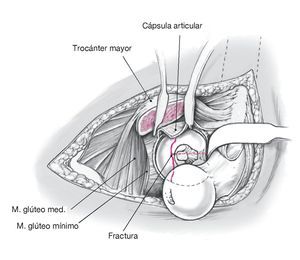
Figura 7. A continuación, se visualiza una rama trocantérea constante de la arteria circunfleja femoral medial, que discurre en el lado craneal del músculo cuadrado femoral y en el lado caudal del músculo tríceps coxal. Después, se practica una osteotomía recta o en Z del trocánter mayor con la sierra oscilante. Para evitar una osteotomía demasiado medial y, por consiguiente, una lesión de la arteria circunfleja femoral medial (arteria principal que irriga la cabeza del fémur), se conserva inicialmente una pequeña tira de la porción tendinosa dorsal del músculo glúteo medio en el fémur proximal (flecha). El objetivo distal de la osteotomía se encuentra en el lado mediocaudal del tubérculo innominado. A continuación, se fractura la última porción del hueso cortical de forma controlada con escoplos rectos. Con ello se crean referencias idóneas para la refijación anatómica ulterior. Después de la osteotomía se realiza la sección aguda de las fibras conservadas del músculo glúteo medio, de manera que el fragmento trocantéreo se pueda desplazar en dirección ventral.
Figura 8. La rama profunda de la arteria circunfleja femoral medial está protegida por los rotadores externos cortos. El medallón trocantéreo se moviliza en dirección ventral liberando los músculos glúteo mínimo y vasto externo de la cápsula subyacente y del hueso. Desde la dirección dorsal aparece primero el músculo piramidal y, a continuación, el músculo glúteo mínimo.
Figura 9. A través del intervalo entre el músculo glúteo mínimo y el músculo piramidal se prepara la cápsula articular.
Figura 10. La flexión y rotación externa de la pierna facilitan la preparación de la cápsula articular ventral.
Figura 11. Se realiza una capsulotomía en Z.
Figura 12. Por rotación externa, aducción y flexión, y una vez seccionado el ligamento capsular femoral con unas tijeras curvas, se puede luxar la cabeza del fémur con la ayuda de un separador de gancho.
Figura 13. Para la presentación de la articulación se suele colocar un separador sobre la columna anterior y se retrae el calcar femoral mediante otro separador en la incisura acetabular. El abordaje permite la inspección completa de la configuración intrarticular de la fractura, así como la cuantificación del daño en el cartílago y el rodete.
Figura 14. Imagen intraoperatoria en la cadera luxada (misma paciente que en la figura 2). Vista sobre la fractura en T transtectal vertical.
Figuras 15a a 15f. En primer lugar, se reduce la columna posterior. La movilización de los fragmentos se lleva a cabo mediante palancas con un periostótomo elevador o mediante un distractor óseo, que se introducen en el área de fractura (a). Se retiran los fragmentos o restos intrarticulares y se efectúa un curetaje cuidadoso de las áreas de fractura. Dependiendo de la configuración de la fractura, se reduce la columna posterior con tracción axial en la pierna, pinzas Weber (b, c) o pinzas de reducción de Matta. Un defecto de rotación de la columna posterior se puede corregir indirectamente mediante un tornillo de Schanz en la tuberosidad isquiática (d). La compresión de la fractura se puede realizar mediante dos tornillos, que se pueden anclar en los lados craneal y caudal de la cavidad articular y manipular con una pinza de Faraboeuf (e). También se pueden utilizar las pinzas de Jungbluth, que están fijadas a los tornillos anclados, para ejercer una torsión y, si es preciso, una distracción (f). La reducción es el paso decisivo de la intervención y la condición previa para una fijación correcta.
Figura 16. La columna posterior se puede fijar con tornillos de tracción y una placa de neutralización o directamente a través de una placa de reconstrucción curva. La columna anterior se reduce directamente con un separador de gancho o mediante manipulación con un separador de Hohmann. Los separadores se colocan sobre el borde acetabular anterior. Con una placa de reconstrucción que no esté totalmente perfilada se puede lograr una compresión adicional de los fragmentos.
Figura 17. Un tornillo de tracción o de ajuste introducido desde el lado craneodorsal en la columna anterior en dirección a la rama del pubis fija esta parte de la fractura. Mediante la inspección visual se puede excluir una perforación intrarticular.
Figura 18. Los tornillos para la fijación de la columna posterior no deben obstaculizar la reducción de la columna anterior. Después de la reducción y estabilización se cierra la herida por planos. La cápsula articular se sutura con un hilo absorbible. A continuación, se vuelve a fijar el medallón trocantéreo con dos tornillos corticales de 3,5 mm, y el tracto iliotibial se cierra con un cordón de PDS absorbible. Sutura subcutánea y cutánea. Colocación de un drenaje profundo y otro superficial. Vendaje estéril con lengüetas y una lámina adhesiva.
Reducción abierta y osteosíntesis mediante el abordaje de Stoppa (figs. 19 a 27)
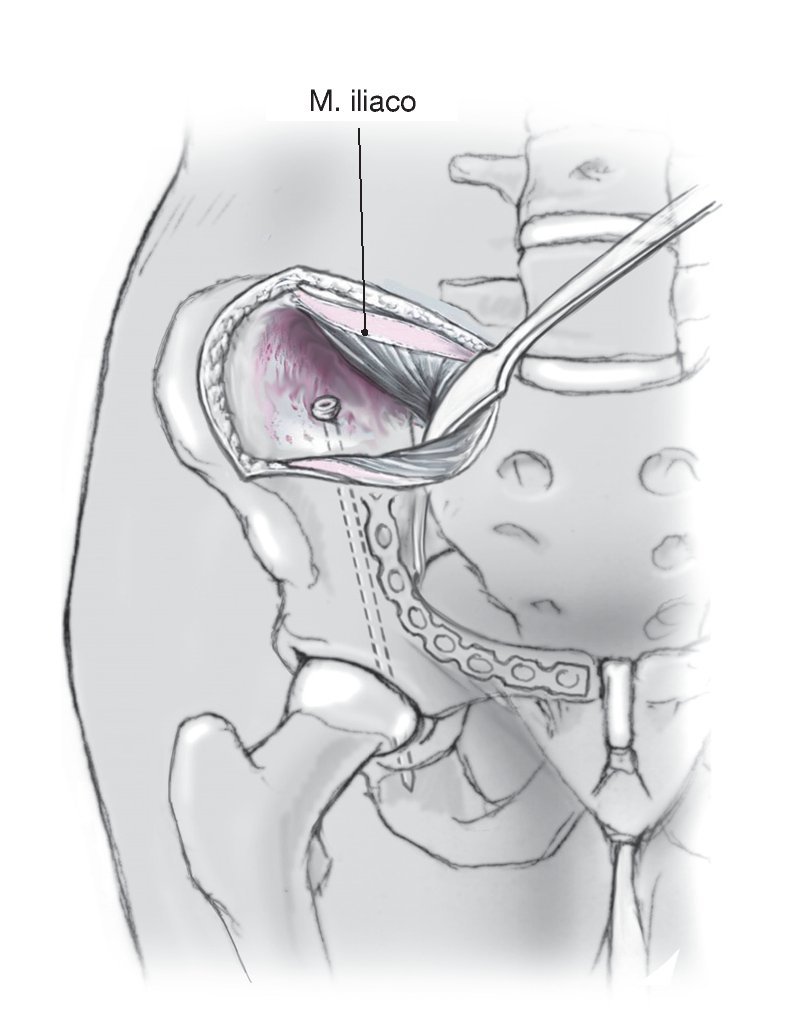
Figura 19. Se cubre todo el hipogastrio, incluidas las espinas iliacas anterosuperiores y la sínfisis. La pierna ipsolateral se cubre de forma que permita la movilidad. El cirujano se sitúa en el lado opuesto a la fractura. Se practica una incisión transversal recta o ligeramente sinuosa a aproximadamente 2 cm del lado craneal de la sínfisis, con una longitud de unos 15 cm.
Figura 20. Después de la preparación del tejido adiposo subcutáneo se identifica la vaina aponeurótica anterior del recto y se secciona longitudinalmente.
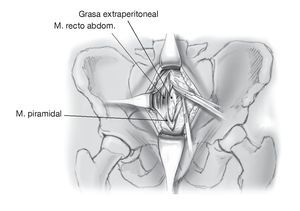
Figura 21. Se identifican el músculo recto abdominal y el músculo piramidal, y el intervalo entre los dos vientres musculares se divide longitudinalmente a lo largo de aproximadamente 15 cm, exponiendo la grasa extraperitoneal. Debe prestarse especial atención a no dañar el peritoneo, particularmente en la porción craneal de la cavidad abdominal.
Figura 22. La cavidad de Retzius prevesical se presenta por preparación roma de la grasa extraperitoneal con un porta-algodones, y la vejiga urinaria se protege con una espátula abdominal. Si con una sonda permanente la orina es clara, se puede excluir una lesión de la vejiga urinaria. En caso de una lesión eventual de la vejiga, ésta se puede tratar directamente a través del mismo abordaje.
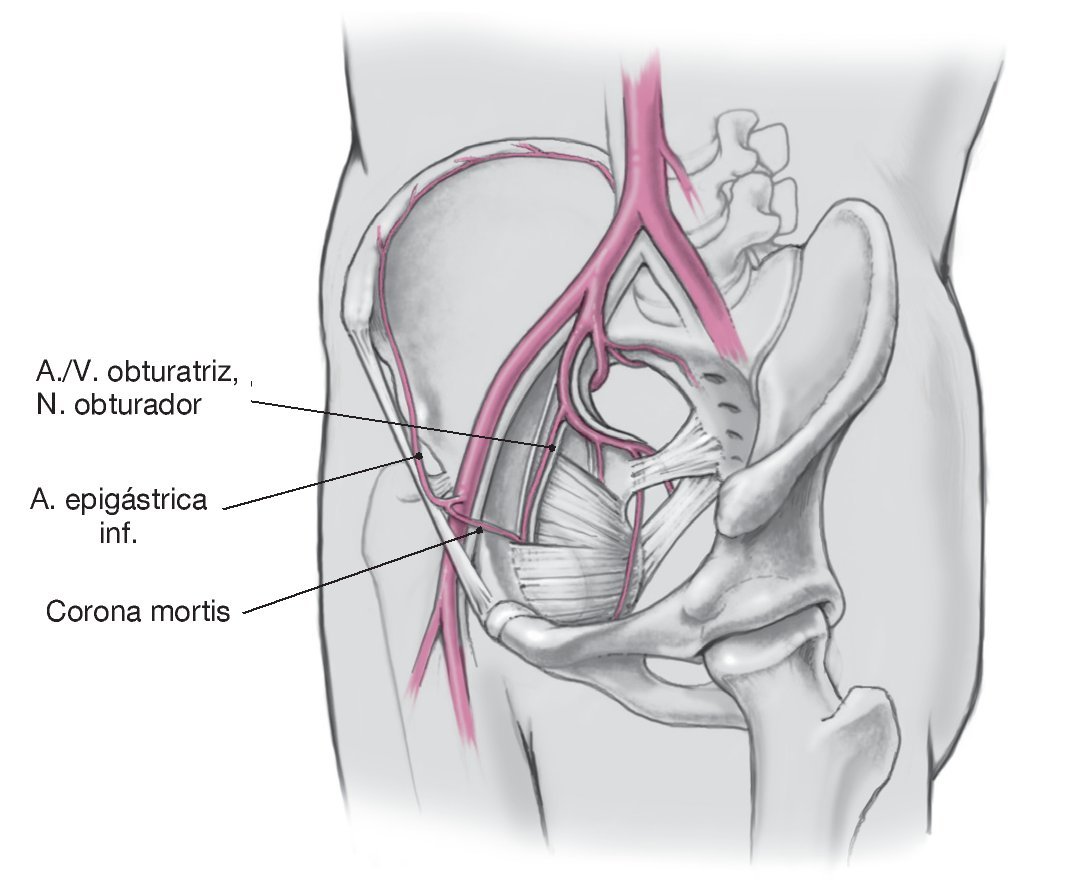
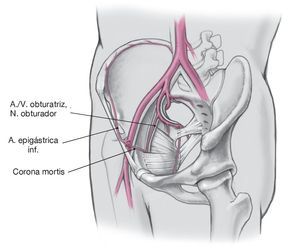
Figura 23. La inserción del músculo recto del abdomen se moviliza desde la rama superior del pubis. En caso necesario, también se puede separar completamente de su inserción por el mismo lado. Preparación roma en dirección lateral a lo largo de la línea pectínea con liberación de la porción craneomedial del músculo pectíneo hasta la línea arqueada. Normalmente se observa una intensa anastomosis arteriovenosa entre la arteria obturatriz y la arteria epigástrica inferior en la superficie interior de la rama del pubis3,5,6. Esta configuración, conocida como "corona mortis", se deberá disecar, ligar y seccionar para evitar una hemorragia muy grave.
Figura 24. Se localizan y protegen los vasos obturadores y el nervio obturador, que desembocan en el canal obturador a través de ambas porciones del músculo obturador. La preparación y presentación ulteriores de la fractura se llevan a cabo por el lado visceral de los vasos iliacales, del nervio femoral y del músculo psoasiliaco, que se retraen en dirección lateral con un separador sobre la rama craneal del pubis. Una flexión ligera de la cadera, de aproximadamente 30 a 45º, sobre un apoyo para la rodilla relaja el músculo psoasiliaco y facilita la preparación subsiguiente.
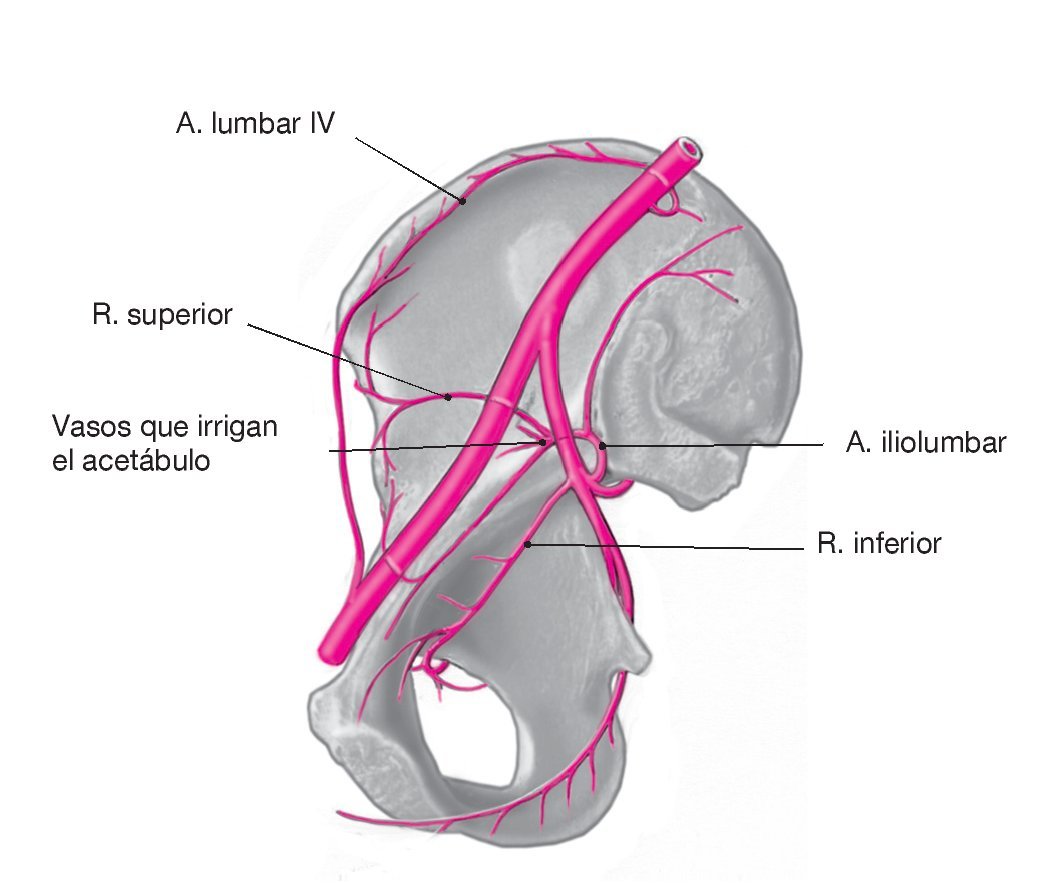
Figura 25. La elevación roma adicional del músculo psoasiliaco expone la fosa iliaca. Antes de movilizar la porción posterior del músculo iliaco, se deberá ligar o coagular la rama iliaca de la arteria iliolumbar que irriga el acetábulo, siempre y cuando no haya sido seccionada previamente por los bordes de la fractura. Esto reduce la pérdida de sangre a través de la fractura y mejora la visibilidad.
Figura 26. El músculo obturador interno se libera de forma roma de su origen en la lámina cuadrilátera, exponiendo la componente transversal de la fractura en T. El músculo obturador se retrae cuidadosamente en dirección medial con una espátula abdominal junto con los vasos obturadores y el nervio obturador. Este abordaje permite presentar toda la rama superior del pubis, la lámina cuadrilátera y la línea arqueada hasta la articulación sacroiliaca. Preparación cuidadosa de los bordes de la fractura con liberación del periostio para mejorar la visualización y el curetaje de las superficies de la fractura. Dependiendo de la configuración de la fractura, se realizará una reducción de la columna anterior en dirección lateral con escoplos o con periostótomo, tracción axial en la pierna, pinzas de Matta u otras pinzas de reducción.
Figuras 27a y 27b. a) La columna posterior se puede reducir con una pinza colineal a través de la primera ventana (descrita más adelante) del abordaje ilioinguinal. b) La posición exacta de las pinzas de reducción depende de la configuración individual de cada fractura. El objetivo es lograr una reducción anatómica y una fijación provisional de la columna anterior, por ejemplo con agujas de Kirschner, y fijar a continuación la columna posterior con tornillos de tracción. La placa de neutralización se puede colocar de forma supra o infrapectínea, dependiendo de la configuración de la fractura. Si no es posible lograr una reducción anatómica de la columna posterior, ésta se deberá reducir y estabilizar mediante un abordaje dorsal adicional tras una transposición. Una vez fijada completamente la fractura, el músculo recto abdominal -eventualmente liberado- se volverá a fijar de forma transósea en la rama del pubis. La vaina aponeurótica del recto se sutura con un hilo absorbible. Colocación de un drenaje en la cavidad de Retzius. Sutura subcutánea y cutánea. Vendaje estéril con lengüetas y una lámina adhesiva.
Particularidades (figs. 28 y 29)
Figura 28. Si con el abordaje de Stoppa no es posible introducir los tornillos en la columna posterior en la dirección deseada, se abrirá adicionalmente la primera ventana del abordaje ilioinguinal clásico. Para ello, se practica una incisión de aproximadamente 10 cm de longitud, que parte de la espina iliaca anterior superior y discurre en dirección dorsal a lo largo de la cresta iliaca.
Figura 29. Después de la disección de la hipodermis, se inciden las inserciones comunes de los músculos abdominales y de los abductores de la cadera a lo largo de la cresta iliaca. La presentación de la fosa iliaca interna se completa mediante la disección subperióstica del músculo iliaco, lo que debería permitir la visualización de la placa insertada. Tras la reducción de la columna posterior, se introducirán uno o dos tornillos de tracción desde el lado craneolateral. Cierre de la herida por refijación transósea de la musculatura abdominal. Colocación de un drenaje de Redon. Sutura subcutánea y cutánea.
En el caso de lesiones intrarticulares extensas -que se visualizan tras la luxación de la cabeza del fémur en la luxación quirúrgica de la cadera-, también puede colocarse una prótesis de cadera primaria mediante este abordaje.
Tratamiento postoperatorio
El primer cambio de vendaje y la retirada del drenaje o drenajes de Redon se realizará a las 48 h.
Profilaxis antibiótica con cefuroxima 3 ´ 1 g i.v./día durante 48 h o hasta la retirada definitiva de los drenajes de Redon.
Primera movilización a las 24-48 h.
Estimulantes de la motilidad intestinal en caso de atonía intestinal (dexpantenol i.v., dosis máxima 4 ´ 1 g).
Férula de movilización pasiva para evitar adherencias intrarticulares al cabo de 24 a 48 h, con una flexión máxima de la cadera de 90º.
Dependiendo de la extensión de la lesión muscular traumática, se administrará indometacina 3 ´ 25 mg/día o 1´75 mg/día durante tres semanas para prevenir osificaciones.
Retirada de los puntos al cabo de 14 días.
Movilización mediante dos muletas con una carga parcial de 10 a 15 kg durante 8 semanas.
Al cabo de 8 semanas se realizará la primera revisión clínica y radiológica. Si la posición de la fractura y la osteotomía del trocánter permanecen inalteradas, se pasará progresivamente a la carga total durante otras cuatro semanas.
Profilaxis tromboembólica con heparina de bajo peso molecular hasta alcanzar la carga total.
En la osteotomía del trocánter, al cabo de ocho semanas se realizarán ejercicios activos dirigidos a fortalecer la musculatura abductora.
Se realizarán revisiones a los cuatro y doce meses postoperatorios y, después, cada 2-3 años aproximadamente.
Los tornillos del trocánter que produzcan molestias deberán retirarse, aunque como muy pronto al cabo de seis meses; el material de osteosíntesis periacetabular se mantiene generalmente en su lugar.
Errores, riesgos y complicaciones
Perforación del peritoneo: sutura intraoperatoria del peritoneo.
Lesión de la vejiga urinaria: sutura primaria.
Lesión intraoperatoria de los vasos que irrigan la cabeza del fémur: taladrar varias veces la cabeza del fémur o realizar una medición láser Doppler intraoperatoria del flujo sanguíneo en la cabeza del fémur. Si hay perfusión residual, no es necesario tomar medidas; en ausencia de sangrado o de signos de pulso, se procederá al implante de una prótesis de cadera primaria.
Lesión del nervio obturador con debilidad de los aductores y disestesia/anestesia en la zona tratada: en caso de una neurotmesis iatrogénica accidental, está indicada una sutura nerviosa. Una neurapraxia producida como consecuencia de una lesión por tracción con la espátula abdominal suele ser pasajera.
Atonía intestinal postoperatoria: administración de estimulantes de la motilidad intestinal.
Pseudoartrosis del trocánter después de ocho semanas: en un principio, esperar la curación espontánea continuando con la carga parcial durante otras cuatro semanas. Si no se recupera, deberá realizarse una revisión del trocánter.
Aparición de osificaciones heterotópicas en la primera revisión: esperar a que se produzca la maduración de las osificaciones, que concluirá al cabo de unos meses. Eliminar las osificaciones sólo si la movilidad de la articulación está limitada.
Deformidad trocantérea del tejido subcutáneo: si el paciente lo desea, corrección mediante cirugía plástica.
Desarrollo de una hernia inguinal: reparación de la hernia.
Pérdida secundaria de la reducción: dependiendo de la extensión de la pérdida de la reducción en los diez primeros días, se realizará una nueva osteosíntesis o se esperará a que cure espontáneamente.
Coxartrosis secundaria: se implantará una prótesis de cadera como muy pronto al cabo de tres meses.
Resultados
Desde junio de 1997 hasta agosto de 2006 se operaron un total de 17 pacientes con una fractura acetabular en T, cuya evolución se analizó retrospectivamente (tabla 1). Diez pacientes (59%) fueron intervenidos mediante luxación quirúrgica de la cadera (fig. 30), dos pacientes (12%) mediante un abordaje de Stoppa y cinco pacientes (29%) mediante un abordaje combinado (fig. 31) o alternativo (abordaje ilioinguinal clásico). La serie de pacientes incluye ocho mujeres y nueve hombres, con un promedio de edad de 48,8 ± 20,5 años (19 a 83 años). El mecanismo traumático en la mayoría de los casos fue un accidente de tráfico (n = 8 [47%]), y con menor frecuencia una caída desde gran altura (n = 3 [18%]), un accidente de esquí (n = 3 [18%]), un traumatismo de baja energía (n = 1 [6%]) o por causa desconocida (n = 2 [11%]). En tres casos (18%) existía, además, una luxación posterior traumática de la cadera, cuya reducción cerrada se efectuó dentro de las 6 h siguientes al accidente.
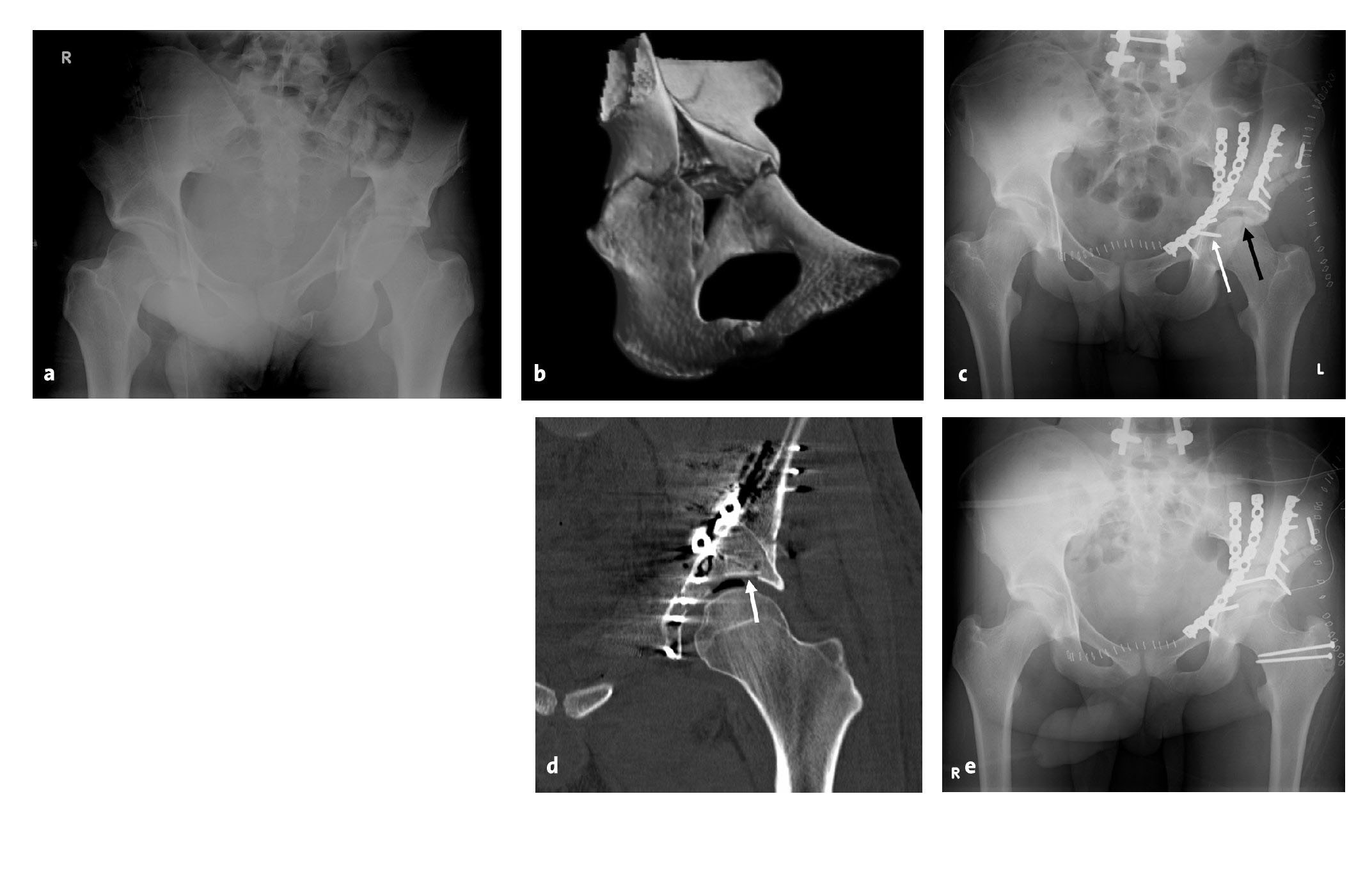
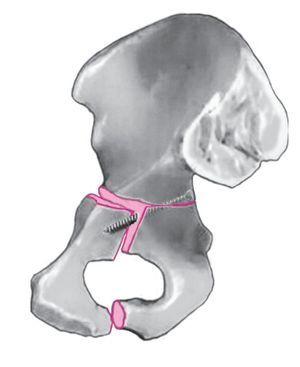
Figuras 30a a 30e. a-c) Imágenes postoperatorias de la paciente de 33 años de la figura 2. La reducción anatómica se logró mediante una luxación quirúrgica de la cadera. Aunque los tornillos sobresalían ligeramente, esto no influyó en el resultado clínico. d) La imagen intraoperatoria de la cabeza del fémur muestra lesiones secundarias notables en el cartílago articular. e) En la revisión a los 3 años de la intervención, la congruencia articular permanecía invariable sin signos de coxartrosis o necrosis secundarias de la cabeza del fémur.
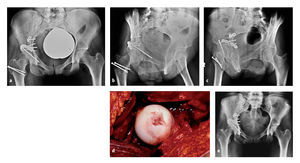
Figuras 31a a 31e. a, b) Paciente de 19,9 años con politraumatismo y fractura acetabular en T que se extiende hacia la columna anterior. c) Fijación primaria de la columna anterior mediante el abordaje de Stoppa. En la imagen postoperatoria se muestran una posible posición intrarticular de los tornillos (flecha blanca) y una reducción no anatómica con un desplazamiento intrarticular residual (flecha negra). d) La tomografía computarizada postoperatoria refleja, además, una impactación articular. e) Reducción anatómica tras la luxación quirúrgica de la cadera con elevación del fragmento impactado, visualización de la posición intrarticular de los tornillos y finalización de la osteosíntesis.
La duración media de la intervención fue de 3,3 ± 1,7 h (1,5-7 h) para las osteosíntesis con luxación quirúrgica de la cadera, 4,2 ± 1,0 h (3-5 h) para el abordaje de Stoppa, y 6,4 ± 3,1 h (3,5-10 h) para el abordaje combinado o alternativo. En cinco casos (29%), durante la intervención primaria mediante luxación quirúrgica de la cadera se implantó, inmediatamente después de la osteosíntesis, una prótesis total primaria de cadera, ya que el daño intrarticular era tan grande que un procedimiento con conservación de la articulación habría tenido poco éxito.
Para revisar la reducción, se realizó por lo general un estudio radiológico postoperatorio mediante una radiografía de conjunto anteroposterior de la cadera, así como ambas proyecciones de Letournel. La reducción se clasificó según los criterios de Matta4. En los pacientes sometidos a una luxación quirúrgica de la cadera se realizó, además, la visualización intraoperatoria directa para objetivar la reducción de la articulación (fig. 30). La reducción anatómica se logró en diez de las doce osteosíntesis (sin prótesis primaria). En dos casos se constató una reducción satisfactoria.
No surgieron complicaciones quirúrgicas relevantes durante la intervención. En ninguno de los pacientes se produjo daño iatrogénico del nervio ciático o del nervio obturador. En tres pacientes aparecieron complicaciones relevantes durante el postoperatorio: una curación retardada del trocánter sin que fuera necesario realizar una intervención secundaria, osificaciones heterotópicas de grado II-III según Brooker en un paciente, y una pérdida secundaria de la reducción.
Todos los pacientes pasaron revisiones clínicas y radiológicas en nuestra consulta de la policlínica excepto cinco pacientes, de los cuales uno falleció y el resto se mudó sin dejar sus señas (n = 4). El periodo de seguimiento medio ascendió a 3,2 ± 2,3 años (0,4-7,4 años). En las revisiones se realizaron de forma rutinaria una radiografía de conjunto anteroposterior de la cadera y una radiografía axial de la articulación de la cadera. En dos pacientes fue necesaria la sustitución por endoprótesis a causa de una coxartrosis secundaria (8 meses y 2,3 años después de la intervención primaria). No se detectaron necrosis avasculares de la cabeza del fémur.
Debido a la prevalencia relativamente baja de las fracturas en T, todavía no existen estudios más amplios sobre las fracturas acetabulares en T tratadas mediante una luxación quirúrgica de la cadera o un abordaje de Stoppa. No obstante, la luxación quirúrgica de la cadera y el abordaje de Stoppa constituyen ampliaciones o modificaciones prometedoras de los abordajes clásicos para el tratamiento de las fracturas del acetábulo con una morbilidad reducida.
Correspondencia
Dr. Moritz Tannast
Clínica de Cirugía Ortopédica
Inselspital
Universidad de Berna
Freiburgstrasse
3010 Berna (Suiza)
Tel.: (+41/31) 632-2222; fax: -3600
Correo electrónico: moritz.tannast@insel.ch