Notas preliminares
La indicación para la corrección quirúrgica del hallux valgus11 es una deformidad dolorosa del dedo gordo del pie. Con una osteotomía retrocapital tradicional y teniendo en cuenta el grosor distal del metatarsiano, la indicación no debe ir más allá de un ángulo intermetatarsal de 16º. La osteotomía percutánea, sin embargo, teóricamente permite una corrección de un ángulo hasta 20º1,3,4,7-11.
Esta indicación ampliada se atribuye a las fuertes inserciones de los tejidos periarticulares y a la posición de la aguja de Kirschner, que produce una fijación fiable del fragmento capital. El procedimiento quirúrgico percutáneo se refiere a la última modificación de la técnica de Lamprecht-Kramer-Bösch2,4,6 sobre la original osteotomía lineal retrocapital de Hohmann3.
Las ventajas de un abordaje percutáneo mínimamente invasivo son la reducción del tiempo operatorio y la menor disección quirúrgica; ambas posiblemente den menos complicaciones. La carga precoz permite una cirugía bilateral con bloqueo anestésico a nivel del tobillo.
Principios quirúrgicos y objetivos
Osteotomía retrocapital lineal en un plano del primer metatarsiano realizada mediante un abordaje percutáneo. Para la osteotomía se utiliza una minifresa ósea Lindemann micromotorizada. La corrección del ángulo intermetatarsal se realiza mediante alineación manual del dedo gordo del pie. La osteotomía uniplanar permite una corrección multiplanar del fragmento capital: desplazamiento lateral, rotación
axial y traslación plantar. La osteotomía se estabiliza mediante el uso de una aguja de Kirschner de 2,0 mm. Se inserta distalmente a la falange proximal, medial al fragmento capital, siguiendo el canal intramedular del metatarsiano hasta la diáfisis proximal. Esta posición de la aguja de Kirschner permite mayor desplazamiento del fragmento capital. Se permite carga inmediata.
Ventajas
• Poca disección quirúrgica.
• No se desinsertan partes blandas.
• Tiempo operatorio más corto.
• Se reduce el riesgo de complicaciones potenciales.
• Se reduce la hospitalización y los tiempos de recuperación.
• Gran potencial de corrección debido al mayor desplazamiento lateral del fragmento capital.
• No fijación interna.
• Carga postoperatoria inmediata.
Desventajas
• Necesita la colaboración del paciente.
• Radioscopia intraoperatoria (al menos durante el período de aprendizaje).
• Cambios de vendajes semanales.
• Uso de un zapato ortopédico (suela plana) durante 6 semanas.
Indicaciones
• Hallux valgus doloroso con un primer ángulo intermetatarsal hasta 20º y un valgo hasta 40º.
• Hallux valgus juvenil con un aumento del ángulo articular metatarsal distal.
• Metatarsalgia por transferencia de cargas.
• Recidiva del hallux valgus tras cirugía previa.
Contraindicaciones
• Cambios degenerativos avanzados de la primera articulación metatarso-falángica (hallux valgus et rigidus).
• Hallux valgus exclusivamente interfalángico.
• Operación de Keller previa.
• Cooperación dudosa del enfermo.
Información al paciente
• Estancia hospitalaria: 2 días.
• Profilaxis antibiótica.
• Riesgos típicos: infección, retardo de cicatrización, movilización de la aguja Kirschner y/o de la cabeza del metatarsiano, pseudoartrosis, recidiva de la deformidad, metatarsalgia de transferencia, molestias sensitivas.
• Radioscopia intraoperatoria.
• Carga inmediata en zapato ortopédico durante 6 semanas.
• Vendajes del dedo gordo durante 6 semanas.
• Retirada de la aguja Kirschner a las 4 semanas.
Preparación preoperatoria
• Historia del paciente y exploración clínica de toda la extremidad inferior.
• Radiografias en carga (dorsoplantar y lateral).
• Planificación preoperatoria: desplazamiento lateral, alargamiento/acortamiento del metatarsiano, corrección del ángulo metatarsal articular distal.
Instrumentos quirúrgicos e implantes
• Intensificador de imágenes radioscópicas.
• Aguja de Kirschner 2,0 mm de grosor.
• Fresa Lindemann micromotorizada de 2,33 mm de diámetro (Aesculap) para corte óseo.
• Palanca acanalada curva para desplazar los fragmentos.
• Cortafríos.
Anestesia y posición
• Bloqueo anestésico distal al tobillo.
• Paciente en decúbito supino con un soporte bajo la rodilla que permita flexionar ésta a 90º y colocar el pie plantígrado en la mesa operatoria. El intensificador de imágenes se coloca a la derecha del paciente (cirujano diestro). El cirujano se colocará frente a los pies del paciente (para el lado derecho) o a la izquierda (para el pie izquierdo).
Técnica quirúrgica
Figuras 1 a 7
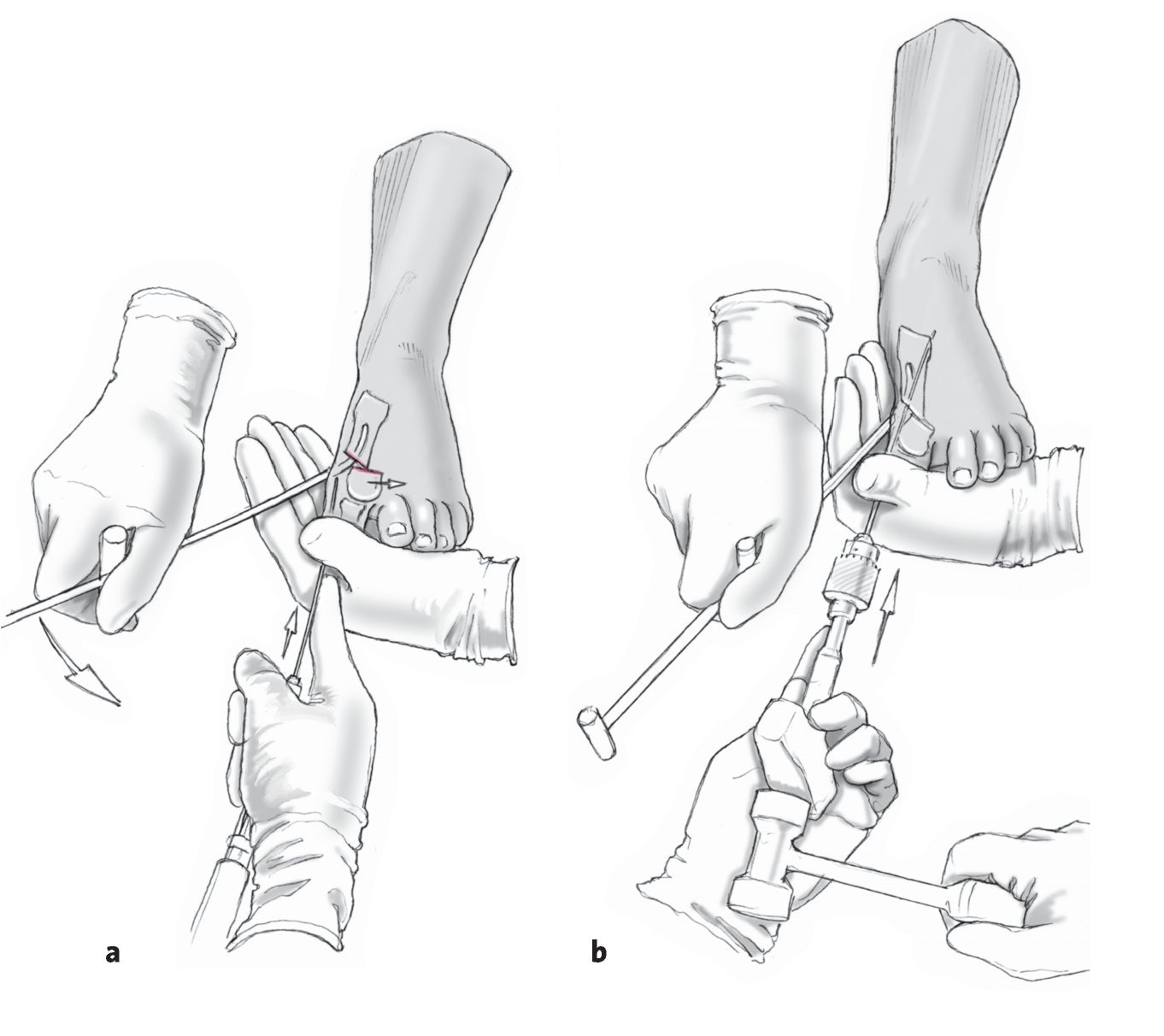
Figuras 1a y 1b Inserción de la aguja.Se inserta una aguja Kirschner de 2,0 mm; el punto de entrada es la esquina proximal-medial de la uña del dedo gordo (a). La aguja se introduce manualmente a lo largo del borde medial de la falange proximal (b). Es fundamental poner la aguja en una posición extraperióstica para permitir el desplazamiento lateral del fragmento capital. La aguja debe centrarse bien para poder insertar el centro de la cabeza del metatarsiano. Esto representa uno de los aspectos biomecánicos más importantes de la técnica. Si la cabeza del metatarsiano ha de desplazarse plantarmente, la aguja debe insertarse más dorsalmente, y si se quiere desplazar dorsalmente el Kirschner se insertará más plantarmente.
Figuras 2a y 2b Incisión cutánea de 3 a 5 mm directa a hueso, a 1 cm proximal del extremo de la aguja de Kirschner (a). La incisión debe situarse en la línea media entre los aspectos dorsal y plantar del cuello del metarsiano para evitar dañar el paquete neurovascular (b).
Figuras 3a y 3b Despegamiento perióstico. El periostio se despega dorsal y plantarmente con unas tijeras pequeñas, para apartarlo del camino de la fresa ósea (a, b).
Figuras 4a y 4b Osteotomía. La osteotomía es perpendicular al eje longitudinal del primer metatarsiano, en el plano sagital, y se realiza mediante el uso de una fresa ósea Lindemann micromotorizada (a). El nivel de la osteotomía se comprueba por radioscopia. En el plano frontal la osteotomía puede ser oblicua para facilitar el alargamiento o acortamiento del metatarsiano. En general, se recomienda un pequeño alargamiento para evitar que el metatarsiano quede corto, debido a que la fresa come de 2 a 3 mm de hueso (b). Durante la osteotomía se debe irrigar la fresa para evitar el daño térmico a las partes blandas y al hueso. La osteotomía se ejecuta como una corticotomía: una secuencia de pequeñas perforaciones que facilitan la fractura manual y esto se comprueba viendo radioscópicamente la movilidad de la cabeza del metatarsiano.
Figura 5 Corrección del ángulo intermetarsal. El extremo curvo de la palanca ósea se introduce en la diáfisis del metatarsiano. La aguja de Kirschner se coloca en el surco (canal) del apalancador. Moviendo la aguja de Kirschner y por otro lado el apalancador, se empuja la cabeza del metatarsiano lateralmente y se angula al mismo tiempo. Esta corrección debe comprobarse con el intensificador de imágenes.
Figuras 6a y 6b Estabilización. La osteotomía se estabiliza empujando la aguja de Kirschner desde el extremo proximal del canal medular (a) hasta la base del primer metatarsiano o la primera cuña para mejorar la estabilización (b).
Figuras 7a y 7b Ajuste final. Tras la cuidadosa retirada del apalancador acanalado, es conveniente obtener una imagen lateral para comprobar la posición de la aguja de Kirschner (a). El extremo distal de la aguja se dobla antes de cortarlo y así puede servir de anclaje para el vendaje postoperatorio (b). La herida se cierra con un punto de sutura.
La técnica percutánea debe seguirse estrictamente, paso a paso7, no haciendo modificaciones que podrían ocasionar complicaciones.
Conducta post-operatoria
• Se aconseja carga completa desde el día después de la operación utilizando un zapato de suela plana.
• Se recomienda profilaxis antitrombótica durante un mes.
• Se aplica un vendaje adhesivo al dedo gordo durante 6 semanas; el vendaje se cambia cada semana (fig. 7b). El vendaje debe mantener al hallux en ligera hipercorrección permitiendo una retirada precoz de la aguja de Kirschner y prevenir una recidiva de la deformidad. En la planta del pie se coloca una almohadilla en forma arriñonada y con su concavidad rodeando la cara plantar de la cabeza del primer metatarsiano, para reducir la presión de la carga bajo el fragmento capital y así prevenir la dorsiflexión de éste.
• La aguja de Kirschner se retira a las 4 semanas.
• El vendaje se retira a las 6 semanas de la cirugía y comienza el protocolo de rehabilitación, prestando especial atención en obtener dorsiflexión completa del dedo gordo entre las 4 y las 6 semanas.
Errores, riesgos y complicaciones
• La colocación de la aguja de Kirschner demasiado dorsalmente: desplazamiento dorsal de la aguja de Kirschner con pérdida de la corrección y/o desplazamiento plan-tar del fragmento capital. La aguja de Kirschner se debe insertar de nuevo.
• La osteotomía se realiza demasiado distalmente: riesgo de impactación del fragmento capital, necrosis avascular, y excesivo acortamiento del metatarsiano. Comprobar frecuentemente el pie y el dedo gordo.
• Osteotomía realizada demasiado proximalmente: riesgo de desplazamiento excesivo y de que el fragmento capital se coloque en el espacio intermetatarsal. Reposición manual de la cabeza del metatarsiano sobre el fragmento diafisario y reestabilización con la aguja de Kirschner.
• Rotura de la fresa durante la osteotomía: completar la osteotomía con otra fresa y retirar la pieza rota bajo radioscopia. El instrumento (fresa) sólo debe utilizarse para perforar y no intentar usarlo como sierra.
• La aguja de Kirschner está fuera del canal medular: recolocar la aguja usando de manera apropiada el instrumento acanalado.
• Esfacelo cutáneo en el punto de entrada de la aguja de Kirschner: vendaje cuidadoso del dedo gordo para mantener éste hacia la aguja y reducir así la atracción cutánea.
• Infección del trayecto de la aguja: puede tratarse con curas simples, administración de antibióticos local y general, y retirada precoz de la aguja.
• Pseudoartrosis de la osteotomía (1-2%): si no duele, no hay que tratarla. Si es dolorosa, revisión quirúrgica.
• Recidiva (2-4%): revisión quirúrgica.
Resultados
Operaciones consecutivas: 118. Pacientes revisados: 107 (91%). Seguimiento: 35,9 meses7 (24-78 meses).
Puntuación media 88,2 ± 12,9, según la escala (AOFAS), para valoración clínica del hallux metatarso-falángico e interfalángico.
El primer ángulo intermetatarsal disminuyó de 12,3º ± 3º (10º-20º) a 7,3º ± 2,7º (4º-16º) en la exploración final.
El ángulo medio del hallux valgus mejoró de 13,7 º ± 6,7º (7º-25º) comparado con 31,5º ± 10,2º (18º-42º) postoperatorios.
Los resultados clínicos pueden compararse a los obtenidos con técnicas tradicionales12,13 con las ventajas de una intervención mínimamente invasiva.
Correspondencia
Bruno Magnan, MD Orthopedic Department University of Verona Policlinico G.B. Rossi
P. le L.A. Scuro, 10
37134 Verona (Italia)
Tel.: (+39/45) 8124656; Fax: (+39/45) 458203223
Correo electrónico: brunomagnan@virgilio.it