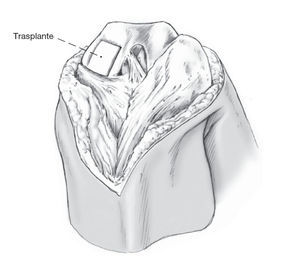
El trasplante alogénico reciente, osteocondral representa una posibilidad para rellenar defectos de cartílago de huesos largos y para el trasplante de cartílago hialino vivo1.
Este método fue el primero publicado en 1975 por Gross et al9: Los resultados a largo plazo describen tasas de supervivencia del aloinjerto del 85% tras 10 años y del 74% tras 15 años3,6,8,11,13.
La osteocondrosis disecante postraumática del cóndilo femoral lateral es extremadamente rara y solamente está descrita como causante en el 15% de los casos7.
Debería remarcarse aquí que la situación legal varía de un país a otro y esto está sujeto a continuos cambios. El trasplante engloba el trasplante de células vivas (normas sobre trasplante de órganos) y el almacenamiento de huesos durante más de 48 h tras la extirpación (regulaciones pertenecientes al manejo del banco de huesos).
Principios quirúrgicos y objetivosReconstrucción de la superficie hueso-cartílago mediante un trasplante ortotópico alogénico de una pieza de hueso-cartílago con condrocitos vivos. Dependiendo del tamaño y grosor del defecto condral, seextrae un bloque rectangular de hueso-cartílago del cóndilo receptor y del donante, un bloque obtenidoprecisamente del mismo lugar en la rodilla donante seextirpa y se trasplanta. Si es necesario, el trasplantepuede atornillarse mediante una técnica retrógrada.La deformidad axial debe corregirse.
Ventajas- Sin morbilidad del donante como es el caso del tras-plante autólogo.
- Tratamiento de posibles defectos profundos osteocon-drales.
- Células vivas de cartílago como contraposición a tras-plantes criopreservados.
- No limitaciones de tamaño por el donante.
- Posibilidad de adaptación exacta del bloque del do-nante al tamaño del foco a rellenar.
- La concordancia de grupo sanguíneo, tipo de tejido einmunosupresión no son necesarias. No existe rechazo del trasplante ya que el tejido cartilaginoso no es inmunogénico y está mantenido por el líquido articular1,4. Las células de la médula ósea inmunogénicas son aclaradas fuera del aloinjerto utilizando un chorro de lavado.
- Unión ósea del trasplante mediante reducción gradualy sustitución del hueso extraño por hueso nativo; en este proceso, el hueso del donante sirve como anclaje.
- Largo tiempo de espera para un posible donante deórganos.
- Si el posible donante está disponible, la cirugía deberrealizarse dentro de las 48 horas.
- Riesgo similar de infección como con las transfusionessanguíneas homólogas14: el riesgo de transmisión del HIV es de 0,4-5/millón, el de la hepatitis C es de 4-36/millón, y el de la hepatitis B es de 7-32/millón.
- Unipolar, defectos osteocondrales oscilando de unalongitud en diagonal de al menos 3 cm y una profundidad de un mínimo de 1 cm1 a un máximo de la totalidad del cóndilo femoral.
- Defectos osteocondrales que son demasiado grandespara un trasplante autólogo hueso-cartílago.
- Artrosis.
- Defectos bipolares.
- Defectos del cartílago menores o superficiales.
- Tratamiento con corticoides10.
- No existe una edad límite determinada, aunque la bi-bliografía revela resultados inferiores después de los 50 años8. McDermott et al han operado pacientes con edades superiores a los 78 años (edad media 48 años) con peor resultado para los grupos de mayor edad11. Aubin et al1 han tratado solamente pacientes con más de 60 años.
- El paciente debe ser capaz de llegar a la cirugía tanpronto como él/ella sea citado.
- Posibilidades de tratamiento conservador y quirúrgicoalternativos.
- Ventajas y desventajas de la cirugía.
- Riesgo quirúrgico normal tal como infección, mala cu-ración de la herida, lesiones nerviosas, lesiones vasculares, trombosis, y embolismo pulmonar.
- Falta de curación postoperatoria del trasplante.
- Tratamiento de seguimiento con extensos períodos dedescarga del peso/o carga parcial del peso sobre la extremidad.
- No realizar actividades deportivas durante 1 año.
- Para determinar la profundidad del defecto, son nece-sarias la RMN o TAC además de las radiografías anteroposterior (AP) y lateral estándares. Se realizará una radiografía de la extremidad entera en carga en una posición vertical para determinar el eje de la pierna.
- El posible donante no debería ser mucho más mayorque el receptor; en los casos descritos, los donantes tenían edades entre los 20 y 25 años.
- El tamaño y el peso del donante puede diferir sola-mente de los del receptor en un 10%; la anchura radiológica del platillo tibial en el plano AP puede desviarse también solamente del receptor un 10%.
- Cooperación con una unidad de cirugía de trasplantesy se necesita una comunicación recíproca cuando un posible donante está disponible. La articulación de la rodilla se extirpa en bloque con su cápsula intacta y se guarda un máximo de 2 días a 4 ºC en solución de Ringer con antibióticos.
- La sangre del donante debe extraerse tan pronto co-mo sea posible tras la muerte. Las pruebas serológicas y la tipificación genética del donante se realizan de acuerdo con los criterios de Eurotrasplante5. Además, se realizan pruebas de detección patógena directa para los virus del HIV, hepatitis B y hepatitis C utilizando la prueba de reacción en cadena de la polimerasa para mantener la ventana diagnóstica en la que las enfermedades infecciosas no reconocibles sea tan pequeña como sea posible.
- La rodilla del donante es extraída bajo condiciones es-tériles sin abrir la cápsula articular. Nosotros utilizamos una incisión cutánea en forma de marco de puerta con una incisión longitudinal anterior. Las incisiones horizontales están directamente por debajo de la tuberosidad tibial en el borde de la tibia y 17 cm por debajo del extremo de la rótula en el borde del fémur. El fémur y la tibia son osteotomizados utilizando una sierra oscilante sin abrir el receso suprapatelar.
- La articulación extraída es almacenada a 4º en solu-ción de Ringer con antibióticos.
- Por razones estéticas estabilizamos la extremidad res-tante del donante utilizando una barra ensartada mediante una técnica intramedular, rellenando la cavidad con toallas, cerrando la piel, y aplicando un vendaje de la herida.
- Instrumentos quirúrgicos y óseos estándar con esco-plos y curetas.
- Aguja de Kirschner, tornillo de compresión de 1,1 mm(Bold®, Newdeal, 10, Place d’Helvétie, 69006 Lyon, France).
- Sierra oscilante, broca,taladro.
- Regla y marcador estéril.
- Si es necesaria una osteotomía tibial abierta en cuña,también se necesita Opening Wedge Osteotomy System Set (Arthrex GMBH, Liebigstraße 13, 85757 Karlsfeld, Germany).
- El paciente recibe una anestesia general o un bloqueointraespinal.
- Intervención con el paciente en posición supina.
- Aplicación de isquemia en el muslo.
- Cobertura estéril desde la mitad inferior de la piernahasta la zona de isquemia del muslo dejando el campo quirúrgico sin cubrir.
Figura 1 Abordaje lateral a la articulación de la rodilla. Abordaje lateral al cóndilo femoral de la articulación del receptor con incisión del alerón rotuliano lateral. La rótula se mantiene en una posición medial, la articulación de la rodilla está flexionada, y el cóndilo femoral lateral está ajustado. De esta manera es fácil ver y valorar el foco de osteocondrosis disecante.
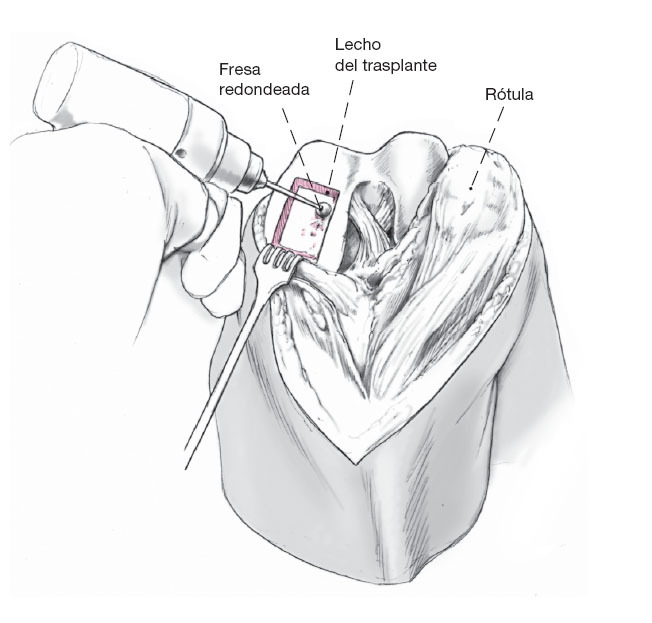
Figura 2 Dibujar en el foco de osteocondrosis disecantecon el escoplo.Para ser capaz de trasplantar un bloquecuadrado de cartílago-hueso en un pasoDefecto posterior, el defecto oval se marca con unescoplo y entonces es agujereado en todasu profundidad.
Figura 3 Perforar un lecho de trasplante cónico.Para lograr una mejor fijación, se preparacónicamente el defecto osteocondral del receptor,por ejemplo, en un ángulo de 90º de la superficiearticular en el plano sagital y en un ángulode 5º a la superficie articular en el plano frontal.La estabilidad del anclaje se aumenta por la formacónica de la zona preparada, la fricción contrala interfase ósea previene la luxacióndel trasplante.
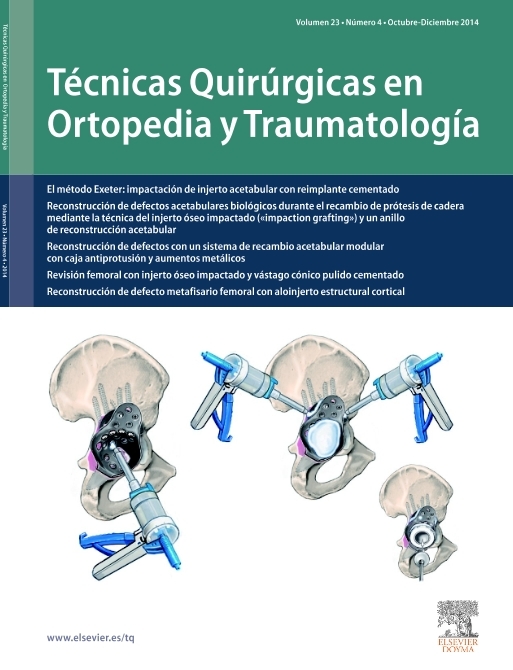
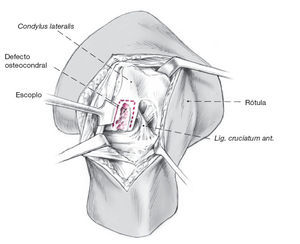
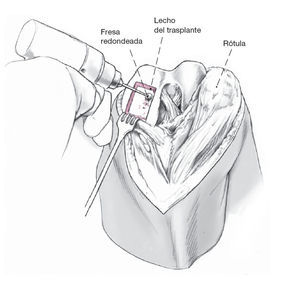
Figura 4 La escisión del hueso esclerótico con la broca. Las partes escleróticas del defecto osteocondral necesitanextirparse para permitir la curación postoperatoria delaloinjerto. El lecho correspondiente del trasplante se preparacon la broca. Se mide ahora la profundidad del defecto.La rodilla refrigerada del donante solamente se abre ahora,lo cual asegura que el cartílago donante permanece intactoy en contacto con el líquido articular durante el mayor tiempoposible. Durante la consiguiente preparación, la irrigaciónregular y la utilización de toallas húmedas asegura que ni elcartílago del donante ni el del receptor se sequen.
Figura 5 Dibujando en el bloque cartílago-hueso necesario.El tamaño del defecto se dibuja sobre la localizaciónortotópica de la articulación del donante utilizandoel marcador y la regla estériles.
Figura 6 Recogida del bloque correspondiente de la articulacióndel donante. Nosotros utilizamos la sierra oscilante para extraer el trasplantede forma cónica para que corresponda al lugar preparadoen la rodilla receptora. El injerto es entonces aclarado utilizandoun lavado a chorro para aclarar las células inmunogénicasde la médula ósea.
Figura 7 Inserción con un martillo del trasplante. Tras la preparación, el bloque extraído es colocado en el defecto. Idealmente, el cartílago del trasplante debe protruir por encima del área circundante alrededor de 1 mm ya que es casi seguro un hundimiento posterior.
Figura 8 Fijación retrógrada con tornillo del trasplante.Si el trasplante no está posicionado es una formasuficientemente estable, es posible utilizar un tornillo decompresión para fijarlo en su lugar (Bold®, Newdeal). En esteproceso, se utiliza una raspa para mover el periostio a un ladoalrededor de 5 mm posterior al epicóndilo lateral, se coloca unaaguja de 1,1 mm bajo visión directa desde la cara lateralaproximadamente en la mitad del trasplante, y –una vez se hadeterminado la longitud apropiada– se inserta un tornillo Bold®canulado. Ya que los pasos de rosca varían en los dos extremos,las últimas vueltas de este tornillo proporcionan una compresiónadicional del trasplante en el lecho del trasplante.
Consideraciones especiales- Para prevenir el fallo del trasplante del cóndilo femo-ral lateral, cualquier deformidad en valgo existente debería corregirse al mismo tiempo.
- El eje debe corregirse básicamente en el lugar de ladeformidad axial, por ejemplo, normalmente en el fémur distal. Sin embargo, debería llevarse a cabo una osteotomía supracondílea 6-12 meses antes del trasplante del aloinjerto ya que de otra manera es probable que el trasplante no sea bien viable postoperatoriamente2. Para el paciente, esto significa dos operaciones y tratamiento que duran un largo tiempo.
- Dos pacientes en nuestro grupo tuvieron una relativa-mente mala alineación marginal de 4,5º en valgo, medido contra el eje mecánico de la articulación de la rodilla (fig. 9a). Para las deformidades en valgo entre 4º y 6º, nosotros recomendamos una osteotomía tibial lateral abierta con una placa de osteotomía de 5-7,5 mm (Opening Wedge Osteotomy Plate, Arthrex GmbH).
- La corrección del eje tibial puede realizarse en el mis-mo momento del trasplante11,12. Esta es la razón por la que nosotros decidimos realizar una osteotomía tibial lateral abierta.
- Aquí, el abordaje lateral a la articulación de la rodillase extiende ligeramente en dirección distal, el músculo tibial anterior es rechazado del tubérculo de Gerdy utilizando una raspa, la cabeza tibial lateral es visualizada y osteotomizada por encima de la tuberosidad tibial en el córtex medial (fig. 9b).
- Tras la distracción del agujero de la osteotomía, se in-serta un Opening Wedge Osteotomy Plate de 5 mm, y se fija proximalmente con dos tornillos de hueso esponjoso de 6,5 mm y distalmente con dos tornillos corticales de 4,5 mm. El agujero de la osteotomía no se rellena con hueso donante ya que esto podría llevar a una inmunización innecesaria del receptor. Es posible rellenar este agujero con hueso esponjoso autólogo o con sustituto óseo. Debido a que el ángulo de corrección es pequeño, nosotros decidimos no rellenare el agujero, y la unión ósea se da en 3 meses.
Figuras 9a y b Osteotomía tibial abierta para coger y estirar hacia fuera el compartimento lateral trasplantado. a) Deformidad de 5º en valgo. b) Osteotomía tibial en varo abierta.
Tratamiento postoperatorio- En el primer día postoperatorio, cambio del vendaje einspección de la herida.
- Retirada de (subcutáneo e intraarticular) de los dre-najes Redon en el 2º-3º día postoperatorio.
- Tratamiento analgésico y profilaxis antibiótica conuna cefalosporina durante 1 semana.
- Profilaxis de la trombosis con dosis bajas de heparinasubcutánea durante 5 días (p. ej., 40 mg de enoxaparina 1 x 1 s.c.), seguido por una superposición y después la administración de una anticoagulante oral (p. ej., acenocumarol) con monitorización continua de la coagulación durante el tiempo que la pierna operada no sea sometida a carga.
- En términos de fisioterapia, los pacientes son movili-zados con dos muleta una vez que los Redones han sido retirados.
- Tras una osteotomía de corrección, se utiliza una abra-zadera rígida durante 6 semanas al andar y una férula CPM (movimiento pasivo continuo) se utiliza para la movilización pasiva.
- No realizar carga sobre la pierna operada durante lasprimeras 10 semanas.
- A las 10 semanas del postoperatorio, carga parcial condos muletas.
- Si existe evidencia radiológica de incorporación a los3 meses del postoperatorio, puede utilizarse una ayuda para caminar contralateralmente. Tan ponto como el paciente se sienta con ánimo de caminar, no se alargará su utilización.
- Las actividades deportivas que ejercen tensión sobrela articulación de la rodilla, tales como el esquí, fútbol, y deportes de pista, no son recomendados y no deberían realizarse durante al menos un año. El joggingsolamente es aconsejable calzando zapatos blandos y sobre una superficie blanda. Nosotros recomendamos el ciclismo, preferiblemente sobre una bicicleta estática con baja resistencia, y la natación como tipos de deporte adecuados.
- Fallo del trasplante debido a una carga mecánico ex-cesivo en el caso de una desalineación en valgo incorrectamente corregida12: artroplastia.
- Falta de un implante saludable postoperatoriamente o fallo del trasplante y cambios artrósicos postoperatorios: prótesis.
- Infección causada por el trasplante: extirpación deltrasplante e implantación de una artroplastia cuando se haya solucionado la infección.
Entre septiembre del 2000 y julio del 2001, se trasplantaron aloinjertos recientes en tres varones jóvenes con osteocondrosis disecante postraumática del cóndilo femoral lateral.
En el momento de la cirugía, dos pacientes tenían 21 años y un paciente tenía 28 años. Todos los pacientes habían sufrido múltiples cirugías y artroscopias previas para perforar y extirpar fragmentos de hueso flotante y cartílago de la articulación. Todos los pacientes habían sufrido dolor causado por la osteocondrosis disecante durante algún tiempo (6 meses a 7 años).
La exploración inicial mostró que los ligamentos eran estables con un promedio de flexión activa de 126º. Dos pacientes tenían una ligera desalineación en valgo de 4º y 4,5º, y por tanto la indicación para una osteotomía tibial correctiva en varo abierta.
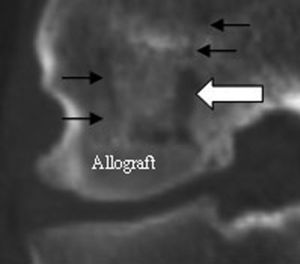
El promedio de tiempo de seguimiento fue de 26 meses (14-37 meses). Además de la valoración de la satisfacción subjetiva de los pacientes y el grado de movilidad, la valoración de las radiografías postoperatorias (fig. 10) y, en particular, los TAC de seguimiento para verificar la unión ósea del trasplante fueron de particular significado para la evaluación postoperatoria del resultado quirúrgico. La valoración de la salud del trasplante postoperatoriamente nos proporciona una información importante acerca del estrés mecánico máximo (fig. 11)10. Las primeras pruebas con TAC fueron realizadas tras 3 meses. En todos los casos, el trasplante mostró una incorporación parcial y reveló un contacto del hueso claro y directo con puentes trabeculares. A los 8-12 meses postoperatoriamente, la TAC reveló una incorporación del aloinjerto completa en todos los pacientes, aunque la densidad del trasplante era todavía reducida en este punto debido a que necesita 4 años para alcanzar una revascularización completa y por tanto una densidad normal11.
Una vez se ha confirmado una buena incorporación del injerto por TAC, puede realizarse una carga completa sobre la pierna y reanudar las actividades deportivas con bajo impacto sobre la articulación de la rodilla. Cuando los materiales de osteosíntesis de la osteotomía de corrección eran extraídos tras un promedio de 18 meses en dos pacientes, se realizó simultáneamente una artroscopia adicional para valorar el trasplante. La transición del trasplante al cartílago era continua. En un caso había una mínima protrusión del trasplante. El cartílago era blanco y de consistencia firme cuando se palpaba con la sonda (fig. 12).
Figuras 10a y b Osteocondrosis disecante de cóndilo femoral lateral, pacienteLA, varón, 31 años. Radiografías con visión en túnel de la muescaintercondílea preoperatoriamente (a) e inmediatamentepostoperatoriamente (b).
Una vez el material de osteosíntesis fue retirado, se realizó una RMN con agente de contraste en dos pacientes tras un promedio de 24 meses para valorar la vitalidad del trasplante alogénico. En ambos casos la perfusión causada por la absorción del agente de contraste sirvió como indicación de la vitalidad del trasplante. McDermott et al11 escriben que la fase de revascularización del aloinjerto probablemente es solo completa tras 4 años. Esto significa que la estructura ósea es todavía débil en los primeros 4 años postoperatorios. En términos de pronóstico, pueden esperarse buenos resultados a largo plazo en pacientes que presentan una buena función de la articulación afectada tras cerca de 5 años. Esto significa que nuevos seguimientos están indicados para observar a nuestros pacientes.
El rango de movilidad postoperatoria para una flexión activa era, en promedio, 125º tras 3-4 meses, y 130º tras 12 meses. La extensión completa se logró en todos los pacientes.
Todos los pacientes estaban sin dolor. Su satisfacción era valorada de acuerdo con la puntuación de McDermott et al, tomando criterios subjetivos (dolor, sensación de inestabilidad, ayuda para caminar, distancia caminada) y objetivos (extensión y flexión, exudación)11. Nuestros pacientes alcanzaron un promedio de 95 sobre 100 posibles puntos.
Figura 11a y b Salud ósea postoperatoria del aloinjerto. Paciente LA., varón,31 años. TAC 1 mes (a) y 27 meses postoperatoriamente (b).
Figura 12 Hallazgos artroscópicos 20 meses después del trasplante.Paciente SR., varón, 23 años.
Figura 13 Osteólisis alrededor de una aguja Ethipin.Paciente RB., varón,edad 23 años, 14 mesespostoperatoriamente.
En dos pacientes el trasplante fue estabilizado con tornillos mediante una técnica retrógrada de fijación. En un caso fueron utilizadas agujas de Ehipin. Sin embargo, nosotros hemos dejado de utilizar agujas Ethipin, ya que el TAC mostró osteólisis alrededor de la aguja en este paciente (fig. 13) –la única complicación que apareció en nuestra muestra de pacientes–. Aunque nuestro paciente estaba clínicamente asintomático, la osteólisis puede hacer peligrar el resultado. Mientras tanto, han sido descritos resultados a largo plazo con tasas de supervivencia del aloinjerto del 74% a los 15 años3,6,8,11,13. McDermott et al11 reportaron 11 pacientes desde 1972 y 1983. Se lograron buenos resultados clínicos con una tasa de éxito del 75% en pacientes con un defecto hueso-cartílago postraumático.
Basado en nuestros resultados, la implantación de un aloinjerto puede alcanzar una buena función articular y, al menos, se gana algún tiempo hasta que la colocación de una artroplastia de rodilla sea necesaria.
CorrespondenciaDr. Martin Fischer Orthopädiezentrum OberlandSanatoriumstraße 43 A-6511 Zams Tel.: (+43/512) 504-22697Correo electrónico: martin.fischer@uibk.ac.at
Dr. Ulrike Koller Universitätsklinik für OrthopädieAnichstraße 35 A-6020 Innsbruck Tel.: (43/512) 504-22697Correo electrónico: ulrike.koller@uibk.ac.at