Notas preliminares
Los estudios publicados recientemente señalan que la revisión en dos tiempos de la artroplastia total de cadera (ATC) infectada es el procedimiento de elección para el tratamiento de las infecciones profundas. Los detalles de este procedimiento son el objetivo de las investigaciones actuales. Este procedimiento se puede utilizar en todas las articulaciones, con algunas pequeñas modificacio-nes1,3,7,10-13.
El primer tiempo consiste en la retirada del implante, desbridamiento cuidadoso, lavado profuso y administración prolongada de antibiótico según el antibiograma. El segundo tiempo, que se realiza cuando la infección se ha controlado por completo, consiste en la reimplantación de la artroplastia. Si no se realiza el segundo tiempo, el resultado final es una artroplastia de resección. Las diferentes técnicas de revisión de la ATC han mejorado sus resultados con la introducción de las bolas de cemento con antibiótico impregnado insertadas durante el primer tiempo9. No obstante, estas bolas sirven sólo de portador de antibiótico y no estabilizan la articulación. La tasa de éxito de esta técnica es del 85%.
Nosotros preferimos utilizar un calco de cemento canulado e impregnado de antibiótico que simule la forma de la prótesis, es lo que llamamos espaciador canulado. Su principal función es prevenir la retracción de las partes blandas. Sirve para sostener la extremidad y, si se moldea adecuadamente, evita mayor pérdida ósea. Si el espaciador tiene la forma adecuada facilitará la movilidad del paciente. El vástago endomedular del espaciador sirve de sostén y previene las fracturas femorales2. El cemento impregnado de antibiótico permite la liberación paulatina de antibiótico.
Nosotros utilizamos cemento Palacos con gentamicina (Schering-Plough Corporation, World Headquarters, 200 Galoping Hill Road, Kenilworth, NJ 07033-0530, USA, Phone [+1/908] 298-4000), como recomiendan muchos autores, por su porosidad y capacidad de liberación de antibiótico. También se puede utilizar cemento normal en el cual se puede mezclar el antibiótico más adecuado según el antibiograma. Elson et al hallaron que el antibiótico liberado del cemento óseo colocado en la cavidad medular atravesaba la cortical ósea muerta4.
Un problema de los espaciadores clásicos colocados entre la cavidad medular y el fémur restante es el taponamiento del canal femoral. Esto no representa ningún inconveniente en los casos en los que se ha realizado una ventana ósea distal a la punta del implante o en presencia de un defecto cortical, ya que en ambos casos es posible el lavado del canal medular. La mejora que aporta el espaciador canulado es la posibilidad de drenar correctamente la cavidad medular. También facilita la retirada del tubo de drenaje. Para la rodilla se puede utilizar este espaciador modificado7.
Principios quirúrgicos y objetivos
Erradicar la infección tras una revisión en dos tiempos de la ATC. Durante el primer tiempo se coloca un espaciador canulado. Ello permite irrigar y mantener la distancia entre el acetábulo y el fémur. Y, además, facilita la inserción de los nuevos implantes en el segundo tiempo.
Ventajas
* La principal ventaja reside en el sistema de drenaje del canal femoral, y evita la desventaja de los espaciadores clásicos que obstruyen la cavidad femoral, como lo hacen los tapones que sellan las botellas.
* No se utiliza ningún metal para reforzar el espaciador.
* No es necesario ningún implante especial.
* Coste-efectividad.
* Arco de movimiento satisfactorio y estabilidad temporal de la cadera, lo que permite una temprana movilización del paciente.
Inconvenientes
* Se necesita cierta experiencia, por parte del cirujano, en moldear.
* Se necesita colaboración del paciente con el fin de evitar la luxación o fractura del espaciador.
Indicaciones
* Infección profunda de una ATC en pacientes que requieren una revisión, sobre todo si la infección está localizada en el componente femoral.
Contraindicaciones
* Grandes defectos del fémur proximal que no permiten el anclaje del espaciador.
* Estado de salud demasiado precario para una cirugía de revisión.
Información al paciente
* Riesgos comunes a la cirugía, como tromboflebitis y embolismo.
* Dificultad en retirar el implante, sobre todo implantes no cementados, que puede complicarse con lesión nerviosa o pérdida importante de masa ósea.
* Reposo en cama durante 2 semanas para un lavado correcto. Será necesario realizar ejercicios activos durante el reposo en cama.
* Deambulación en descarga con ayuda de 2 muletas hasta el segundo tiempo, en 6-8 semanas.
* El espaciador no es un implante definitivo, sino que sirve para estabilizar la articulación temporalmente.
* Si no se soluciona la infección tras el primer tiempo, se debe colocar un nuevo espaciador.
* Imprescindible el tratamiento prolongado con antibiótico.
Planificación preoperatoria
* Para el primer tiempo el paciente debe ingresar en una unidad especial. Para el segundo tiempo, el paciente no debe ingresar en la unidad en que ingresó durante el primer tiempo, ni utilizar el mismo quirófano que fue utilizado para el primer tiempo. Puesto que no se puede verificar definitivamente, en el preoperatorio, la curación de la infección, estos pacientes no deberían ser sometidos a posibles infecciones cruzadas. Por ello no se deben operar en quirófanos sépticos ni en quirófanos de cirugía abdominal.
* La cirugía de revisión debe realizarse en estrictas condiciones de asepsia. En nuestra opinión, el mejor sistema es el que usamos en nuestro departamento, una unidad de infecciones ortopédicas con dos zonas separadas. La primera zona es para los pacientes del primer tiempo, y la segunda para los del segundo tiempo. Para prevenir infecciones sobreañadidas por organismos virulentos nosocomiales, ambas zonas están completamente separadas la una de la otra. Esto significa diferentes habitaciones, unidad de curas intensivas, carros de la ropa, e incluso el personal médico.
* Los exámenes preoperatorios tendrán en cuenta el tipo de cirugía compleja a realizar. Los pacientes a menudo se han sometido previamente a varias cirugías, son mayores y con morbilidad elevada. Por ello es necesaria la cooperación entre el anestesiólogo, el internista, el microbiólogo, el cirujano ortopeda y otros trabajadores de la sanidad relacionados con el procedimiento. Se recomienda un estudio inmunológico.
* Es necesaria la selección específica del tratamiento antibiótico. Se cultivarán los fluidos obtenidos de la fístula o de la articulación para identificar el organismo responsable. El antibiograma determinará el tipo de antibiótico a utilizar. Si se desconoce el organismo se utilizarán una combinación de antibióticos de amplio espectro y con una buena penetración. Siempre es preferible la administración intravenosa.
* Radiografías anteroposteriores de ambas caderas, y si fuera necesario tomografía axial computarizada y resonancia nuclear magnética.
* La zona de la cadera que será intervenida debe afeitarse, o mejor depilarse, y cubrirla con ropa antiséptica.
Instrumentación e implantes quirúrgicos
* Equipo para la retirada del implante específico para cada modelo de artroplastia.
* Instrumentos para la extracción del cemento para aquellos casos en que se ha utilizado cemento óseo.
* Sierra oscilante, fresas, agujas de kirschner, drenajes de succión de 16 y 8 mm.
* Instrumental utilizado para la colocación de la prótesis: separadores de Hohmann en punta y romos, separadores de Israeli, tijeras, gubias, escoplos, periostiotomos, fórceps, aspiración, jeringa.
Anestesia y colocación del paciente
* Anestesia general, espinal o epidural.
* Según la extensión quirúrgica serán necesarias varias transfusiones. Por ello se recomienda un recuperador de sangre.
* Para los pacientes con venas periféricas precarias, será necesario una vía central.
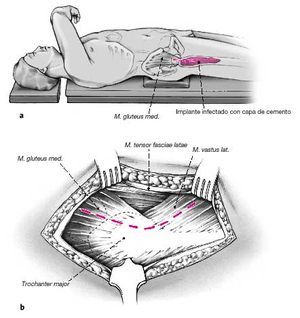
* Supinación: la cadera a operar se coloca en el borde de la mesa de operaciones. La contralateral se mantiene con soportes.
* Entallado como en la artroplastia primaria de cadera. Asumiendo que cabe la posibilidad de que sea necesario un abordaje transabdominal.
* El equipo quirúrgico estará formado por el cirujano, dos asistentes y la instrumentista.
Técnica quirúrgica
Figuras 1 a 9
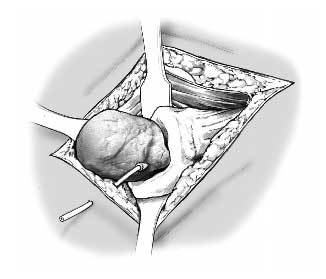
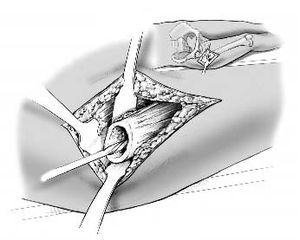
Figuras 1a y b. Aunque puede utilizarse la vía de abordaje anterolateral de Watson-Jones, nosotros preferimos la transglútea de Bauer con sus modificaciones (a)8. Este último abordaje permite ampliaciones proximales y distales, así como una osteotomía transfemoral que en algunos casos es necesario para la retirada de implantes no cementados o la extracción del cemento (b). Para definir una fístula que no esté cerca del abordaje, llenamos el tracto fistuloso con contraste (verde brillante). Siempre que se puede se extirpa la fístula. En la mayoría de los casos se localiza en la cicatriz antigua, siendo extirpada con el abordaje. Tras examinar la articulación de la cadera, se toman como mínimo 3 muestras de tejido para cultivo y antibiograma. Cuanto más muestras más exactitud en identificar el microorganismo.
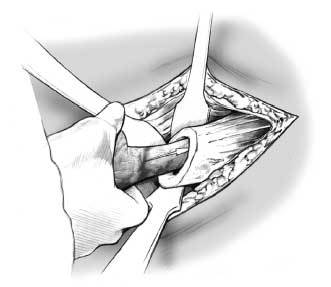
Figura 2. Tras un desbridamiento exhaustivo, se retira el implante con cuidado. Los implantes cementados, aflojados por infecciones de larga duración, son fáciles de retirar. Más complejo es retirar implantes recientemente infectados o no cementados, puesto que los implantes pueden estar completamente osteointegrados. La técnica de extracción se diferencia según el tipo de implante. Es importante asumir que cualquier pérdida de tejido óseo dificultará el segundo tiempo. La retirada de algunos de los implantes de nueva generación no cementados es a veces difícil, sobre todo los implantes con una cubierta porótica, como el vástago femoral AML. En algunas ocasiones será necesario abrir una amplia ventana ósea mediante una osteotomía con escoplos, a veces con sierra de Gigli o instrumentos de Midas-Rex (Medtronic Midas Rex,4620 North Beach Street, Fort Worth, TX 76137, USA, Phone [+1/817] 788-6400, www.medtronic.com). Cualquier intento de extracción de un implante bloqueado conlleva una fractura y destrucción ósea. No es así si los implantes press-fit tienen un perfil rectangular. En estos casos se puede intentar, mediante una ventana ósea en la parte proximal del fémur, desbloquear el implante. En los casos difíciles será necesaria una osteotomía longitudinal incompleta de la cortical lateral del fémur. Tampoco es fácil la retirada de los componentes acetabulares. Los componentes press-fit esféricos requieren de una liberación con escoplos curvos especiales. La situación es más complicada si se deben extraer implantes cónicos autorroscados, sobre todo si se ha utilizado un tamaño innecesariamente grande en la ATC primaria. Sus roscas habitualmente destruyen las columnas anterior y posterior acetabulares, dificultando la revisión. Los componentes de titanio a veces pueden fragmentarse con escoplos y extraerlos pieza por pieza. Los implantes deberán extraerse siempre por completo. No se debe dejar ningún fragmento, aunque esté completamente osteointegrado. Tras la extracción de los componentes protésicos se resecarán todos los tejidos necróticos y granulomatosos, incluyendo el pus. Es importante una irrigación abundante con suero salino y antibióticos (habitualmente neomicina, bacitracina), peróxido de hidrógeno o cloramina. El desbridamiento es esencial, si es inadecuado o insuficiente puede conducir a fracasos o complicaciones. Se recomienda utilizar instrumentos específicos y precisos para el desbridamiento del acetábulo y el canal femoral, como cepillos rotatorios o lavado a presión. Una vez terminado el desbridamiento se valorará la cualidad ósea para la futura revisión. Si vemos que será posible el segundo tiempo, se procede a la preparación del espaciador.
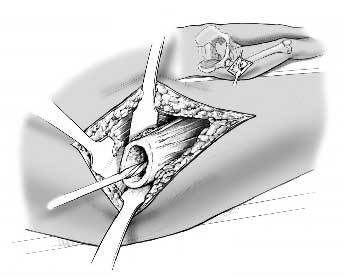
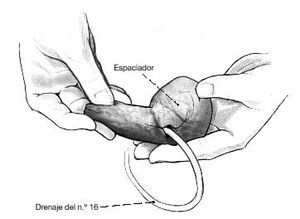
Figura 3. El espaciador se moldea alrededor de un drenaje del n.º 16, de aproximadamente 20 cm de longitud. Sus paredes son lo suficientemente rígidas como para soportar las fuerzas del moldeado y su diámetro interno es suficiente para albergar un drenaje del n.º 8.
Figura 4. Se utiliza todo un paquete de cemento. La forma del espaciador la determina el cirujano.
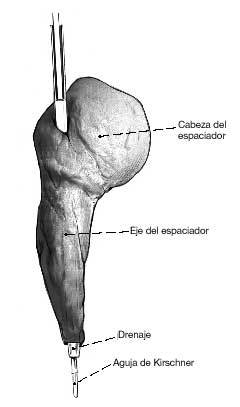
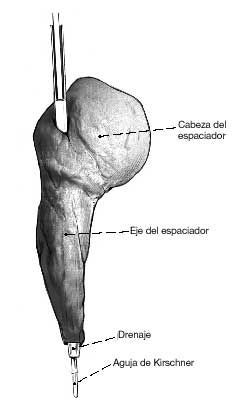
Figura 5. Se inserta una aguja de Kirschner en el interior del drenaje para evitar cualquier doblez o torsión de éste y para facilitar el moldeado del espaciador alrededor del drenaje. El vástago del espaciador le proporciona estabilidad dentro del canal femoral. La cabeza del espaciador se moldea con el drenaje mantenido con la aguja de Kirschner. El tamaño de la cabeza debería ajustarse al tamaño del acetábulo, puesto que si es demasiado grande obstaculizará la reducción, y si es pequeña puede luxarse o provocar una destrucción ósea. También es importante tener en cuenta la longitud y anteversión del cuello del espaciador. Éste debe ser más ancho que el del fémur normal para prevenir las roturas a dicho nivel, que es donde se localizan con más frecuencia. Uno de los extremos del drenaje debe salir por la punta del vástago, y el otro debe salir por el área proximolateral del cuello del espaciador. Es importante que el drenaje se sitúe en el centro del espaciador para garantizar la estabilidad de éste.
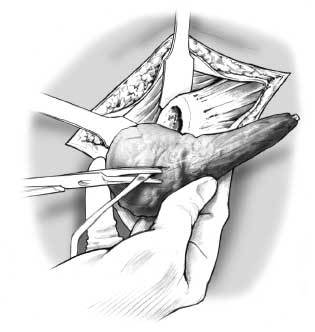
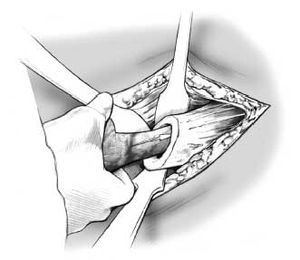
Figura 6. Se moldea el espaciador y cuando llega a la consistencia gomosa se introduce el vástago del espaciador en el canal femoral. Para evitar la formación de puentes entre el cemento y el hueso se irriga la zona con suero salino. Para obtener mayor estabilidad del espaciador se presiona el cemento contra cualquier irregularidad del fémur proximal en la superficie de la osteotomía original. Se minimiza el riesgo de luxación del espaciador si se mantiene la alineación de la cadera y la tensión de los tejidos blandos.
Figura 7. Cuando el cemento está fraguado, se retira de nuevo el espaciador, se extrae la aguja de Kirschner, y se acorta el drenaje a nivel del espaciador.
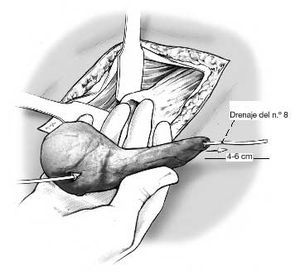
Figura 8. A continuación se introduce dentro del drenaje del n.º 16, un drenaje de lavado del n.º 8, y se coloca el espaciador dentro del canal medular conservando sus irregularidades. La punta del drenaje del n.º 8 ha de superar el cuello del espaciador en 4-6 cm.
Figura 9. Se reduce la cabeza del espaciador con sumo cuidado. El drenaje de irrigación del n. º 8 atraviesa la piel anteroproximalmente por el extremo superior de la incisión muscular de los glúteos. Se utilizan drenajes extras para la articulación de la cadera. El primero se coloca en la articulación coxofemoral, el segundo subfacial y el tercero subcutáneo. Es fundamental un correcto cierre de la musculatura y la fascia, puesto que proporcionan estabilidad. Cierre de la herida de forma habitual.
Manejo postoperatorio
* Ingreso en la unidad de cuidados intensivos. Control monitorizado, si fuera necesario, de las constantes vitales y de las transfusiones sanguíneas.
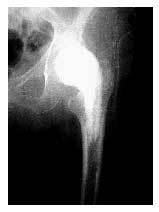
* Radiografía anteroposterior de la cadera (fig. 10).
Figura 10. Radiografía estándar anteroposterior, postoperatoria, de la cadera.
* Lavado por irrigación (suero salino con antibiótico, normalmente neomicina, bacitracina: 1 g en 500 ml de solución; 1-1,5 l/día). Para prevenir el exceso de pérdida sanguínea en el postoperatorio inmediato, puede ser necesario cerrar los drenajes de succión de forma intermitente. Por otro lado, debemos evitar la obstrucción de los drenajes de succión. Se cogen varias muestras de cultivo de los drenajes de succión. Y el lavado por irrigación se mantiene 10 días. Si los cultivos son negativos el drenaje de irrigación puede retirarse tras 2 semanas. Los drenajes de succión se retiran a las 48 h. La sutura se retira el día doceavo.
* El tratamiento antibiótico específico lo determinan los cultivos intraoperatorios y los cultivos de los drenajes de succión. Se administrarán durante las dos primeras semanas por vía intravenosa, y, posteriormente, por vía oral como mínimo durante 6 semanas. Los resultados de la analítica, sobre todo la proteína C reactiva (PCR) y la velocidad de sedimentación, determinaran la duración del tratamiento antibiótico. Es aconsejable la biterapia y una concentración inhibitoria mínima de 1:85.
* La rehabilitación tras la revisión difiere de la de los pacientes sometidos a una ATC primaria. Los pacientes deben guardar reposo en supinación hasta la retirada de los drenajes de irrigación. No es necesaria la tracción esquelética. Se realizarán ejercicios activos a excepción de la cadera operada en que sólo se permitirán ejercicios isométricos. Esto, así mismo, mantiene el drenaje. La movilización del paciente y la deambulación se autoriza una vez retirado el drenaje.
* El segundo tiempo no es imprescindible realizarlo a las 6 semanas exactamente. Nosotros nos guiamos por la evolución clínica y la analítica. En caso de aparecer una fístula o una elevación de la PCR o de la velocidad de sedimentación, no descartamos la necesidad de repetir el primer tiempo con un nuevo espaciador.
* Profilaxis habitual para la tromboflebitis.
Errores, riesgos y complicaciones
Intraoperatorios
* La incompleta retirada del cemento, incluso de pequeños fragmentos, así como un desbridamiento insuficiente, disminuye la oportunidad de erradicación de la infección. Y por ello, puede ser necesario repetir el primer tiempo.
* Lesión del nervio ciático y/o de los vasos ilíacos durante la extracción del acetábulo: reparación microquirúrgica.
* Forma del espaciador incorrecta (cabeza demasiado pequeña o grande, cuello débil, anteversión inadecuada, vástago femoral corto): moldeado de un nuevo espaciador.
* Destrucción excesiva ósea durante la retirada del implante, debilitación ósea hasta el punto de fractura: añadir autoinjerto óseo en el momento de la revisión. Prolongación del reposo en cama.
Postoperatorios
* Riesgo de fractura o luxación del espaciador, cuando no se siguen los consejos de rehabilitación. Si se produce una fractura y es sintomática (poco frecuente): repetición del primer tiempo.
* La infección puede emerger si el tratamiento antibiótico es inadecuado por el tipo de antibiótico o por el corto tiempo de tratamiento o por la inadecuada administración. Se debe ajustar el antibiótico según el antibiograma.
Resultados
Entre 1996 y 1998, en el 1st Orthopedic Clinic of Charles University, hemos utilizado el espaciador canulado en el tratamiento de 29 pacientes (20 mujeres y 9 varones) con ATC infectada. La edad media fue de 66,3 años. En nuestra serie, el segundo tiempo realizado en los pacientes en los que se utilizó un espaciador en el primer tiempo, fue más fácil que en los pacientes previos en que no se utilizó espaciador. La identificación del acetábulo y la resección de la cicatriz fue más fácil que en los pacientes con Girdlestone.
El intervalo entre el primer tiempo (colocación del espaciador) y el segundo tiempo (inserción de la artroplastia) fue de 11,6 semanas de media (6-28 semanas). En dos ocasiones hubo reinfección tras la colocación del espaciador, requiriendo un segundo primer tiempo, desbridamiento, colocación de un nuevo espaciador, y lavado. El segundo tiempo se realizó tras la desaparición de la infección. Tuvimos éxito en uno de estos pacientes. En el otro paciente no se pudo controlar la infección, por ello no se realizó el segundo tiempo, sino que se dejó al paciente con una artroplastia de resección.
La tasa de éxito de la revisión en dos tiempos, utilizando un espaciador, fue del 93,1%, si se excluye el paciente portador de una ATC no cementada tipo Walter (implante no cementado fabricado en Chequia con un acetábulo cónico y un vástago femoral press-fit). En este paciente fue difícil la utilización de un espaciador debido a los grandes defectos óseos en ausencia de infección. Debido a la pérdida de masa ósea no se pudo conseguir un espaciador estable, por lo que se optó por una artroplastia de resección. Al cabo de un año, tras la recuperación de la masa ósea acetabular, se colocaron con éxito los componentes protésicos. El resultado final, en este paciente, se puede considerar bueno.
El número de pacientes en que se pudo erradicar la infección es, por tanto, de 28 (96,5%).
La puntuación media preoperatoria de la Escala de Harris para la cadera fue de 61 puntos (24-67) y tras el segundo tiempo se obtuvo una media de 90,1 puntos (79-99). La solidez de este método queda reflejada por la mejoría en la puntuación de la Escala de Harris con un incremento medio de 29 puntos.
La rotura del espaciador se observó en 2 casos y la luxación en cinco. En ningún caso afectó al resultado final.
Correspondencia: Mudr. David Jahoda. 1 Ortopedická Klinika 1.LF UK. FN Motol. V Úvalu 84, Praha 5. 150 00 Tschechien. Tel: (+42/2) 2443; Fax-3920. Correo electrónico: david.jahoda@post.cz