Introducción
El consumo abusivo de alcohol es un problema de salud pública, especialmente en países como el nuestro, de larga tradición vinitícola. Los costes sanitarios y humanos son enormes, dado que una vez establecida la dependencia, el alcoholismo se convierte en un trastorno crónico e, incluso en ausencia de ésta, el abuso de alcohol provoca numerosos daños en diferentes sistemas del organismo, incluido el sistema nervioso central (SNC). Revisaremos a continuación los hallazgos que relacionan el consumo de alcohol con deterioro neuropsicológico, teniendo presente que se refieren a situaciones de consumo abusivo pero recordando también que, tal y como sucede en el ámbito de las enfermedades cardiovasculares, existe una amplia controversia acerca del efecto «protector» que el consumo moderado de alcohol tiene sobre las funciones cognitivas1,2. Existen numerosas evidencias de que las alteraciones neuropsicológicas, estructurales y funcionales ligadas al consumo de alcohol constituyen un continuo3,4, en cuyo extremo estarían las formas más graves en las que el alcohol juega un papel secundario, entre ellas la encefalopatía de Wernicke-Korsakoff y la demencia alcohólica, concepto sobre el que se discutirá más adelante. Actualmente se considera abandonada la visión de que dicho tipo de alteraciones eran las únicas consecuencias del alcohol sobre el funcionamiento neuropsicológico del sujeto y se admite que existe un variado abanico de afectación ligado al consumo de alcohol mismo. Estudios in vitro han demostrado que el etanol es, per se, un tóxico celular susceptible de causar muerte y afectar a la diferenciación y proliferación celular, con efectos más graves en las células neurales en desarrollo, pero pudiendo afectar también a células diferenciadas2. El mecanismo por el cual el etanol produce este daño se desconoce, pero a este respecto se han señalado como posibles causas la excitotoxicidad, el estrés oxidativo, la muerte neuronal por apoptosis y el papel del acetaldehído, entre otros2,5,6.
El consumo crónico de alcohol produce una hipersensibilización compensatoria del receptor NMDA para el glutamato, lo que se traduce en un elevado incremento de la acción excitatoria de éste en situaciones de abstinencia2,5. La sobreexcitación de dichos receptores conduce a la acumulación masiva de calcio intracelular y eventualmente a la muerte de la célula. Este mecanismo se ha relacionado, en el espectro de trastornos por abuso de alcohol, con la encefalopatía de Wernicke-Korsakoff, el delirium tremens, el síndrome alcohólico fetal y el deterioro cognitivo por abuso de alcohol. Por otro lado, la metabolización del etanol produce un aumento en la generación de radicales libres susceptibles de causar daño neuronal2,5, y una disminución paralela de las concentraciones de varias sustancias antioxidantes, dando como resultado una situación de estrés oxidativo.
En cuanto a la apoptosis o «suicidio celular», es un mecanismo fisiológico que conduce a una muerte celular programada cuando se producen una serie de factores, como daños irreparables en el ADN. Se ha hipotetizado que este mecanismo, inicialmente adaptativo, podría desecadenarse de manera patológica por influencia de factores externos, entre ellos, el etanol, especialmente en las neuronas del cerebro en desarrollo5,6, lo que se relaciona con el síndrome alcohólico fetal y los efectos del consumo de alcohol durante el embarazo.
Por otra parte, el papel que juega el acetaldehído en el SNC, tanto a nivel psicofarmacológico como neurotóxico, sigue siendo controvertido. Este metabolito del etanol es altamente reactivo y varias veces más tóxico que éste. Se cree que puede mediar algunos de los efectos neurotóxicos del etanol2,7, posiblemente por metabolización de alcohol en el cerebro vía catalasa, ya que este sistema es el de mayor actividad en el SNC y dado que el acetaldehído fruto del metabolismo periférico del etanol atraviesa con dificultad la barrera hematoencefálica2. En los últimos años, el acetaldehído se ha relacionado con el síndrome alcohólico fetal8,9.
Alteraciones estructurales y funcionales
Uno de los primeros hallazgos relacionados con el consumo abusivo de alcohol es el de la atrofia cerebral. Los primeros estudios post mortem ya indicaban una disminución de la masa encefálica. Tradicionalmente se observa una serie de lesiones que aparecen de modo independiente a la existencia de déficit nutricionales y otras complicaciones médicas, por lo que parecen ser características del abuso de alcohol: pérdida difusa de tejido cerebral, ensanchamiento de los surcos y cisuras y agrandamiento de los ventrículos laterales y el tercer ventrículo10-12. La atrofia del lóbulo frontal evaluada mediante tomografía axial computarizada (TAC) o resonancia magnética (RM) es un hallazgo clásico cuando se estudia el cerebro de alcohólicos crónicos12.
El hipocampo parece ser una estructura especialmente sensible a los efectos del alcohol, tanto de manera estructural como funcional, tras su administración aguda o crónica7,13,14. También parece serlo el cerebelo2,7. La degeneración cerebelosa clásica aparece con frecuencia en alcohólicos de larga evolución, posiblemente asociada a déficit nutritivos, en la línea de la encefalopatía de Wernicke-Korsakoff15,16. Sin embargo, la afectación del cerebelo puede abarcar un continuo en el que el alcohol juega un importante papel17,18.
La afectación talámica se ha relacionado con alteraciones olfativas. También se ha observado alteraciones del cuerpo calloso19 y de los cuerpos mamilares, lesión esta última característica de la encefalopatía de Wernicke-Korsakoff, de la que se hablará más tarde. Sin embargo, curiosamente el grado de atrofia cerebral no parece correlacionar con los déficit encontrados en las exploraciones neuropsicológicas, pudiéndose encontrar sujetos que presentan alteraciones estructurales sin aparente afectación cognitiva10,12. Algunos autores proponen que ello se debe a que los tests no son lo bastante sensibles para detectar disfunciones cognitivas sutiles20.
Las evaluaciones morfométricas han hallado alteraciones en el número, tamaño y complejidad sináptica en los encéfalos de los alcohólicos crónicos5,11. Ello se relaciona con el debate sobre si existe o no pérdida de cuerpos neuronales en los alcohólicos13,21-23. Aunque algunos estudios confirman la existencia de pérdida neuronal en determinadas zonas23, y disminución del volumen de sustancia gris20,23,24, lo cierto es que la atrofia cerebral inducida por alcohol es parcialmente reversible con un cierto período de abstinencia, lo que apunta a que la pérdida podría hacer mayormente referencia a degeneración de conexiones axonales y dendríticas y de células gliales13, en las cuales la regeneración es posible. Ciertamente la sustancia blanca subcortical parece ser más sensible, tanto a los efectos neurotóxicos del alcohol5,11 como a la recaída10, con respecto a la gris cortical. Las alteraciones a que esto conduciría en la conectividad de diferentes sistemas cerebrales podría explicar las disfunciones cognitivas ligadas al consumo de alcohol y otras sustancias. Asimismo se han encontrado reducciones en las concentraciones de N-aceitil-aspartato, considerado marcador de integridad neuronal, que revierten con la abstinencia, lo que indica que los cuerpos neuronales podrían estar intactos22.
Los hallazgos eletrofisiológicos también apuntan a la existencia de anomalías en la actividad eléctrica del córtex cerebral de los alcohólicos, encontrándose alteraciones en cuanto a amplitud y latencia de diversos potenciales evocados1,11,25, así como una alteración en la prueba del mismatch negativity, o negatividad de desemparejamiento. Algunas de estas alteraciones son reversibles con la abstinencia, pero otras persisten en el tiempo, siendo asimismo encontradas en hijos de alcohólicos no bebedores. Por tanto, estas alteraciones podrían preceder al consumo de alcohol en determinadas personas y ser utilizadas como marcadores de riesgo para el desarrollo de una dependencia o abuso de alcohol. En este sentido se ha prestado una especial atención a la P30025,26. La P300 es una onda neuroeléctrica elicitada tras la presentación de estímulos que deben ser evaluados por el sujeto y discriminados en alguna dimensión o cualidad. Se registra en torno a los 300 milisegundos tras la aparición del estímulo y obtiene buenas correlaciones con los resultados de las pruebas neuropsicológicas1. Numerosos hallazgos de laboratorio indican que, en pruebas que implican paradigmas de rareza o aprendizaje del tipo GO-NO GO, los alcohólicos muestran una respuesta deficiente a los estímulos objetivo (estímulos raros o infrecuentes en el paradigma de rareza, y estímulos GO en las pruebas GO-NO GO), caracterizada por una baja amplitud de la P30025,27. Estas alteraciones de la P300 se han relacionado con déficit en la evaluación cognitiva de los estímulos y en el procesamiento controlado de información, que requiere períodos de atención sostenida.
En cuanto a las alteraciones funcionales, evaluadas mediante técnicas como el PET o el SPECT, hay resultados consistentes referidos a un importante grado de hipofuncionalismo frontal10,11,28,29. Las exploraciones con PET permiten constatar la existencia de hipometabolismo frontomedial28-30; de modo similar, las exploraciones con SPECT muestran un importante grado de hipoperfusión en los lóbulos frontales con compromiso prefrontal y orbitofrontal. Estas alteraciones están muy relacionadas con el rendimiento neuropsicológico mostrado por alcohólicos en diversas pruebas, correlacionando con la presencia de déficit incluso en ausencia de atrofia cerebral o alteraciones anatómico-estructurales evaluadas mediante TAC o RM28,31. Asociado al compromiso frontal puede darse compromiso funcional de otras áreas cerebrales31.
Alteraciones neuropsicológicas
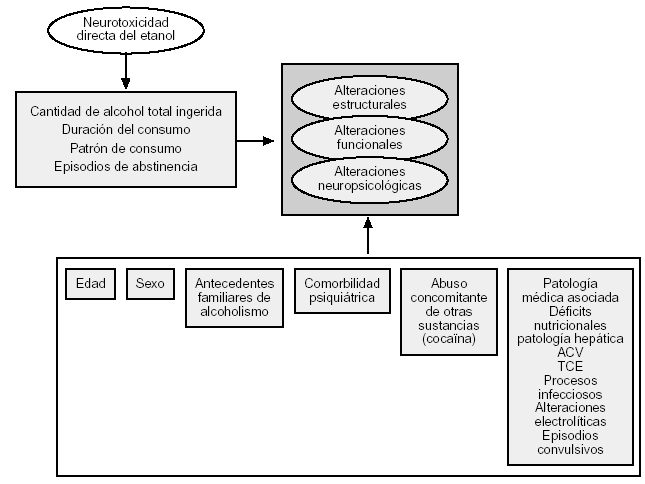
Como ya se ha mencionado, existe una gran variabilidad en los diferentes grados de afectación neuropsicológica que pueden presentar los sujetos abusadores de alcohol, encontrándose desde sujetos sin afectación aparente hasta individuos que cumplen criterios de demencia, y concurriendo diversos factores que serán comentados más adelante (fig. 1).
Figura 1. Variables implicadas en el deterioro neuropsicológico ligado al consumo de alcohol.
El compromiso cerebral asociado al alcoholismo, como ya hemos comentado, es especialmente marcado en córtex cerebral frontal, hipotálamo y cerebelo. Guerri2 señala que dichas áreas se relacionan funcionalmente con procesos cognitivos, emocionales, de memoria y movimiento (tabla 1).
La memoria es uno de los procesos alterados de manera más habitual en alcohólicos, en especial la memoria a corto plazo. La amnesia transitoria suele ligarse al consumo de alcohol en forma de blackout, o laguna alcohólica, que constituye un episodio de amnesia anterógrada cuya existencia es uno de los aspectos explorados en la clínica cuando se realiza el diagnóstico de dependencia o abuso de alcohol. Sin embargo, los blackouts no son síntomas patognomónicos de la dependencia al alcohol, ya que puede experimentarlos el individuo no alcohólico tras una ingesta de cierta importancia32,33. El alcohol puede producir también un estado de amnesia transitoria dependiente del estado, según la cual el sujeto es capaz de recordar lo que le ha acontecido durante un episodio de «borrachera» si se produce un nuevo estado de intoxicación.
Asimismo se encuentra que los alcohólicos crónicos presentan dificultades y bajo rendimiento en tests neuropsicológicos que exploran la memoria y la capacidad de aprendizaje, como las escalas de memoria del Weschler y la figura compleja de Rey11. Los alcohólicos también muestran disfunciones atencionales, con elevadas dificultades para focalizar la atención y fácil distractibilidad34, lo que electrofisiológicamente puede relacionarse con alteraciones de la P300, entre otros.
También se hallan comprometidas las funciones visuoespaciales y perceptivomotoras, en especial cuando se trata de tareas complejas. La coordinación visomotriz se halla deteriorada en diversos niveles, así como la capacidad de manejar figuras en el espacio11,12,17. Del mismo modo que, como comentaremos a continuación, las alteraciones en funciones ejecutivas y las alteraciones conductuales ligadas al alcoholismo crónico sugieren una afectación frontal, los déficit visuoespaciales y constructivos han dado pie a algunos autores a considerar que en la afectación cerebral en alcohólicos se produce la denominada «sensibilidad diferencial del hemisferio derecho», en especial, dada la escasa afectación de las capacidades verbales en las que el hemisferio izquierdo se halla más especializado11,17. En apoyo a esta hipótesis se han hallado en alcohólicos déficit en el manejo y comprensión de aspectos paralingüísticos del lenguaje, tales como la valoración de la prosodia o cadencia afectiva del habla, en los que el hemisferio dominante es el derecho, y para el que se proponen perfiles de afectación del córtex derecho y/o cuerpo calloso35,36. Sin embargo, estudios que comparan con detalle la ejecución de tareas visuoespaciales entre alcohólicos y afectados de lesiones unilaterales del hemisferio derecho concluyen que los patrones de afectación son diferentes entre ambos grupos37.
Quizá una de las hipótesis que más atención ha recibido en los últimos años se refiere a la afectación frontal en los alcohólicos crónicos. Gran parte de estudios encuentran de manera consistente que los alcohólicos muestran déficit en una gran variedad de funciones relacionadas clásicamente con el lóbulo frontal11,12,17. Además de destacar cierta deficiencia a la hora de formar e identificar conceptos abstractos, tanto verbales como no verbales, los alcohólicos crónicos suelen presentar un pensamiento rígido y poco flexible y deficiencias en la solución de problemas y la generación de planes y alternativas de conducta. La disminución de la fluidez verbal11 y la distractibilidad atencional que puede encontrarse en alcohólicos, anteriormente mencionada, es también característica de pacientes afectados de lesiones frontales38.
Todos estos datos han llevado a algunos autores a enfatizar la existencia de alteraciones frontales en el alcoholismo de larga evolución y sus implicaciones en su evolución5,12. Dicha afectación frontal puede también relacionarse con otros aspectos relacionados con el alcoholismo, como la agresividad y la pérdida de control conductual, en los que las funciones ejecutivas y la inhibición cortical frontal tienen un papel especialmente significativo39. Algunos resultados apuntan a que esta alteración de funciones frontales (o síndrome disejecutivo) aparece incluso en ausencia de alteraciones relevantes de memoria40. Estos resultados son relacionables funcionalmente con los hallazgos sobre hipoperfusión e hipometabolismo, y estructuralmente con la atrofia frontal observada mediante TAC o RM12. En el estudio de Kril et al23, se confirmó asimismo la existencia de pérdida neuronal en la corteza frontal de asociación.
Sin embargo, todavía queda por delimitar claramente cuál es la relación que se establece entre la afectación de diversas áreas cerebrales y las alteraciones neuropsicológicas que pueden asociarse con éstas. Es muy posible que, aun cuando existan zonas más vulnerables al efecto neurotóxico del alcohol, el daño en abusadores crónicos sea generalizado, de ahí la hipótesis del «daño cerebral difuso» defendida por Parsons11. Dado que el cerebro no está compuesto de compartimientos estancos y existe un elevado grado de conectividad entre diversas estructuras, se trata de un área sumamente compleja de investigación.
Variables implicadas en el deterioro neuropsicológico del alcohólico
Existen diversos factores cuya confluencia podría mediar el grado variable de deterioro cognitivo encontrado en alcohólicos. Entre ellos podemos citar los siguientes: historia de bebida y patrón de consumo, edad, sexo, historia familiar de alcoholismo, comorbilidad psiquiátrica, uso concomitante de sustancias y complicaciones médicas asociadas
Historia de bebida y patrón de consumo
Aunque los mayores déficit suelen encontrarse en alcohólicos crónicos con muchos años de evolución, asumiéndose de este modo que el deterioro neuropsicológico aumenta con el tiempo de consumo y la cantidad de alcohol ingerida, lo cierto es que numerosas investigaciones han fracasado a la hora de establecer una relación clara entre cantidad de alcohol ingerido y déficit cognitivo, ni con la extensión y rapidez de la recuperación. Sin embargo, la mayoría de estudios llevados a cabo son de corte transversal, lo que dificulta el establecimiento de dicha relación. Algunos autores señalan que esta relación confusa puede deberse, no sólo a la ausencia de estudios de seguimiento, sino a la poca fiabilidad del autoinforme como medida de la cantidad de alcohol ingerida, y a que la mayor parte de sujetos examinados ha consumido una cantidad tan elevada de alcohol que han superado el umbral óptimo para la observación clara del efecto dosis41. De hecho algunos estudios sí han encontrado una moderada relación dosis-efecto en mujeres alcohólicas y alcohólicos jóvenes41,42, en los que la cantidad de alcohol ingerida estaría por debajo de dicho umbral. Este efecto se traduciría en la afectación progresiva de diferentes funciones, siendo algunas de ellas más sensibles al abuso de alcohol43,44. Otros autores subrayan que la existencia de episodios agudos de ingesta abusiva de alcohol pueden conducir igualmente a daño neuronal5. Como se comentará más adelante, se han encontrado alteraciones neuropsicológicas en bebedores abusivos adolescentes45.
En relación a ello, un área de estudio interesante, todavía no exhaustivamente estudiada, es si el patrón de consumo es una variable relevante a considerar, con independencia de la cantidad de alcohol consumida44, y cómo se relacionan los déficit encontrados en bebedores abusivos regulares y bebedores abusivos irregulares. En relación a esto, algunos autores proponen que la existencia de ciclos de intoxicación-abstinencia podrían constituir un importante factor de estudio de cara a explicar la variabilidad encontrada en las poblaciones de alcohólicos7. Dado que el síndrome de abstinencia implica hiperexcitabilidad y excitotoxicidad2,5, y se puede asociar a delirium y cuadros convulsivos, el número y gravedad de los síndromes de abstinencia en la historia clínica del sujeto ha sido considerado como variable de estudio46-48. Además, existen evidencias clínicas y experimentales de que la sintomatología de abstinencia se agrava a medida que aumenta el número de episodios padecidos, hecho que podría explicarse por un mecanismo de kindling («encendido») que implicaría un incremento progresivo en la excitabilidad y responsividad neuronal.
Por último, señalar que algunos estudios han encontrado diferencias en cuanto a hipometabolismo frontal entre alcohólicos tipo I y II, siguiendo la clasificación de Clonninger, siendo éste más marcado en los segundos que en los primeros. Los datos carecían de significación estadística, tal vez debido al pequeño tamaño de la muestra, pero son sugerentes en cuanto a posibles vías de investigación29. En este sentido se ha apuntado que los alcohólicos de inicio precoz se caracterizarían por una hipoperfusión frontal izquierda, y que la hipoperfusión frontal bilateral sería más característica de alcohólicos de inicio tardío49.
Edad
Dos son las teorías más importantes con respecto a la relación entre edad y consumo de alcohol7. Según la primera, el alcohol acelera el envejecimiento cerebral, de modo que sujetos alcohólicos muestran signos de atrofia comparables a los de sujetos no alcohólicos 20 años mayores (teoría del envejecimiento acelerado). Numerosos estudios post mortem y de neuroimagen han corroborado la existencia de dicha atrofia; sin embargo, la atrofia inducida por alcohol es reversible, al contrario de lo que sucede con el envejecimiento cerebral natural21. La segunda teoría propone la existencia de una sensibilidad diferencial entre sujetos jóvenes y ancianos a los efectos neurotóxicos del alcohol. En esta línea existen estudios, como el de Rourke y Grant50 y otros51, según los cuales los sujetos ancianos muestran más cantidad de déficit y necesitan un período de recuperación mayor, para alcanzar niveles de ejecución comparables a los de sus pares más jóvenes, hecho que se ha relacionado con una mayor falta de plasticidad neuronal. En población anciana es especialmente relevante explorar la patología médica asociada.
Por otro lado, existen interesantes evidencias de que el abuso de alcohol durante la adolescencia, cuando todavía no existe un historial de años de evolución en el consumo, provoca alteraciones neuropsicológicas45. Dado que durante la adolescencia todavía se están produciendo cambios en lo que se refiere a organización y maduración cerebral, el abuso de alcohol en esas etapas podría ser crítico. Determinados estudios de laboratorio concluyen que ratas en período «adolescente» se muestran más sensibles a los efectos neurotóxicos del alcohol52. Asimismo se ha comprobado que el hipocampo del cerebro adolescente es especialmente vulnerable a los efectos neurotóxicos del alcohol53.
Sexo
Tradicionalmente se han encontrado datos según los cuales la mujer es más sensible a los efectos deletéreos del alcohol que el varón en diversas áreas, tales como la hepática y la cardíaca, y en lo que se refiere al establecimiento de la misma dependencia, en la que la mujer «quema etapas» más deprisa que el varón33. En los últimos años diversos estudios han comprobado que esta afirmación es válida también para los efectos del alcohol en el SNC20,41. Así, las mujeres obtienen resultados similares en cuanto a afectación neuropsicológica y neuroestructural incluso con menos años de evolución y menor cantidad de alcohol total ingerida. Aunque se ha hipotetizado que esa mayor sensibilidad al alcohol responde a razones metabólicas (para una misma cantidad de bebida, la mujer obtiene mayores concentraciones de alcohol en sangre), lo cierto es que hay datos que corroboran que incluso controlando dichas concentraciones, se produce daño diferencial hepático54.
La afectación cerebral parece ser similar en ambos sexos, si bien se ha observado que estructuralmente las mujeres alcohólicas muestran un mayor decremento en la sustancia gris con respecto a sus pares no alcohólicas, de lo que lo hacen sus compañeros varones20. Por otro lado, y pese a que las áreas neuropsicológicas comprometidas son similares, se han encontrado ciertas diferencias entre los patrones de afectación de varones y mujeres41,55. Dado que varones y mujeres difieren en cuanto al grado de especialización hemisférica y representación cortical de diversas funciones cognitivas, ésta es un área de investigación de especial complejidad, que podría revelar datos relevantes sobre la afectación neuropsicológica ligada al consumo de alcohol.
Historia familiar de alcoholismo
Numerosos estudios han obtenido datos referidos a alteraciones electrofisiológicas en hijos de alcohólicos, como una menor amplitud en la P300, así como un menor rendimiento neuropsicológico, especialmente en relación a funciones en las que se halla implicado el córtex prefrontal12,26,56. Muchos de estos déficit son similares a los que presentan alcohólicos en proceso de desintoxicación, lo que ha llevado a algunos autores a plantear que tal vez algunas de las características neuropsicológicas y electrofisiológicas encontradas en éstos sean previos al desarrollo del alcoholismo. Básicamente, esto apuntaría a que el grado de afectación y recuperación neuropsicológica podría estar en función de la existencia o no de antecedentes familiares de alcoholismo. Sin embargo, existe cierta controversia al respecto: algunos estudios han comprobado que el rendimiento en pruebas neuropsicológicas es menor en alcohólicos con historia familiar positiva frente a historia familiar negativa, mientras que otros han fracasado en la misma línea56. Asimismo, no se han encontrado evidencias consistentes de que la existencia de una historia familiar de abuso de alcohol interfiera en la recuperación56,57. Una vez más, parece haber más factores implicados.
Comorbilidad psiquiátrica
La existencia de comorbilidad psiquiátrica en alcohólicos es alta, especialmente en cuanto a cuadros depresivos y ansiosos, lo cual podría mediar en el rendimiento neuropsicológico y contaminar los resultados de rendimiento obtenidos en diferentes pruebas56,58. Especialmente significativo podrían ser los datos referidos a los trastornos por déficit de atención en la infancia y el diagnóstico de personalidad antisocial. Estudios de neuroimagen han puesto de manifiesto que la conducta agresiva y el trastorno de personalidad antisocial (que algunos autores prefieren sustituir por el de personalidad psicopática) se relacionan con un importante grado de hipofuncionalismo frontal59-61 evaluado mediante PET y SPECT. De hecho se encuentran similitudes entre los déficit ejecutivos presentados por alcohólicos y los obtenidos para sujetos diagnosticados de trastorno antisocial de personalidad62. Asimismo, el trastorno antisocial suele asociarse a determinados subtipos de alcohólicos, como el tipo II de la clasificación de Clonninger, por lo que este hecho podría ser un factor más implicado en la variabilidad obtenida en diferentes estudios56,63,64.
Uso concomitante de sustancias
En los últimos años se ha despertado el interés por la existencia de afectación cerebral y neuropsicológica asociada al uso y abuso de diferentes sustancias psicoactivas. Sin embargo, pocos de ellos han contemplado lo que es una realidad en la práctica clínica, la existencia de politoxicomanías. Es de esperar que, si el abuso de varias sustancias por separado provoca alteraciones funcionales y estructurales en el SNC, el abuso conjunto provoque mayores daños. En este sentido, Bondi et al65 informan de una mayor afectación en alcohólicos con politoxicomanía que en alcohólicos simples, incluso cuando éstos informan de más años de abuso de alcohol. Altamente relevante parece la combinación de alcohol y cocaína65,66, por cuanto ésta ha demostrado asociarse a importantes alteraciones funcionales, estructurales y neuropsicológicas, especialmente en el lóbulo frontal10,67,68 y dada la alta prevalencia de consumo conjunto de ambas sustancias en nuestra población.
Complicaciones médicas asociadas
El abuso de alcohol provoca numerosas alteraciones en el organismo, algunas de las cuales son susceptibles de afectar al SNC y al rendimiento neuropsicológico. Entre ellos cabe destacar los déficit nutricionales y vitamínicos. Es el caso del trastorno amnésico persistente o encefalopatía de Wernicke-Korsakoff, complicación neurológica debida a déficit de tiamina (vitamina B1). Se relaciona con el abuso crónico de alcohol en la medida en que éste va acompañado de malnutrición y defectos en la absorción intestinal de nutrientes y se caracteriza por lesión diencefálica bilateral y simétrica, que afecta fundamentalmente a los cuerpos mamilares. Este trastorno puede verse facilitado por la existencia de una deficiencia genética de la actividad de la enzima transcetolasa17,69. Se divide en dos cuadros relacionados pero que pueden aparecer de modo independiente: el síndrome de Wernicke y el síndrome de Korsakoff. El síndrome de Wernicke puede definirse como un cuadro de aparición agudo o subagudo secundario a déficit de tiamina que cursa habitualmente con alteraciones oculomotoras (oftalmoplejía y nistagmus horizontal), ataxia y confusión generalizada, con posible evolución a coma. Su tratamiento debe considerarse una urgencia médica15,16, y es potencialmente reversible ante el tratamiento agudo con tiamina. Sin embargo, determinados autores advierten que suele existir repetición de los episodios y progresivamente, solapamiento de lesiones16.
La ausencia de tratamiento del síndrome de Wernicke puede hacer evolucionar el cuadro hacia una psicosis de Korsakoff. Este trastorno puede aparecer de forma aislada y progresiva en un sujeto dependiente del alcohol o como secuela después de un delirium tremens o alucinosis alcohólica33, así como responder a causas no relacionadas con el alcoholismo. Sin embargo, es usual su asociación con el síndrome de Wernicke, lo que ha llevado a la expresión de encefalopatía de Wernicke-Korsakoff. Se caracteriza por un fracaso de memoria anterógrada y retrógrada con conservación de la memoria inmediata y otras funciones cognitivas. El paciente suele presentar confabulación, rellenando los huecos de la memoria con recuerdos falsos y falsos reconocimientos. El paciente puede mostrarse agradable, pero superficial, con escasa implicación en el entorno33. La CIE 10 recoge también como elemento diagnóstico una alteración del sentido del tiempo caracterizada por aglutinación de recuerdos en uno solo y desorden cronológico de los acontecimientos del pasado70. Las alteraciones estructurales suelen implicar, no sólo los núcleos mamilares, sino alteraciones del tálamo e hipotálamo y cerebelo. También se asocia a alteraciones en la perfusión evaluada mediante SPECT12,71. El pronóstico para un síndrome de Korsakoff ya establecido es malo, aunque algunos pacientes remiten parcialmente tras el tratamiento69.
Otro cuadro no ligado de manera exclusiva al abuso de alcohol sino a los déficit nutricionales concomitantes, lo constituye la pelagra, causada por un déficit de niacina y que cursa en su presentación clásica con un cuadro de dermatitis, diarrea, y demencia. Sin embargo, existen formas parciales con deterioro predominantemente neuropsiquiátrico, que cursa con insomnio, nerviosismo, confusión y deterioro del estado de conciencia69, y ocasionalmente delirios, irritabilidad y alucinaciones15.
La presencia de patología hepática es un factor más a considerar, ya que el hígado es un órgano habitualmente dañado en alcohólicos crónicos y la presencia de cirrosis puede conducir a un cuadro de encefalopatía. La sintomatología incluye apraxia de construcción y dificultades en el habla, alteraciones del humor, conducta inadecuada, cambios en el ritmo del sueño, somnolencia, estupor, coma, y eventualmente, la muerte. Asimismo, algunos estudios apuntan a que el grado de compromiso hepático puede relacionarse con la existencia de hipoperfusión cerebral12.
Otras variables a considerar son la presencia de traumatismos craneoencefálicos, a menudo acompañados de hematomas subdurales16. La prevalencia de traumatismos craneoencefálicos en la población de alcohólicos es muy elevada y puede producir lesiones que comprometan de manera temporal o permante el funcionamiento neuropsicológico del sujeto. También deben considerarse los procesos infecciosos, los episodios convulsivos, los accidentes cerebrovasculares (recordemos que el alcohol es un agente hipertensivo) y las alteraciones electrolíticas. Dado que todos estos aspectos se relacionan en diferentes grados con el consumo abusivo de alcohol, deben ser tenidos en cuenta a la hora de establecer las características y el pronóstico de la afectación neuropsicológica del sujeto.
Alcohol y embarazo: el síndrome alcohólico fetal y exposición prenatal al alcohol
El término síndrome alcohólico fetal (fetal alcohol syndrome --FAS--) fue acuñado en 1973 para describir a una embriofetopatía altamente característica debida al consumo de alcohol, sustancia comprobadamente teratógena, por parte de la madre en el transcurso del embarazo. Sin embargo, los efectos del alcohol sobre el desarrollo del embrión y el feto cubren un amplio espectro de alteraciones. Incluso cuando no se produzca un síndrome alcohólico fetal completo, numerosos niños pueden nacer parcialmente afectados; en este caso se habla de efectos alcohólicos fetales (fetal alcohol effects --FAE--) o exposición prenatal al alcohol (prenatal exposure to alcohol --PEA--). El alcohol también se excreta a través de la leche materna, produciendo, como mínimo, retrasos en el desarrollo motor. La lactancia también constituye un período de riesgo porque el cerebro del niño todavía no se halla plenamente formado y el alcohol ingerido a través de la leche puede afectarle6. Sin embargo, de todos los problemas asociados al consumo de alcohol por parte de una mujer durante el período de gestación o lactancia, el síndrome alcohólico fetal es la manifestación clínica más espectacular.
El síndrome alcohólico fetal se caracteriza por la afectación de diversas áreas72,73 contempladas en los criterios diagnósticos del síndrome alcohólico fetal72, con asociación de otras posibles alteraciones, como malformaciones de tipo cardíaco, genitourinario y esqueléticas. También son frecuentes las alteraciones ópticas y auditivas. En el síndrome alcohólico fetal se producen:
* Déficit del crecimiento uterino y posnatal.
* Una morfología facial alterada que es, en la práctica, el índicio más claro de posible síndrome alcohólico fetal (tabla 2).
* Alteraciones del SNC, consistentes en retraso mental, generalmente moderado (CI variable entre 50-80), niveles bajos de atención, labilidad emocional y trastornos del comportamiento, irritabilidad, hiperactividad y alteraciones del desarrollo motor como hipotonía y déficit de la coordinación. A nivel estructural se han señalado reducciones en el tamaño de determinadas áreas de los ganglios basales, cerebelo, hipocampo y cuerpo calloso. Es interesante señalar que también se ha observado un desplazamiento espacial en la posición de este último74, que correlaciona con el rendimiento en pruebas de aprendizaje verbal. El importante papel que juega el cuerpo calloso en la comunicación entre ambos hemisferios cerebrales se ve también lógicamente comprometido75.
Se sabe que el riesgo de tener un niño con síndrome alcohólico fetal depende en buena medida de la cantidad de alcohol ingerida durante el embarazo (a mayor consumo, mayor riesgo), pero tras más de tres décadas de investigación, todavía no se ha dado con una dosis de alcohol que pueda considerarse necesariamente lesiva, por encima de la cual sea absolutamente seguro el desarrollo del cuadro. Sin embargo, lo más importante es que tampoco se ha encontrado una dosis que pueda considerarse completamente segura. Aunque algunos investigadores la cifran en 25 g de alcohol al día72, lo cierto es que el síndrome alcohólico fetal no es exclusivo de mujeres que cumplen criterios clínicos de alcoholismo y existen indicios de que las alteraciones en el feto se dan incluso en casos de consumo moderado o social76. Es por ello que la única medida segura de prevención es la abstinencia total durante el embarazo, e, incluso, desde el momento en que se está buscando la concepción, consejo que debe ser realizado por médicos, especialmente ginecólogos, que poseen acceso regular a la población de mujeres en edad fértil.
Aparte de la cantidad de alcohol ingerida, existen factores que mediatizan la aparición del síndrome alcohólico fetal, como la sensibilidad individual al alcohol por factores metabólicos, la pauta de consumo, el nivel de impregnación previo al embarazo y el período de gestación en el que se produce la ingesta. Las posibles carencias nutricionales en la madre pueden constituir un factor coadyudante en la generación de problemática pero no son determinantes.
Es interesante señalar que los estudios observan ciertas similitudes en el rendimiento neuropsicológico de niños afectados con síndrome alcohólico fetal de aquellos que sufren exposición prenatal al alcohol sin que se derive de ello un diagnóstico completo (exposición prenatal al alcohol). Entre éstos, cabe mencionar alteraciones en el funcionamiento ejecutivo77, alteraciones de memoria y aprendizaje (tanto verbal como no verbal)73 y problemas de conducta y de comportamiento social78, incluso cuando el CI entra dentro de los límites de la normalidad. Estas alteraciones son muy similares, como ya se ha mencionado, a las que se observan en alcohólicos activos y recientemente desintoxicados y en determinadas poblaciones de niños con historia familiar de alcoholismo, no necesariamente expuestos durante el embarazo. Es necesario por ello investigar la relación existente entre estos déficit. Por otro lado, las alteraciones ligadas al FAS tienen mal pronóstico79, lo que, unido a la alta prevalencia de consumo de alcohol y el cambio en las pautas de consumo por parte de la población femenina, hace especialmente importante el papel de la prevención.
El concepto de demencia alcohólica
Como ya hemos comentado, la existencia de síndromes demenciales asociados al consumo de alcohol es una realidad clínica (encefalopatía de Wernicke-Korsakoff, encefalopatía hepática, etc.). Sin embargo, dichos cuadros tienen etiologías claramente establecidas en las que el consumo de alcohol es un factor secundario y no necesario para el establecimiento de las mismas. La existencia como entidad clínica de una demencia alcohólica primaria es, sin embargo, mucho más discutible y hasta la fecha se carece de evidencia para sostenerla. A pesar de ello, el DSM IV-TR conserva un epígrafe de demencia inducida por sustancias, entre ellas el alcohol80.
No existen criterios definidos para el diagnóstico de demencia alcohólica, salvo los criterios generales ofrecidos por el DSM, aplicables a cualquier síndrome demencial, con alteración de memoria como síntoma primero y necesario y alteraciones asociadas en lenguaje, praxis, gnosias o funciones ejecutivas. Para algunos autores, la demencia alcohólica se define como un cuadro de deterioro cognitivo agudo con alteración del razonamiento complejo, pensamiento abstracto, memoria, juicio y atención, con preservación de facultades lingüísticas15. Martín del Moral et al (33) la relacionan con alteraciones emocionales y conductuales, como labilidad afectiva, irritabilidad, pérdida de autocrítica y conducta explosiva y con la denominada «demencia ética del alcohólico», que cursa con alteraciones predominantes en el área conductual, con exacerbación de rasgos de personalidad premórbida, humor grotesco y provocativo y pérdida de inhibiciones sociales. Todas estas alteraciones guardan cierto parecido con la sintomatología típica de las demencias frontotemporales y existen algunos estudios que relacionan ambos cuadros81. Sin embargo, y aunque algunos autores siguen catalogando la etiología de la demencia alcohólica como «desconocida»82, las evidencias parecen sugerir que los sujetos diagnosticados de «demencia alcohólica» presentan a nivel estructural alteraciones cualitativamente similares a los pacientes afectados de encefalopatía de Wernicke-Korsakoff83,84, aun cuando la sintomatología observable entre ambos tipos de pacientes no sea equivalente. Por ello tiende a considerarse que los cuadros demenciales etiquetados como «demencia alcohólica» o «demencia inducida por alcohol» podrían ser variantes, posiblemente más graves, del daño cerebral inducido por déficit de tiamina asociado a un historial crónico (15-20 años) de ingesta abusiva de alcohol. Se añadirían a esto las complicaciones, ya mencionadas, asociadas a consumo de alcohol y que interfieren en el rendimiento neuropsicológico del sujeto, como traumatismos, hemorragias cerebrales, toxicidad del alcohol en determinadas estructuras cerebrales, patología hepática, etc. Por tanto, se recomienda, ante pacientes alcohólicos afectados de demencia, realizar el diagnóstico diferencial con todas las posibles causas conocidas de demencia en el alcohólico69,85 y utilizar la «demencia alcohólica» como categoría residual. También es conveniente explorar la posibilidad de enfermedad de Alzheimer, ya que tanto ésta como el alcoholismo crónico afectan al sistema colinérgico5,21.
Reversibilidad de los déficits e implicaciones para el tratamiento
Dejando a un lado las alteraciones propias de los síndromes demenciales ya comentados y el síndrome alcohólico fetal, las alteraciones estructurales, funcionales y neuropsicológicas asociadas al consumo abusivo de alcohol parecen al menos parcialmente reversibles con la abstinencia.
La atrofia cerebral remite durante las primeras semanas y meses de abstinencia con recuperación no total reflejada en seguimientos largos11,22. A este respecto se han hipotetizado posibles causas de la recuperación, como la hiperplasia glial, fenómenos de rearborización neuronal, y rehidratación neuronal22. Asimismo, los estudios demuestran una recuperación del metabolismo cerebral, mayor en zonas frontales y menor en los ganglios basales, durante las primeras semanas de abstinencia86, aunque parecen persistir ciertas alteraciones residuales de perfusión frontal en abstinentes a largo plazo12.
En cuanto a las alteraciones neuropsicológicas, parece existir una remisión rápida durante las primeras semanas y meses de abstinencia11,87,88. El ritmo de mejora decrece después. Las capacidades motoras en particular parecen tener un ritmo de recuperación más lento11,50. En cuanto a si se llega a alcanzar un estatus neuropsicológico normal, la respuesta es positiva en algunos casos, sobre todo en alcohólicos jóvenes, aunque algunos estudios muestran alteraciones persistentes a lo largo del tiempo5. Como ya se ha comentado, la edad parece correlacionarse negativamente con la capacidad de recuperación, especialmente en lo que se refiere al pensamiento abstracto y la flexibilidad cognitiva. Según Rourke y Grant50 el proceso de recuperación neuropsicológica puede llevar varios años y depender, tanto de las áreas que se hallan alteradas como de la edad en la que el sujeto deja de beber. Otros autores apuntan a que la mejora podría deberse a una reorganización funcional de los sistemas cerebrales89, en la que sería fundamental la capacidad plástica neuronal.
Numerosos autores enfatizan la importancia de tener en cuenta la relación que se establece entre el deterioro cognitivo asociado al consumo abusivo de alcohol, la evolución del alcoholismo, y la adhesión y éxito en el tratamiento5,10,11,41,50. Estos aspectos, sobre todo los relativos a la implicación del córtex frontal, parecen en buena medida lógicos, puesto que éste se ha asociado en los últimos años al comportamiento adictivo90,91, en especial el área orbitofrontal, que cuenta con numerosas conexiones con las áreas del cerebro implicadas en el refuerzo y tradicionalmente ligadas al abuso de drogas. A los déficit en el control inhibitorio del córtex frontal pueden añadirse las alteraciones en cuanto a capacidad de abstracción y habilidades de aprendizaje, que deberían repercutir negativamente en el adecuado cumplimiento y aprovechamiento de la terapia. Sin embargo, lo cierto es que la relación entre estos extremos no está clara, aunque existen algunos estudios que correlacionan la hipoperfusión frontal y los déficit ejecutivos con la dificultad para mantener la abstinencia92, así como la relación entre déficit ejecutivos y marcadores indirectos de evolución positiva del tratamiento93. Posiblemente la existencia de estos resultados contradictorios obedezca tanto a la variabilidad existente en las poblaciones de alcohólicos como a la rápida recuperación que se da en los primeros meses de abstinencia en gran parte de casos. Esto ha llevado a algunos autores a promover modelos alternativos que expliquen la relación entre deterioro cognitivo y rehabilitación de la conducta adictiva, en este caso, el alcoholismo94, a fin de clarificar la relación existente entre ambos.
Conclusiones
Numerosos estudios han constatado la existencia de déficit neuropsicológicos asociados al consumo abusivo de alcohol. Sin embargo, muchos de estos estudios refieren dificultades a la hora de encontrar sujetos de estudio homogéneos en todas aquellas variables que podrían contaminar los resultados. Se conocen por tanto las variables que pueden influir en la presencia de déficit cognitivos, pero no el peso específico que juega cada una, cómo dichas variables se relacionan entre sí y en qué medida el compromiso neuropsicológico afecta a las posibilidades de recaída y al éxito en el tratamiento. Son necesarios estudios más finos que establezcan relaciones entre las alteraciones estructurales y funcionales y aspectos cognitivos específicos. Por otro lado, y de cara al ejercicio clínico, la existencia de policonsumo y comorbilidad psiquiátrica son aspectos especialmente importantes a tener en cuenta. En cualquier caso, debe recordarse que la existencia de déficit neuropsicológicos es especialmente marcada en las primeras semanas de tratamiento y en aquellos alcohólicos que todavía no han iniciado un proceso terapéutico, además de ser una variable más a considerar a la hora de motivar para la abstinencia.
Agradecimientos
El presente trabajo fue elaborado como ensayo final del curso de especialización en Neuropsicología y Demencias de la Universitat Oberta de Catalunya y el Instituto de Neurociencias y Salud Mental de Barcelona.