Introducción
La evaluación farmacoeconómica es uno de los componentes fundamentales de la denominada investigación de resultados en salud (IRS) y ha pasado a ser un elemento más a tener en cuenta dentro de la evaluación integral de los programas asistenciales1. La perspectiva de la posible incorporación a la farmacopea española de la buprenorfina como una sustancia para el tratamiento de la dependencia de opiáceos, hace necesario la valoración de sus costes. Este fármaco ya está incorporado plenamente en la actividad asistencial diaria de las unidades de conductas adictivas de muchos países de nuestro entorno. El Departamento de Salud Mental y Abuso de Sustancias de la OMS acaba de editar un documento denominado Propuesta para la inclusión de la buprenorfina en la lista OMS de fármacos fundamentales, en el que hace una apuesta deinitivamente por este tipo de programas2. Por otro lado, estudios recientes sostienen que la diversificación de los tratamientos con opiáceos para distintos subgrupos de pacientes aumentaría la accesibilidad y la eficiencia de cada uno de ellos, con especial incidencia en la reducción de la infección por el virus de la inmunodeficiencia humana (VIH)3.
Sin embargo, en España aún no disponemos de este tratamiento fuera del reducido ámbito de la investigación. En este momento, algunos gestores y los políticos están interesados en valorar el impacto económico que supondría el desarrollo de los programas de tratamiento basados en este fármaco. En buena lógica, las preguntas que muchos se plantean son las siguientes: ¿es la buprenorfina eficaz y segura para el tratamiento de los pacientes con dependencia de opiáceos?, ¿cuál es su efectividad comparada con la de metadona?, ¿vale la pena gastar más dinero en buprenorfina para obtener unos resultados similares a los de metadona? Lo cierto es que hemos de reconocer que esta cuestión es más compleja de lo que parece a primera vista.
Lo más probable es que la decisión acerca de la financiación de los programas de buprenorfina se fundamente sólo en un análisis del coste del fármaco, lo que no deja de ser insuficiente. En este contexto resultaía interesante conocer la relación existente entre las razones coste-eficacia de los programas de buprenorfina y de metadona. El objetivo de este trabajo es revisar las evidencias farmacoeconómicas de los tratamientos con buprenorfina y señalar la necesidad de considerar otras perspectivas en la decisión de la financiación del producto.
Tipos de estudios farmacoeconómicos
Una forma habitual de analizar los procesos asistenciales es a través de su «modelización». Uno de los más conocidos es el llamado «modelo de producción de salud» propuesto inicialmente por Donabedian4. Así, se considera que la actividad asistencial es un proceso en 3 fases, en el que una serie de inputs (p. ej., recursos físicos, humanos y económicos) se combinarían entre sí dando lugar a outputs intermedios o procesos (p. ej., consultas, intervenciones terapéuticas), para dar lugar a outputs finales o resultados (p. ej., incrementos en los niveles de salud). Por tanto, la evaluación económica compararía los costes asociados a cada una de estas fases con los resultados del tratamiento en términos de efectividad, utilidad y beneficio. En este ámbito, eficacia hace referencia a los resultados de un tratamiento en condiciones ideales y experimentales (p. ej., en un ensayo clínico aleatorio), mientras que efectividad se refiere a la evaluación de los resultados en condiciones clínicas reales (p. ej., en un estudio de seguimiento del tipo «antes-después»). Finalmente, la eficiencia implica la valoración de los resultados de una intervención en relación a sus costes5.
La metodología para los estudios de evaluación económica de programas sanitarios fue delimitada por Drummond y Stoddard6 aunque, más recientemente, algunos autores han adaptado esta metodología general al ámbito específico de las drogodependencias7. Clásicamente, se vienen distinguiendo 4 tipos de estudios controlados, aunque todos ellos tienen como propósito común la valoración de los costes y de los resultados de 2 terapéuticas alternativas (generalmente comparando el tratamiento estándar con un tratamiento nuevo) con el objetivo de detectar la más eficiente. El propósito final es aportar información objetiva al gestor y al político, con la pretensión de fundamentar el proceso de toma de decisiones. A continuación ofrecemos una definición de cada uno de ellos.
Estudio de minimización de costes («análisis de costes»)
Se caracteriza por considerar únicamente los inputs en unidades monetarias sin medir los resultados de las diferentes alternativas terapéuticas, asumiendo que éstos son equivalentes (p. ej., a partir del conocimiento de las evidencias científicas publicadas sobre su eficacia o su efectividad). Así, se seleccionaría simplemente la alternativa más barata. Hay distintos procedimientos para medir y analizar los costes de los programas. French et al han desarrollado un instrumento, el Drug Abuse Treatment Cost Analysis Program (DATCAP), para la recogida sistemática de información sobre el grado de utilización de recursos en los programas de drogodependencias y, de este modo, poder estimar sus costes8,9.
Estudio de coste-beneficio
Este tipo de estudio trata de evaluar los costes económicos de cada alternativa y sólo aquellos resultados que puedan convertirse en unidades monetarias (beneficio). Estos «beneficios» resultan de los gastos «ahorrados» a la sociedad como consecuencia de la eficacia de los programas de tratamiento implementados. Cartwright et al10 revisaron y calcularon las razones beneficio/coste de distintos programas de metadona, encontrando que los gastos empleados en su provisión estuvieron más que compensados por el ahorro en ulteriores ingresos hospitalarios, el gasto farmacéutico, las encarcelaciones y los gastos sociales, todo ello derivado de la mejoría en la calidad de vida de estos pacientes.
Estudio de coste-efectividad
Aquí se pretende, además de analizar los costes de cada una de las alternativas, medir sus resultados en términos de mejoría de salud (se llaman resultados intangibles porque no pueden convertirse en unidades monetarias). Así, la alternativa más eficiente sería aquella que presentase el valor de la razón efectividad/coste más favorable. La metodología de este tipo de estudio exige que sólo se considere una única medida de resultado, lo que constituye un problema al aplicarla al ámbito de los programas de drogodependencias, ya que en éstos se emplean diferentes indicadores de la gravedad de los problemas relacionados con el consumo que, por su propia naturaleza, son multidimensionales11. Sin embargo, recientemente se ha propuesto un procedimiento para la construcción de un indicador agregado de resultado a partir de la entrevista Addiction Severity Index y así poder estimar una razón efectividad/coste más válida12.
Estudio de coste-utilidad
Se trata de un tipo particular de estudio de coste-efectividad en el que los resultados intangibles de cada alternativa de tratamiento se evalúan a través de una medida única estandarizada que permite comparaciones entre diversos estudios (p. ej., «año de vida ganado ajustado por calidad» [AVAC] o quality-adjusted life years [QALY]).
Estudios de evaluación económica de los tratamientos con buprenorfina
Hemos realizado una revisión bibliográfica a través de MEDLINE y la Cochrane Library, así como una búsqueda manual sistemática de las referencias significativas citadas en las publicaciones identificadas.
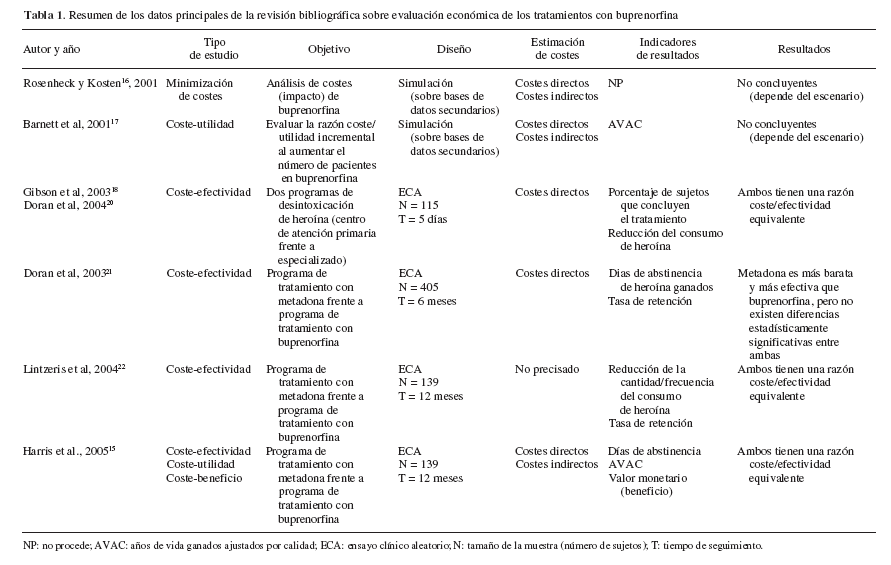
En primer lugar podemos destacar que el número de trabajos sobre evaluación económica de los tratamientos con buprenorfina es muy escaso, sobre todo si lo comparamos con la extensa bibliografía al respecto para el caso de los tratamientos con metadona13, lo cual resulta lógico dada la vigencia histórica de cada uno de estos programas. Al igual que en el caso de metadona14, resulta difícil clasificar cada uno de estos trabajos dentro de las tipologías antes comentadas, ya que los procedimientos no siempre están bien especificados y, además, podemos encontrar algún trabajo que realice más de un tipo de análisis económico15.
Como puede verse en la tabla 1, la mayoría de los estudios revisados corresponden a análisis de coste-efectividad, en los que tanto los costes como los resultados se han recogido a partir de ensayos clínicos aleatorios realizados ad hoc. El resto de las publicaciones se reparten entre un estudio de minimización de costes16, uno de coste-beneficio15 y 2 análisis de coste-utilidad15,17.
La mayoría de los trabajos tratan de valorar el coste-efectividad de los tratamientos con buprenorfina respecto al de metadona18,20-22, aunque el de Gibson et al18 compara la eficiencia de 2 procedimientos de desintoxicación de heroína mediante buprenorfina. Los trabajos de Rosenheck y Kosten16 y el de Barnett et al17 son estudios de simulación realizados sobre bases de datos secundarias y no se fundamentan, por lo tanto, en datos de incidencia medidos en condiciones
experimentales (la evidencia aportada sería menor)19.
En una primera aproximación, los resultados de estos trabajos apuntan a que el tratamiento con metadona es más barato y más efectivo que el de buprenorfina (cuando se analizan estos parámetros de forma aislada), pero al comparar las razones coste-efectividad (eficiencia relativa), no se aprecian diferencias significativas. Sin embargo, en un análisis a fondo, podemos decir que los datos procedentes de los estudios de coste-efectividad de buprenorfina frente a metadona no son concluyentes por varias razones:
-- Los trabajos varían entre sí según el tipo de costes directos y/o indirectos considerados. Así, algunos estudios sólo tienen en cuenta el coste del fármaco y el de los servicios del programa de atención a la drogodependencia, mientras que otros consideran, además, los costes de los ingresos hospitalarios, de la encarcelación, etc.
-- Los indicadores de efectividad que utilizan pertenecen a los denominados «duros», como la reducción del consumo de heroína o la tasa de retención. Ninguno ha empleado indicadores de efectividad desde la perspectiva del paciente, como la satisfacción del usuario, la calidad de vida, la preferencia por el fármaco o la percepción del estigma, importantísimos en los tratamientos con buprenorfina. Nuestra experiencia clínica con este fármaco apunta precisamente en esta línea. Así, cabría pensar que ambos tratamientos fuesen similares respecto de los indicadores duros, pero podrían no serlo si medimos la efectividad en términos de satisfacción del usuario.
-- Todos estos trabajos han utilizado muestras heterogéneas de pacientes, sin apenas diferenciar por perfiles de gravedad. Sabemos que la buprenorfina no es igualmente eficaz para todas las tipologías de dependientes de opiáceos. La eficacia similar entre los tratamientos con buprenorfina y metadona se ha observado en muestras de pacientes con dosis de buprenorfina aproximadamente equivalentes a dosis de metadona inferiores a 90 mg/día. A dosis de metadona mayores, este tratamiento seguiría siendo la alternativa más
eficaz.
-- Las conclusiones de estos estudios son difícilmente extrapolables a nuestro ámbito politicosanitario, debido a que contamos con un sistema sanitario diferente y con redes asistenciales paralelas. Los costes directos atribuibles al tratamiento con buprenorfina van a depender de las características del proceso asistencial concreto de cada país. En muchos se cuantifica económicamente el coste por unidad asistencial básica (p. ej., fracciones de 1 h de consulta de un profesional de la medicina o de la enfermería). Se asume que si se reduce el tiempo dedicado a la dispensación, por ejemplo, puede aumentarse el dedicado a otra tarea y esto podría repercutir en el número de «plazas» de buprenorfina (por otro lado, esto podría suponer un ahorro en los sistemas de copago de las compañías privadas de seguro sanitario, existente en algunos países como Francia o Estados Unidos). Otro problema de extrapolación de los resultados viene de una distinta consideración de los costes de los productos (buprenorfina y metadona). En muchas comunidades autónomas de nuestro país, la red asistencial de drogodependencias aún está separada de la red sanitaria general. Esto hace que no exista un único «proveedor de servicios», como ocurre en otros países, sino varios «proveedores». Esto conlleva que se aborde la cuestión de la financiación tan sólo desde una perspectiva muy parcelada del coste del producto, ya que el resto de los costes (y de los «beneficios») se diluyen entre las distintas administraciones. Al final la cuestión es: ¿a quién le toca pagar la buprenorfina? Por otro lado, una de las razones de que no observemos en los estudios revisados grandes diferencias entre los costes de ambos opiáceos es porque la metadona es proporcionalmente más cara que en España (los controles de calidad, de bioequivalencia y de estabilidad del producto tienen un precio).
-- Finalmente, los estudios de evaluación económica revisados no abordan las otras indicaciones de los tratamientos con buprenorfina, como su utilidad para el apoyo farmacológico de la retirada de metadona, la desintoxicación de heroína con buprenorfina frente a los procedimientos habituales, el empleo de tandas cortas de tratamientos con buprenorfina para pacientes con niveles de consumo de heroína leves o con dependencia de poca evolución (previas a la decisión de su incorporación o no a un programa de metadona), etc. Así, si la decisión sobre la financiación de la buprenorfina se basa tan sólo en los estudios de eficiencia relativa de ambos programas de «mantenimiento», no se está teniendo en cuenta todo su espectro de acción.
Conclusiones y recomendaciones
Por todo ello, podemos considerar que la evidencia farmacoeconómica es aún insuficiente para extraer conclusiones relevantes que ayuden a los gestores y a los políticos de nuestro país a tomar decisiones sobre la financiación de los tratamientos con buprenorfina. No obstante, hay datos clínicos que apoyan la efectividad de este tratamiento para determinados perfiles de pacientes y la constatación de que es un fármaco muy bien aceptado y valorado por éstos. La experiencia de países de nuestro entorno se sitúa en esta línea. En nuestra opinión, debería incorporarse la perspectiva del usuario y tomarla en consideración ante la decisión de la financiación de este fármaco, más allá de la valoración estrictamente utilitarista de coste-beneficio.
Agradecimientos
Quiero agradecer a la Dra. Teresa García-Valderrama, Profesora Titular del Departamento de Economía de la Empresa de la Universidad de Cádiz la revisión y corrección de este manuscrito.