Introducción
La desintoxicación constituye una parte importante en el tratamiento de los pacientes drogodependientes. En el caso de los opiáceos, aunque la sintomatología del síndrome de abstinencia es aparatosa, ésta no es grave y puede ser controlada adecuadamente por los profesionales sanitarios. Sin embargo, sin un adecuado control, el síndrome de abstinencia es percibido como una experiencia muy desagradable y amenazante para la vida. En realidad muchos drogodependientes temen al síndrome de abstinencia basados en sus experiencias negativas previas, más que en la gravedad de las manifestaciones1. Es por ello que la desintoxicación constituye una fase corta, pero importante del tratamiento de los drogodependientes.
Tradicionalmente la desintoxicación de los pacientes dependientes a opiáceos se ha realizado mediante la sustitución de la heroína por un opiáceo de vida media larga, tal como es el caso de la metadona, y la progresiva reducción de la dosis de éste. También se ha utilizado clonidina y guanfacina junto con antagonistas opiodes, como naloxona y naltrexona, lo cual ha permitido ir progresivamente reduciendo la duración de la desintoxicación, denominándose en ocasiones a estas técnicas como desintoxicaciones rápidas2,3. Desde finales de los años ochenta, han comenzado a popularizarse las desintoxicaciones ultrarrápidas, las cuales consisten en una variación de las anteriores: la desintoxicación se produce al precipitar el síndrome de abstinencia al administrar un antagonista opiode bajo sedación profunda o anestesia4-6.
Una gran controversia se ha producido a nivel internacional en relación a las diversas modalidades de desintoxicación ultrarrápidas, por lo que respecta a su eficacia, seguridad, indicaciones, coste, y a la publicidad de estas técnicas2,3,7-9.
En España, y según los datos del Plan Nacional sobre Drogas10, en 1996 existían 48 unidades de desintoxicación hospitalarias, junto a 476 centros ambulatorios de tratamiento a drogodependientes y 717 centros de dispensación de metadona. Se ha podido observar como en los últimos años se ha ido incrementando el número de personas atendidas en los centros ambulatorios (1992 = 58.231, 1993 = 64.692, 1994 = 70.841, 1995 = 80.320, 1996 = 99.714) y en programas de metadona (1992 = 9.470, 1993 = 15.398, 1994 = 18.027, 1995 = 28.806, 1996 = 42.230), mientras que el número de pacientes atendidos en unidades de desintoxicación hospitalarias permanece estable (1992 = 5.955, 1993 = 5.569, 1994 = 5.692, 1995 = 5.411, 1996 = 5.494). Dentro de nuestra región (Castilla-León), existen tres unidades hospitalarias de desintoxicación. Entre 1993 y 1998, cada año han acudido una media de 258 pacientes para ser desintoxicados, de los cuales el 77,4% finalizan la desintoxicación, con una estancia media de 15,4 días11.
Por otra parte, y a raíz del trabajo del Legarda y Gossop12, una gran atención atrajo las desintoxicaciones ultrarrápidas en España. Si bien se carecía de información fiable acerca de la técnica13.
En este contexto es en donde las autoridades sanitarias de nuestra región y la Universidad de Valladolid comienzan un estudio dirigido a evaluar las desintoxicaciones ultrarrápidas bajo anestesia. Específicamente se pretendía conocer i) la evolución clínica durante la desintoxicación, ii) si la desintoxicación ultrarrápida era eficaz y iii) segura, iv) analizar la percepción por parte de los pacientes desintoxicados de la técnica, y v) evaluar sus costes económicos. Este último aspecto era y es de relevancia, ya que una potencial ventaja de esta técnica podría ser un menor coste económico que las desintoxicaciones tradicionales, si bien no será analizado aquí.
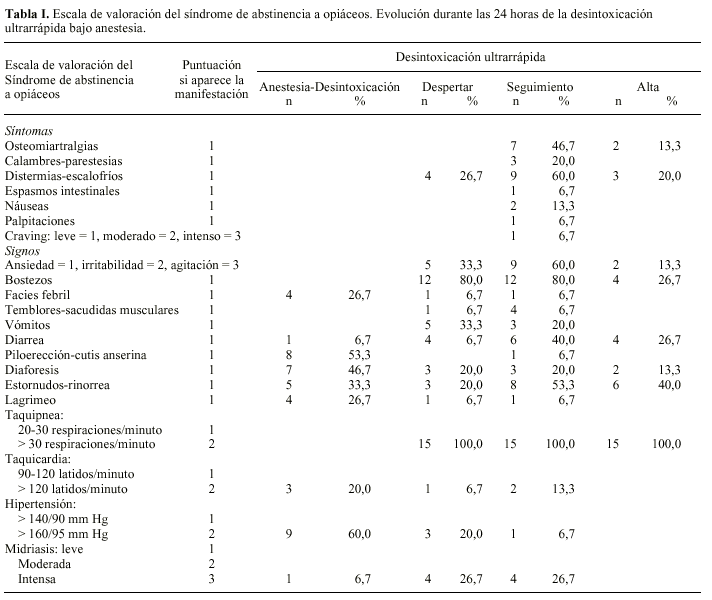
Al mismo tiempo con apoyo de Productos Roche (Madrid) se crea un grupo de trabajo de distintas unidades hospitalarias con el fin de trabajar en este tema y realizar un protocolo homogéneo de actuación. De los distintos participantes, sólo tres centros fueron capaces de implantar desintoxicaciones ultrarrápidas. Junto con el establecimiento de los criterios de inclusión y exclusión, medicación a utilizar, etc., este grupo14-16 elaboró una escala de valoración de la sintomatología del síndrome de abstinencia a opiáceos para que fuese utilizada como determinante a la hora de establecer cuando la sedación profunda/anestesia debería darse por finalizada, así como la desintoxicación podría darse por conseguida14-16.
En el presente estudio se analiza las manifestaciones del síndrome de abstinencia como determinante del proceso de desintoxicación ultrarrápida, así como la utilidad de la escala elaborada. Se presenta una evolución de ésta durante las 24 horas que dura la desintoxicación (admisión-alta hospitalaria). Esta valoración se cumplimenta con la percepción referida del proceso de desintoxicación por parte del paciente.
Material y métodos
Diseño general del estudio
El estudio se realizó para el sistema sanitario público de nuestra región. La desintoxicación debía realizarse sin coste económico para el paciente, y salvaguardando todos los principios éticos (Declaración de Helsinki) y de buena práctica clínica. Debería existir un permanente contacto entre el centro ambulatorio que remitía el paciente, los servicios centrales de la administración sanitaria, y la unidad de desintoxicación hospitalaria. El centro ambulatorio atendería al paciente 24-48 horas antes de la desintoxicación y volvería a atenderlo 24-48 horas después de la desintoxicación. El estudio se programó con el fin de realizarlo en 15 pacientes. El estudio se diseñó como abierto y observacional.
Selección de los pacientes
Los pacientes que iban a someterse a la desintoxicación ultrarrápida fueron seleccionados de la lista de espera de pacientes para desintoxicarse. A los pacientes se les informó exhaustivamente acerca de la desintoxicación ultrarrápida, y si estos aceptaban someterse a dicha desintoxicación se nos remitía el historial clínico del paciente. Tras la revisión de su historial clínico, y de la realización de una consulta médica-psiquiátrica y de preanestesia a todos los pacientes, se le programaba el día en que se iba a realizar la desintoxicación.
El criterio de inclusión fue paciente con dependencia a opiáceos según criterios DSM-IV (17) y sin ninguna otra dependencia.
Los criterios de exclusión fueron: i) consumo de metadona superior a 100 mg/día; ii) embarazo; iii) lactancia, iv) menor de 18 años; iv) con trastorno psiquiátrico no controlado; vi) ASA IV o VI; vii) alergia conocida a los fármacos que serían utilizados en la desintoxicación; viii) insuficiencia hepática o renal
En total se incluyeron en el estudio 15 pacientes. 12 de los pacientes fueron varones y 3 mujeres. La media de edad (± DS) fue de 28 ± 3,5 años. El peso se situó en 64,8 ± 12,6 cm (media ± DS), mientras que la media en cm de la talla fue de 174,2 ± 7,6 (media ± DS). 9 pacientes se encontraban en un programa de mantenimiento con metadona (sólo en metadona se encontraban 7 pacientes, 2 en la situación de metadona y consumo de heroína), y 6 en la situación de consumo sólo de heroína. En el caso de aquellos pacientes que consumían heroína, el 62,5% la consumía fumada, el 25% por vía parenteral, y el restante 12,5% la consumían por ambas vías. Con relación al consumo de otras sustancias por parte de estos pacientes, el 20% estaba tomando benzodiacepinas, el 13% cocaína, el 7% benzodiacepinas y cocaína, el 7% era consumidor de hachis, mientras que el 53% no estaban consumiendo ninguna otra sustancia.
En relación con la cantidad de opiáceo consumido, se han diferenciado tres rangos: consumo bajo, equivalente a 1-33 mg/día de metadona; consumo medio, equivalente a 34-66 mg/día de metadona; y consumo alto, equivalente a 67-100 mg/día de metadona. La equivalencia entre heroína y metadona ha sido de 10 a 1. De los 15 casos, 8 presentaban un consumo bajo, 3 un consumo medio, y los 4 restantes un consumo alto. 6 de los 15 pacientes (40%) no habían sido sometidos previamente a desintoxicaciones. Los nueve restantes (60%) lo habían sido con anterioridad, tanto en unidades hospitalarias como en programas ambulatorios de desintoxicación.
La técnica de la desintoxicación ultrarrápida
Dentro del proceso de la desintoxicación hemos diferenciado varios momentos, con el fin de facilitar la comprensión de la técnica utilizada.
1. Admisión: Una vez que el paciente llegaba
al hospital (por lo general programada hacia las 11-12 h.) era informado extensamente de nuevo acerca de la desintoxicación ultrarrápida, de sus posibles riesgos y complicaciones, y debía firmar el consentimiento del ingreso en el hospital, así como el de consentimiento de realización de la desintoxicación ultrarrápida, y el de sometimiento a la anestesia. Estos informes eran firmados en presencia de varios testigos.
2. Pre-desintoxicación (hora - 3): Traslado a la unidad de desintoxicación: El paciente ingresa en la unidad de desintoxicación y es sometido a evaluación clínica médica y psiquiátrica. Después es llevado a la unidad de cuidados intensivos donde va ser anestesiado. El paciente acude al hospital en ayunas, y se ha puesto dos enemas 250 ml (Enema Casen®, Casen Fleet), uno la noche previa y otro por la mañana.
3. Estabilización-preanestesia (hora -2 y hora -1): Guanfacina (Estulic®, Sandoz), 1 mg por vía oral cada 30 minutos hasta que la tensión arterial alcance unos valores mínimos aproximados de 90/60 mm de Hg y/o la frecuencia cardíaca alcance unos valores mínimos cercanos a 60-55 latidos/minuto (rango de dosis 4-8 mg). Ranitidina (Zantac®, Glaxo Wellcome), 50 mg iv lenta. Metoclopramida (Primperan®, Syntelabo Delagrange) 10 mg iv lenta.
4. Anestesia y de desintoxicación: horas 0-6: Intubación del paciente e inicio de la anestesia. Administración de midazolam (Dormicum®, Roche) a dosis de 0,1-0,9 mg/kg/h por vía parenteral (rango 50-325 mg), junto a propofol (Diprivan®, Zeneca Farma) a dosis de 2-4 mg/kg/h (rango 900-1.800 mg), en forma de bolo al inicio de la anestesia y el resto de tiempo en perfusión continua. Administración de succinilcolina (Mioflex®, Braun Medical) a dosis de 1 mg/kg iv previo a la intubación, seguido de vecuronio (Norcuron®, Organon Teknika) a dosis de 0,1 mg/kg/h iv (rango 40-100 mg) en forma de bolos. Para provocar la desintoxicación se administra naloxona (Naloxone Abello®, Abello) 0,4-0,8 mg iv (rango 1,2-2 mg) en cada bolo seguido de naltrexona (Antaxone®, Pharmazam) 50 mg por sonda nasogástrica (rango 75-150 mg).
5. Despertar: Administración de flumazenilo (Anexate®, Roche) 0,2 mg i.v. Extubación.
6. Recuperación (horas 7-20): El paciente, bajo supervisión de enfermería específicamente adscrita al paciente [durante las 24 horas está siempre acompañado de una enfermera], es vigilado a lo largo de las siguientes horas hasta que se produce el alta del paciente. Levomepromazina (Sinogan®, Rhone Poulenc Rorer) 25 mg vía parenteral, si aparece irratibilidad, disforia, etc. Flumazenilo 0,1-0,2 mg i.v. si es preciso revertir la sedación del paciente. Diazepam (Valium®, Roche) 5 mg vía parenteral, si existe ansiedad o insomnio.
7. Alta (hora 21): Cuando se considera oportuno el paciente es dado de alta y se remite al centro ambulatorio de tratamiento de drogodependientes para continuar el tratamiento entre 24 y 48 horas después de dejar el hospital. Administración de naltrexona, 25-50 mg vía oral.
Constantes vitales monitorizadas durante las 24 horas
Las constantes vitales monitorizadas han sido: tensión arterial, ECG continuo, frecuencia cardíaca, frecuencia respiratoria, pulsioximetría, temperatura corporal.
Objetivo de la desintoxicación ultrarrápida de opiáceos
Se considera que la desintoxicación ha tenido lugar cuando i) ésta es conseguida en menos de 24 horas (total duración del proceso, desde el inicio al alta médica), ii) se administra una dosis plena de antagonista (naltrexona 50 mg), y iii) la puntuación del síndrome de abstinencia (véase el siguiente apartado, es menor de 10 puntos).
Valoración de la sintomatología del síndrome de abstinencia a opiáceos
Con el fin de valorar la sintomatología del síndrome de abstinencia a opiáceos, se ha utilizado la escala que se presenta en la tabla I14-16. Aunque existen distintas escalas utilizadas para la valoración del síndrome de abstinencia a opiáceos12,18-20, ninguna de las actualmente existentes pareció adecuada para la valoración del síndrome de abstinencia a opiáceos en pacientes sometidos a desintoxicación ultrarrápida bajo anestesia. De ahí que se optase por confeccionar una nueva14-16, basada en la utilizada previamente por Loimer, et al19,20.
La puntuación máxima de la escala es de 30 puntos: de 0 a 10 puntos se considera un síndrome de abstinencia a opiáceos leve, de 11 a 20 moderado y de 21 a 30 grave. El objetivo fue conseguir al despertar al paciente (extubación) y al dar el alta puntuaciones menores a 10. Si el paciente tuviese más de diez puntos sería de nuevo intubado y la anestesia se prolongaría durante otra hora. No podría darse de alta a un paciente con más de 10 puntos en la escala.
Valoración de la percepción por parte de los pacientes desintoxicados de la técnica
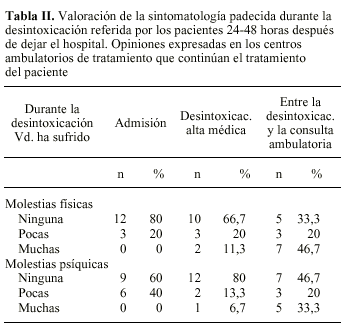
Con el fin de analizar la percepción de los pacientes sometidos a desintoxicación ultrarrápida acerca de esta técnica, se elaboró un cuestionario que fue cumplimentado en los centros ambulatorios de tratamiento de drogodependientes, en los cuales continuaron tratamiento los pacientes (tablas II y III). El cuestionario se pasó a las 24-48 horas y a la semana de la desintoxicación.
Análisis estadístico
Se ha realizado en el Centro de Procesado de Datos de la Universidad de Valladolid. Se ha utilizado en paquete estadístico SAS 6.12 (SAS Institute: S.A.S. 6.12. Cary, NC, SAS Institute Inc., 1996). Valores de p < 0,05 se consideran como estadísticamente significativos.
Resultados
Se ha obtenido un 100% de eficacia: todos los pacientes fueron desintoxicados y dados de alta en 24 horas, se les administró una dosis plena de antagonista, y la puntuación del síndrome de abstinencia fue siempre menor de 10 puntos.
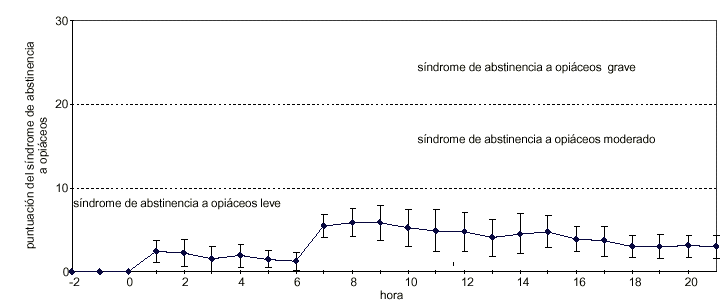
La figura 1 muestra la evolución de la puntuación del síndrome de abstinencia. En las tres horas previas a la anestesia la puntuación es nula. Ésta se incrementa a partir de la provocación del síndrome de abstinencia (hora 1), y vuelve a incrementarse a partir de la extubación y despertar del paciente (hora 7), para ir lentamente decreciendo a lo largo de la fase de recuperación. Las puntuaciones son significativamente mayores (p < 0,001) durante todo el proceso a partir de la desintoxicación (hora 1, hasta el alta --hora 21--) que en comparación al período de pre-desintoxicación (hora -1). El incremento de la puntuación del síndrome de abstinencia entre el final de la anestesia (hora 6) y el despertar (hora 7) es también estadísticamente significativo (p < 0,001).
Figura 1. Evolución del síndrome de abstinencia a opiáceos en pacientes sometidos a desintoxicación ultrarrápida bajo anestesia. Se presentan los valores medios ± DS.
La tabla I se presenta la valoración de la sintomatología del síndrome de abstinencia a opiáceos durante las 24 horas de la desintoxicación ultrarrápida, desde la admisión al alta médica. No se observaron manifestaciones del síndrome de abstinencia a opiáceos durante las tres horas previas a la desintoxicación. Durante la anestesia-desintoxicación (horas 0-6) se observó en algún momento hipertensión (60%), piloerección (53,3%) y diaforesis (46,7%). En el momento de despertar, hay un amplio abanico de manifestaciones: taquipnea en todos los pacientes y bostezos en el 80%, así como las molestias habituales de la extubación. Durante la fase de recuperación, además de la taquipnea y bostezos, aparecen con frecuencia distermia-escalofríos (60%), ansiedad (60%), estornudos (53,3%), osteomiartralgias (46,7%) y diarrea (40%). Ningún paciente está totalmente asintomático cuando se da el alta médica, siendo las manifestaciones más frecuentes, aparte de la taquipnea que aún persiste en todos los pacientes, los estornudos (40%), la diarrea (26,7%) y los bostezos (26,7%). Las manifestaciones peor percibidas por los pacientes han correspondido a la extubación, el cansancio intenso y la aparición de diarreas.
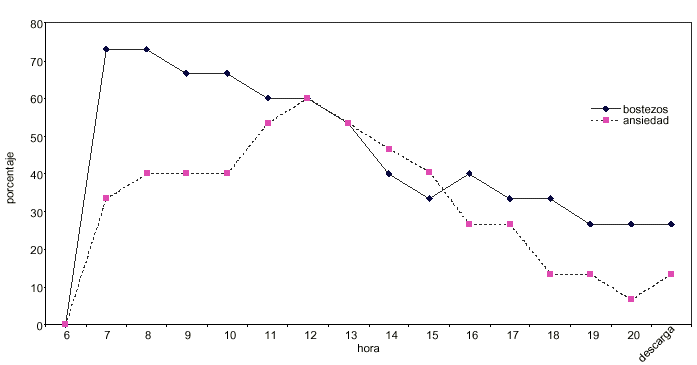
Quizás en algunos de los síntomas pueda establecerse alguna relación temporal, tal como es el caso de los bostezos, que se instauran rápidamente y van desapareciendo con el tiempo (Fig. 2), y la ansiedad, que es máxima a las 5 horas de despertar el paciente --hora 12--, para ir desapareciendo progresivamente (Fig. 2).
Figura 2. Evolución de la aparición (%) de bostezos y ansiedad en el período de recuperación en pacientes sometidos a desintoxicación ultrarrápida bajo anestesia.
En la tabla II se presenta la percepción de haber padecido manifestaciones físicas y psíquicas durante la desintoxicación ultrarrápida por parte de los pacientes 24-48 horas después de realizarse ésta, y cuando el paciente acudía a consulta a su centro ambulatorio. Se les preguntó por tres momentos; i) al llegar al hospital (admisión), ii) durante la fase de recuperación, iii) en las 24-48 horas posteriores a dejar el hospital. Con relación a las molestias físicas, el 20% de los pacientes refirió alguna durante la admisión, el 31,3% durante la recuperación, y el 66,7% en las 24-48 horas posteriores a dejar el hospital. En relación a las molestias psíquicas, el 40% refirió alguna de ellas al llegar al hospital, fueron menos frecuentes durante la fase de recuperación (20%), y más manifiestas en las 24-48 horas al dejar el hospital (53,3%).
En la tabla III se presenta la valoración de los pacientes acerca de la desintoxicación ultrarrápida, 24-48 horas y a la semana de haberse realizado ésta y cuando acudían a consulta a su centro ambulatorio: aunque la mayoría la considera muy buena o buena, la percepción es mejor a las 24/48 horas (80%) que a la semana (60%) de haberse realizado. Con relación a la opinión de si habían superado el síndrome de abstinencia, la mayoría consideraba que sí lo había superado, un 66,7% a las 24/48 horas, y un 73,3% a la semana. Sólo un 20% de los pacientes refería craving a las 24/48 horas, y un 33,3% a la semana. Al cabo de una semana el 100% de los pacientes estaba recibiendo regularmente naltrexona.
Discusión
En relación con el presente estudio, y desde la perspectiva de los profesionales sanitarios implicados, hay que destacar que todos los pacientes fueron i) desintoxicados y dados de alta en 24 horas, ii) la sintomatología del síndrome de abstinencia durante todo el proceso fue leve, aunque ningún paciente estaba totalmente asintomático cuando se le dio el alta médica, iii) que los pacientes toleraron bien las manifestaciones del síndrome de abstinencia. Por lo que respecta a la percepción por parte de los pacientes del proceso de desintoxicación, su percepción no es muy positiva, en especial los días siguientes a abandonar el hospital: i) 7 de cada 10 refirió molestias físicas, y 5 de cada 10 molestias psíquicas en las 24-48 horas de dejar el hospital y acudir a su centro ambulatorio; a la semana de haberse realizado la desintoxicación, ii) 7 de cada 10 consideraba que había superado el síndrome de abstinencia, y iii) 6 de cada 10 consideraba como buena o muy buena la desintoxicación ultrarrápida.
Al igual que en otros estudios en los que se han realizado desintoxicaciones ultrarrápidas, se evidencia que es posible desintoxicar a una persona en 24 horas, y cumpliendo todas las garantías de buena práctica clínica. Evidentemente, uno de los aspectos cruciales es como se valora que la persona ha superado el síndrome de abstinencia y que las manifestaciones que presenta son lo suficientemente leves como para permitir el alta médica. Como ya se ha indicado con antelación, se ha utilizado una escala en la que se recogen distintos signos y síntomas. La puntuación máxima es de 30 puntos, considerándose como síndrome de abstinencia a opiáceos leve cuando la puntuación en la escala es de 10 o menos puntos. El objetivo fue conseguir al despertar al paciente (extubación) y al dar el alta médica puntuaciones menores de 10.
A lo largo de todo el proceso de desintoxicación dicha puntuación fue menor de 10 puntos. La mayor puntuación correspondió al momento de la extubación-despertar (5,5 ± 1,4 puntos, media ± DS), y en el momento del alta (3,0 ± 1,4 puntos). La valoración clínica realizada a cada uno de los pacientes a lo largo del proceso nos indicó que dicha escala puede ser utilizada rutinariamente para valorar el grado de la intensidad de la sintomatología del síndrome de abstinencia, si bien la decisión final del alta médica debe fundarse en la valoración clínica individualizada de cada paciente. De hecho, y a pesar de que ninguno de los pacientes se encontró asintomático al darse el alta, la mayoría después de finalizar la desintoxicación debía desplazarse a su ciudad de origen, algunas de ellas distantes más de 100 km. Tres de los pacientes incluso estaban realizando su trabajo habitual antes de 12 horas de finalizar la desintoxicación.
No obstante, el objetivo principal debe ser el paciente y no la rapidez. En este sentido, en la actualidad cuando se considera oportuno el paciente se queda hospitalizado un día más, aunque sea por síntomas menores o por poco apoyo en su entorno social y familiar. En este sentido, algunos opinan que no parece posible que el ingreso total sea sólo de 24 horas, salvo que se cuente con un importante apoyo familiar previo y posterior a la intervención16,21.
Aunque los pacientes mostraron una amplia gama de manifestaciones (tabla I), las manifestaciones que peor toleraron los pacientes fueron la extubación (particularmente entre los fumadores), el cansancio intenso y las diarreas. En cualquier caso la sintomatología es abundante. Quizás a ello contribuya el que en nuestro caso se incluyeron pacientes que consumían heroína y también metadona. En los estudios españoles en los que se ha indicado casi nula la sintomatología, eran pacientes con consumo de heroína12,22,23.
En un estudio reciente realizado por la Sociedad Española de Toxicomanías (SET) para el Plan Nacional sobre Drogas, se encontraron 20 centros que realizaban desintoxicaciones ultrarrápidas en España, con una media de cerca de 100 pacientes desintoxicados por año24. De la información global aportada por dichos centros (la mayoría unidades hospitalarias), hay que destacar que el 31,9% de los pacientes presentaron sintomatología residual del síndrome de abstinencia tras la desintoxicación24. Ello se corresponde con nuestra observación de que la intervención no es tan asintomática de cómo se decía. De hecho se han descrito casos de efectos graves, incluso de muertes25-27.
Es preciso señalar que a la hora de diseñar y realizar el presente estudio, la desintoxicación ultrarrápida fue considerada como una intervención de riesgo. En este sentido, y durante el proceso de recuperación (horas 7-20), una enfermera estuvo vigilando constantemente al paciente. Esta práctica se sigue realizando en la actualidad.
En el presente estudio se ha analizado la valoración de la percepción por parte de los pacientes del proceso de desintoxicación. Esta valoración se realizó tanto al finalizar la desintoxicación, y cuando eran atendidos de nuevo en su centro ambulatorio de tratamiento a las 24/48 horas y a la semana. En general,la valoración de la técnica es mejor en el momento del alta que en los días posteriores. La percepción por parte de los pacientes en los días posteriores no es muy positiva. Quizás en ello contribuya no sólo el que la técnica no sea todo lo buena que sería deseable, sino la existencia de expectativas no cumplidas (idealización de la técnica, falsas expectativas a partir de noticias en los medios de comunicación, etc.), y aspectos derivados de la propia situación del paciente (desempleo, falta de apoyo social y familiar, etc).
En cualquier caso hay una discrepancia entre el grado de optimismo con el que valoramos el proceso los profesionales y los pacientes.
La desintoxicación ultrarrápida de pacientes dependientes de opiáceos se muestra como una alternativa terapéutica más para estos pacientes. La gran ventaja es la rapidez con que se realiza la técnica y la poco sintomatología de abstinencia que padece el paciente. Quedan no obstante muchos aspectos por aclarar y definir. Por ejemplo, este proceso parece que debe emplearse en pacientes con dependencia sólo a opiáceos, y en particular en consumo de heroína, o dosis bajas de metadona, y que no presenten patología psiquiátrica ni orgánica no controlada. La propia necesidad de urgencia de la desintoxicación por parte del paciente (por problemas laborales, judiciales, etc.), puede ser un aliciente para el éxito. También puede emplearse en casos de fracasos o intolerancia a las desintoxicaciones tradicionales.
Un aspecto bien conocido, es que el mantenimiento de la abstinencia no depende de la técnica de desintoxicación, sino de otros factores, tales como la motivación, la adaptación laboral, etc.3. La información disponible de otros grupos indica que la tasa de retención a los seis meses es similar en aquellos que han tenido desintoxicación tradicional o ultrarrápida22.
En lo que sí hay unanimidad es en la necesaria información al paciente y a la familia, tanto del proceso como de lo que significa la desintoxicación24. En ocasiones se ha considerado que la información que reciben los pacientes y familiares sobre esta técnica es inadecuada7,9,28.
Quizá la última cuestión por analizar sea el «lugar» donde deba realizarse la desintoxicación. Desde nuestro punto de vista estas desintoxicaciones ultrarrápidas deben realizarse siempre bajo vigilancia médica, por los posibles riesgos para la salud derivados de provocar la desintoxicación13. Nuestra información no nos permite establecer si la forma más adecuada es la realización en un centro ambulatorio, o en un hospital. En cualquier caso la sintomatología y las manifestaciones que aparecen durante el curso de la desintoxicación requieren un control intenso y una atención constante, que está obligando a que éstas se realicen predominantemente en el ámbito hospitalario24. Realizarla bajo sedación profunda o anestesia, sólo depende del equipo que la realiza. Es cierto que ello implica una mayor agresividad del proceso y un mayor coste, pero todo bajo la óptica de garantizar una buena práctica clínica y una adecuada calidad asistencial. Al menos por lo que respecta a España, donde el sistema sanitario es público, no parece aceptable no tratar a los drogodependientes como al resto de los pacientes y no garantizarles la misma calidad asistencial. Es obvio que esto es opinable, y que otras personas opinarán que no es necesaria esta hospitalización.
Agradecimientos
Este estudio fue realizado mediante un convenio de colaboración entre la Junta de Castilla-León, Consejería de Sanidad y Bienestar Social y la Universidad de Valladolid, así como con la colaboración (convenio de colaboración) entre Productos Roche S.A. (Madrid) y la Universidad de Valladolid.