La ureterorrenoscopia flexible es cada vez más utilizada como tratamiento de primera línea para pacientes con litiasis renal y del uréter proximal, con tasas de éxito variables entre los diferentes grupos de autores y con gran heterogeneidad a la hora de definir el tamaño mínimo para definir tasa libre de cálculo. Se presenta una revisión de la literatura sobre el estado del arte en ureterorrenoscopia flexible, se aclaran diferentes conceptos y se exponen consejos y trucos que se han implementado en un centro de referencia para el manejo de litiasis urinaria, con el objetivo de disminuir las complicaciones, mejorar la tasa libre de cálculos y mejorar el desempeño del procedimiento al urólogo.
Flexible ureterorenoscopy is being used as first line treatment for kidney stones and proximal ureteral calculi, with variable success rates between different authors and lack of heterogeneity to define the minimal lithiasic mass in the stone free rate concept. The aim of this article is to present a descriptive analysis of the state of the art in flexible ureterorenoscopy as the preferred modern stone therapy, the tips and tricks that are setting the pace, and the tips and tricks of a reference centre for stone disease. In order to ensure high effectiveness combined with a low complication rate and a low stone free rate thus to make flexible ureterorenoscopy easier than ever.
El aumento en la prevalencia de la litiasis urinaria ha sido considerable en las últimas décadas, generando un incremento en el gasto a los sistemas de salud, costando hasta cinco billones de dólares anuales en EE. UU. Hace dos décadas, uno de cada 20 adultos en los EE. UU. consultó por al menos un episodio de litiasis urinaria. En la actualidad, uno de cada 11 adultos es diagnosticado con urolitiasis durante su vida1. Adicionalmente, el auge en el desarrollo de nuevas tecnologías, principalmente en el diseño de equipos flexibles para el manejo de la litiasis, ha popularizado su uso en todos los centros del mundo.
El primer ureterorrenoscopio flexible (URF) se utilizó en 1983, desarrollado por Bagley et al., dando paso a un sin número de avances tecnológicos, hasta lograr el diseño de los equipos actuales con disminución del calibre asociado a un canal de trabajo amplio que permite utilizar múltiples instrumentos simultáneamente, logrando una deflexión activa en su extremo distal. Igualmente se han incorporado mejoras en la resolución hasta lograr una imagen de alta definición digital2,3.
Existe una relación clara y lineal entre el número de casos y la disminución en los tiempos quirúrgicos, tasa de complicaciones y tasa de éxito, sin embargo las complicaciones asociadas al uso de los URF continúa siendo una cuestión a tener en cuenta. Entre las complicaciones descritas se encuentra la avulsión del uréter, con una incidencia de 0,5%, la cual ha ido en descenso desde el inicio del uso del URF, la intususcepción del uréter (se define como el plegamiento de un tracto de un órgano hueco dentro del mismo órgano), debido a una lesión circunferencial en la pared del mismo. Esta complicación se ha asociado a la presencia de pólipos fibroepiteliales y neoplasias de células transicionales; sin embargo, la incidencia es tan baja que no se puede estimar en la literatura disponible. La perforación del uréter es otra complicación frecuente con una incidencia que oscila entre 0 a 15,4%, utilizando un ureterorrenoscopio de 12,5 Charrière (Ch) y de 1,7% con el uso del URF de 8,5 a 10,8 Ch. Las falsas rutas son otra complicación frecuente y que ocurre cuando un instrumento perfora la mucosa ureteral sin penetrar el espesor total de la pared del uréter. Su incidencia es baja y oscila entre 0,4-0,9%. Finalmente una de las complicaciones intraoperatorias más temidas es el daño o mal funcionamiento de los instrumentos, sin embargo, hoy en día esta complicación se ha vuelto más anecdótica y la incidencia es cercana al 0%. Entre estos factores encontramos el mal funcionamiento de la punta de la fibra del láser, la rotura de la fibra dentro del ureterorrenoscopio y la rotura de la canastilla extractora4.
El objetivo de este trabajo es revisar los trucos y consejos, descritos en la literatura, con el ánimo de facilitar el uso de la URF para el manejo de la litiasis urinaria y de esta manera, prevenir posibles complicaciones, dejando claro conceptos sobre la técnica de la URF y adicionalmente compartir consejos desarrollados a partir de nuestra práctica y experiencia clínica.
Métodos y materialesRealizamos una busqueda en las bases de datos PubMed, MEDLINE y SciELO incluyendo los términos «ureterorrenoscopia flexible» «litotripsia por láser» «nefrolitotomía percutánea» «tips», «tricks» y «litiasis urinaria». Basados en los resultados encontrados en la literatura y en la experiencia quirúrgica con más de 100 casos por año en los centros donde trabajan los autores, describimos los pasos que se deben seguir al realizar una URF, aportamos los trucos y consejos que consideramos pueden facilitarle al urólogo la realización de una URF, optimizando así los resultados y disminuyendo el tiempo quirúrgico y posibles complicaciones.
ResultadosSe divide la revisión en tres grandes grupos:
- 1.
Cambios de terminología en la actualidad: tasa libre de cálculos, factores que la afectan y trucos para disminuirla. Metodología diagnóstica de la litiasis y seguimiento de la litiasis residual, uso de camisa ureteral ¿sí o no?
- 2.
Láser: recomendaciones de uso para disminuir litiasis residual y mejorar el ritmo de fragmentación.
- 3.
Recomendaciones y trucos del procedimiento quirúrgico: ureterorrenoscopia flexible y uso de dispositivos.
Los criterios utilizados para definir la «tasa libre de cálculos» (TLC) varían. Es por esto que se discute el consenso previo y actual sobre fragmentos residuales después de la cirugía litiásica. Los diferentes estudios que evaluaron la TLC utilizaron distintas técnicas de medición del cálculo residual: tomografía, radiografía de abdomen y urografía intravenosa. Estas técnicas fueron combinadas o se utilizaron cada una, individualmente.
El concepto inicial de TLC se describió con las técnicas de litotricia extracorpórea, en donde se definía litiasis residual no significativa como aquellos cálculos no infecciosos menores de 4mm resultantes después del procedimiento. Sin embargo, diferentes publicaciones demostraron que hasta el 40% de los pacientes con TLC menor de 4mm requerían intervenciones adicionales en el futuro. Estos hallazgos dan cabida a la discusión sobre cuál debe ser la medida exacta para definir la TLC después de ureterorrenoscopia flexible láser (URFL). Algunos expertos consideran que no se debe utilizar la denominación «litiasis residual clínicamente no significativa», ya que los fragmentos residuales pueden funcionar como un nido para formación de nuevos cálculos, lo que se traduce en altas tasas de episodios sintomáticos y de reintervenciones quirúrgicas. Parece ser que la significación clínica de la litiasis residual depende de la conformación, tamaño y manejo inicial de los cálculos5.
De acuerdo al estudio de Beck et al., en el que se hizo seguimiento a los cálculos infecciosos de magnesio-amonio-fosfato (estruvita), 27 meses después de litotricia extracorpórea, 16 de cada 20 riñones libres de cálculos permanecían libres de ellos. A los 3 meses de seguimiento posterior a la litotricia, 14 de cada 18 riñones con litiasis residual mostraron progresión de la litiasis urinaria6. En otro estudio en el que se realizó seguimiento de 42 pacientes con litiasis residual menor a 5mm después de nefrolitotomía percutánea, el 71% de los pacientes con litiasis residual mayor a 2mm presentó episodios sintomáticos, mientras que en los pacientes con litiasis residual menor a 2mm, solo el 24% presentó síntomas asociados al cólico renoureteral. La tasa de reintervención también fue significativa, representando un 53 vs. 8% respectivamente7.
Con respecto al método diagnóstico para determinar la tasa libre de cálculo, se recomienda que debe ser estandarizado para cada grupo y se sugiere el uro-TAC como el método más confiable para evaluar la litiasis residual después de la intervención. Esto debido a que permite identificar litiasis residual menor de 5mm y litiasis radiolúcida, además de estandarizar una metodología de evaluación para estudios posteriores8.
Se discute adicionalmente el momento adecuado para la evaluación de la TLC; en una revisión de 154 estudios que evaluaron el tratamiento de litiasis urinaria, la imagen postoperatoria para la evaluación de litiasis residual se realizó en un promedio de 49 días después del tratamiento (rango de 1 a 365 días)9. En nuestro grupo se determinó una evaluación al completar un mes posterior al procedimiento, basándonos en el concepto de «evacuado ureteral» con tiempo promedio de 30 días para cálculos ureterales.
Se han propuesto otras estrategias para determinar cuál es la TLC después de ureteroscopia o litotricia extracorpórea. El STONE score es una de ellas, tomando en cuenta cinco variables: tamaño, ubicación del lito (uréter, polo renal superior o inferior), obstrucción dada por hidronefrosis, número de cálculos y evaluación de la densidad representada en unidades Hounsfield. A pesar de que este score aún no se encuentra validado, se logró encontrar resultados estadísticamente significativos con respecto al tamaño, la ubicación, el grado de hidronefrosis y la TLC. En este estudio la TLC fue 82%10.
Puntos claveLa TLC es difícil de determinar por la diversidad de métodos de evaluación imagenológica (radiografía simple de abdomen, ecografía, TAC). El mejor estudio hasta la fecha es el uro-TAC, sin embargo no siempre es accequible debido a su alto costo.
Se sugiere utilizar dos valores de corte para TLC;<2mm e idealmente 0% en un estudio tomográfico.
El tiempo de evaluación de la tasa libre de cálculo no está estandarizada. Sugerimos 30 días postoperatorios basados en promedios de publicaciones internacionales.
Factores que afectan la tasa libre de cálculosLos factores que afectan la TLC son diversos empezando por las modificaciones y mejoras tecnológicas que cada día se aportan para esta intervención, así como la modificación de los límites e indicaciones para el procedimiento de URFL.
Tamaño litiásicoTradicionalmente, el tratamiento con URFL ha dado lugar a resultados similares en pacientes con litiasis <1,5cm. Pero con el aumento en la frontera de abordaje de cálculos renales de mayor tamaño o las condiciones individuales de cada paciente que hacen considerar la URFL sobre la nefrolitotomía percutánea como primera línea de manejo a pesar del tamaño del cálculo (alteraciones anatómicas, estrechez infundíbular, discrasias sanguíneas), se ha generado que las TLC se modifiquen en este grupo de pacientes, lo cual afecta el resultado final de la intervención.
Se ha evidenciado que en cálculos mayores de 1,5cm, se suelen requerir múltiples intervenciones y se debe considerar su abordaje inicial como un procedimiento por etapas.
Desde el 2007 hasta marzo del 2015, solo 10 estudios de URFL han evaluado resultados sobre cálculos de mayor tamaño a los valores tradicionales (mayores de 1,5cm)8. Diez estudios incluyen 561 pacientes con un tamaño promedio del cálculo de 2,8cm (rango de 2,4 a 3,1). En estos estudios se determinó que la TLC posterior al primer procedimiento fue de 56,8 y de 86,3% para la segunda intervención, con una TLC definida como menor de 4mm11–15. Litos mayores de 1,5cm están asociados a fracaso en lograr TLC en un único tiempo quirúrgico de URFL16. El volumen litiásico es el factor predictivo preoperatorio más fuerte para obtener éxito quirúrgico en términos de TLC.
Localización de la litiasisLa localización de los cálculos en el polo inferior del riñón es un factor importante que puede afectar la evacuación de los cálculos residuales durante procedimientos endourológicos, debido a que dificulta el drenaje de los fragmentos. Se considera como el segundo factor de mayor importancia después del tamaño en afectar la TLC.8 Se ha sugerido que las características geométricas y anatómicas del cáliz inferior son de gran importancia para determinar la TLC (ángulo infundíbulo-pélvico mayor a 90°, un infundíbulo con una longitud menor a 30mm o con un diámetro menor a 5mm y el volumen del sistema colector). Sin embargo hasta el día de hoy, la evidencia es controversial al respecto. La opinión de la European Association of Urology sobre este aspecto es que NO hay evidencia suficiente para determinar que las características geométricas del sistema colector inferior sean de utilidad en la práctica clínica para determinar la TLC10,17,18.
Procedimiento quirúrgicoSe ha discutido cuál es el método de elección para tratar los cálculos ubicados en el uréter proximal y en los sistemas caliciales. Las opciones avaladas por la literatura para tal fin incluyen la URFL, la nefrolitotomía percutánea y la litotricia extracorpórea. La definición del método más idóneo para cada escenario clínico depende de la TLC, el riesgo de complicaciones, el riesgo de sangrado, el tiempo operatorio y el tiempo de hospitalización.
Un metaanálisis evaluó 10 estudios los cuales intentaron determinar cuál era la mejor opción de manejo para la litiasis renal, realizando una comparación entre la URF y la nefrolitotomía percutánea. Se encontró que la TLC es mayor en los pacientes llevados a nefrolitotomía percutánea con un OR: 2,19 IC: 95% y p<0,00001, lo que se traduce en que hay un 68,6% de probabilidad de quedar sin litiasis residual no significativa con nefrolitotomía percutánea en comparación con la URFL. Sin embargo, una de las limitaciones de este estudio consiste en que se incluye en el grupo de nefrolitotomía percutánea el uso de nefroscopio semirrígido y nefroscopio flexible; pero al realizar el análisis por subgrupos, encontraron que la nefroureterolitotomía percutanea tenía mejores resultados en cuanto a TLC en comparación con la URF con un OR: 3,07 IC:95%, pero al comparar la URF retrógrada con la técnica percutánea con nefroscopio flexible, tuvo mejores resultados la URF retrógrada con un OR: 1,70 IC:95%. En cuanto a los otros desenlaces evaluados, la nefrolitotomía percutánea presentó tasas más altas de complicaciones, mayor descenso de la hemoglobina postoperatoria y mayor estancia hospitalaria. El tiempo quirúrgico no tuvo diferencia estadísticamente significativa19.
Otra revisión sistemática de la literatura y metaanálisis comparó la efectividad de la nefrolitotomía percutánea, la URF y la litotricia extracorpórea con respecto a la TLC a los 3 meses posquirúrgicos. Este tuvo en cuenta 8 estudios de los cuales 7 eran ensayos clínicos aleatorizados. Como resultado encontraron que la TLC de URF fue 89,5% vs. 70,5% en litotricia extracorpórea. Al comparar nefrolitotomía percutánea con litotricia extracorpórea, la TLC fue mayor en la primera (96,2 vs. 46,1% respectivamente). Solo un estudio comparó URF retrógrada con nefrolitotomía percutánea por lo que no fue posible realizar metaanálisis en este grupo. Sin embargo, el estudio de Kuo et al. no reportó una diferencia estadísticamente significativa en TLC entre estos dos procedimientos20,21.
Puntos claveLos factores que afectan directamente el éxito de la URFL y la TLC son: el tamaño del cálculo (siendo este el principal factor determinante), la localización (específicamente el cáliz inferior el de mayor impacto) y el instrumental utilizado durante el procedimiento (canastillas, parámetros del láser, irrigación y lavado).
Uso de la camisa de acceso ureteralLas camisas de acceso ureteral durante la URFL han sido ampliamente utilizadas desde la introducción de esta técnica quirúrgica. Takayasu et al. reportaron por primera vez el uso de tubos de teflón en 197422. Sin embargo, Newman introdujo el uso de las camisas ureterales desde hace 2 décadas. Pero solo hasta hace algunos años, el uso de estas camisas de acceso han ganado importancia gracias a los nuevos materiales utilizados para su fabricación, que permiten un mejor desempeño con menor daño ureteral23,24. Sin embargo existe gran controversia a nivel mundial con respecto a la necesidad o no de su uso rutinario.
La principal justificación del uso de la camisa ureteral radica en que esta permite dilatar de manera atraumática el uréter y permite el ascenso y descenso repetido del equipo en los casos que así se indique. Sin embargo, con el advenimiento de la litotricia láser, los fragmentos litiásicos residuales son milimétricos y el paso del ureteroscopio se ve reducido a un solo ascenso25. Es por esto que el uso rutinario de la camisa ureteral para el acceso del equipo podría parecer redundante, innecesario y potencialmente peligroso.
Actualmente, las indicaciones para el manejo de la patología litiásica del tracto urinario superior radican según el tamaño de la masa litiásica. Teniendo en cuenta que los cálculos >2cm tiene una tendencia mundial a ser tratados por acceso percutáneo con menores implicaciones y riesgos en cuento a lesión ureteral y tiempo quirúrgico. Es por esto que al tratarse de litos de menor tamaño, la necesidad de «bajar y subir» con el equipo se ve limitado, con una TLC considerablemente alta con técnica de «dusting o pulverización».
Otro aspecto sobre el cual se basa el uso rutinario de la camisa ureteral radica en la mejoría en el drenaje del líquido de irrigación alrededor del ureteroscopio y a través de la camisa. Sin embargo, este aspecto aún no tiene un fundamento demostrado, ya que la camisa normalmente se sitúa a una distancia considerable de la masa litiásica a tratar. Mientras exista más mucosa ureteral proximal no cubierta por la camisa, esta se coaptará alrededor de la luz de la camisa y no permitirá un mejor drenaje26. Adicionalmente, esta mucosa podría presentar cierto grado de edema e inflamación que, al ingresar en repetidas ocasiones con el equipo, podría generar laceración y posteriormente estrechez de este segmento ureteral.
Por otra parte, el posicionamiento de la camisa requiere del uso de una guía, que por lo general se trata de una guía hidrofílica con extremo rígido, lo cual genera una fuerza con posibilidad de corte de la mucosa ureteral durante el ascenso de la camisa aumentando el riesgo de daño ureteral27.
Los bucles ureterales pueden ser un factor en contra para el ascenso del equipo por el uréter. Teniendo en cuenta esto, el uso de la camisa ureteral ha sido propuesto para prevenir la formación de estos bucles y facilitar el acceso del equipo. Sin embargo se plantea que uréteres con edema o inflamatorios no tienen tanta flexibilidad para permitir el acceso de una camisa y corregir los bucles que este pueda presentar, lo cual generaría daños en el uréter al introducir la camisa28.
Algunos cirujanos han planteado que la camisa ureteral ayuda a cuidar el desempeño del ureteroscopio. Sin embargo, esto no ha logrado ser confirmado, debido a que la vida del equipo se puede ver más afectada por el operador, la experiencia del mismo, del personal auxiliar y de las técnicas de esterilización25.
En contraparte, algunos plantean que al utilizar la camisa ureteral se podría generar mayor daño ureteral y que esto a largo plazo, podría generar estrechez de la luz. Hasta el momento no se han realizado estudios prospectivos que logren documentar la tasa de formación de estrechez posterior al posicionamiento de la camisa ureteral. Delvecchio et al.29 informaron sobre el 1,7% de tasa de estrechez en una reporte retrospectivo de 62 casos. El uso de la camisa ureteral genera una alteración de la perfusión de la mucosa ureteral por compresión. Al retirar la camisa, el proceso de reperfusión de la mucosa podría generar exposición del tejido a radicales libres y generar un daño subsecuente, principalmente en procedimientos de tiempo prolongado.
El tiempo prudente para el uso de la camisa ureteral hasta el momento no ha sido adecuadamente establecido. Por lo tanto el tiempo del procedimiento quirúrgico está directamente relacionado con la experiencia del cirujano, de las condiciones del uréter del paciente y del tamaño del lito a tratar.
Se publicó en 2013 un trabajo donde se evaluó la seguridad del uso de la camisa de acceso ureteral en la realización de URFL, tema que había suscitado mucha controversia hasta ese momento. Los autores definieron una escala de clasificación del trauma ureteral iatrogénico asociado al paso de la camisa ureteral basados en una revisión retrospectiva con datos obtenidos a partir de ureteroscopia al final del procedimiento. La clasificación endoscópica incluye 5 grados de lesión (de 0 a 4) agrupados en dos categorías: bajo trauma: grado 0 y 1, y alto grado: 2,3 y 4. El espectro de la clasificación va desde la ausencia de lesión (grado 0) hasta la avulsión completa del uréter (grado 4).
El objetivo principal del trabajo fue la descripción de la incidencia y la naturaleza de los traumas ureterales, así como posibles factores de riesgo para la lesión ureteral asociada al paso de la camisa de acceso. Se encontró algún grado de injuria ureteral en el 46,5% de los pacientes revisados, encontrando trauma severo (compromiso del músculo liso) en el 13,3% de los pacientes. Entre los factores de riesgo estadísticamente significativos para trauma severo, se encontraron el género masculino (p 0,024) y edad avanzada (p 0,018). Sin embargo, el factor más relevante fue la no colocación de catéter ureteral de autorretención previo al procedimiento (p 0,001), lo cual indica que la cateterización previa disminuye notablemente el riesgo de lesión ureteral severa asociado al paso de la camisa. La recomendación de los autores es realizar una verificación endoscópica del estado del uréter al finalizar el procedimiento para reconocer posibles lesiones ureterales30. En nuestro centro se hace de rutina la inspección ureteral al final del procedimiento.
No hay datos de publicaciones de factores de riesgo para lesión ureteral asociado al paso de camisa ureteral durante la realización URFL en nuestro medio. Es importante tener en cuenta que el uso de la camisa ureteral adiciona costo al procedimiento realizado.
En una encuesta realizada por la Sociedad de Endourología31, con la participación de urólogos expertos en endourología de distintos países, se logró establecer que entre los participantes, el 58,3% prefieren utilizar la camisa ureteral en todos los casos. Entre otras indicaciones planteadas en el cuestionario se encontró el uso de la camisa solo en casos de cálculos de gran tamaño en un 30%, solo si el uréter ha tenido un catéter ureteral previo (ej. catéter de autorretención JJ) en un 10%, solo en caso de requerir extracción de fragmentos en un 20 y un 5% quienes nunca utilizan la camisa ureteral.
Puntos claveEl uso de la camisa ureteral estará condicionado a las preferencias del operador. El uso convencional parece estar asociado a volúmenes litiásico más altos, técnicas de extracción y no de pulverización.
En cálculos pequeños de localización calicial media o superior, la colocación de un catéter ureteral de autorretención prequirúrgica, es una opción para el no uso de camisa ureteral.
Es importante reconocer las lesiones ureterales asociadas a la camisa de acceso ureteral y reconocer factores de riesgo para las lesiones de alto grado. En la medida de lo posible se debe propender por la derivación con catéter ureteral de autorretención prequirúrgica teniendo en cuenta que es un factor de protección para lesión ureteral asociado al paso de la camisa ureteral.
Fragmentación láserHan pasado más de 50 años desde el uso del primer láser (amplificación de la luz por emisión estimulada de radiación) para litotricia intracorpórea. La energía del láser es producida cuando un átomo es estimulado por una fuente de energía externa que excita a una población de electrones y permite que estos permanezcan en un estado excitado. Al descender, liberan energía en forma de fotones.
El láser más ampliamente difundido y utilizado y reconocido como el patrón de oro para URF es el Holmium:YAG32, el cual tiene una longitud de onda de 2.140nm y dispara pulsos de energía con una duración de 250 a 350μsegundos. Su mecanismo de acción se basa en el disparo de pulsos láser. Con cada pulso, la superficie del cálculo se calienta causando vaporización del agua en el interior del mismo, así como en su superficie, debilitando las fuerzas tensoriales en su interior que, al chocar con ondas de choque débiles generadas por una burbuja cavitacional que emite el pulso del láser, lo fragmentan33,34.
Una característica muy favorable del láser Holmium-YAG, es que tiene una absorción rápida en el agua, de hasta 3mm de distancia y a la vez, la penetración a los tejidos es mínima, haciéndolo ideal para el manejo de la litiasis urinaria. Se ha descrito que para lesionar el urotelio del uréter, debe estar a 0,1mm de distancia del mismo32. Existen varios tamaños de fibra láser, que van desde 200μm hasta 1.000μm. Las fibras de 200 y 365μm son ideales para la URF, ya que no limitan los grados de deflexión del equipo. Las fibras de mayor tamaño no mejoran significativamente la fragmentación de los cálculos comparado con las de menor tamaño, en una configuración de energía constante ≤1J. Esto significa que la fragmentación de los cálculos es dependiente de la densidad de energía más no del diámetro de la fibra. Por esta razón, se recomienda que la elección del diámetro de la fibra se base en el requerimiento de los grados de deflexión del URF y no en el tamaño de los cálculos35,36.
Los parámetros ideales con los cuales se recomienda iniciar la fragmentación con las fibras de 200 y 365μm son 0,6J y 6Hz. Para efectos prácticos, es recomendable utilizar los parámetros más bajos a los que se pueda configurar el láser y posteriormente incrementar gradualmente. Se recomienda incrementar primero la energía y luego la frecuencia, debido a que se ha encontrado que con altas frecuencias se disminuye la visibilidad. Con las fibras de 200μm, se recomienda programar con una energía menor a 1,0J, ya que se ha encontrado que a mayor densidad de energía hay más probabilidad de dañar la fibra y disminuye la eficiencia de la fragmentación35.
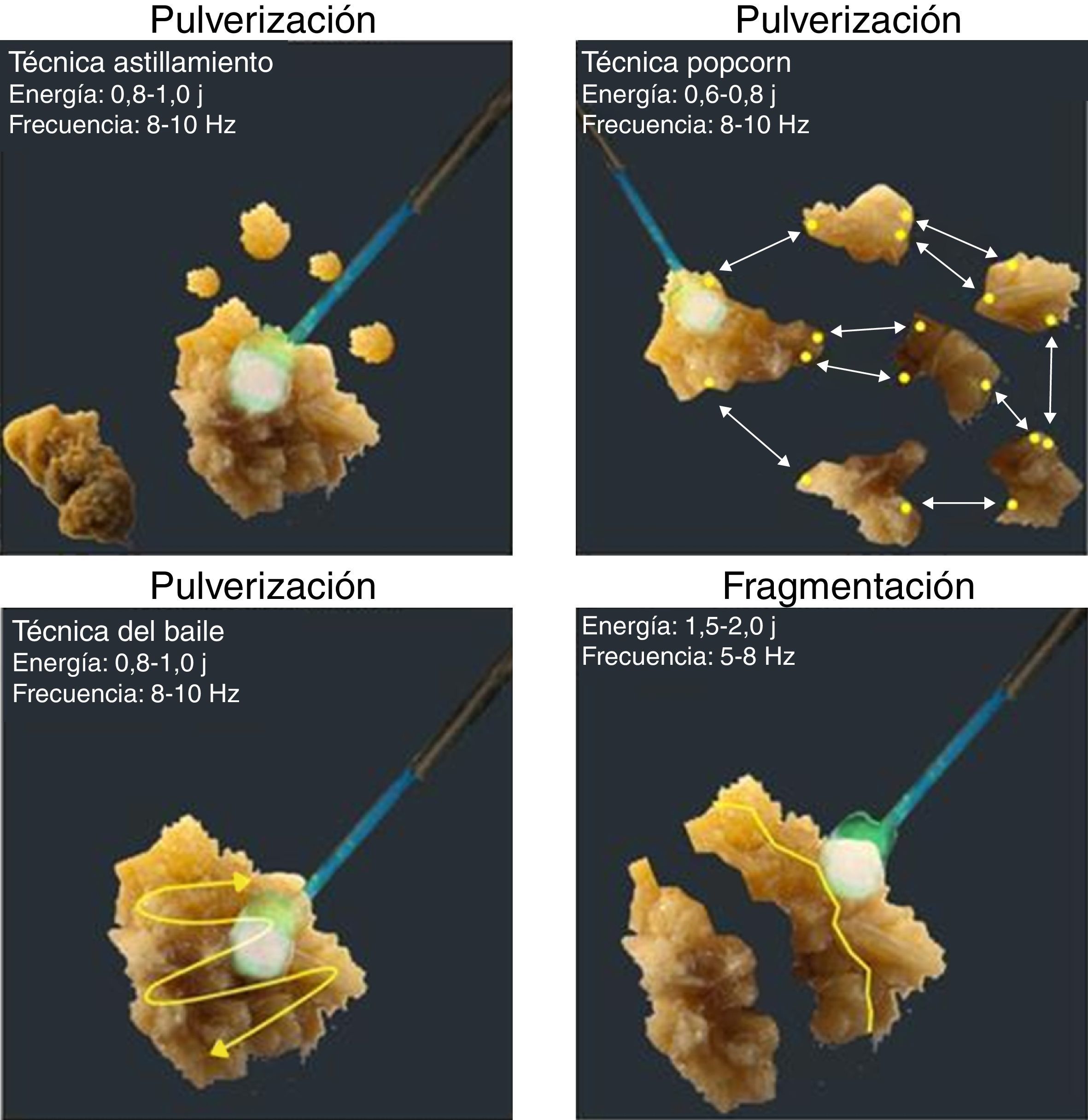
Las técnicas de fragmentación con láser en patología litiásica se podrían dividir en dos tipos: 1) pulverización, que busca la micropulverización del cálculo y utiliza alta frecuencia con baja energía en el generador láser, busca evitar el paso de instrumental para retiro de fragmentos y facilitar el drenaje de los fragmentos residuales espontáneamente; 2) fragmentación parcial, que busca fragmentar el cálculo en fragmentos pequeños susceptibles de retiro con el uso de canastillas. En esta técnica se utiliza baja frecuencia y alta energía.
Estas dos técnicas se pueden subdividir en cuatro técnicas conocidas como la técnica del baile («dancing»), técnica de astillado («chipping»), técnica de fragmentación («fragmentation») y la técnica de «popcorn».
La técnica del baile se utiliza para fragmentar cálculos suaves y la punta de la fibra va de lado a lado a través de la superficie del cálculo, fragmentándolo capa por capa. Los parámetros recomendados son: energía 0,8-1,0J y frecuencia 8-10Hz; la técnica de astillado se utiliza para cálculos duros. La fibra de láser se dirige hacia la periferia del cálculo y se sostiene firme, lo que causa un enfoque de la energía en un punto excéntrico causando rotación de la piedra presentando una nueva superficie para continuar astillándolo. Los parámetros recomendados son similares a la técnica de baile. La técnica de fragmentación se utiliza para cálculos de muy alta dureza. Aquí el láser se apunta al centro del cálculo y se dispara de manera continua lo que debilita el cálculo en su plano natural de clivaje, hasta que se fragmenta porciones hasta de 1mm y puedan pasar espontáneamente. Los parámetros recomendados para esta técnica son: energía 1,5-2,0J y frecuencia 5-8Hz. La técnica de «popcorn» es útil para colecciones de cálculos en un cáliz renal. La fibra se debe posicionar cerca de los cálculos y se dispara continuamente a alta frecuencia induciendo un «fenómeno tipo Whirlpool». Esto provoca que los cálculos choquen unos contra otros que, junto con la energía del láser, permite la fragmentación rápida de los mismos. Los parámetros recomendados para realizar esta técnica son: energía 0,5-0,8J y frecuencia 16- 20Hz18 (fig. 1).
Se ha discutido el uso de la fragmentación y extracción con canastilla, dado que aumenta el riesgo de lesión ureteral. Sin embargo aumenta la tasa libre de cálculo. Es importante conocer estos principios al momento de litofragmentar con el fin de obtener mejores resultados operatorios.
El paso de la fibra láser por el canal de trabajo genera una pérdida de la capacidad de deflexión en la punta del equipo de 10 a 15 grados en promedio (fig. 2), dificultando el abordaje de cálculos en ángulos agudos36,37. Es por esto que todo cálculo en localización difícil debe ser reposicionado de manera más favorable para ser abordado, ya sea con el uso de canastilla o con hidrolavado.
Consejos y trucos del procedimiento quirúrgico de ureterorrenoscopia flexible y uso de dispositivosEl urólogo debe conocer los conceptos actuales sobre litiasis urinaria a la hora de realizar una URF, la tasa libre de cálculos y sus métodos de evaluación, así como las herramientas de comparación en el seguimiento y los instrumentos de trabajo; se debe además corroborar el óptimo funcionamiento del equipo. Describiremos paso por paso el procedimiento y los elementos utilizados durante cada paso, junto con los trucos y consejos que consideramos prácticos a la hora de realizarlo.
El primer paso es ubicar al paciente de manera correcta, generalmente la URF se realiza en posición de litotomía dorsal bajo anestesia general y se debe administrar previamente la profilaxis antibiótica que, según la guía de infecciones del tracto urinario de la European Association of Urology solo debe administrarse en ureteroscopia para manejo de cálculos proximales, impactados o para accesos percutáneos al sistema colector. Esta se debe hacer con trimetoprim±sulfametoxasol o una cefalosporina de 2.ª o 3.ª generación38,39. Previo a ingresar al tracto urinario, se recomienda tener la vejiga parcialmente vacía, pues así se minimiza el efecto constrictor de la porción intramural del uréter; se debe evitar la entrada de aire a la vejiga lo que también causa colapso de los meatos ureterales y dificulta el acceso al uréter40,41.
Avance de la guíaLas características más importantes para uso de las guías de acceso ureteral son: la guía debe tener una punta flexible que debe ser de 3 a 15cm de longitud, de baja fricción (recubiertas con politetrafluoroetileno) y que el resto de su longitud sea rígida. La inserción de la guía siempre debe hacerse bajo visión fluoroscópica para evitar complicaciones; se recomienda utilizar dos guías, una de seguridad y otra que se utiliza como guía de trabajo. Por esta se debe avanzar la camisa ureteral, que permitirá posteriormente el paso del URF (fig. 3).
Los trucos y consejos en este paso son:
- 1.
Humedecer la guía previamente a su paso.
- 2.
Sostener la guía con las uñas o con una gasa seca y no con los dedos previniendo que se deslice.
- 3.
La guía de seguridad debe estar fija y asegurada, así en el caso de perder el acceso al sistema colector, se tiene otra vía de acceso lista para continuar el procedimiento.
- 4.
En los hombres se debe sostener el pene derecho para estirar la uretra y permitir más fácilmente el paso de la camisa ureteral.
- 5.
Cuando sea difícil el paso de la guía a través del meato ureteral, se puede avanzar a través de una sonda ureteral de 6 Ch, o pasar el ureteroscopio bajo visión directa a través del uréter y tratar el problema de base que dificulta el acceso (estrechez o cálculo en la unión ureterovesical). También se pueden utilizar guías más pequeñas con un diámetro de 0,025 pulgadas que permiten acceder más fácilmente al sistema colector.
- 6.
En el caso de no lograr el paso de la guía hidrofílica, se debe considerar la opción de utilizar una guía con núcleo de nitinol, una punta distal de platino y un manguito externo de poliuretano.
- 7.
Cuando la guía ponga resistencia al paso deben restringirse los intentos de paso de la misma para evitar crear una falsa ruta y lesionar el uréter.
- 8.
Es recomendable realizar una ureteroscopia diagnóstica antes del paso de la camisa ureteral, para identificar alteraciones anatómicas importantes, estrecheces o compresiones extrínsecas.
El siguiente paso es avanzar la camisa ureteral a través de la guía de trabajo bajo visión fluoroscópica, para evitar lesionar el uréter. La camisa ureteral consta de dos piezas hidrofílicas que son, la camisa ureteral propiamente dicha y el dilatador interno el cual se remueve junto con la guía de trabajo una vez la camisa ureteral está en la posición deseada. La camisa ureteral se mide por el diámetro interno o externo; el interno va de 9,5 a 14 Ch y el diámetro externo de 11,5 a 17,5 Ch. Su longitud oscila desde 20 a 55cm. Los trucos a destacar en este paso son:
- 1.
Evitar la inserción forzada de la camisa ureteral. Realizar nuevamente una ureteroscopia diagnóstica con el equipo semirrígido si encontramos resistencia.
- 2.
En el caso de requerir dilatación ureteral, se pueden utilizar los dilatadores ureterales secuenciales que van desde 4Fr hasta el 14 Fr, o se puede utilizar un dilatador ureteral el cual consta de una guía con balón e insuflar el mismo medio de contraste y bajo visión fluoroscopica, dilatar el uréter siempre por debajo del cálculo.
- 3.
Se debe escoger la camisa ureteral apropiada según la anatomía de cada uréter. Para esto se cuenta con varias opciones de longitud y diámetro. Uso de camisas cortas en personas de baja talla, para evitar la perforación del sistema colector con su punta por paso exagerado de la camisa.
- 4.
Recomendamos utilizar la camisa ureteral de menor diámetro posible ya que creemos que esta medida disminuye el traumatismo sobre el uréter. Esta recomendación la hacemos a pesar de existir una evidencia clara en la literatura sobre esta medida.
Los URF tienen diferentes diámetros que van, desde 8,5 hasta 18 Ch. Este se debe sostener siempre con la mano dominante del cirujano y el control de deflexión se manejará con el pulgar; este permite realizar 180° de deflexión en los URF convencionales, pero se han desarrollado URF que permiten hasta 300° de deflexión máxima. Esto es posible siempre y cuando se mantenga libre el canal de trabajo. La mano no dominante debe controlar el avance y el retiro de este a través de la camisa ureteral. Se debe conectar la fuente de luz, la irrigación y la cámara al URF previamente a acceder al sistema colector39,42.
Los consejos importantes son:
- 1.
Realizar prueba de fugas antes y después de cada procedimiento.
- 2.
Siempre avanzar con la punta completamente derecha sin ningún grado de deflexión para evitar dañar el equipo.
- 3.
Calibrar el equipo previamente a su uso (balance de blancos, definir intensidad de visión de panel).
- 4.
Evitar llegar al máximo grado de deflexión con herramientas en el canal de trabajo.
- 5.
Evitar flexiones excesivas en la parte proximal del equipo (unión del mango con la parte flexible) pues afecta la vida útil del equipo.
Para el manejo de los cálculos renales menores a 2 cm y que no son susceptibles de manejo con litotricia extracorpórea (>10mm, >1.000 UHo, >10cm distancia piel-cálculo) la mejor opción de manejo es la URFL. Al haber completado los pasos anteriormente descritos y encontrarse en el sistema colector del riñón, se debe localizar el cálculo y pasar la fibra de láser en modo «off». Se avanza la fibra entre 1-3mm por fuera de la camisa ureteral, se posiciona en contacto con el cálculo y se cambia la configuración del láser a modo «on» para comenzar a fragmentar el cálculo. Se recomienda iniciar con los siguientes ajustes: frecuencia 5-10Hz y energía 0,6-1,5J.28,33.
- 1.
El lente siempre debe estar derecho (0° de deflexión) cuando la fibra del láser esté en el canal de trabajo y solo se puede hacer deflexión del equipo cuando la fibra está en la punta del canal de trabajo28.
- 2.
Para prevenir la acumulación de fragmentos de cálculos en el sistema calicial inferior, este se puede sellar con un coágulo de sangre autólogo. Se extraen 5 a 10ml de sangre de una vena periférica, se debe verificar la ubicación del equipo en el cáliz inferior bajo visión fluoroscopica y se inyecta la sangre autóloga oscureciendo completamente el campo de visión, se retira el URF y se esperan 3 a 5 min a que se forme el coágulo, este creará un sello en el cáliz inferior43–45.
- 3.
Se recomienda el uso de catéteres ureterales de autorretención (JJ) en pacientes con alto riesgo de presentar complicaciones como son los fragmentos residuales, sangrado, perforación ureteral, infecciones de vías urinarias o embarazo. Se ha demostrado que la cateterización de rutina con catéteres JJ no es necesaria después de una URF sin complicaciones41.
- 4.
Se recomienda dejar el catéter JJ entre 1 y 2 semanas después de una URF complicada36.
El manejo de la litiasis renal y ureteral proximal ha tenido grandes cambios con el advenimiento de nuevas tecnologías como lo ha sido los equipos flexibles para el abordaje renal retrogrado, en algunos casos, desplazando antiguas indicaciones como la litotricia extracorpórea. Cálculos caliciales inferiores de tamaño intermedio entre otros justifican el uso de la URF, teniendo en cuenta tasas libres de cálculo cercanas al 83 vs. 48% con LEOC. Además, el perfeccionamiento en las técnicas retrógradas flexibles apoya cada vez más la indicación para tratar cálculos de mayor tamaño, hasta incluso tenerse en cuenta en el abordaje combinado o en casos de difícil abordaje anatómico por vía percutánea.
Por lo anterior se deben ampliar de forma gradual los límites y escenarios clínicos de utilización de equipos endoscópico flexibles para el manejo de cálculos renales.
Hasta este momento el uso de camisa de acceso ureteral continúa siendo un tema de amplia discusión entre los urólogos. Entre los argumentos a favor podemos resaltar que permite múltiples accesos con el equipo flexible, disminuye las presiones intrarrenales, alarga la vida útil del equipo y puede mejorar la eliminación de fragmentos. Algunos autores defienden que la utilización de camisa puede reducir la morbilidad asociada al procedimiento, sin embargo conocemos que aproximadamente la mitad de los pacientes pueden tener lesión ureteral asociada al paso de la camisa ureteral. Por esto sugerimos evitar su uso siempre y cuando las condiciones del caso lo permitan tales como el tamaño y la ubicación.
Adicionalmente sugerimos cuantificar el tiempo de uso de camisa ureteral y reducirlo al máximo para evitar posibles estrecheces asociadas a la isquemia de la pared ureteral.
La derivación con catéter ureteral de autorretención prequirúrgico puede incurrir en aumento del costo por procedimiento. Sin embargo, está claramente relacionada con la disminución de la morbilidad asociada al procedimiento, principalmente la lesión ureteral asociada al paso de camisa de acceso. Además, la utilización de catéter puede facilitar de forma considerable el procedimiento quirúrgico, e incluso evitar uso de camisa ureteral. En nuestra experiencia, siempre que el paciente tenga indicación de manejo quirúrgico retrógrado y previo a la fecha de la cirugía programada presenta un ingreso a urgencias por dolor, invariablemente llevamos a cabo colocación de catéter ureteral de autorretención. El tiempo promedio de derivación prequirúrgica se estima en 3,6 semanas.
En cuanto al uso de catéter ureteral de autorretención posquirúrgico, hay datos que confirman la reducción en la morbilidad postoperatoria traducido en menor número de consultas a urgencias. Sin embargo, en nuestra experiencia, la consulta a urgencias por intolerancia al catéter de autorretención está alrededor del 5%, con manejo analgésico ambulatorio en todos los casos. El tiempo promedio que se utiliza el catéter posquirúrgico es de tres semanas. Hasta el momento no hemos reportado estrecheces secundarias al procedimiento.
Recientemente y justificados en nuestra experiencia y los recursos tecnológicos que tenemos a nuestra disposición, tomamos como referencia y punto de partida la tasa libre de cálculo como ausencia completa de cálculos posterior al procedimiento. Evaluamos en el primer mes postoperatorio con radiografía simple de abdomen y en la mayoría de los casos, cuando las condiciones asistenciales lo permiten, al tercer mes. Tenemos la intención de evaluar con uro-TAC todos los casos, pero no desconocemos el costo que esto puede generar a nuestro sistema de salud.
Invitamos a los grupos que se dedican de forma rutinaria y que son centro de referencia para la ureterorrenoscopia flexible, a evaluar de la manera más objetiva la tasa libre de cálculo y en virtud de la experiencia ofrecida en los centros de alto volumen, que la TLC aceptada sea del 100% en máximo dos procedimientos.
Es importante tener en cuenta que el avance de la tecnología, los insumos y la experiencia que se obtiene al realizar de manera frecuente la URFL, no implica el cambiar conductas sobre el manejo de litiasis de mayor tamaño hasta lo recomendado en la literatura.
Recomendamos a los grupos que se dediquen a esta técnica dejar un documento como guía institucional donde se consignen todos los pasos de forma ordenada para que de esta manera se estandaricen los procesos y que reporten en todos los casos las posibles lesiones asociadas al procedimiento para identificar factores de riesgo y hacer del procedimiento una cirugía segura y reproducible.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.