ADECUADO MANEJO DEL PACIENTE CON RONQUIDO Y SAOS MEDIANTE EL USO DE APARATOLOGÍA ORAL (DISPOSITIVO DE AVANCE MANDIBULAR DAM)
E. García C., R. Haro V. y L. Galicia
Clínica de Trastornos del Sueño U.N.A.M. México.
INTRODUCCIÓN
En los últimos años se ha observado a nivel mundial incremento en la prevalencia de ronquido y SAOS por lo que la demanda en la atención exige brindandarle alternativas eficaces, aceptables y menos considerando el DAM entre una de las mejores.
OBJETIVOS
Evaluar mediante polisomnografía nocturna la eficacia del DAM en pacientes con ronquido y SAOS manejados en forma multidisciplinaría dentro de la clínica de Sueño (UNAM).
MATERIAL Y MÉTODOS
Mediante un ensayo clínico se evaluó la eficacia del DAM en pacientes con ronquido y SAOS, a los cuales posterior a la evaluación de criterios médicos y odontológicos, se les indico la adopción de medidas de higiene de sueño y se les colocó el DAM. Dos meses posterior a su colocación, se realizó un registro polisomnográfico de noche dividida con DAM. Posteriormente, se compararon los resultados mediante SPSS.
RESULTADOS
Los resultados obtenidos muestran cambios significativos con el uso del DAM (IC: 95%-p < .05): Reducción del IAH (30 a 10 eventos/hr) y ronquidos mayor al 60%, SaO2= 80,4% a 90,0%, aumento en Eficiencia de sueño, así como también cambios significativos en la evaluación subjetiva del paciente (escala Epworth).
CONCLUSIONES
El DAM ha demostrado ser una alternativa eficaz en el tratamiento de ronquido y SAOS, como primer alternativa terapéutica o en conjunto con otros tratamientos. Por lo que cual el éxito o el fracaso de este tratamiento dependerá de la adecuada selección del mismo mediante criterios médicos y odontológicos, y del manejo multidisciplinario tanto para la valoración polisomnográfica, como durante el seguimiento continuo del tratamiento.
CALIDAD DE SUEÑO EN ESTUDIANTES DE MEDICINA. A PROPÓSITO DE UN ESTUDIO TRANSVERSAL APLICANDO LA VERSIÓN COLOMBIANA DE CUESTIONARIO DE PITTSBURGH
M. Braina y J. Rey de Castrob
aMedico Cirujano. Ex-alumna UPCH. bNeumólogo Clínica Anglo Americana. Profesor Medicina UPCH. Lima-Perú.
OBJETIVO
Se evalúa la calidad de sueño, su cambio con los años de estudio e identifica los componentes del sueño que se encuentran más afectados en estudiantes de medicina de pre-grado de la Universidad Peruana Cayetano Heredia en Lima, Perú.
MATERIALES Y MÉTODOS
Se realizo un estudio descriptivo de subtipo corte transversal y no probabilístico usando la validación colombiana al español del Índice de Calidad de Sueño de Pittsburg. Este cuestionario fue llenado por 594 estudiantes de los 7 años de educación médica entre los meses de Octubre y Noviembre del año 2005. La población total fue subdivida en 5 poblaciones dependiendo del año de estudio (estudios generales, preclínica, clínica, externado e internado).
RESULTADOS
Nuestros resultados muestran que 45,7% de la población tiene mala calidad de sueño (puntaje del cuestionario > 5) y el puntaje promedio fue de 5,53 (DS ± 2,78). Los componentes mas afectados fueron: "calidad subjetiva de sueño" encontrándose un 35% de la población con "bastante mala" o "muy mala" calidad de sueño y "duración de sueño" con 35,7% de la población durmiendo menos de 6 horas. Se encontró peor calidad de sueño (puntaje de 6,2) y menor duración del sueño (5,78 horas DS ± 1,4) en los primeros años progresando hasta su mejor nivel el ultimo año (puntaje de 5,05 y 6,18 hrs DS ± 1,36).
CONCLUSIÓN
Estos resultados sugieren que en la población evaluada, la calidad de sueño es mala y que está relacionada a la duración del sueño encontrándose asimismo una población privada crónicamente de sueño. Las consecuencias derivadas de este hecho deben ser estudiadas con mas profundidad, ya que los estudios implementados en poblaciones similares arrojan resultados alarmantes en lo referente al desempeño y la función neurocognitiva.
SOMNOLENCIA Y CALIDAD DEL SUEÑO EN EXTERNOS E INTERNOS DE MEDICINA DE UNA UNIVERSIDAD PERUANA EMPLEANDO LA ESCALA DE EPWORTH Y EL CUESTIONARIO PITTSBURGH
E. Rosales M.a , M. Egoavil R.a , C. La Cruz D.b y J. Rey de Castro M.c
aMédico Cirujano y Ex alumno UPCH. bEstudiante de Medicina UPCH. cNeumólogo Clínica Anglo Americana y Profesor Medicina UPCH. Lima-Perú.
OBJETIVO
Determinar el grado de excesiva somnolencia diurna (ESD) y calidad del sueño (CS) en externos e internos de medicina de la Universidad Peruana Cayetano Heredia (UPCH).
MATERIALES Y MÉTODOS
Muestra no probabilística de estudiantes de medicina humana del 6to (externos) y 7mo (internos) años de estudio realizado el año 2005. Se emplearon la Escala de Somnolencia Epworth y el Índice de Calidad del Sueño Pittsburgh.
RESULTADOS
Participaron 65/105 (62%) externos y 62/103 (60%) internos. No hubo diferencia en los puntajes obtenidos entre ambas poblaciones. De los encuestados, 74 (58%) fueron malos durmientes y 43 (34%) tenían ESD. La latencia subjetiva del sueño mayor de 30 minutos (p=0,001), dormir 6 horas o menos (p < 0,001), eficiencia subjetiva del sueño < 85% (p < 0,001) y uso de medicación hipnótica (p = 0,003) estuvieron asociados con mala CS. Asimismo, dormir 5 horas o menos (p < 0,01), el consumo diario de cafeína (p < 0,05) y tabaco (p < 0,05) estuvieron asociados a mala CS y ESD. Hubo correlación entre CS y ESD (R = 0,426 p < 0,001 n = 127).
CONCLUSIONES
Encontramos alta frecuencia de pobre calidad del sueño y excesiva somnolencia diurna en los estudiantes de medicina encuestados. Dichos parámetros estuvieron asociados al consumo diario de cafeína y tabaco, latencia subjetiva del sueño prolongada, corta duración del sueño, eficiencia subjetiva del sueño y uso de medicación hipnótica. Hubo correlación entre calidad del sueño y excesiva somnolencia diurna.
PROTEÍNAS ANTIOXIDANTES EN EL SÍNDROME DE APNEAS-HIPOPNEAS DURANTE EL SUEÑO (SAHS)
R. López Bernabé, S. Carratalá, J. R. Díaz, J.J. Ortega y A.L. Serrano
Unidad de Sueño. Hospital General. Castellón.
INTRODUCCIÓN
Los episodios de hipoxia intermitente asociados al SAHS se acompañan de aumento de la actividad oxidativa.La ceruloplasmina y la alfa 1 antitripsina tienen una función de neutralización de los radicales libres y proteasas neutrófilas.
OBJETIVOS
Valorar la respuesta del sistema ceruloplasmina-cobre y alfa 1 antitripsina en el SAHS.
MATERIAL Y MÉTODOS
Pacientes (n= 101) remitidos a la Unidad de Sueño con sospecha de SAHS.
Criterios de inclusión FEV 1 > 75%, ausencia de enfermedad hepática, renal y neoplásica, distribuidos en grupo control (IAH < 5) y grupo SAHS (IAH > 5).
A todos los pacientes se les hizo una PSG nocturna vigilada, con obtención de muestra sanguínea al despertar para valorar las cifras de ceruloplasmina y alfa 1 antitripsina.
RESULTADOS
Existe una correlación significativa entre la desaturación mínima y la ceruloplasmina (r = 0,2; p = 0,05), la desaturación mínima y la alfa 1 antitripsina (r = 0,2; p = 0,02), la alfa 1 antitripsina y la ceruloplasmina (r = 0,4; p = 0,0002) y la ceruloplasmina con el cobre (r = 0,6; p < 0,0001).
CONCLUSIONES
Se aprecia en los pacientes con SAHS un aumento del porcentaje de neutrófilos, así como del sistema ceruloplasmina-cobre y alfa 1 antitripsina, que sugiere una respuesta antioxidante aumentada, no secundaria a la obstrucción bronquial ni al tabaco.
EPILEPSIA PARCIAL BENIGNA ATÍPICA DE LA INFANCIA CARACTERIZACIÓN EEG DURANTE LA VIGILIA Y EL SUEÑO
P. Carvajala , C. Camposa y M. Pochb
aServicio de Neurofisiología Clínica. bServicio de Neuropediatria. Hospital San Millán-San Pedro, Logroño-La Rioja.
INTRODUCCIÓN
La epilepsia parcial benigna atípica fue descrita por Aicardi y Chevrie en 1982. Se caracteriza por inicio entre los 2 y los 6 años, presencia de diversos tipos de crisis (parciales motoras, ausencias atípicas, crisis atónicas) sin la presencia de crisis tónicas ni deterioro mental y un EEG característico con descargas de punta-onda continuas durante el sueño. El tratamiento con antiepilépticos clásicos y corticoides no siempre es eficaz. El pronóstico suele ser favorable con desaparición de las crisis hacia los 15 años.
CASO CLÍNICO
Niño nacido el 11/07/2001 tras embarazo normal y parto distócico mediante cesárea por pelvis androide, con peso y talla normales. Padre y tía abuela paterna diagnosticados de epilepsia y madre de artrogriposis múltiple.
Tras un periodo previo de normalidad, a los dos años y medio presenta un episodio crítico generalizado al despertar con trismus, sialorrea y mirada fija de unos 3 minutos de duración con recuperación progresiva. En el EEG basal se observa un patrón de descargas paroxísticas bilaterales de alto voltaje con tendencia a la focalización en zona temporal izquierda. Durante el sueño se observa un patrón de punta onda continua. Se inicia tratamiento con ácido valproico.
A los 4 años comienza con episodios de crisis atónicas frecuentes, algunas sacudidas mioclónicas y discreto deterioro cognitivo. Visto en otro centro refieren un estado de mal no convulsivo y pautan tratamiento con ácido valproico+clonazepam.
Durante los 3 meses siguientes el niño continua con episodios de desequilibrio hacia la derecha. En la consulta se aprecian pulsiones continuas con sacudidas mioclónicas durante la marcha y crisis atónicas de segundos de duración. No se aprecia deterioro del lenguaje. Se le realiza un EEG basal que muestra frecuentes descargas de punta-onda de carácter multifocal con predominio en áreas-centro temporales. Durante el EEG de sueño se aprecia un patrón de punta onda continua generalizada. RMN cerebral normal.
Se asocia lamotrigina al ácido valproico con buena respuesta al inicio y posterior aumento de las crisis atónicas a las 4 semanas.
Actualmente sigue tratamiento con ácido valproico+levatiracepam habiendo mejorado las crisis atónicas y el desarrollo cognitivo.
CONCLUSIÓN
En la práctica clínica es importante realizar registros de sueño para una correcta tipificación de las diferentes epilepsias "benignas" de la infancia con vistas a un adecuado pronóstico y tratamiento de las mismas.
BIBLIOGRAFIA
1.Aicardi J, Chevrie JJ. Atypical bening partial epilepsy of childhood. Dev Med Child Neurol. 1982 Jun;24(3):281-92.
2.Hanh A, Pistohl J, Neubur BA, Stephani U. Atypical "bening" partial epilepsy or pseudo-Lennox syndrome. Neuropediatrics. 2001 Feb;32(1):1-8.
TITULACIÓN DE CPAP POR PSG VS FÓRMULA DE PREDICCIÓN. AUSENCIA DE CONCORDANCIA Y DE CAPACIDAD EXPLICATIVA EN UNA MUESTRA DE 558 PACIENTES CON SAHS
E. López Gomáriza , B. Hoyo Rodrigoa y J.M. Tenías Burillob
aNeurofisiología Clínica. .Medicina Preventiva. Hospital Lluís Alcanyís (Xátiva).
FUNDAMENTO
Miljeteig y Hoffstein derivaron la presión necesaria para iniciar la terapia con CPAP en pacientes con SAHS mediante un fórmula de regresión lineal (1). En el estudio original esta formula explicaba el 70% de la variabilidad de la presión obtenida mediante registro polisomnográfico (PSG).
OBJETIVO
Estimar la concordancia entre la presión de CPAP obtenida por registro polisomnográfico y la derivada por la fórmula de Miltjeteig y Hoffstein. Evaluar los cambios en la concordancia en relación al género y edad del paciente.
MATERIAL Y MÉTODOS
Se seleccionaron 558 pacientes con SAHS: 89 mujeres (16%) y 469 hombres (84%), con una edad media 53,2 años (DE: 11,8 años, rango de 19 a 87 años); IAH medio 68,6 (DE: 25,8, rango de 11 a 129). De los registros se obtuvo la información necesaria para derivar la presión de CPAP aplicando la fórmula de Miltjeteig y Hoffstein (índice de masa corporal, perímetro de cuello e índice de apnea-hipopnea). La presión derivada por la fórmula se comparó con la obtenida por polisomnografia. La concordancia entre ambas medidas se estimó por el coeficiente de correlación intraclase (CCI).
Si la concordancia era muy baja se derivó una nueva presión estimada mediante regresión lineal múltiple con los datos de la muestra analizada y los mismos determinantes que los utilizados por Miltjeteig y Hoffstein. Se valoró la capacidad explicativa de este modelo mediante el coeficiente de determinación (r2).
RESULTADOS
La presión de CPAP obtenida por PSG fue en promedio de 10,9 cm H2O (DE: 2,4; rango de 5 a 20 cm H2O) y la derivada mediante la formulación original de Miltjeteig y Hoffstein de 8,6 cm H2O (DE 1,8; rango de 3,0 a 13,6 cm H2O). La concordancia entre ambas presiones fue muy pobre (CCI = 0,02). La concordancia fue algo superior en mujeres (CCI = 0,17) y en menores de 65 años (CCI = 0,06) que en hombres (CCI = 0,001) y mayores de 65 años (CI = 0,001).
Con los datos de los 558 pacientes se derivó una nueva presión mediante regresión lineal múltiple: la capacidad explicativa de la formula fue del 12% (r2 = 0,12).
CONCLUSIONES
La formula obtenida por Miltjeteig y Hoffstein presenta una concordancia muy pobre con la derivada clásicamente por polisomnografía.
La utilización de los mismos determinantes en una nueva formulación sigue teniendo una capacidad explicativa pobre de la presión obtenida por PSG.
No existen razones objetivas para substituir la presión inicial de CPAP obtenida por PSG con la obtenida mediante la fórmula original de Miltjeteig y Hoffstein, ni siquiera reformulándola con los datos históricos del propio servicio.
BIBLIOGRAFIA
1.Miljeteig H, Hoffstein V. Determinants of continuous positive airway pressure level for treatment of obstructive sleep apnea. Am Rev Respir Dis. 1993147:1526-30.
EFECTOS POLISOMNOGRÁFICOS DE LA TERAPIA ASISTIDA CON DELFINES SOBRE LA ORGANIZACIÓN DEL SUEÑO EN NIÑOS CON RETRASO PSICOMOTOR
G. Valenzuela-Jiméneza , L. Galicia Poloa , R. Haroa y N. Maldonadob
aClínica de Trastornos del Sueño, Facultad de Medicina, U.N.A.M. bCONVIMAR.
JUSTIFICACIÓN
Con el objetivo de mejorar la salud integral de personas con padecimientos neurológicos, o psiquiátricos, en los últimos años se han desarrollado terapias alternativas entre las que se encuentra la terapia asistida con animales.
La Terapia Asistida por Delfines (TAD) es considerada como un tratamiento terapéutico dirigido a promover el funcionamiento normal, es una terapia funcional, que tiene como fin rehabilitar o estimular a personas con desórdenes en el sistema nervioso(Martínez, 1999). La TAD ha cobrado interés debido a los beneficios psicofisiológicos que experimentan quienes se han sometido a ella y que han sido reportados en estudios previos. Sin embargo, los primeros estudios en esta materia han sido de carácter subjetivo, a la fecha no hay estudios objetivos que avalen los resultados. Es por ello que el objetivo del presente es conocer los efectos del la TAD sobre la organización del sueño en un grupo de 55 niños con padecimientos neurológicos mediante una técnica de medición objetiva (polisomnografía).
PROCEDIMIENTO
Se estudió la organización de sueño de los sujetos mediante polisomnografías diurnas de 2 horas, bajo privación parcial de sueño, antes y después de someter a los pacientes a la TAD.
La técnica de registro incluyó la valoración simultánea de un electroencefalograma con derivaciones bipolares (FP1-F3, F3-C3, C3-P3, P3-O1, F7-T3, T3-T5,T5-O1, FP2-F4, F4-C4, C4-P4, P4-O2, F8-T4, T4-T6, T6-O2), electromiograma submentoniano y de tibiales anteriores (EMG), electro-oculograma (EOG)), electrocardiograma (EKG), flujo aéreo nasobucal, movimientos respiratorios torácicos y oximetría de pulso.
Los registros se llevaron a cabo en las instalaciones de la Clínica de sueño de la UNAM, de las 8:00 a las 11:00 ± 30 minutos horas.
La TAD se llevó a cabo en las instalaciones de CONVIMAR y consistió en 6 sesiones de 20 minutos de interacción directa entre el paciente y el delfín, con la intervención terapéutica. Participaron 2 delfines de la especie Tursiops truncatus previamente entrenados para asistir a los pacientes.
Para fines estadísticos se utilizó la prueba parámetrica ANOVA de una vía y la prueba de shaffe para conocer con mayor precisión las diferencias entre los grupos estudiados.
RESULTADOS Y DISCUSIÓN
Estudios previos han demostrado mediante escalas de medición subjetiva mejoría en procesos cognoscitivos como motivación, atención, aprendizaje y calidad de sueño en niños sanos y en pacientes con discapacidad mental. El presente estudio es el primero en demostrar de manera objetiva mediante polisomnografía que existe mejoría en la calidad de sueño en pacientes con retraso psicomotor.
En comparación con los sujetos sanos los pacientes mostraron antes de la TAD un mayor tiempo de sueño, así como una mayor cantidad de sueño ligero (fases 1 y 2) y disminución del sueño profundo (fases 3 y 4) y del sueño MOR. Después de la TAD los pacientes mostraron mejoría con respecto a la organización de su sueño incrementando el tiempo de sueño, el sueño profundo, el sueño MOR y su eficiencia de sueño. La importancia en el incremento en el sueño de ondas lentas y el sueño MOR estriba en que al primero se le atribuyen las funciones restauradoras del dormir y el segundo esta relacionado con procesos de consolidación de memoria y madurez del sistema nervioso central. Estos cambios favorables explican la mejoría conductual y de los procesos cognoscitivos previamente reportados en niños con retraso psicomotor después de la TAD.
Otro hallazgo del presente estudio lo constituye el aumento del ritmo alfa durante el estado de alerta de los pacientes después de la TAD.
Es importante continuar desarrollando investigación sobre los efectos de la TAD en otras patologías del sistema nervioso central, como el autismo, y la epilepsia. Trabajo que actualmente se lleva acabo en el grupo de investigación de la Clínica de Trastornos del Sueño, UNAM.
BIBLIOGRAFÍA
1.Aldrich M. Norman Human Sleep. En: Sleep Medicine. Contemporary Neurology Series. Oxford. 1999; pp. 3-23.
2.Carskadon MA, Dement W. Monitoring and Staging Human Sleep. En: Kryger M. H. Roth T. y Dement W. En: Principles and practice of sleep medicine. pp.1197-1213. Philadelphia, Pennsylvania: W. B. Saunders Company, 2000.
3.Dahl. En: Sleep disorders. Diagnosis and treatment. JS Poceta y MM Mitler. Humana Press Inc. 1998.
4.Likura Y. Dolphin-Assisted Seawater Therapy for Severe Atopic Dermatitis: An immunological and psychological Study. En: International archives of allergy and immunology. 2001;124; 389-91.
5.Lukina LN. Influence of Dolphin-Assisted therapy sessions on the functional state of children with psychoneurological symptoms of diseases. En: Human physiology; 1999;25(6);676-9.
6.Martínez GM. (1999). Delfinoterapia en pacientes con síndrome de Down. Trillas, México.
7.Martínez JM. Psicofisiología. Síntesis psicología, España, 1995.
8.Rechtschaffen A, Kales A. A manual of standarized terminology: techniques and socoring system for sleep of human subjects. Brain Information Service University of California, Los Angeles, California, 1968.
9.Tuchman R. Epileptiform disorders with cognitives symptoms. En Pediatric neurology principles and practice. , St. Louis Missouri. Mosby, 1999; pp. 661-665.
10.Webb NL. The effect of swimming with dolphins on human well-being and anxiety. En: Anthrozoos, 2001;14(2)81-5.
EFICACIA DE LA CABERGOLINA EN EL TRATAMIENTO DEL SINDROME DE LAS PIERNAS INQUIETAS. DESCRIPCIÓN DE UNA MUESTRA DE PACIENTES SEVEROS
A. Benetób, A. Santa Cruza , A. Salasb, E. Gómez-Siuranab, P. Rubiob y M. Tárregab
aUnidad de Sueño Hospital Universitario La Fe. Valencia. bNeurología C.E. Juan Llorens. Valencia.
Los fármacos de elección para el tratamiento del Síndrome de la Piernas Inquietas (SPI) son la L-dopa y los Agonistas Dopaminérgicos. Sin embargo la "corta" duración de la acción de algunos de ellos, o la aparición de fenómenos de aumento o de rebote pueden limitar su eficacia.
El objetivo del estudio es evaluar los resultados del tratamiento de cinco pacientes afectos de SPI severo con cabergolina (agonista de larga duración), los cuales habían sido tratados previamente con otros agonistas dopaminérgicos y presentaban fenómenos de aumento (en dos casos) o reaparición de sus síntomas (tres casos).
Tras la suspensión del tratamiento previo y reevaluación de la intensidad de la sintomatología clínica y del metabolismo del hierro, se instauró tratamiento con dosis bajas (0,5-1 mgr) de cabergolina (Sogilen) en dosis única nocturna y se ha realizado un seguimiento evolutivo de 18-24 semanas, valorando la intensidad de las molestias (escala evaluación SPI) y la percepción subjetiva del sueño (Diario del sueño). Una de las cinco pacientes no cumplimentó el seguimiento evolutivo tras la administración inicial de cabergolina.
En las cuatro pacientes que han completado el seguimiento se observó mejoría clínica y subjetiva del sueño (inicio y mantenimiento) con dosis de 0,5 mgr. en dos paciente y de 1 mgr. en las otras dos, sin haber presentado efectos secundarios relevantes.
En conclusión: la cabergolina se muestra eficaz y bien tolerada (en el periodo evaluado) en nuestros pacientes con SPI severo, que presentaban fenómenos de aumento y rebote con otros fármacos agonistas dopaminérgicos administrados previamente.
PROYECTO DE CONSULTA DE ENFERMERÍA EN LA UNIDAD DE SUEÑO DEL HOSPITAL GENERAL DE CASTELLÓN
R. Verdejoa , E. Matiasa , A. Ruberta , S. Carratalá y R. López
aEnfermería Unidad de Sueño del Hospital General de Castellón.
INTRODUCCIÓN
Habitualmente la consulta de enfermería no se encuentra incluida dentro de las unidades de Sueño, siendo reconocida la importancia de estas consultas en otras especialidades. En nuestra unidad los pacientes diagnosticados de SAHS ocupan el mayor porcentaje de las consultas (año 2005: 78%).
OBJETIVOS
1. Mejorar la calidad asistencial de los pacientes diagnosticados de SAHS en tratamiento con CPAP.
2. Mejorar la calidad de vida del paciente.
3. Resolver los problemas de adaptación al tratamiento con CPAP.
4. Descongestión de la consulta médica.
MATERIAL Y MÉTODOS
Pacientes diagnosticados de SAHS en la Unidad de Sueño del Hospital General de Castellón.
Los pacientes diagnosticados de SAHS serán citados para una primera visita en consulta de enfermería al mes, seis meses y al año de iniciar el tratamiento con CPAP.
En cada consulta se valorará el cumplimiento y la efica-cia del tratamiento, se resolverán los posibles problemas y las dudas derivados del mismo, se controlará el peso y la TA.
Pasaremos escala de Epworth (en todas las visitas concertadas) y protocolo de calidad de vida (al año).
CONCLUSIONES
La consulta de enfermería será un elemento importante para la mejora de la asistencia a los pacientes con SAHS en la Unidad de Sueño del Hospital General de Castellón, llegando a una situación de mayor proximidad entre paciente y asistencia sanitaria, mejorando así la calidad asistencial y el seguimiento de los pacientes con SAHS, que representan un alto porcentaje de la población actual y gran parte la patología vista en consultas de nuestra Unidad.
ASOCIACIÓN DE LOS MOVIMIENTOS PERIÓDICOS DE LAS PIERNAS (MPP) A OTRAS PATOLOGÍAS DEL SUEÑO EN NIÑOS DE EDUCACIÓN PRIMARIA
T. Canet y C. Oltraa
aServicio Neurofisilogía Clínica y Unidad de Preventiva del Hospital Virgen de los Lirios de Alcoy.
OBJETIVO
Determinar la asociación de los movimientos periódicos de las piernas a otras patologías del sueño en niños de educación primaria.
MATERIAL Y MÉTODO
Cumplimentación del cuestionario Owens dirigido a los padres sobre patología del sueño en población infantil por padres de niños de tercero a sexto de primaria. Se excluyeron los cuestionarios incompletos y los niños que padecían enfermedad psiquiátrica o neurológica y/o tomaban medicación que afectara al sueño (psicoestimulantes, anticonvulsivos o antihistamínicos).
RESULTADOS
Se incluyeron 207 cuestionarios. Refirieron síntomas de MPP 16 niños (7,7%). Los MPP se asociaron a resistencia para irse a la cama (N = 31%, p = 0,005), bruxismo (N = 31%, p = 0,002), pesadillas (N = 12,5%, p = 0,05) y alteraciones respiratorias (N = 25%, p = 0,05).
CONCLUSIONES
Los movimientos periódicos del sueño es un trastorno del sueño con identidad propia con una frecuencia elevada en esta población estudiada, que a menudo se asocia a otras patologías del sueño. Estas asociaciones deben investigarse siempre ya que nos pueden revelar la causa de los MPP y nos va a permitir un abordaje terapéutico adecuado y diferente en cada caso e incluso podremos conocer mejor su fisiopatología y la posible existencia de mecanismos fisiopatológicos comunes entre las distintas patologías del sueño.
TRASTORNOS DEL SUEÑO Y CONSUMO DE PSICOFARMACOS EN EL ANCIANO
R. López Gutiérrez, B. Fuertes de Gilberta , A. Arena, D. Sancheza , J. Martínez e I. Villalibre
aServicio de Neurofisiología Clínica. Servicio de Geriatría. Hospital Clínico San Carlos. Madrid.
OBJETIVOS
1. Describir los síntomas o quejas de sueño más frecuentes en los pacientes que acuden a una consulta externa de geriatría de un hospital terciario y su manejo.
2. Analizar el consumo de psicofármacos de esta población. Valorar su frecuencia y describir el perfil de pacientes que los consumen y con qué motivo.
MATERIALES Y MÉTODOS
Estudio observacional transversal. Se incluyeron pacientes > 65 años que consumieran psicofármacos, que refirieran alteraciones del sueño o ambos, valorados en una consulta de geriatría durante un periodo de 60 días. Se recogieron datos demográficos, funcionales, cognitivos, sociales, comorbilidad, hábitos tóxicos, síntomas relacionados con el sueño y tratamiento con psicofármacos. Análisis estadístico SPSS 12.0 (p < 0,05).
RESULTADOS
61% de pacientes vistos en ese periodo en Consulta cumplían criterios de inclusión (N=180). Edad media: 81 a (DE 5,9). 75% mujeres. Patologías asociadas: FRCV 80%, demencia 59%(49% grado leve. 40% tipo vascular, 21% degenerativa; trastorno conductual 20%), depresión 46%, caídas 26%, parkinsonismo 16%. Polifarmacia 67%. Tratamiento: El 54% de todos los pacientes vistos en consultas tomaban psicofármacos (52% BDZ, 30% antidepresivos, 18% IACES, 12% neurolépticos, 9,5% hipnóticos no BDZ), 50% > 2 psicofármacos, 90% > 6 meses de tratamiento. La mitad de los de pacientes con patología pulmonar y ronquido-apnea toman BDZ habitualmente. Síntomas relacionados con sueño: 45% Fragmentación sueño, 42% Despertar precoz, 39% Insomnio de conciliación, 38% somnolencia diurna, 23% inversión ritmo sueño-vigilia, 18% Ronquido-apnea, 18% quejas subjetivas, 8% movimientos anormales. Los pacientes con depresión presentan en mayor medida I. conciliación, despertar precoz y fragmentación, mientras que aquellos con demencia tienen con mayor frecuencia inversión de ritmo, vagabundeo y agitación psicomotriz, más aún en demencia vascular, y en los parkinsonismos se objetiva más somnolencia y fragmentación del sueño. El 98% de los pacientes deprimidos tenía quejas de sueño y el 93% tomaba psicofármacos (p < 0,05). Asociación de FRCV, demencia vascular y parkinsonismo (p < 0,05). La ingesta de psicofármacos, sobretodo BDZ, se relaciona con somnolencia diurna y caídas (p < 0,05). 90% de pacientes con quejas subjetivas de sueño consumen psicofármacos. Diagnóstico de trastorno de sueño 21%.
CONCLUSIONES
1. La patología del sueño es una de las principales quejas de la población anciana, aunque no siempre son bien diagnosticados o tratados.
2. El consumo de psicofármacos es muy elevado en esta población.
3. El trastorno de sueño más frecuente es el Insomnio, tanto de conciliación como de mantenimiento.
4. La frecuencia y tipología de los trastornos del sueño varía según la patología de base, en especial en pacientes con demencia, depresión y Parkinson.
5. La depresión presenta una incidencia elevada, asociándose en mayor medida con trastornos del sueño y mayor consumo de psicofármacos.
TRASTORNOS RESPIRATORIOS DURANTE EL SUEÑO Y MPP EN PACIENTES DIAGNOSTICADOS DE SPP
S. Carrataláa , R. Lópeza , J.J Ortegab , J.R. Díazb , R. Verdejob y A.L. Serranoa
aServicio de Neurofisiología Clínica y bUnidad de Sueño del Hospital General de Castellón.
INTRODUCCIÓN
En pacientes diagnosticados de síndrome postpolio (SPP), cuyas quejas más frecuentes son progresión de la debilidad y fatiga, se han descrito varias formas de trastornos respiratorios durante el sueño, de origen obstructivo, central o mixto.
OBJETIVOS
Valorar la existencia de trastornos relacionados con el sueño en pacientes con SPP y el origen respiratorio de los mismos.
MATERIAL Y MÉTODOS
Se estudiaron 17 pacientes (10 mujeres y 7 hombres con edades entre 42-60 años) remitidos con sospecha de SPP durante los años 2000-2005. Fueron excluidas 2 mujeres por no cumplir criterios diagnósticos. Se evaluó en los pacientes restantes la presencia de somnolencia e insomnio mediante los siguientes cuestionarios: escala de somnolencia de Epworth y escala de depresión de Hamilton (ítems correspondientes a insomnio). Se realizó estudio polisomnográfico a 10 pacientes (5 mujeres y 5 hombres).
RESULTADOS
Todos los pacientes puntuaron por debajo de 10 en la escala de Epworth. 13/15 pacientes puntuaron alto en insomnio (escala de Hamilton). En los estudios polisomnográficos se obtuvieron los siguientes resultados: 1 paciente no presentó alteraciones, 2 presentaron un AHÍ de grado moderado o grave, 3 presentaron SPI con índice de MPP elevado y un AHÍ leve o moderado, 4 presentaron SPI con un índice de MPP llamativo. Los MPP fueron más abundantes en el miembro con mayor grado de paresia.
CONCLUSIONES
Alta prevalencia de insomnio (86%) sin presentar excesiva somnolencia diurna.
Los trastornos respiratorios del sueño se presentaron en un 20%, siendo más significativos los diagnosticados de SPI y MPP sin otra causa atribuible (40%) y los respiratorios combinados con SPI y MPP (30%).
Para el origen del SPI y MPP se postula un doble origen a nivel de la médula espinal y/o a nivel subcortical. La presencia elevada de este trastorno en pacientes con SPP apoya el origen a nivel medular y describe un trastorno potencialmente tratable con posible mejoría del insomnio y sensación de fatiga.
CURSO TEMPORAL A LO LARGO DEL DÍA DEL NIVEL DE VIGILANCIA: COMPARACIÓN DE DIVERSOS INDICADORES ENTRE SITUACIÓN ESTÁNDAR Y POST-DEPRIVACIÓN DE SUEÑO
S. Closa , S. Giméneza, E. Grasaa, S. Romeroa,b, A. Pujolc, P. Baxariasc y M.J. Barbanoja
aCentre d'Investigació de Medicaments. Institut de Recerca HSCSP. Servei de Farmacología Clínica.Hospital de la Santa Creu i Sant Pau. Departament de Farmacología i Terapèutica. UAB. Barcelona. bCentre de Recerca en Enginyeria Biomèdica. Departament ESAII. UPC. Barcelona. cServei d'Anestesiologia. Fundació Puigvert. Barcelona.
ANTECEDENTES
Nivel de vigilancia es un concepto ampliamente utilizado en los estudios relativos al proceso de sueño-vigilia pero pobremente delimitado. La descripción propuesta por Koella en 1977 (según Barbanoj y cols., 2002) definiéndolo como "disponibilidad para adoptar la conducta apropiada ante una determinada situación" avala su abordaje a distintos dominios como podrían ser el neurofisiológico, conductual o subjetivo.
METODOLOGÍA
Dieciocho voluntarios varones sanos jóvenes fueron evaluados cada 2 horas (desde las 9.00 hasta las 19.00 horas) en dos situaciones: día estándar (tras su periodo de sueño habitual) y día post-deprivación de sueño (tras un periodo de vigilia continuado de 36 horas). Las evaluaciones consistieron en: (i) tres minutos de EEG con los ojos cerrados a través de 19 derivaciones (Fp1, Fp2, F7, F3, Fz, F4, F8, T3, C3, Cz, C4, T4, T5, P3, Pz, P4, T6, O1 y O2), calculándose como promedio de las 19 derivaciones a partir de épocas de 5 segundos libres de artefactos: el índice alfa [7.5-13 Hz]/ondas lentas [1,3-7.5 Hz] (análisis espectral aplicando la Transformada Rápida de Fourier) y la entropía aproximada (según el algoritmo de Ho y cols., 1997); (ii) una prueba de rendimiento psicomotor: tiempo simple de reacción, calculando la media de respuesta ante 30 estímulos visuales presentados aleatoriamente en intervalos de 500-3000 ms, y su desviación estándar; (iii) autoevaluaciones subjetivas del nivel de actividad y somnolencia mediante escalas analógicas visuales de 100 mm con términos antagónicos en los extremos. El efecto de la situación (estándar vs. post-deprivación) se evaluó utilizando GLM y las distintas variables en las dos situaciones se compararon utilizando el coeficiente de correlación de Spearman. Se consideró significativa una p < 0,05.
RESULTADOS
Los dos índices neurofisiológicos se diferenciaron significativamente entre las dos situaciones en los distintos tiempos evaluados; solo la entropía aproximada evidenció una mejoría significativa a lo largo del día post-deprivación. Las dos escalas subjetivas también se diferenciaron significativamente entre las dos situaciones en los distintos tiempos evaluados. No se observaron diferencias significativas en el tiempo simple de reacción entre las dos situaciones. Se observaron correlaciones significativas entre las dos escalas subjetivas y entre las dos variables derivadas de la prueba objetiva en las dos situaciones. La ejecución objetiva correlacionó significativamente con el índice alfa/ondas lentas durante el día estándar y con la entropía aproximada durante el día post-deprivación.
CONCLUSIONES
Los índices neurofisiológicos y las evaluaciones subjetivas permiten evidenciar una clara diferenciación en el nivel de vigilancia entre un día estándar y un día post-deprivación. El dominio subjetivo no se correlaciona con ningún otro, mientras que se ha evidenciado una correlación del dominio conductual con distintos parámetros del dominio neurofisiológico según el nivel de vigilancia.
BIBLIOGRAFÍA
Barbanoj MJ y cols. Proof of safety of drugs: focus on vigilante. Methods Find Exp Ther 2. 2002; (Suppl C):51-64.
Ho KKL y cols. Predicting survival in heart failure case and control subjects by use of fully automated methods for deriving nonlinear and conventional indices of heart rate dynamics. Circulation, 1997;96:842-8.
CURSO TEMPORAL DEL NIVEL DE VIGILANCIA: COMPARACIÓN DE DIVERSOS INDICADORES ENTRE SITUACIÓN DIURNA ESTÁNDAR Y NOCTURNA DURANTE DEPRIVACIÓN DE SUEÑO
S. Giméneza, S. Closa, E. Grasaa, S. Romeroa,b, A. Pujolc, P. Baxariasc y M.J. Barbanoja
aCentre d'Investigació de Medicaments. Institut de Recerca HSCSP. Servei de Farmacologia Clínica. Hospital de la Santa Creu i Sant Pau. Departament de Farmacología i Terapèutica. UAB. Barcelona. bCentre de Recerca en Enginyeria Biomèdica. Departament ESAII. UPC. Barcelona. cServei d'Anestesiologia. Fundació Puigvert. Barcelona.
ANTECEDENTES
La entropía es un parámetro que conceptualmente se relaciona con el grado de desorden de un sistema. En el análisis de señales la entropía cuantifica el grado de irregularidad presente en una señal. Este parámetro aplicado al EEG ha sido utilizado ampliamente para determinar el grado de profundidad hipnótica durante la anestesia. También ha sido aplicado, aunque con menor frecuencia, para dicriminar los diferentes estadios del sueño (Burioka y cols., 2005).
METOLOGÍA
Dieciocho voluntarios varones sanos jóvenes fueron evaluados 6 veces cada 2 horas en dos periodos de 10 horas: periodo diurno estándar (de 9.00 hasta 19.00 horas tras su periodo de sueño habitual) y periodo nocturno en deprivación de sueño (de 21.00 hasta 7.00 horas de la mañana). Las evaluaciones consistieron en: (i) tres minutos de EEG con los ojos cerrados a través de 19 derivaciones (Fp1, Fp2, F7, F3, Fz, F4, F8, T3, C3, Cz, C4, T4, T5, P3, Pz, P4, T6, O1 y O2), calculándose como promedio de las 19 derivaciones a partir de épocas de 5 segundos libres de artefactos: el índice alfa [7.5-13 Hz]/ondas lentas [1,3-7.5 Hz] (análisis espectral aplicando la Transformada Rápida de Fourier) y la entropía aproximada (según el algoritmo de Ho y cols., 1997); (ii) una prueba de rendimiento psicomotor: tiempo simple de reacción, calculando la media de respuesta ante 30 estímulos visuales presentados aleatoriamente en intervalos de 500-3000 ms, y su desviación estándar; (iii) autoevaluaciones subjetivas del nivel de actividad y somnolencia mediante escalas analógicas visuales de 100 mm con términos antagónicos en los extremos. El efecto del periodo (diurno estándar vs. nocturno en deprivación) se evaluó utilizando GLM y las distintas variables en las dos periodos se compararon utilizando el coeficiente de correlación de Spearman. Se consideró significativa una p < 0,05.
RESULTADOS
Durante el periodo nocturno en deprivación de sueño los índices neurofisiológicos presentaron deterioros significativos en relación a las evaluaciones efectuadas a las 21.00 y 23.00 horas, la entropía aproximada a partir de la 1.00 y el índice alfa/ondas lentas a partir de las 5.00. Se observaron puntuaciones significativamente diferentes entre el periodo diurno y nocturno en las escalas subjetivas a partir de la 1 mientras que la ejecución en el tiempo de reacción durante el periodo nocturno (en comparación con el diurno) fue significativamente mejor en las evaluaciones efectuadas antes de la 1 y significativamente peor en las efectuadas con posterioridad. Se observaron correlaciones significativas entre las dos escalas subjetivas y entre las dos variables derivadas de la prueba objetiva en los dos periodos. La ejecución objetiva correlacionó significativamente con el índice alfa/ondas lentas durante el período diurno estándar y con la entropía aproximada durante el periodo nocturno en deprivación.
CONCLUSIONES
Los índices neurofisiológicos, las evaluaciones subjetivas y las pruebas de rendimiento psicomotor permiten evidenciar una clara diferenciación en el nivel de vigilancia entre un periodo diurno estándar y un periodo nocturno en deprivación, en especial en la segunda mitad de la noche. El dominio subjetivo no se correlaciona con ningún otro, mientras que se ha evidenciado una correlación del dominio conductual con distintos parámetros del dominio neurofisiológico según el nivel de vigilancia.
BIBLIOGRAFÍA
Burioka N et al. Approximate entropy in the electroencephalogram during wake and sleep. Clin EEG Neurosci. 2005;36:21-4.
Ho KKL et al. Predicting survival in heart failure case and control subjects by use of fully automated methods for deriving nonlinear and conventional indices of heart rate dynamics. Circulation . 1997;96:842-8.
SÍNDROME DE APNEAS OBSTRUCTIVAS DEL SUEÑO DEBIDO A MACROGLOSIA POR ANGIOMAS LINGUALES
N. Lara, S. Pérez, A. Ferré, E. Lladó, M.D. de la Calzada y G. Sampola
aServicio de Neurofisiología Clínica. Servicio de Neumología. Hospital Vall d'Hebron. Barcelona.
INTRODUCCIÓN
El síndrome de apneas obstructivas del sueño (SAOS) se debe a una alteración en el tono muscular de la faringe, a una disminución del diámetro de la faringe o a ambas, las cuales provocan una disminución del flujo de aire a su través. La macroglosia puede disminuir el diámetro de la faringe. La macroglosia puede deberse a una condición genética, metabólica o anatómica, como en el Síndrome Down (pseudomacroglosia), el Síndrome Wiedemann-Beckwith, la amiloidosis, la acromegalia o el hipotiroidismo. Presentamos 2 casos de SAOS debidos a macroglosia secundaria a una rara alteración: angiomas linguales.
CASOS
Caso 1: Hombre de 77 años, (peso: 73 Kg, talla: 1.65) con antecedentes patológicos de hipertensión arterial, dislipemia, insuficiencia renal crónica secundaria a nefroangio-sclerosis tratada con hemodiálisis, anemia ferropénica, cardiopatía isquémica, ictus isquémico, arteriopatía mesentérica que condiciona episodios de angor intestinal, hemorragia digestiva por ácido acetilsalicílico, arteriopatía periférica con claudicación intermitente, cefalea vascular tipo cluster-migraña, neoplasia vesical tratada con resección transuretral y quimioterapia. Tiene hipertrofia uvulopalatina y la lengua engrosada y cianótica, con angiomas en su base, que le dificultan la vocalización y la deglución. Su mujer ha observado apneas y ronquidos mientras duerme. El paciente refiere hipersomnia diurna.
En enero 2000, la polisomnografía (PSG) mostró un índice de apnea-hipopnea (IAH) de 79,6, una duración media de la apnea-hipopnea de 23,9 segundos y desaturación de oxígeno máxima de 87%, y 21 Movimientos Periódicos de las Piernas (MPP) atribuidos a la ferropenia. Con Presión Positiva Continua nasal (CPAP) a 6 cm H2O se consiguió la normalización de los parámetros respiratorios.
En febrero 2006, la mujer del paciente refiere haber notado un aumento de las apneas y del ronquido a pesar de la CPAP. La lengua del paciente ha aumentado de tamaño a expensas de mayor número de angiomas y de mayor grosor de éstos, hasta tal punto que no puede mantener la lengua dentro de la boca. Con la CPAP a 10 cm de H2O y mascarilla nariz-boca, se ha conseguido una gran mejoría respiratoria, quedando un IAH residual de 8.7.
Caso 2: Mujer de 65 años, (peso: 79 Kg, talla: 1,50 m) con antecedentes patológicos de apendicectomía, ooforectomía e histerectomía, neoplasia de colon intervenida, hipotiroidismo, hernia hiato y síndrome depresivo en trata-miento con Fluoxetina, recientemente substituida por Mirtazapina. La paciente tiene angiodisplasia de troncos supraórticos que, a nivel otorrinolaringológico, se manifiesta como angiomas en hemilengua, hemifaringe y hemilaringe izquierdas. Tiene paladar redundante sin angiomas. Refiere excesiva somnolencia diurna con sensación de sueño poco reparador, roncopatía crónica y apneas observadas.
La PSG en mayo 1997 mostró IAH de 50, con duración media de la apnea-hipopnea de 21 segundos y desaturación de oxígeno máxima de 81%, y 45.9 MPP atribuidos al tratamiento antidepresivo. Con CPAP a 11 cm de H2O se consiguió la normalización de los parámetros respiratorios (IAH residual de 0,3).
En agosto 2005 una nueva PSG realizada con CPAP a 11 cm de H20, indicada por incremento de la hipersomnia diurna a pesar de haber perdido 5 Kg de peso, mostró un IAH de 13.7, posiblemente debido a la mayor ocupación de los angiomas linguales y faringeos en la cavidad bucal. Los eventos respiratorios se corrigieron aumentando la presión de la CPAP a 12 cm de H2O.
CONCLUSIONES
La angiodisplasia lingual puede ser tan importante que llegue a producir macroglosia y ésta, SAOS. La CPAP es un tratamiento útil, al igual que en otras causas de apneas obstructivas.
CARACTERÍSTICAS Y HÁBITOS DE SUEÑO EN TRABAJADORES A TURNO EN GRANDES ALTURAS. ENCUESTA DE CASOS Y CONTROLES
R. Vargasa, L. Péreza, J. Rey de Castrob, E. Aguirrec y K. Mieziod
aMédicos de Salud Ocupacional. bClínica Anglo Americana y Profesor Principal-Universidad Peruana Cayetano Heredia. cMédico Epidemiólogo. dProfesora Asociada Cátedra Tecnología de Seguridad-Marshall University). GIRCAL (Grupo de Investigación del Ritmo Circadiano en Altura).
Se implementó encuesta en 52/120 (43%) conductores que realizan turnos de 12 horas bajo esquema 4 días por 3 días de descanso y rotan turnos de trabajo 1 vez cada 14 días (R) y 171/280 (61%) trabajadores no rotadores (NR) que laboran a 4100 m.s.n.m. Estudio transversal en muestra no probabilística de trabajadores voluntarios. Se empleó encuesta previamente validada.
RESULTADOS
Demografía: Mediana de edad 44 (R) y 36 (NR). IMC 27,17 ± (7,24) (R) y 26,38 ± (6,88) (NR). Tiempo de sueño luego de turno nocturno 6,43 ± (0,118) (R). Tiempo de sueño luego de turno diurno 7,13 ± (0,18) (NR). Ambos grupos con consumo similar de tabaco y alcohol. Mayor consumo de cafeína en NR. Insomnio inicial 25/40 (63%) (R) y 44/106 (42%) (NR) (p = 0,023). Insomnio intermedio 17/28 (61%) (R) y 19/66 (29%) (NR) (p=0,004). Dificultad para mantenerse despierto 32/50 (64%) (R) y 81/169 (48%) (NR) (p = 0,046). Cabezadas al conducir 32/52 (62%) (R) y 52/169 (31%) (NR) (p = 0,000). Ocurrencia de accidentes o casi accidentes debido al cansancio 20/52 (39%) (R) y 47/170 (28%) (NR) (p = 0,137). Fueron roncadores 16/52 (31%) (R) y 77/170 (45%) (NR) (p = 0,063). Pausas durante el sueño 3/52 (6%) (R) y 10/144 (7%) (NR) (p = 0,77).
CONCLUSIONES
Encontramos mayor frecuencia de insomnio inicial e intermedio, asimismo somnolencia en R. La frecuencia de cabezadas fue mayor en R. Deben implementarse intervenciones para apoyar el reajuste del ritmo circadiano en personal que alterna turnos diurnos y nocturnos de trabajo.
PROYECTO DE INTERVENCIÓN CON MELATONINA Y LUZ BLANCA PARA MEJORAR LA ADAPTACIÓN CIRCADIANA A HORARIOS NOCTURNOS EN CONDUCTORES DE CAMIONES PESADOS QUE LABORAN A GRANDES ALTURAS. TRABAJO DE CAMPO
R. Vargasa, L. Péreza, J. Rey de Castrob, E. Aguirrec y K. Mieziod
aMédicos de Salud Ocupacional. bClínica Anglo Americana y Profesor Principal-Universidad Peruana Cayetano Heredia. cMédico Epidemiólogo. dProfesora Asociada Cátedra Tecnología de Seguridad-Marshall University. GIRCAL (Grupo de Investigación del Ritmo Circadiano en Altura).
Los estudios de intervención con melatonina (M) y luz blanca (LB) implementados bajo condiciones controladas de laboratorio han demostrado una mejor adaptación del ritmo circadiano en sujetos que experimentan rotación de turnos de trabajo.
HIPOTESIS
Las intervenciones con M y LB ó la combinación de ambos (M + LB) comparado contra placebo logran una mejor adaptación en rotadores de turnos de trabajo provocando un avance de fase del ciclo circadiano.
MATERIAL Y MÉTODOS
El ensayo de intervención será implementado en 20 voluntarios sanos que operan maquinaria pesada en una mina ubicada a 4,100 m.s.n.m. Los conductores realizan turnos de 12 horas de trabajo nocturno bajo esquema 4 días por 3 de descanso y rotan turnos de trabajo 1 vez cada 14 días. El diseño será prospectivo, randomizado, triple ciego y comparativo entre M vs. LB vs. M + LB vs. placebo. Los voluntarios tendrán un registro de control basal sin intervención y luego participaran en las 4 intervenciones. El estudio ha sido aprobado por el Comité de Ética de la UPCH que cumple con pautas protocolares del National Institute of Health (NIH). Las herramientas a implementar durante el estudio serán: entrevista médica a profundidad, cuestionario Profile of the Mood States (POMS), cuestionario de dispepsia de L. Barúa y col., cuestionario Madrugadores y Noctámbulos de Horne y Ostberg, escalas visuales análogas de somnolencia y cansancio y Escala de Somnolencia de Stanford. Asimismo se registrará la actividad del trabajador con actígrafo y diario de sueño-vigilia así como la temperatura corporal durante 4 días consecutivos. Todos los cuestionarios han sido validados en grupos pequeños de trabajadores. El registro se hará al finalizar el tercer día de descanso e iniciar la rotación del turno nocturno desde el 1ro hasta el 4to día según la programación laboral asignada por la empresa.
El ensayo propuesto reúne características particulares como: 1. Intervenciones en el campo y durante los horarios habituales y 2. Será realizado en voluntarios sanos expuestos a grandes alturas. Se presenta el proyecto a la comunidad médica para su conocimiento y apreciaciones correspondientes.
JET-LAG: ESTUDIO DE UNA MUESTRA DE 195 TRIPULANTES AL REGRESO DE VUELOS AMÉRICA-ESPAÑA
C. García de Leonardo Menaa, B. Cabrero Martína, M. García Fernándeza, S. Olavarrieta Bernardinob y A. Vela Buenob
aCentro Médico SomnuS (Neurofisiología Clínica). Madrid. bLaboratorio de Sueño. Departamento. de Psiquiatría. Universidad Autónoma. Madrid.
OBJETIVOS
1. Valorar en qué medida afecta el jet-lag a los tripulantes de cabina de pasajeros (TCP) al regreso de un vuelo América-España, en función de la estancia en destino, husos cruzados y otras variables.
2. Determinar el número de días de descanso mínimo necesario, antes del siguiente vuelo.
MATERIAL Y MÉTODOS
Participaron 195 TCP de 18 vuelos, con estancia ultracorta en destino (2 días) el 49% y corta (3 o más días) el 51%. El 34% cruzaron 4-5 husos y el 66% 6-8. Todos rellenaron un cuestionario con datos personales, hábitos de sueño y con las características del sueño la última noche en destino y las 4 siguientes en España. También cumplimentaron la escala de Jet Lag de Columbia (CJLS). Los datos se analizaron con el paquete estadístico SPSS 11.5.
RESULTADOS
Encontramos jet-lag importante (puntuación CJLS: moderado-severo) en el 76% de TCP el día 0 (último día en destino) y en el 83% el día 1 (primer día en España), disminuyendo progresivamente (54,7% el día 2; 32,8% el día 3 y 31,7% el día 4).
El 75% de TCP con jet-lag todavía importante el día 4, pertenecen al grupo de estancia ultracorta.
Hay relación significativa entre la puntuación CJLS y los problemas de sueño en origen y destino, siendo éstos más frecuentes en > 45 años y en aquellos que cruzaron 6-8 husos.
CONCLUSIONES
La mayoría de tripulantes presenta jet-lag importante los días 1 y 2 tras regresar de América, y en un porcentaje significativo persiste los días 3 y 4. Por ello, parece imprescindible un descanso mínimo de 48 horas antes del siguiente vuelo, y muy recomendable de 96 horas.
Para disminuir la intensidad del jet-lag es fundamental una buena higiene de sueño tanto en destino como en origen y son preferibles estancias superiores a 3 días en destino.
APNEA DEL SUEÑO Y SATURACIÓN DE OXÍGENO EN NIÑOS A 2.640 METROS SOBRE EL NIVEL DEL MAR. INFORME PRELIMINAR
D.P. Guevara, E. Dueñas, J.J. Paz, M.A. Bazurto y C.A. Torres-Duque
Laboratorio de Sueño de la Fundación Neumológica Colombiana, Bogotá, Colombia.
INTRODUCCIÓN
La prevalencia de los trastornos respiratorios durante el sueño en niños, aunque se presume alta, no ha sido establecida. La respiración periódica (RP) se considera un patrón transitoriamente normal en niños menores de 1 año aunque se ha asociado a una saturación de oxígeno (SaO2) baja. A la altura de Bogotá, 2.640 m sobre el nivel del mar, la SaO2 normal está entre 90 y 92% y se desconoce su comportamiento durante el sueño en niños con síndrome de apnea-hipopnea del sueño (SAHS).
OBJETIVOS
Describir en niños de 0 a 18 años residentes a 2.640 m sobre el nivel del mar: 1) La distribución de los diagnósticos polisomnográficos por edad y sexo. 2) El comportamiento de la SaO2 en vigilia y en las diferentes etapas del sueño.
DISEÑO
Estudio observacional descriptivo.
MATERIAL Y MÉTODOS
Se incluyeron niños de 0 a 18 años remitidos para polisomnograma (PSG) entre julio de 2002 y marzo 2006. Los estudios se realizaron con polisomnógrafos, marca Respironics®, según recomendaciones de la Asociación Americana de Trastornos del Sueño. La SaO2 se midió con los oxímetros de pulso integrados a los equipos (SpO2). Se siguió este protocolo: una primera parte respirando aire ambiente y una segunda respirando O2. Para este estudio se analizó sólo la primera parte (sin O2). Los resultados del PSG se clasificaron en normales (índice ≤ 5/hora) y SAHS obstructivo, mixto o central, con o sin RP (ATS). Se realizó el análisis descriptivo con medias y desviación estándar.
RESULTADOS
Se incluyeron 430 pacientes enviados a PSG, 42,3% de sexo femenino. Las tablas 1 y 2 presentan los resultados.
CONCLUSIONES
Como se describe en otros estudios las apneas centrales son más frecuentes en niños menores de 5 años (76%). La RP es un patrón frecuente a nuestra altitud en todos los grupos de edad y asociada a desaturación significativa tanto en sueño REM como en No-REM. La SpO2 en niños sin SAHS está dentro de los valores normales establecidos para nuestra altitud. Al comparar la SpO2 en normales, SAHS central y obstructivo el porcentaje de desaturación es mayor en niños menores de un año con SAHS obstructivo.
APNEA DEL SUEÑO Y SATURACIÓN DE OXÍGENO A 2.640 METROS SOBRE EL NIVEL DEL MAR. INFORME PRELIMINAR
D.P. Guevara, J.J. Paz, M.A. Bazurto y C.A. Torres-Duque
Laboratorio de Sueño de la Fundación Neumológica Colombiana, Bogotá, Colombia.
INTRODUCCIÓN
El síndrome de apnea-hipopnea obstructiva del sueño (SAHOS) tiene una prevalencia alta. El Laboratorio de Sueño de la Fundación Neumológica Colombiana viene realizando polisomnogramas (PSG) desde 1995 en pacientes adultos y pediátricos, en Bogotá, Colombia, ciudad localizada a 2.640 m sobre el nivel del mar. A tal altitud, la saturación de oxígeno (SaO2) normal está entre 90 y 92% y se desconoce su comportamiento en vigilia y en las diferentes etapas de sueño en pacientes con SAHOS.
OBJETIVO
Describir el comportamiento de la SaO2 en vigilia, en las diferentes etapas del sueño y durante los eventos (apneas e hipopneas) en pacientes, residentes a 2.640 m, con índice de apnea-hipopnea (IAH) normal y con SAHOS de acuerdo con la severidad.
DISEÑO
Estudio observacional descriptivo.
MATERIAL Y MÉTODOS
Se incluyeron los pacientes mayores de 18 años remitidos para PSG entre enero 2004 y diciembre de 2005. Todos los estudios fueron realizados con equipos polisomnográficos, marca Respironics®, cumpliendo las recomendaciones de la Asociación Americana de Trastornos del Sueño. La saturación de oxígeno se midió con los oxímetros de pulso integrados a los equipos polisomnográficos (SpO2). Se excluyeron los pacientes a quienes se les administró oxígeno, cuyo registro fue menor de 4 horas o quienes fueron enviados para titulación de CPAP. Se estableció el IAH y se clasificó la severidad del SAHOS: normal ≤ 5, leve > 5 a 15, moderado > 15 a 30 y severo > 30. Se realizó el análisis descriptivo con medias y desviación estándar (DS).
RESULTADOS
Se incluyeron 1.799 pacientes enviados a PSG, 33% mujeres. La Tabla resume los datos discriminados por severidad y presentados como medias y DS:
CONCLUSIONES
En pacientes con SAHOS residentes a 2.640 m sobre el nivel del mar se encuentra una saturación promedio en vigilia y durante el sueño por debajo del 90%. Como está descrito en la literatura, durante el sueño y, especialmente durante el sueño REM, hay una caída significativa de la saturación, mucho más aparente durante los eventos y en el SAHOS severo. La altitud (2.640 m) determina que la SpO2 de partida se encuentre en niveles bajos y en un punto desfavorable en la curva de disociación de la hemoglobina. El impacto que esto tenga sobre el desarrollo de hipertensión pulmonar en pacientes con SAHOS residentes a esta altura está por definirse.
FACTORES CLÍNICOS PREDICTORES DE SÍNDROME DE APNEA HIPOPNEA OBSTRUCTIVA DEL SUEÑO (SAHOS) SEVERO EN PACIENTES REMITIDOS PARA POLISOMNOGRAMA (PSG)
M.A. Bazurto, J.J. Paz, D.P. Guevara, C. Jaramillo y C.A. Torres-Duque
Laboratorio de Sueño de la Fundación Neumológica Colombiana.
INTRODUCCIÓN
La aplicación de presión positiva en la vía aérea (CPAP) beneficia a los pacientes con SAHOS severo pero su utilidad en los casos no severos no está establecida. La identificación de manifestaciones clínicas que aumenten la probabilidad de SAHOS severo puede facilitar la detección de esta población.
OBJETIVOS
Describir las características clínicas de pacientes con SAHOS severo y compararlas con las de SAHOS no severo. Establecer los factores clínicos predictores de SAHOS severo.
DISEÑO
Estudio de corte transversal.
MATERIAL Y MÉTODOS
Se incluyeron los pacientes mayores de 18 años remitidos para PSG entre julio 2004 y julio 2005. Se excluyeron los enviados para titulación de CPAP, a quienes se colocó oxigeno o cuyo PSG fue menor de 4 horas o normal. Las variables clínicas se tomaron del cuestionario estándar que diligencian los pacientes antes del examen. La muestra se dividió en dos grupos según el índice de apnea-hipopnea (IAH): SAHOS severo (IAH > 30/hora) y no severo (IAH = 30/hora). Se realizó el análisis descriptivo con medias y desviación estándar, el bivariado con prueba de ÷2 y un modelo de regresión logística para los factores predictores.
RESULTADOS
De 608 PSG, 519 cumplieron los criterios de inclusión, 365 con SAHOS severo y 154 no severo. La comparación de las características clínicas se presenta en la tabla 1 y el modelo de regresión logística en la tabla 2.
CONCLUSIONES
Los factores clínicos que predicen SAHOS severo en esta población fueron ronquido, apnea presenciada e IMC mayor a 30.
TRASTORNOS DEL MOVIMIENTO
F. Ordoño
Hospital Arnau de Vilanova. Valencia.
El grupo de movimientos anormales se ha reunido en varias ocasiones, desde el encuentro de Almería en 2005.
En Almería se comentó que existía un gran desconocimiento de esta patología del sueño tanto por la sociedad como por la autoridades sanitarias. Uno de lo problemas era cuantificar la prevalencia de estas patologías dado que solo existía un estudio controlado para el síndrome de piernas inquietas (estudio REST) y que sus resultados no parecía que fueran extrapolables dado lo estricto de la selección de pacientes, por lo que se planteo hacer un estudio mas "realista". También se comentó la necesidad de ponerse en contacto con las diferentes autoridades sanitarias y conocer su opinión de este problema, aunque previamente habría que conocer la prevalencia de la que estamos hablando.
Posteriormente en Madrid, el Dr. Ordoño se comprometió a realizar una prueba piloto entre los médicos de familia de su área (Departamento 6 de la Comunidad Valenciana), aprovechando que estaba dirigiendo un Curso sobre patología de sueño entre médicos de familia del departamento.
Durante los 2 meses siguientes, se realizo esta prueba piloto que incluyo un total de 20 médicos de familia y un total de 200 personas que acudían al centro de salud.
En enero de 2006, se reunió en Valencia el grupo de trabajo y se presentaron los resultado de la prueba piloto realizada, obteniendo una elevada prevalencia para este síndrome.
MATERIAL Y MÉTODO
Se trató de un estudio transversal que incluía a 20 médicos de familia del departamento nº 6 de Valencia, todos los cuales administraron un cuestionario sobre síndrome de piernas inquietas que incluía, edad, sexo y 5 ítems, a las 10 primeras personas que acudían por cualquier causa a la consulta del centro de Salud.
Posteriormente los cuestionarios fueron enviados al servicio de Neurofisiología del Hospital, donde fueron introducidos en una base de datos y analizados mediante el paquete estadístico SPSS.
RESULTADOS
Se recogieron 184 encuestas validas, de las cuales 124 eran mujeres y 60 eran varones, lo cual representa una proporción 2/1 entre mujeres y hombres que acuden al centro de salud.
La edad media fue de 49,8 años (rango 19-91 años).
Un 47,8% (88 casos) percibían una mala calidad de sueño, con una proporción 4M/1H.
12 de estos 88 caso dieron positivo a las 4 preguntas lo que supone un 6,5%. La media de edad de pacientes que contestaban a los 4 ítems del síndrome de piernas inquietas era 41,5 años en el caso de hombres y 49,25 años para las mujeres.
DISCUSIÓN
Tras analizar los resultados hemos obtenido una prevalencia en nuestra muestra que oscila entre un 6,5% y un 11,9%, entre personas que acuden al centro de salud por cualquier causa, lo cual sitúa nuestros datos dentro el rango que se obtuvo de media en el estudio REST (9,6%) y un poco por encima de la prevalencia que se obtuvo en España en dicho estudio (5,5%)
ESTUDIO POLISOMNOGRÁFICO EN PACIENTES CON DEMENCIAS DEGENERATIVAS PRIMARIAS
R. Rocamoraa,b, M. Rosichb y U. Hemmetera
aCentro de Medicina del Sueño. Universidad de Marburg. Alemania. bUnidad de Demencias. Hospital Psiquiátrico Universitario Pere Mata. Reus. Tarragona.
INTRODUCCIÓN
Los pacientes con demencia sufren, además de un trastorno cognitivo, de una alteración del ciclo sueño-vigilia. Hasta ahora sólo muy pocos estudios han analizado el sueño de pacientes con demencias degenerativas mediante polisomnografía (PSG). Éstos se han realizado fundamentalmente en pacientes con Enfermedad de Alzheimer (EA), demostrando, además de la alteración de la continuidad del sueño, una tendencia a la reducción del sueño REM.
El objetivo de nuestro estudio es realizar una caracterización polisomnográfica de los trastornos del sueño en diferentes tipos de demencias degenerativas primarias, así como del posible efecto sobre el mismo de fármacos inhibidores de la enzima acetilcolinesterasa.
MÉTODO
En esta casuística se estudiaron mediante PSG 21 pacientes con demencias de grado leve a moderada: 14 con Enfermedad de Alzheimer (EA), 5 con Demencia Frontotemporal (DFT) y 2 con Demencia por Cuerpos de Lewy (DCL).
El protocolo diagnóstico consistió en: 1- Examen clínico neurológico y psiquiátrico incluyendo anamnesis del sueño; 2- RNM ó TAC cerebral; 3- EEG; 4- Análisis sanguíneo; 5- Doppler carotídeo; 6- Estudio neuropsicológico mediante la batería CERAD.
La PSG se realizó después de un tiempo de adaptación en la clínica y previo al uso de inhibidores de la colinesterasa. En 5 pacientes se realizó un segundo PSG 6 meses posterior al inicio del tratamiento anticolinesterásico.
RESULTADOS
El análisis PSG demostró que el 100% de estos pacientes sufre de una alteración relevante de la continuidad del sueño y que ésta no es percibida por los mismos. El sueño-REM estaba comparativamente reducido en los pacientes con Alzheimer pero no en los pacientes con DFT. Además se observó en los pacientes con EA una mayor frecuencia de apneas obstructivas del sueño (AO) y de movimientos periódicos de las extremidades durante el sueño (PLMS) que en los pacientes con DFT.
CONCLUSIONES
Los resultados de nuestro estudio demuestran una alteración grave de la continuidad del sueño en los pacientes con demencias primarias y que ésta no es percibida (o es olvidada) por los mismos. Además se encontró una reducción importante de sueño REM que en nuestro estudio fue mayor en los pacientes con demencia tipo Alzheimer. En muchos de estos pacientes se registraron AO de sueño clínicamente significativas, así como movimientos periódicos de las extremidades durante el sueño que no habían sido descritos en la anamnesis del dormir. Estas alteraciones pueden, por una parte ser manifestaciones de un cuadro degenerativo del SNC pero, al mismo tiempo, ser un factor relevante en la disminución de la función cognitiva y de pronóstico en la evolución de la enfermedad.
LAS NEURONAS DE PROYECCIÓN CORTICAL DEL NÚCLEO DORSAL DEL RAFE DE LA RATA RECIBEN UNA INTENSA INERVACIÓN HIPOCRETINÉRGICA/OREXINÉRGICA
E. del Cid-Pellitero y M. Garzón
Dpto. Anatomía, Histología y Neurociencia, Facultad de Medicina, Universidad Autónoma de Madrid.
La narcolepsia es un trastorno caracterizado por tener una desorganización generalizada del ciclo vigilia-sueño. Existe una asociación entre la narcolepsia y la deficiencia o inexistencia de Hipocretinas/Orexinas (Hcrt/Ox), una familia de péptidos sintetizados en neuronas del área perifornical del hipotálamo posterolateral. Las neuronas Hcrt/Ox proyectan a estructuras encefálicas implicadas en el favorecimiento de la vigilia, como el locus coeruleus, el área tegmental ventral y el núcleo dorsal del rafe (RDo).
En el presente trabajo hemos estudiado la distribución de Hcrt/Ox en el RDo de la rata así como la inervación Hcrt/Ox de las neuronas del RDo que proyectan hacia la corteza cerebral, involucradas en la activación del EEG y la vigilia comportamental. Hemos realizado en RDo experimentos de detección inmunohistoquímica de Hcrt/Ox y trazado axonal retrógrado. Las ratas fueron inyectadas con el trazador retrógrado Fluorogold (FG) en la corteza frontal (sector prelímbico); y secciones del RDo de esos animales se procesaron inmunohistoquímicamente para poner de manifiesto la inmunorreactividad frente a Hcrt/Ox y/o FG.
El FG rellenó intensamente los somas neuronales y se extendió por las ramificaciones más proximales del árbol dendrítico. El neuropilo del RDo presentó una intensa inmunorreactividad para Hcrt/Ox, que se localizó fundamentalmente en fibras axonales con gran número de varicosidades. Las inmunohistoquímicas dobles mostraron que los axones inmunorreactivos para Hcrt/Ox del RDo tienen aposiciones cercanas con las neuronas retrógradamente marcadas con FG, tanto en los somas como en las dendritas.
Nuestros resultados demuestran que las neuronas Hcrt/Ox inervan intensamente el RDo; por lo tanto, la acción vigilantígena de Hcrt/Ox podría deberse, en parte, a su influencia sobre la actividad de las neuronas rafe-corticales del RDo. La ausencia de esta influencia en los pacientes con narcolepsia, podría contribuir a la aparición de hipersomnolencia.
Grant Support: BFI 2003-00809
EFICACIA DEL TRATAMIENTO CON PRESIÓN POSITIVA CONTINUA POR VÍA NASAL (CPAP) PARA REDUCIR LAS CIFRAS DE PRESIÓN ARTERIAL EN PACIENTES CON APNEAS DEL SUEÑO E HIPERTENSIÓN ARTERIAL DE RECIENTE DIAGNÓSTICO (CEPECTA). RESULTADOS PRELIMINARES
J. Durán-Cantolla, G. de la Torre, C. Martinez-Null, R. Rubio, J. Terán, J.I. Aguirregomoscorta, M. Alonso, P. Lloberes, M. Mayos, E. Ballester, J.M. Montserrat, S. Carrizo, M. Gonzalez, J.M. Masa, M. de la Peña y F. Barbé
Grupo Español de Sueño.
OBJETIVO
Estudiar La eficacia de la CPAP para reducir las cifras de presión arterial en pacientes con hipertensión de novo diagnóstico y un IAH > 15.
DISEÑO
Estudio multicéntrico, prospectivo, randomizado, controlado con placebo (sham CPAP), de grupos paralelos.
MEDICIONES
Todos los pacientes con un IAH por polisomnografía > 15 son randomizados para recibir CPAP óptima o CPAP placebo (Sham) durante 12 semanas. De forma basal, a las 4 y a las 12 semanas se estudia la presión arterial mediante MAPA de 24 horas.
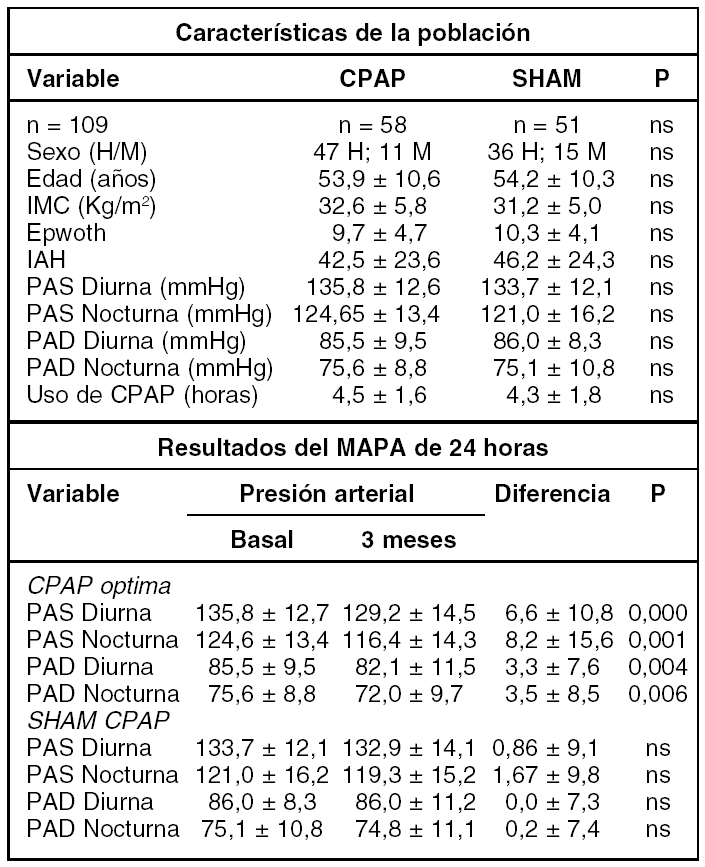
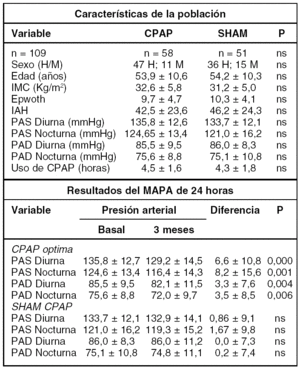
RESULTADOS
Hasta el momento actual, de un total de 340 pacientes previstos se ha completado el estudio en 109 pacientes cuyas características se muestran en la tabla.
CONCLUSIONES
Nuestros resultados demuestran que la aplicación de CPAP reduce de manera significativa y relevante las cifras de presión arterial en pacientes hipertensos con un IAH > 15.
Financiado por: FIS (2004), Gobierno Vasco (2004), CCAA de Castilla y León (2004)
SITUACIÓN SOCIO-FAMILIAR DE LOS TRABAJADORES FERROVIARIOS EN HORARIO NOCTURNO Y A TURNOS
E. Usieto, M.J. Valiño y M.P. Cuartero
INTRODUCCIÓN
El trabajo a turnos y la nocturnidad suponen una desadaptación artificial e impuesta al trabajador frente a los horarios de su entorno que influye, no sólo en la salud física del propio trabajador, sino que también lo hace en sus relaciones familiares y sociales.
OBJETIVO
Evaluar la adaptación socio-familiar de los trabajadores ferroviarios en horario nocturno y a turnos.
SUJETOS Y MÉTODO
Trabajadores ferroviarios pertenecientes a trenes de mercancías y grandes líneas, todos ellos varones con edades comprendidas entre 38-56 años. Como método de evaluación se aplico el Standard Shiftwork Index y el protocolo de vigilancia de la salud de nuestro servicio. Se aplicó el programa estadístico SPSS, comparando los resultados de esta muestra con un grupo control de población general de trabajadores a turnos y sin turnos.
RESULTADOS
Esta población obtiene puntuaciones más altas en las preguntas concernientes a autoestima y adaptación social lo que refleja su peor situación en estas áreas que los grupos control, siendo su queja global "la falta de conciliación con el horario familiar".
CONCLUSIÓN
Sería conveniente elaborar los turnos de trabajo de manera que el trabajador pudiera conciliar su vida laboral y familiar de forma satisfactoria, fomentando la flexibilidad y un ritmo de cambio de turno que permita durante periodos más largos un estilo de vida normalizado.
NORMAS PARA COMPATIBILIZAR LA LACTANCIA MATERNA A DEMANDA Y HÁBITOS DE SUEÑO
E. Estivilla, C. Estivillb, N. Rourec, F. Segarraa, J. Albaresc, M. Pascualc y C. Martínezc
aClínica del Son Estivill. USP Institut Universitari Dexeus y Unitat del Son. Hospital General de Catalunya. bDepartamento de Química Orgánica. Universitat Autónoma de Barcelona. cClínica del son Estivill USP Institut Universitari Dexeus, Barcelona.
INTRODUCCIÓN
El sueño y la alimentación ocupan el 98% del tiempo de vida del recién nacido en los primeros meses de vida. La lactancia materna a demanda parece que podría interferir en la adquisición de unas buenas rutinas de sueño. En nuestro trabajo pretendemos sugerir una serie de actuaciones conductuales que serian totalmente compatibles con la adquisición de buenos hábitos de sueño en un niño alimentado con lactancia materna a demanda hasta los 6 meses.
OBJETIVO
Observar la sincronización del ciclo sueño-vigilia en un niño alimentado con lactancia materna a demanda durante el nacimiento hasta los 6 meses de edad y sometido a rutinas conductuales estables que favorecieran la aparición de sueño espontáneo.
MATERIAL Y MÉTODO
Se ha registrado un diario de sueño completo en un re-cién nacido desde el nacimiento hasta los 8 meses de edad. Se registraron diariamente datos referidos a la vigilia, el sueño, tiempo de alimentación, deposiciones y hábitos higiénicos (baños y cambios de pañales) La madre realiza-ba la lactancia a demanda del bebé hasta los 6 meses de edad. Después se completo la alimentación con la introducción de otros nutrientes habituales sugeridos por su Pediatra.
Las rutinas conductuales que sugerimos siguiera la mama fueron las siguientes:
1. Recomendamos que la mama alimente al niño siempre que pueda, en el mismo lugar, con luz, música ambiental suave y temperatura agradable. El bebe debe permanecer despierto. Esto es bastante difícil porque el bebe tiende a quedarse dormido cuando come. La mama tiene que hablarle mientras come, hacerle pequeñas caricias y estimularle suavemente para que mantenga una cierta vigilia. Esto favorecerá que el bebe coma mas y empiece a entender que la comida va asociada al estado de vigilia. La mama debe seguir las normas de la lactancia materna a demanda, sugeridas por su Pediatra.
2. Después de cada comida debe tener al bebe, despierto en brazos un espacio de tiempo de unos 15 minutos. Esto favorecerá la eliminación de gases y posiblemente evitaremos algunos cólicos. La mama estimulara al niño con caricias y le hablara constantemente.
3. Después de cambiarlo, debe colocar al bebe en la cuna, siempre despierto, para que aprenda a dormirse solito. Puede utilizar el chupete y un pequeño peluche como elementos asociados al sueño.
4. Estas normas se seguirán en las tomas que correspondan al periodo del día. Las que correspondan al periodo nocturno, la mama alimentara al niño en su cama y después de cambiarlo, si lo precisa, lo volverá a colocar en la cuna despierto.
RESULTADO
El gráfico 1 muestra una presentación anárquica, sin seguir un ritmo especifico de los periodos de comida y sueño durante las primeras semanas.
En la octava semana de vida se insinúa un aumento de las horas de sueño nocturno (se estabiliza en 8 horas de sueño nocturno). A partir de la semana 13 (tres meses de vida) se consolida la pausa nocturna de 5-6 horas de sueño y aumentan las horas de sueño nocturno (9 horas). A los 3 meses y 15 días se observa una sincronización perfecta del ritmo vigilia sueño.
El gráfico 2 muestra el aumento de horas de sueño nocturno llegando a estabilizarse en la semana 21 en 11 horas y media de sueño nocturno.
CONCLUSIÓN
La lactancia materna a demanda no supuso en ningún momento una dificultad para conseguir una correcta sincronización del ritmo vigilia-sueño a partir de los 3 meses y medio.
BIBLIOGRAFÍA
Dewey KG, Heinig MJ, Nommsen-Rivers LA. Differences in morbidity between breast-fed and formula-fed infants. J Pediatr. 1995; 126: 696-702.
CONSUMO DE HIPNÓTICOS EN EL ÁREA DE SALUD 11 DE LA RIBERA (VALENCIA): EVOLUCIÓN DESDE 2000 A 2005
M. Serrano-Larraza, M. Murcia-Solerc, J. Sánchez-Pérezc, J.F. Castrejona, V. Palopd y F.J. Puertasa,b
aUnidad de Sueño. Hospital de la Ribera. Alzira.Valencia. bDepartamento de Fisiología. Universitat de Valencia. Valencia. cFarmacia de Area. Departamento de Salud 11. Alzira. Valencia. dSubdirección Asistencial, Departamento de Salud 11, Alzira, Valencia.
INTRODUCCIÓN
El incremento del consumo de fármacos es un fenómeno que tiene importantes implicaciones, no sólo por sus consecuencias sobre el gasto farmacéutico, que repercute negativamente en los sistemas públicos de salud, sino también por los efectos que sobre la salud de la población se pueden derivar del uso crónico de medicaciones innecesarias o incorrectamente prescritas. Esta afirmación tiene particular interés en el caso de los hipnóticos, en los que es muy frecuente observar tratamientos prolongados, dosis excesivas o la coexistencia de varios hipnóticos. Este es un tema que ha sido objeto de estudio en muchos trabajos en diversos países y del que desconocemos datos en nuestro entorno inmediato.
MÉTODOS
Los datos fueron obtenidos de la base de datos GAIA, la aplicación para la gestión de la prescripción farmacéutica de la Consellería de Sanitat de la Generalitat Valenciana en el Área de Salud (La Ribera), departamento 11 de la Comunidad Valenciana del año 2000 al 2005. Los datos están expresados en Dosis Diaria Definida por mil habitantes (DHD), según recomendaciones de la OMS, que indica cuántas personas de cada 1000 habitantes reciben una dosis diaria definida de un principio activo dado. Los grupos terapéuticos estudiados fueron: el N05C (Hipnóticos y sedantes), que incluye el subgrupo N05CF (zolpidem, zaleplon y zopiclone), y el N05B (benzodiacepinas ansiolíticas), en este último caso debido a que algunos ansiolíticos son usados con mucha frecuencia como hipnóticos (p.ej. lorazepam en la pobalción anciana, o el diacepam). Los datos demográficos y la evolución del censo, se obtuvieron del Sistema de Información Poblacional (SIP) de la Consellería de Sanitat.
RESULTADOS
En el periodo 2000-2005, el consumo general de hipnóticos y sedantes (N05C) aumentó un 21,7% y el de ansiolíticos (N05B) un 17,6%. Las DHD aumentaron un 7,9% (de 23,76 a 25,64), y un 9,02% (de 68,63 a 74,82), respectivamente. Las DHD de N05CF (hipnóticos Z) aumentaron un 21,4%. El principal aumento de DHD en el grupo N05B fueron el lorazepam (13,8%) y el diazepam (44,8%), mientras que el consumo de alprazolam, el ansiolítico más prescrito, aumentó sólo un 1,56%. Durante el mismo periodo, la población total del área de salud estudiada aumentó en un 4,6%, mientras que el incremento de la población de > de 65 años sólo fue de un 2%.
CONCLUSIONES
El consumo de hipnóticos y ansiolíticos en nuestra área de salud es elevado y muestra un incremento sostenido en el periodo estudiado. La evolución del consumo respecto a la población parece apuntar a que este aumento no se debe exclusivamente a una mayor prescripción a la población anciana, si no a un probable aumento del consumo en población más joven.
HÁBITOS DE SUEÑO Y PREVALENCIA DE TRASTORNOS DEL SUEÑO EN ESCOLARES ADOLESCENTES (11-12 AÑOS) DE CUENCA
M.A. García-Jiménez, E. de las Heras Martínez, J. Bona García, M.P. Cañas Belmar, L. Beatobe Carreño, R. Sánchez Honrubia, C. Serrano Moreno, R. Ortega Fernández y J. Martínez Mena
S. de Neurofisiología Clínica (Unidad del sueño) del Hospital "Virgen de la Luz" y Atención Primaria. Cuenca.
INTRODUCCIÓN
Las necesidades de sueño varían a lo largo de la vida pero en la adolescencia continúan siendo elevadas. Distintos estudios relacionan los hábitos incorrectos de sueño, los cambios en el fin de semana y la disminución del sueño nocturno con el inicio de trastornos del sueño. El tiempo y la calidad del sueño son de especial interés por su repercusión sobre la salud, calidad de vida y aprendizaje en esta población.
OBJETIVOS
Conocer la prevalencia de trastornos del sueño en la población adolescente de 6.o de Primaria (11-12 años) de la ciudad de Cuenca
Describir sus hábitos de sueño y la relación con los trastornos del sueño y factores sicológicos asociados.
MATERIAL Y MÉTODOS
Estudio epidemiológico, observacional, descriptivo y transversal de todos los alumnos de 6º de E. primaria de 10 centros de enseñanza pública y privada. Se utilizó un cuestionario validado, anónimo, autoadministrado, a los alumnos:
"Children Sleep Habits Questionnaire" (CSHQ) (Owens, 2000) para valoración del sueño
Escalas de ansiedad estado/rasgo STAI-C (9-12 años) y de depresión (CDS) para niños de 8 a 12 años
Y cuestionarios para sus padres, cuya distribución se realizó a través del centro escolar:
Cuestionario CSHQ
"Sleep Disturbance Scale for Children" (Bruni, 1996) para diagnóstico de trastorno del sueño
Cuestionario con datos sociodemográficos, estilo de vida y horarios.
La muestra la constituye un total de 358 padres (tasa de respuesta, 78,7%) y 373 alumnos, 49,1% chicos y 50,8%, chicas (tasa respuesta, 94,7%), de 10 centros, de los 16 de nuestra ciudad.
RESULTADOS
Datos sociodemográficos, hábitos de vida: Todos viven en el hogar familiar, la mayoría (52,4%) tienen 2 hermanos, no padecen enfermedad (90,7%), practican deporte (83,3%, a diario un 41,5%), asisten a actividades extraescolares (67,2%) a las que dedican entre 2-3 horas/semana (un 24%, 6 h.), consumen entre 1-2 horas/día de televisión y videojuegos los días laborables (74,1%) y hasta 3 horas en festivos (70,3%) y beben "colas" sobre todo en los fines de semana (52,08%, laborables, 42,6%)
Hábitos de sueño: Los días laborables se acuestan sobre las 22,30 h. de media (22 h.31 m., declaran los padres y 22 h. 37 m., los chicos) y 23,30, los fines de semana (23 h.19 m. los padres y 23 h 46 m. los chicos). Los padres refieren que sus hijos duermen una media de 9 h. los días laborables (9,07 ± 0,8) y algo más, 9 h 38m los fines de semana (9,38 ± 1,2); el 34,3% de los chicos declaran que este tiempo de sueño es insuficiente en días laborables, frente a un 18,7% en fines de semana. La mayoría de los padres (70,8%) indican la hora de ir a dormir a sus hijos. Los chicos duermen en su mayoría en habitación y cama individuales (75,6%, 90%), sin luz (93,6%) pero con la puerta abierta (65,9%)
Trastornos del sueño: Los padres declaran que sus hijos duermen mal en un 9,6% los que constituye un problema para el 7,1%, frente a sólo el 2,02% referido por sus hijos, aunque, a una cuarta parte, (24,8%) no les gusta ir a dormir.
Las parasomnias más frecuentes son la somniloquia (32,2%), las pesadillas (11,6%) y el bruxismo (11,3%); el sueño inquieto es referido por un 28%.
Roncan el 16,7% pero sólo presentan apneas, el 1,3%.
Refieren dificultad para conciliar el sueño ( > de 20 m.) el 23,1% de los chicos y el 12,5% cuando se les pregunta a sus padres, despertares nocturnos un 7,1% y dificultad para reiniciar el sueño, el 18,6%.
La prevalencia de insomnio (dificultad de inicio y mantenimiento en la escala de trastornos de sueño) encontrada, es del 11,3%. La dificultad de inicio del sueño o volver a reiniciarlo tras el despertar nocturno, se relaciona con mayores puntuaciones en la escala de ansiedad (30,09-32,54 p < 0,01, 29,95-32,37 p < 0,005).
Como síntomas diurnos cabe destacar que los chicos refieren cansancio al levantarse, el 42,9% en días laborables frente al 19,3% en fines de semana. Presentan criterios de excesiva somnolencia, el 13,5% de la población.
CONCLUSIONES
1. El incremento del tiempo de sueño en fin de semana sugiere una "deuda" de sueño en días laborables a pesar de la normalidad del tiempo de sueño referido.
2. Se observa una elevada prevalencia de parasomnias y mala calidad del sueño nocturno con repercusión diurna en forma de cansancio e hipersomnolencia.
3. El insomnio es frecuente, con cifras similares a adolescentes de más edad y se relaciona con la ansiedad.
PREVALENCIA DEL SÍNDROME DE PIERNAS INQUIETAS (SPI) EN EMBARAZADAS
M.A. García-Jiméneza, F. González Martínez, J. de León Belmar, C. Herráiz de Castro, M. Alcántara Alejo, S. Navarro Gutiérrez, P. Redondo Martínez y L. Montero López
aS. de Neurofisiología Clínica (Unidad de sueño) y S. de Urgencias. Hospital "Virgen de la Luz". Cuenca.
INTRODUCCIÓN
El SPI es un trastorno crónico habitualmente infradiagnosticado cuya prevalencia oscila entre el 4-10% de la población general con repercusiones importantes sobre la calidad de vida y el sueño. Diversos estudios han relacionado el embarazo con la aparición del SPI.
OBJETIVOS
Determinar la prevalencia del síndrome de piernas inquietas (SPI) en las mujeres embarazadas y su repercusión sobre la calidad de vida.
Valorar si el parto modifica dicha patología.
MATERIAL Y MÉTODOS
Estudio observacional, descriptivo y prospectivo. Ámbito comunitario de Cuenca.
Se entrevistó a 157 mujeres embarazadas de entre 18 y 40 años de edad, seguidas en la unidad de psicoprofilaxis obstétrica, entre Junio de 2005 y Marzo de 2006. Se realizaron dos entrevistas: durante el embarazo y al mes del parto.
Para el diagnóstico se utilizaron los criterios clínicos definidos por el Comité Internacional (Walters 1995) y revisados recientemente por el International RLS Study Group (Kirsch et al, 2002), y que se definen como: 1. Deseo de mover las extremidades, asociado a parestesias y disestesias; 2. Inquietud motriz; 3. Síntomas que empeoran ó sólo están presentes durante el reposo ó se alivian parcial ó totalmente con la actividad; 4. Empeoramiento nocturno de síntomas. Además se debe cumplir que la frecuencia de los síntomas sea de tres veces en el mismo mes ó cuatro veces en dos meses consecutivos.
Se utilizó un cuestionario (estudio DECODE RLS en Atención Primaria), que recogía la frecuencia e intensidad de los síntomas, el nº de días con trastornos del sueño y los efectos negativos de los síntomas en su relación de pareja.
Se valoró al mes del parto, si mejoraba ó desaparecía la sintomatología. Todas las embarazadas firmaron un formulario de consentimiento informado.
Los criterios de exclusión fueron: HTA, adicción a drogas, diabetes mellitus y preeclampsia.
RESULTADOS
De las 157 mujeres embarazadas, en 27 (17,2%), se diagnosticó SPI. La prevalencia se incrementa a medida que avanza el embarazo y se mantienen los síntomas, una vez iniciados:
11,1% en el primer trimestre.
13,3% en el segundo trimestre.
16,7% en el tercer trimestre.
La edad media global fue de 30,19 ± 4,89 y no encontramos diferencias de edad en el grupo de SPI respecto al resto: 29,74 ± 4,59 en embarazadas con SPI y 30,28 ± 4,96 sin SPI (p = 0,601).
En 12 casos (44,4%), los síntomas ocurren todos los días, en 9 casos (33,3%) 4-5 noches/semana y 5 casos (18,5%) 2-3 noches/semana.
Respecto a las molestias ocasionadas, 14 mujeres (51,9% de los SPI) las definía como extremadamente molestas, 8 (29,6%) moderadamente molestas y 5 (18,5%) poco molestas.
Trastorno del sueño: 21 mujeres (72%) refieren dormir mal al menos 4 noches a la semana, provocando un efecto negativo sobre la pareja en 9 pacientes (33,3%).
Tras el parto, en 25 pacientes (92,3%) desaparecieron los síntomas. Los dos casos que seguían cumpliendo criterios tras el parto, fueron los que se habían manifestado ya en embarazos previos.
CONCLUSIONES
1. La prevalencia encontrada de SPI en embarazadas es más elevada que en la población general, por lo que el embarazo es un factor de riesgo para el SPI. La prevalencia de SPI aumenta con la edad gestacional, y cuando aparece en los primeros trimestres, es muy probable que se mantenga hasta el parto.
2. El SPI implica un deterioro en la calidad del sueño de las pacientes y por tanto en su calidad de vida; en cambio, las relaciones de pareja no se ven severamente afectadas por esta patología.
3. El parto provoca desaparición del SPI y su persistencia tras el mismo acontece en aquellas pacientes con síntomas previos.
4. En la práctica clínica no se deberían tratar los síntomas, salvo los muy graves, puesto que esta demostrada su desaparición tras el parto.
LA POLIGRAFÍA CARDIORRESPIRATORIA DOMICILIARIA COMO MÉTODO DE DESPISTAJE EN EL SAOS INFANTIL
G. Péreza, M.J. Juradob, A. Milàb, J. Tadeob, I. Abaurreab, Odile Romerob, G. Sampolc, P. LLoberesc y T. Sagalésb
aServicio de Neurofisiología Clínica. Complejo Hospitalario de Toledo. Toledo. 2 Unidad de Sueño. Servicio de Neurofisiología Clínica. Hospital Universitario Vall d´Hebron. Barcelona. 3Servi-cio de Neumología. Hospital Universitario Vall d´Hebron. Barcelona.
El Síndrome de Apnea Obstructiva del Sueño (SAOS) infantil es una patología muy frecuente que provoca serias complicaciones en el niño.
La polisomnografía nocturna convencional realizada en el laboratorio de sueño es el estudio de elección estándar para el diagnóstico de esta patología. Sin embargo, recientemente algunos autores han realizado con éxito la poligrafía cardiorrespiratoria en el hospital en niños. Moss y cols. (2005) han evidenciado en su último trabajo que es posible hacer la poligrafía cardiorrespiratoria en niños a nivel domiciliario. El ánimo de este estudio ha sido poner en marcha una unidad domiciliaria para niños con SAOS para facilitar su exploración y evitar las demoras que en ocasiones existen en las exploraciones hospitalarias.
OBJETIVO
Determinar la utilidad de la poligrafía cardiorrespiratoria domiciliaria en niños roncadores, con sospecha clínica de apneas en sueño que fueron remitidos por distintas consultas (pediatría, ORL, neurocirugía y endocrinología).
MÉTODO
Estudio realizado en 90 niños (edades comprendidas entre 3 y 14 años), desde julio de 2004 a marzo de 2006, remitidos a la consulta de sueño infantil del Servicio de Neurofisiología Clínica por sospecha clínica de SAOS.
En todos los casos se realizó poligrafía cardiorrespiratoria domiciliaria con los siguientes parámetros: saturación de oxígeno, frecuencia cardiaca, movimientos respiratorios tóraco-abdominales, flujo aéreo nasobucal (mediante termopar y cánula de presión) y ronquido.
Se consideró SAOS leve si el índice de apnea-hipopnea (IAH) estaba entre 3 y 5.9, SAOS moderado entre 6 y 9.9, y SAOS grave ≥ 10.
RESULTADOS
Se registraron 90 niños de los cuales:
A. En el 14,4% (13 niños) el estudio no fue válido por problemas técnicos (pérdida de la señal de oximetría, del flujo aéreo nasobucal, registro muy artefactado, fallo en la grabación,...).
B. En el 85,6% (77 niños) el estudio permitió proceder al diagnóstico. Valores medios del grupo: IAH: 15,04 ± 4,2 (media ± DE), saturación de oxígeno basal: 98,5 ± 0,7%, saturación de oxígeno mínima: 85,7 ± 5,9%.
1. Un 85,7% (66 niños) se diagnosticaron de SAOS. Según su gravedad se distribuyeron: 25,7% (17 niños) de carácter leve, 24,3% (16 niños) de carácter moderado y 50,0% (33 niños) de carácter grave.
2. En un 7,8% (6 niños) se registraron braditaquicardias sin otra alteración en los parámetros estudiados. Esto motivó que se procediera a un estudio más completo polisomnográfico en el hospital para su diagnóstico.
3. El restante 6,5% (5 niños) presentaron parámetros cardiorrespiratorios normales.
CONCLUSIÓN
El estudio cardiorrespiratorio domiciliario es un método útil para el estudio y evaluación del Síndrome de Apneas de Sueño infantil. En nuestra experiencia se obtuvo con éxi-to el diagnóstico de SAOS en un 85,7% de los niños estudiados.
Esto facilitó llegar antes a un diagnóstico y proceder inmediatamente a su tratamiento.