En España, la proporción de inmigrantes en los servicios clínicos de infección por virus de la inmunodeficiencia humana (VIH) es creciente. El objetivo del presente artículo es describir las características sociodemográficas, epidemiológicas y clínicas de una cohorte de personas con infección por VIH de la Red de Investigación en Sida (CoRIS) según su lugar de origen.
MétodosCoRIS es una cohorte abierta, prospectiva y multicéntrica de adultos con infección por VIH sin tratamiento antirretrovírico previo, que se atendieron en 19 hospitales de 9 Comunidades Autónomas españolas entre enero de 2004 y octubre de 2006. Se describen las características por región de origen y se comparan con los casos españoles.
ResultadosSe incluyeron 2.507 pacientes: el 76,3% fueron varones, con una mediana de edad de 36 años. Por el lugar de origen, el 71,5% fueron españoles; el 16,0% fueron latinoamericanos; el 5,8% fueron de África Subsahariana; el 3,7% fueron de Europa occidental; el 1,7% fueron de Europa del este, y el 1,4% fueron de África del norte. En comparación con los españoles, hubo diferencias significativas en sexo, edad y categoría de transmisión. La mediana de linfocitos CD4 al ingreso a la cohorte fue de 352×106/l, sin que hubiera diferencias según el origen. La mediana de carga vírica fue de 48,962 copias/ml, significativamente menor en el grupo de África subsahariana. Tras 11,4 meses de seguimiento, el 57,9% había iniciado tratamiento, sin que hubiera diferencias por origen. La prevalencia de coinfección con hepatitis C fue del 29,9% en españoles, del 7,3% en latinoamericanos, del 11,7% en los sujetos de África subsahariana y del 45,7% en los sujetos de Europa del este (p<0,05). El 13,4% tuvo prueba de tuberculina positiva; el 28,6% en los sujetos del África subsahariana y el 30,8% en los sujetos de África del norte. La tuberculosis fue más frecuente entre los sujetos de Europa del este (9,5%) y del África subsahariana (8,3%) que en españoles (4,8%) (p<0,05).
ConclusionesCasi un tercio de las personas con infección por VIH que se atendieron recientemente en España fueron extranjeros. Sus características sociodemográficas, epidemiológicas y clínicas reflejan la epidemia en sus lugares de origen. Sin embargo, su situación inmunológica cuando acceden al hospital y en el inicio del tratamiento no difiere de la de los pacientes españoles.
A growing number of immigrants are using the public health services for HIV in Spain. We describe the sociodemographic, epidemiological, and clinical characteristics of a cohort of naïve HIV-infected subjects (CoRIS cohort) according to their place of origin.
MethodsCoRIS is an open, hospital-based cohort of naïve, HIV-infected persons attended in 19 hospitals from 9 of the 19 autonomous regions in Spain. We describe the characteristics of the cohort members by place of origin, and compare them with the Spanish cases identified from January 2004 to October 2006, using the chi-square and Fisher exact tests.
ResultsOf 2507 patients, 76.3% were men and median age was 36 years. By origin, 71.5% were Spanish, 16.0% Latin Americans (LA), 5.8% sub-Saharan Africans (SSA), 3.7% Western Europeans (WE), 1.7% Eastern Europeans (EE) and 1.4% North Africans (NA). Compared to Spaniards, there were significant differences by origin in sex, age, and transmission category. Median CD4 count at cohort entry was 352 cell/μL, with no differences according to origin. Median viral load was 48 962 copies/mL and was significantly lower for SSA. Over 11.4 months of follow-up, 57.9% initiated HAART with no differences by origin. Hepatitis C prevalence was 29.9% in Spaniards, 7.3% in Latin Americans, 11.7% in SSA, and 45.7% in EE (P<0.05). Overall, 13.4% were Mantoux-positive (28.6% in SSA and 30.8% in NA). Tuberculosis was more common among cases from EE (9.5%) and SSA (8.3%) compared to Spaniards (4.8%) (P<0.05).
ConclusionsAlmost one third of naïve HIV-infected patients in CoRIS are foreign-born. Their sociodemographic, epidemiological and clinical characteristics reflect the epidemic in their places of origin. However, their immunological status at cohort entry and initiation of HAART is no different from that of Spaniards.
En los últimos años se han producido cambios notorios en la epidemiología de la infección por virus de la inmunodeficiencia humana (VIH) en España. Se ha pasado de tener en la década de 1990 una epidemia de grandes proporciones, concentrada fundamentalmente en usuarios de drogas inyectables (UDI) españoles, a una epidemia de menor envergadura en la que predomina la transmisión sexual y en la que, debido a la disminución en el número de casos en españoles y a la inmigración reciente, los inmigrantes conforman una proporción cada vez mayor1,2,3,4.
La migración puede poner a las personas en situaciones de mayor vulnerabilidad para la infección por VIH. La exclusión social, el desarraigo, las barreras lingüísticas, laborales y legales y la falta de apoyo familiar incrementan esta vulnerabilidad y pueden limitar el acceso de los inmigrantes a las actividades de prevención, diagnóstico y asistencia sanitaria establecidas para las poblaciones autóctonas5,6,7,8,9. A diferencia de otros países europeos, la inmigración en España es un fenómeno reciente. Entre 1998 y 2006, el número de extranjeros empadronados en España se ha multiplicado por más de 6: pasó de 637.058 a 4.144.166 de personas, lo que representaba en el 2006 el 9,3% de la población total y el 11% de la población de entre 15 y 64 años. Las procedencias más frecuentes son, en orden, América Latina y el Caribe, otros países de Europa occidental, Europa del este y Rusia y África del norte. En contraste, las personas procedentes de África subsahariana sólo representan el 0,4% de los empadronados10.
A pesar de que en España hay algunas publicaciones sobre la infección por VIH en inmigrantes11,12,13,14,15, no hay datos globales que permitan conocer el perfil epidemiológico y clínico en función del lugar de origen de una muestra amplia de pacientes. El objetivo de este artículo es describir las características sociodemográficas, epidemiológicas y clínicas de una cohorte de personas con infección por VIH en función de su lugar de origen, en una serie amplia de hospitales españoles.
Pacientes y métodosCoRIS es la cohorte de la Red de Investigación en Sida, con una metodología que ya ha sido descrita previamente4. Brevemente, CoRIS es una cohorte abierta, prospectiva y multicéntrica en la que participan 19 hospitales públicos localizados en 9 de las 19 Comunidades Autónomas españolas. A partir de enero de 2004 se invitó a participar a todas las personas con diagnóstico de infección por VIH que iniciaban su seguimiento clínico en los hospitales participantes. Los criterios de inclusión fueron ser mayor de 13 años, no haber recibido tratamiento antirretrovírico previo y firmar un consentimiento informado para participar en la cohorte. Se recogen variables iniciales y de seguimiento cada 6 meses, que incluyen información sociodemográfica, epidemiológica, clínica, analítica, referente al tratamiento antirretrovírico y al final del seguimiento. La variable «lugar de origen» es autorreferida por el sujeto, independientemente de su nacionalidad y situación legal, no hace referencia al tiempo de permanencia en España y se recoge agregada por regiones (España, Europa occidental, Europa del este y Rusia, África subsahariana, África del norte, América Latina, América del norte, Asia y Oceanía). Se define como inmigrantes a todas las personas que refieren un lugar de origen diferente a España. La información tuvo varios controles de calidad internos y externos y contó con la aprobación de los comités de ética de todos los hospitales participantes.
Análisis estadísticoPara este trabajo se analizaron los datos a partir del 1 de enero de 2004, censurados al 31 de octubre de 2006. En función del lugar de origen de las personas, se describen y comparan sus características sociodemográficas, epidemiológicas, clínicas y analíticas al diagnóstico de la infección por VIH, al momento de incorporarse a la cohorte y durante el seguimiento. La categoría de referencia para las comparaciones son los casos en españoles. Para calcular la tasa de incidencia de sida se excluyen los casos de sida diagnosticados antes o durante el primer mes de inclusión en la cohorte.
Las variables cualitativas se presentan en proporciones y se comparan mediante la prueba de χ2 o la prueba exacta de Fischer y las variables cuantitativas se presentan como medianas con rango intercuartílico y se comparan mediante pruebas no paramétricas. Los análisis se realizaron con el paquete estadístico SPSS versión 14.0.
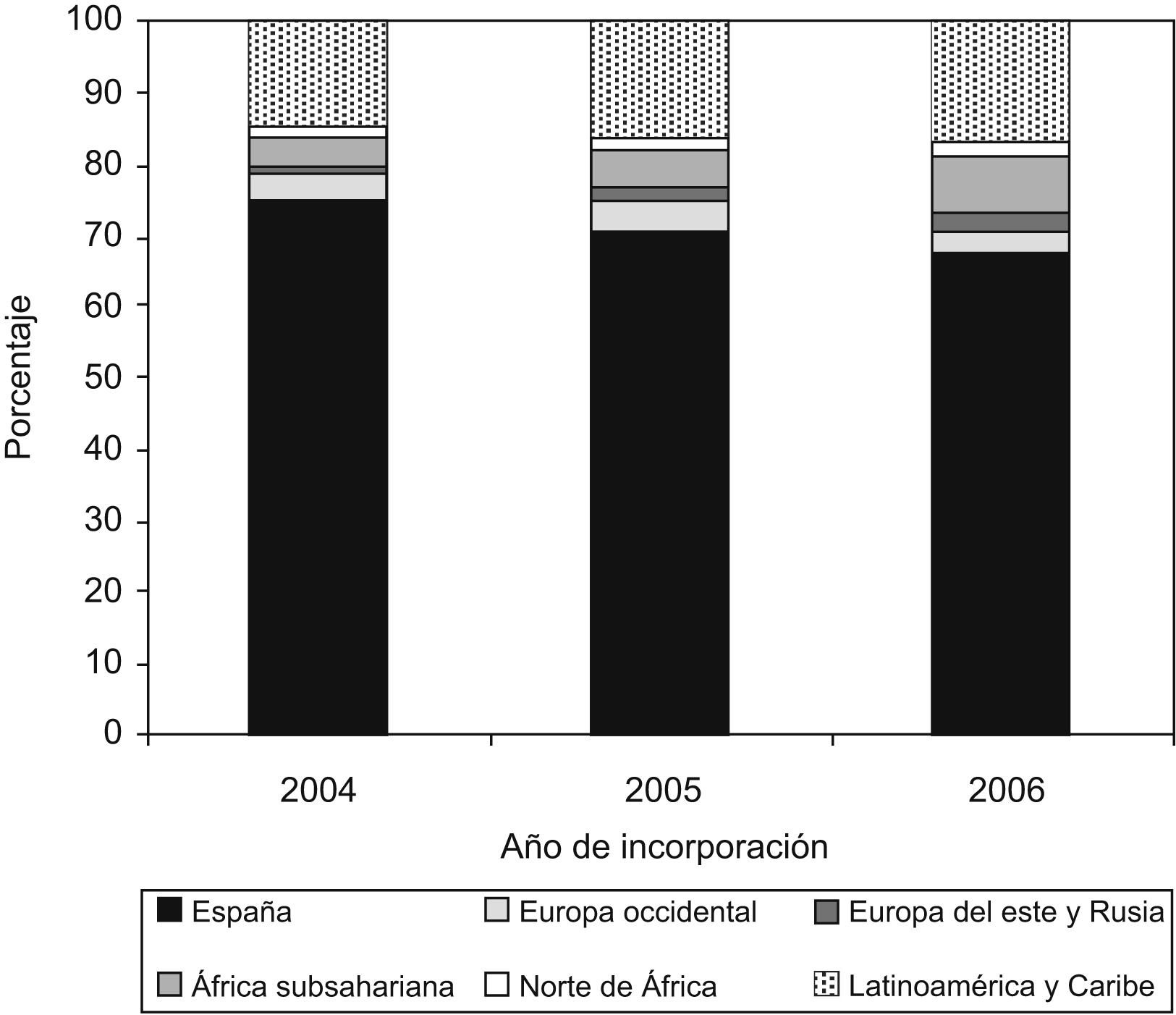
ResultadosDurante el período de estudio se incorporó a 2.564 sujetos en la cohorte. De ellos, 1.793 (69,9%) fueron españoles y 729 (28,4%) fueron de otros países; en 42 casos (1,6%) no se especificó el lugar de origen. Dada la escasa representación de personas provenientes de América del norte (n=5), Asia (n=6) y Oceanía (n=4), éstos fueron excluidos del análisis, al igual que los sujetos con procedencia desconocida (n=42). Por tanto, este análisis incluye a 2.507 personas; su distribución por región de origen se describe en la tabla 1. La proporción de españoles ha descendido en años sucesivos, como se muestra en la figura 1.
Tabla 1. Características sociodemográficas de los pacientes y categoría de transmisión según el lugar de origen
| Lugar de origen | España | Europa occidental | Europa del este y Rusia | África subsahariana | África del norte | América Latina y el Caribe | Total |
| n (% del total) | 1.793 (71,5) | 93 (3,7) | 42 (1,7) | 145 (5,8) | 34 (1,4) | 400 (16,0) | 2.507 (100) |
| Sexo (n=2.507) (%) | |||||||
| Varón | 1.419 (79,1) | 81 (87,1) | 24 (57,1) | 63 (43,4) | 20 (58,8) | 305 (76,3) | 1.912 (76,3) |
| Mujer | 374 (20,9) | 12 (12,9) | 18 (42,9) | 82 (56,6) | 14 (41,2) | 95 (23,8) | 595 (23,7) |
| p | 0,063 | <0,001 | <0,001 | 0,004 | 0,202 | ||
| Estudios (n=1.978) (%) | |||||||
| Sin estudios | 120 (8,5) | 3 (3,8) | 8 (23,5) | 36 (41,4) | 12 (48,0) | 24 (7,1) | 203 (10,3) |
| Primarios completos | 627 (44,3) | 19 (24,4) | 12 (35,3) | 33 (37,9) | 7 (28,0) | 130 (38,2) | 828 (41,9) |
| Secundarios completos | 438 (31,0) | 33 (42,3) | 11 (32,4) | 13 (14,9) | 5 (20,0) | 132 (38,8) | 632 (31,9) |
| Universitarios completos | 229 (16,2) | 23 (29,5) | 3 (8,8) | 5 (5,8) | 1 (4,0) | 54 (15,9) | 315 (15,9) |
| p | <0,001 | 0,016 | <0,001 | <0,001 | 0,040 | ||
| Categoría de transmisión (n=2.507) (%) | |||||||
| Usuario de drogas inyectables | 419 (23,4) | 14 (15,0) | 13 (30,9) | 2 (1,4) | 4 (11,8) | 11 (2,7) | 463 (18,5) |
| Varón homosexual/bisexual | 667 (37,2) | 54 (58,1) | 6 (14,3) | 1 (0,7) | 2 (5,9) | 218 (54,5) | 948 (37,8) |
| Varón heterosexual | 323 (18,0) | 15 (16,1) | 6 (14,3) | 57 (39,3) | 13 (38,2) | 72 (18,0) | 486 (19,4) |
| Mujer heterosexual | 270 (15,0) | 10 (10,8) | 17 (40,5) | 72 (49,6) | 9 (26,5) | 87 (21,8) | 465 (18,5) |
| Otros/no consta | 114 (6,4) | 0 (0) | 0 (0) | 13 (9,0) | 6 (17,6) | 12 (3,0) | 145 (5,8) |
| p | 0,004 | <0,001 | <0,001 | – | <0,001 |
Todos los valores de p tienen como referencia España.
Figura 1. Distribución de los casos por lugar de origen y año de incorporación a la cohorte.
Características sociodemográficasEl 76% de los casos fueron varones; esta proporción es inferior entre los inmigrantes, especialmente entre los provenientes del África subsahariana, África del norte y Europa del este. El nivel de estudios difirió significativamente según el lugar de origen. Entre los españoles, otros europeos occidentales y los latinoamericanos se encontró una mayor proporción de personas con estudios medios o superiores, a diferencia de los procedentes de Europa del este o África, entre los que predominaban las personas sin estudios o con estudios primarios. La categoría de transmisión también difirió de manera significativa. La mayoría de los casos de la cohorte correspondieron a transmisión sexual, tanto homosexual (37,8%) como heterosexual (37,9%), seguida de los UDI (18,5%). La categoría de transmisión homosexual o bisexual fue la más importante en España, Europa occidental y América Latina, mientras que entre las personas de Europa del este y África la transmisión fue fundamentalmente heterosexual. Los casos debidos a uso de drogas inyectadas se concentraron en España y en Europa del este (tabla 1).
Características al diagnóstico de la infección por virus de la inmunodeficiencia humanaLa mayoría de las personas fueron diagnosticadas recientemente; el 77,7% tuvo la primera prueba positiva después de 2003. Esta proporción fue significativamente mayor en los casos de África subsahariana (87,1%), Europa del este (92,7%) y África del norte (100%). La mediana de edad al diagnóstico de la infección fue de 34 años, con un rango entre 2 y 77 años; las personas de Europa del este, África subsahariana y América Latina se diagnosticaron a edades más jóvenes. En el momento del diagnóstico de la infección por VIH (o hasta un mes después de éste), el 11,1% de los sujetos tenía una enfermedad definitoria de sida, sin diferencias entre los pacientes de diferentes lugares de origen (tabla 2).
Tabla 2. Características al diagnóstico de la infección por virus de la inmunodeficiencia humana según el lugar de origen
| Lugar de origen | España, n=1.793 | Europa occidental, n=93 | Europa del este y Rusia, n=42 | África subsahariana, n=145 | África del norte, n=34 | América Latina y el Caribe, n=400 | Total, n=2.507 |
| Edad al diagnóstico de VIH en años (n=2.420) | |||||||
| Mediana | 35 | 35 | 30 | 31 | 34 | 31 | 34 |
| RIC | 29–42 | 30–40 | 26,5–35 | 26–38 | 30–39 | 26–37 | 28–41 |
| p | 0,773 | 0,001 | <0,001 | 0,467 | <0,001 | ||
| Edad, n (%) | |||||||
| Menor o igual a 20 | 66 (3,8) | 0 (0) | 1 (2,4) | 5 (3,6) | 0 (0) | 28 (7,1) | 100 (4,1) |
| 21–30 | 500 (29,0) | 25 (28,8) | 23 (56,1) | 63 (45,3) | 10 (29,4) | 159 (40,5) | 780 (32,2) |
| 31–40 | 623 (36,1) | 45 (51,7) | 12 (29,3) | 46 (33,1) | 18 (52,9) | 151 (38,4) | 895 (37,0) |
| 41–50 | 357 (20,7) | 13 (14,9) | 4 (9,8) | 18 (12,9) | 4 (11,8) | 42 (10,7) | 438 (18,1) |
| 51–60 | 124 (7,2) | 2 (2,3) | 1 (2,4) | 7 (5,1) | 2 (5,9) | 11 (2,8) | 147 (6,1) |
| Mayor de 60 | 56 (3,2) | 2 (2,3) | 0 (0) | 0 (0) | 0 (0) | 2 (0,5) | 60 (2,5) |
| Año de diagnóstico de la infección por VIH (n=2.420) (%) | |||||||
| Antes de 2003 | 295 (17,1) | 19 (21,8) | 1 (2,4) | 5 (3,6) | 0 (0) | 46 (11,7) | 366 (15,1) |
| 2003 | 118 (6,8) | 9 (10,3) | 2 (4,9) | 13 (9,3) | 0 (0) | 33 (8,4) | 175 (7,2) |
| 2004 | 569 (33,0) | 25 (28,8) | 9 (21,9) | 42 (30,2) | 11 (32,4) | 115 (29,3) | 771 (31,9) |
| 2005 | 464 (26,9) | 25 (28,8) | 17 (41,5) | 50 (36,0) | 13 (38,2) | 124 (31,6) | 693 (28,7) |
| 2006 | 280 (16,2) | 9 (10,3) | 12 (29,3) | 29 (20,9) | 10 (29,4) | 75 (19,0) | 415 (17,1) |
| p | 0,299 | 0,006 | <0,001 | 0,010 | 0,015 | ||
| Diagnóstico simultáneo de sida y VIH * (n=2.424) (%) | |||||||
| Sí | 195 (11,3) | 11 (12,6) | 8 (19,0) | 18 (12,9) | 2 (5,9) | 35 (8,9) | 269 (11,1) |
| No | 1.533 (88,7) | 76 (87,4) | 34 (81,0) | 122 (87,1) | 32 (94,1) | 358 (91,1) | 2.155 (88,9) |
| p | 0,696 | 0,136 | 0,573 | 0,420 | 0,171 |
Todos los valores de p tienen como referencia España.
RIC: rango intercuartílico; VIH: virus de la inmunodeficiencia humana.
* Pacientes con diagnóstico de sida previo o simultáneo al diagnóstico de VIH (máximo, un mes después).
La mediana de edad a la entrada en la cohorte fue de 36 años, con un rango entre 16 y 80 años; los inmigrantes fueron más jóvenes que los españoles, excepto en el caso de los europeos occidentales (tabla 3). La mediana de linfocitos CD4 fue de 325×106/l, sin diferencias significativas por lugar de origen. La mediana de carga vírica fue de 48.962copias/ml y fue significativamente más baja en los sujetos provenientes de África subsahariana, sin diferencias para las demás procedencias. Al ingreso en la cohorte, el 15,6% de los sujetos tenía o había tenido una enfermedad definitoria de sida; esta proporción era significativamente más baja entre los pacientes de América Latina (12,3%).
Tabla 3. Características a la entrada en la cohorte según el lugar de origen
| Lugar de origen | España, n=1.793 | Europa occidental, n=93 | Europa del este y Rusia, n=42 | África subsahariana, n=145 | África del norte, n=34 | América Latina y el Caribe, n=400 | Total, n=2.507 |
| Edad a la entrada en la cohorte, n=2.507, años | |||||||
| Mediana | 37 | 37 | 30 | 32 | 34 | 32 | 36 |
| RIC | 31–44 | 32–42 | 26–35 | 26,5–38 | 30–39 | 27–37 | 30–42 |
| p | 0,514 | <0,001 | <0,001 | 0,030 | <0,001 | ||
| Edad, n (%) | |||||||
| Menor o igual a 20 | 29 (1,6) | 0 (0) | 0 (0) | 4 (2,8) | 0 (0) | 12 (3,0) | 45 (1,8) |
| 21–30 | 367 (20,5) | 16 (17,2) | 25 (59,5) | 64 (44,1) | 10 (29,4) | 158 (39,5) | 640 (25,5) |
| 31–40 | 732 (40,9) | 51 (54,8) | 12 (28,6) | 49 (33,8) | 18 (52,9) | 171 (42,8) | 1.033 (41,2) |
| 41–50 | 458 (25,5) | 22 (23,6) | 4 (9,5) | 19 (13,1) | 4 (11,8) | 44 (11,0) | 551 (22,0) |
| 51–60 | 146 (8,1) | 2 (2,2) | 1 (2,4) | 9 (6,2) | 2 (5,9) | 13 (3,2) | 173 (6,9) |
| Mayor de 60 | 61 (3,4) | 2 (2,2) | 0 (0) | 0 (0) | 0 (0) | 2 (0,5) | 65 (2,6) |
| Linfocitos CD4 a la entrada en la cohorte (x106cel/l) (n=2.439) | |||||||
| Mediana | 321 | 315 | 408 | 278 | 331 | 354 | 325 |
| RIC | 135–535 | 182–516 | 106–541 | 169–423 | 190–491 | 163–528 | 144–529 |
| p | 0,688 | 0,714 | 0,216 | 0,915 | 0,350 | ||
| n (%) | |||||||
| ≤50 | 212 (12,2) | 10 (11,0) | 5 (11,9) | 11 (7,8) | 1 (2,9) | 38 (9,8) | 277 (11,4) |
| 51–200 | 358 (20,5) | 15 (16,5) | 8 (19,1) | 29 (20,5) | 8 (23,5) | 78 (20,1) | 496 (20,3) |
| 201–350 | 361 (20,7) | 23 (25,3) | 5 (11,9) | 53 (37,6) | 9 (26,5) | 75 (19,3) | 526 (21,6) |
| 351–500 | 316 (18,1) | 18 (19,8) | 10 (23,8) | 19 (13,5) | 9 (26,5) | 87 (22,4) | 459 (18,8) |
| >500 | 496 (28,5) | 25 (27,5) | 14 (33,3) | 29 (20,6) | 7 (20,6) | 110 (28,4) | 681 (27,9) |
| Carga vírica a la entrada en la cohorte (copias/ml) (n=2.402) | |||||||
| Mediana | 51.568 | 41.203 | 28.850 | 23.875 | 46.559 | 50.059 | 48.962 |
| RIC | 10.607–155.750 | 9.512–122.250 | 4.495–102.250 | 5.599–100.001 | 8.547–161.500 | 12.442–151.125 | 10.085–149.951 |
| p | 0,391 | 0,225 | 0,004 | 0,994 | 0,836 | ||
| n (%) | |||||||
| <20.000 | 565 (32,8) | 31 (34,4) | 16 (38,1) | 62 (45,6) | 12 (37,5) | 122 (32,3) | 808 (33,6) |
| 20.000–100.000 | 584 (33,9) | 34 (37,8) | 16 (38,1) | 40 (29,4) | 8 (25,0) | 139 (36,8) | 821 (34,2) |
| >100.000 | 575 (33,3) | 25 (27,8) | 10 (23,8) | 34 (25,0) | 12 (37,5) | 117 (30,9) | 773 (32,2) |
| Personas con diagnóstico de sida a la entrada en la cohorte * | |||||||
| n (%) | 291 (16,2) | 17 (18,3) | 9 (21,4) | 23 (15,9) | 2 (5,9) | 49 (12,3) | 391 (15,6) |
| p | 0,602 | 0,367 | 0,908 | 0,103 | 0,046 | ||
| Coinfección con hepatitis C (n=2.103), n (%) | 454 (29,9) | 18 (21,4) | 16 (45,7) | 14 (11,7) | 7 (22,6) | 23 (7,3) | 532 (25,3) |
| p | 0,095 | 0,044 | <0,001 | 0,374 | <0,001 | ||
| Coinfección con hepatitis B (n=2.069), n (%) | 77 (5,2) | 10 (12,0) | 3 (8,8) | 13 (11,2) | 3 (10,3) | 16 (5,1) | 122 (5,9) |
| p | 0,021 | 0,419 | 0,006 | 0,192 | 0,935 | ||
| Prueba de tuberculina | |||||||
| Realizada, n (%) | 898 (50,1) | 56 (60,2) | 21 (50,0) | 70 (48,3) | 13 (38,2) | 206 (51,5) | 1.264 (50,4) |
| p | 0,056 | 0,991 | 0,675 | 0,170 | 0,608 | ||
| Resultado positivo, n (%) | 105 (11,7) | 4 (7,1) | 4 (19,0) | 20 (28,6) | 4 (30,8) | 32 (15,5) | 169 (13,4) |
| p | 0,299 | 0,299 | <0,001 | 0,058 | 0,131 |
Todos los valores de p tienen como referencia España.
RIC: Rango intercuartílico.
* Diagnóstico de sida previo a la entrada a la cohorte o durante el primer mes posterior a la misma.
El 25,3% de las personas estaban coinfectadas con virus de la hepatitis C (VHC); de éstos, el 68% era UDI o ex-UDI. Esta prevalencia fue más baja entre latinoamericanos y personas del África subsahariana, y fue mayor entre las de Europa del este. El 5,9% de los casos tuvo antígeno de superficie de hepatitis B con resultado positivo, y esta prevalencia fue significativamente más elevada entre las personas de Europa occidental y del África subsahariana. La mitad de los sujetos tuvo una prueba de tuberculina a la entrada en la cohorte y, de éstos, el 13,4% presentó resultados positivos. La proporción de resultados positivos fue significativamente más alta entre las personas provenientes de África subsahariana y de África del norte (tabla 3).
Evolución durante el seguimiento y enfermedades definitorias de sidaLa mediana de seguimiento de la cohorte fue de 11,4 meses, con un total de 2.620 personas-año. En este tiempo, el 57,9% de los sujetos inició tratamiento antirretrovírico, sin diferencias según el lugar de origen. Se presentaron 60 casos nuevos de sida, para una tasa de incidencia de 2,7 cada 100 personas-año (tabla 4). Así, al 31 de octubre de 2006, 452 pacientes (18%) habían presentado una o más enfermedades definitorias de sida alguna vez en la vida, para un total de 584 enfermedades. La enfermedad definitoria más frecuente fue la neumonía por Pneumocystis jirovecii (en el 5,3% de los pacientes de la cohorte) seguida de la candidiasis esofágica y las tuberculosis extrapulmonar y pulmonar. Según el lugar de origen, la tuberculosis extrapulmonar fue más frecuente en los sujetos de Europa del este y del África subsahariana, y, en contraste, la neumonía por P. jirovecii fue significativamente menos frecuente en los pacientes de América Latina en comparación con los españoles. Algunas de las enfermedades definitorias menos frecuentes se presentaron sólo en personas inmigrantes, como la histoplasmosis diseminada, la isosporidiasis, la retinitis por citomegalovirus o la septicemia por Salmonella (tabla 5).
Tabla 4. Tiempo de seguimiento, proporción de pacientes que iniciaron tratamiento antirretrovírico y tasas de incidencia de sida según el lugar de origen
| Lugar de origen | España, n=1.793 | Europa occidental, n=93 | Europa del este y Rusia, n=42 | África subsahariana n=145 | África del norte, n=34 | América Latina y el Caribe, n=400 | Total, n=2.507 |
| Tiempo de seguimiento | |||||||
| Total de personas-año | 1.957 | 102 | 34 | 117 | 31 | 379 | 2.620 |
| Mediana (en meses) | 11,9 | 13,0 | 7,9 | 7,4 | 9,1 | 9,4 | 11,4 |
| RIC (en meses) | 3,8–21,4 | 3,0–20,5 | 1,9–16,4 | 0,1–17,4 | 1,9–19,2 | 2,4–18,4 | 3,3–20,7 |
| p | 0,867 | 0,052 | <0,001 | 0,198 | 0,002 | ||
| Pacientes que han iniciado tratamiento a 30 de octubre de 2006 | |||||||
| n (%) | 1.038 (57,9) | 58 (62,4) | 21 (50,0) | 90 (62,1) | 19 (55,9) | 225 (56,3) | 1.451 (57,9) |
| p | 0,456 | 0,386 | 0,371 | 0,952 | 0,585 | ||
| Tasa de incidencia de sida | |||||||
| Número de casos nuevos de sida | 52 | 0 | 0 | 3 | 0 | 5 | 60 |
| Tasa por 100 personas-año de seguimiento | 3,2 | – | – | 3,2 | – | 1,5 | 2,7 |
| Intervalo de confianza del 95% | 2,4–4,2 | 0,7–9,4 | 0,5–3,6 | 2,1–3,5 |
Todos los valores de p tienen como valor de referencia España.
RIC: rango intercuartílico.
Tabla 5. Enfermedades definitorias de sida, previas al ingreso o durante el seguimiento, por lugar de origen
| Lugar de origen | España, n=1.793 | Europa occidental, n=93 | Europa del este y Rusia, n=42 | África subsahariana, n=145 | África del norte, n=34 | América Latina y el Caribe, n=400 | Total, n=2.507 |
| Personas con una o más enfermedades definitorias de sida, n (%) | 343 (19,1) | 17 (18,3) | 10 (23,8) | 26 (17,9) | 2 (5,9) * | 54 (13,5) * | 452 (18,0) |
| Enfermedades definitorias de sida, n (%) | |||||||
| Neumonía por Pneumocystis jirovecii | 112 (6,2) | 4 (4,3) | 2 (4,8) | 5 (3,4) | 0 | 10 (2,5) * | 133 (5,3) |
| Candidiasis esofágica | 61 (3,4) | 1 (1,1) | 1 (2,4) | 2 (1,4) | 1 (2,9) | 10 (2,5) | 76 (3,0) |
| Tuberculosis extrapulmonar | 44 (2,5) | 4 (4,3) | 4 (9,5) * | 8 (5,5) * | 1 (2,9) | 8 (2,0) | 69 (2,8) |
| Tuberculosis pulmonar | 41 (2,3) | 3 (3,2) | 0 | 4 (2,8) | 0 | 12 (3,0) | 60 (2,4) |
| Sarcoma de Kaposi | 37 (2,1) | 1 (1,1) | 0 | 2 (1,4) | 0 | 5 (1,3) | 45 (1,8) |
| Toxoplasmosis cerebral | 23 (1,3) | 2 (2,2) | 1 (2,4) | 2 (1,4) | 0 | 2 (0,5) | 30 (1,2) |
| Síndrome caquéctico por VIH | 21 (1,2) | 2 (2,2) | 0 | 2 (1,4) | 0 | 3 (0,8) | 28 (1,1) |
| Leucoencefalopatía multifocal progresiva | 19 (1,1) | 1 (1,1) | 0 | 0 | 0 | 1 (0,3) | 21 (0,8) |
| Linfoma no hodgkiniano | 15 (0,8) | 0 | 1 (2,4) | 0 | 1 (2,9) | 0 | 17 (0,7) |
| Criptococosis extrapulmonar | 14 (0,8) | 3 (3,2) * | 0 | 0 | 0 | 2 (0,5) | 19 (0,8) |
| Enfermedad por citomegalovirus | 13 (0,7) | 0 | 0 | 0 | 0 | 1 (0,3) | 14 (0,6) |
| Encefalopatía por VIH | 9 (0,5) | 0 | 0 | 0 | 0 | 2 (0,5) | 11 (0,4) |
| Linfoma primario de cerebro | 7 (0,4) | 0 | 0 | 0 | 0 | 3 (0,8) | 10 (0,4) |
| Herpes simple bronquial, pulmonar o esofágico | 6 (0,3) | 1 (1,1) | 0 | 0 | 0 | 0 | 7 (0,3) |
| Complejo Mycobacterium avium o Mycobacterium kansasii | 6 (0,3) | 0 | 0 | 0 | 0 | 0 | 6 (0,2) |
| Neumonía bacteriana recurrente | 5 (0,3) | 0 | 0 | 0 | 0 | 4 (1,0) * | 9 (0,4) |
| Herpes simple mucocutáneo crónico | 4 (0,2) | 0 | 0 | 1 (0,7) | 0 | 0 | 5 (0,2) |
| Criptosporidiasis con diarrea | 3 (0,2) | 0 | 0 | 0 | 0 | 0 | 3 (0,1) |
| Cáncer invasivo de cuello uterino | 2 (0,1) | 0 | 1 (2,4) * | 1 (0,7) | 0 | 0 | 4 (0,2) |
| Mycobacterium de otras especies | 2 (0,1) | 0 | 0 | 0 | 0 | 0 | 2 (0,0) |
| Múltiples infecciones bacterianas recurrentes | 1 (0,1) | 0 | 0 | 0 | 0 | 0 | 1 (0,0) |
| Neumonitis intersticial linfoide | 1 (0,1) | 0 | 0 | 0 | 0 | 0 | 1 (0,0) |
| Histoplasmosis diseminada | 0 | 0 | 0 | 0 | 0 | 4 (1,0) * | 4 (0,2) |
| Isosporidiasis con diarrea | 0 | 0 | 0 | 1 (0,7) * | 0 | 2 (0,5) * | 3 (0,1) |
| Retinitis por citomegalovirus | 0 | 0 | 0 | 0 | 0 | 3 (0,8) * | 3 (0,1) |
| Septicemia por Salmonella | 0 | 0 | 0 | 2 (1,4) * | 0 | 1 (0,3) * | 3 (0,1) |
VIH: virus de la inmunodeficiencia humana.
* Estadísticamente significativo: p<0,05 respecto a España.
Este estudio pone de manifiesto que casi la tercera parte de las 2.507 personas atendidas recientemente en 19 hospitales españoles debido a su infección por VIH fueron extranjeras, provenientes en su mayoría de países de América Latina y el Caribe.
En su conjunto, entre los inmigrantes de la CoRIS hay una mayor proporción de mujeres y son más jóvenes que los españoles, de manera similar a lo descrito para los inmigrantes en comparación con los autóctonos en España13,15,16,17 y en otros países18,19,20,21. Las características epidemiológicas y sociodemográficas de los diferentes grupos reflejan la situación del VIH en sus lugares de origen22 y son diferentes entre los distintos grupos de inmigrantes y en comparación con los casos en españoles; sin embargo, la situación inmunológica al ingreso en la cohorte es similar en todos los casos.
Las personas de América Latina y el Caribe representaron el grupo más numeroso de inmigrantes en la cohorte, lo mismo que entre la población general10. Más de la mitad fueron varones con prácticas homosexuales, principal categoría de transmisión en América Latina22,23, especialmente en los países andinos de donde proviene la mayoría de los inmigrantes latinoamericanos10. El nivel educativo era alto, lo que concuerda con el perfil del inmigrante latinoamericano en España24 y con lo que suele pasar en las epidemias que se concentran en varones homosexuales. Al momento de su entrada en la cohorte los pacientes de América Latina tenían una proporción menor de diagnósticos de sida en comparación con los españoles.
El perfil de los europeos occidentales corresponde también a homosexuales en su mayoría, con un nivel educativo alto y una edad similar a la de los españoles. El número de sujetos provenientes del África subsahariana en la CoRIS fue proporcionalmente mucho mayor de lo que correspondería a su presencia en la población general, en la que sólo representan el 0,5% de la población10. Esto probablemente refleje las altas prevalencias de infección en sus lugares de origen22,25, aunque también puede reflejar la infraestimación del número de africanos subsaharianos en los registros oficiales de población. Más de la mitad de ellos son mujeres jóvenes, de un nivel educativo bajo o muy bajo e infectadas por transmisión heterosexual. Su carga vírica es inferior a la de las personas de otras procedencias, hecho que ha sido descrito en grupos de población africanos en los que son más frecuentes las infecciones por VIH de tipo 2 (VIH-2) o subtipos no B del VIH de tipo 1 (VIH-1)14,21,25,26. Una explicación puede ser la menor sensibilidad de las pruebas de cuantificación de la viremia en estos casos27. No se conoce el subtipo específico de VIH de los miembros de la cohorte, pero se sabe que los pacientes africanos en España tienen una alta prevalencia de subtipos no B y de VIH-214,28. La representación de personas de África del norte en la cohorte fue muy escasa, a pesar de que representan una proporción importante de la inmigración en España10; esto puede deberse a que la prevalencia de infección por VIH en esta región es muy baja22. Su nivel educativo es bajo y la mayoría tiene infecciones adquiridas por transmisión heterosexual diagnosticadas muy recientemente. Los pacientes de Europa del este y Rusia son más jóvenes que los españoles, la tercera parte son UDI o ex-UDI, en muchos casos con un nivel educativo bajo.
Un hallazgo notable del estudio es la diferencia observada en la frecuencia de determinadas infecciones oportunistas entre pacientes españoles e inmigrantes. La coinfección por VHC se observa solamente en el 30% de los pacientes de España, una proporción mucho menor que la encontrada en un estudio transversal de ámbito nacional realizado en 2002, donde esta coinfección estaba presente en el 61% de los pacientes29. Estas diferencias se explican por el descenso de los usuarios de drogas por vía parenteral, que en esta cohorte representaron el 23% de los pacientes, en comparación con el 55% del estudio de González et al29. Como cabría esperar debido a la adquisición mayoritariamente sexual de la infección por VIH, en los pacientes procedentes del África subsahariana, América Latina y el Caribe la prevalencia de coinfección por VHC fue mucho más baja, mientras que pacientes de Europa del este y Rusia, con mayor prevalencia de uso de drogas intravenosas, presentan una elevada frecuencia de coinfección por VHC. La prevalencia de coinfección por el virus de la hepatitis B (VHB) en España es del 5%, cifra similar a la detectada en el estudio transversal de González et al29. En los pacientes procedentes de Europa occidental y el África subsahariana, en los que la transmisión sexual de VIH fue mayoritaria, la prevalencia de VHB fue de más del doble que en los pacientes españoles.
La mayor incidencia de tuberculosis y la prevalencia más elevada de infección tuberculosa encontrada en los pacientes originarios de Europa del este y del África subsahariana tiene particular interés. Durante las pasadas décadas, la pandemia de VIH tuvo una gran repercusión en la incidencia de tuberculosis en España y durante años fue la infección oportunista definitoria de sida más común en España1. Afortunadamente, a partir de 1997 la incidencia de tuberculosis en pacientes con infección por VIH ha disminuido drásticamente30, de manera similar a lo que se observa en la población general. Este estudio subraya la importancia de las medidas de control, incluidas la detección y el tratamiento de la infección tuberculosa latente en los pacientes con infección por VIH, especialmente en aquéllos provenientes de regiones de alta endemia de tuberculosis.
Cabe destacar la importancia de los 4 casos de histoplasmosis diseminada, todos ellos en personas procedentes de América Latina, lo que corrobora la importancia de esta micosis importada, la más frecuente en pacientes con infección por VIH y de la que se han comunicado más de 35 casos al Registro Nacional de Sida en los últimos años31.
Los hallazgos de este estudio son consistentes con lo descrito por otros autores en España1,12,13,14,15,16,32 y con los resultados del sistema de información poblacional sobre infección por VIH disponible en 8 comunidades autónomas3, lo que avala la validez externa de este estudio. En relación con otros países europeos, los resultados del presente estudio coinciden en las características de sexo, edad y categoría de transmisión de los inmigrantes en relación con los casos autóctonos18,19,20,21. Sin embargo, España es el único país europeo en el que la mayor proporción de inmigrantes (entre la población con VIH) proviene de América Latina11,12,13,14,15, ya que en el resto de los países europeos la mayoría de los casos en extranjeros corresponde a pacientes africanos18,19,20,33,34.
Dentro de las limitaciones del presente estudio cabe destacar que sus datos no son necesariamente representativos de la población total de personas con VIH en España, ya que se limita a estudiar casos que están en seguimiento hospitalario en las zonas geográficas representadas, lo que excluye a los pacientes seguidos en forma ambulatoria y en el resto de España.
En resumen, casi la tercera parte de las personas con infección por VIH atendidas recientemente en una red de hospitales españoles son extranjeros, procedentes principalmente de América Latina y del África subsahariana. Este es un fenómeno relativamente nuevo en España, donde la epidemia de VIH había estado concentrada fundamentalmente en usuarios de drogas españoles. Estos pacientes presentan algunas peculiaridades y diferencias en relación con los nacidos en España. Este estudio es una primera aproximación al conocimiento del comportamiento de la infección por VIH en personas de orígenes diversos residentes en España y plantea interrogantes sobre otros aspectos del tema que deben abordarse en futuros estudios, como la existencia o no de barreras de acceso al sistema sanitario o al tratamiento antirretrovírico, la supervivencia o la caracterización virológica de los virus circulantes.
Agradecimientos
Este trabajo no hubiera sido posible sin la colaboración de todos los pacientes, médicos, enfermeras y gestores de datos que han participado en este estudio.
Financiación: la cohorte RIS (CoRIS) cuenta con financiación del Instituto de Salud Carlos III a través de la Red Temática de Investigación Cooperativa en Sida (RIS C03/173). El Dr. José M Miró ha recibido financiación del Institut d’Investigacions Biomèdiques August Pi i Sunyer (IDIBAPS) y de la Conselleria de salut de la Generalitat de Catalunya, Barcelona.
Congresos en los que se han presentado estos resultados:
Personas de país de origen diferente a España en la cohorte RIS de adultos con infección por VIH (CoRIS). Características y distribución por categoría de transmisión. XXIV Reunión Científica de la Sociedad Española de Epidemiología (SEE), Logroño, Octubre de 2006.
Acceso universal al tratamiento antirretroviral para pacientes con infección por VIH: equidad en función del lugar de origen en los pacientes de la cohorte CoRIS. XXV Reunión científica de la Sociedad Española de Epidemiología (SEE), Córdoba, Octubre de 2007.
HIV infection in immigrants in Spain: The CoRIS cohort. Second Conference of Migrant Health in Europe, Malmö, Suecia, Mayo de 2008.
Comité científico: Juan Berenguer, Julia del Amo, Federico García, Félix Gutiérrez, Pablo Labarga, Santiago Moreno, María Ángeles Muñoz.
Trabajo de campo, manejo de datos y análisis estadístico: Ana María Caro-Murillo, Paz Sobrino, Mónica Trastoy.
BioBanco: María Ángeles Muñoz, Milagros González Rivera, Pilar Martínez.
HospitalesHospital de Bellvitge (Hospitalet de Llobregat): Daniel Podzamczer, Elena Ferrer, María Saumoy, Montserrat Olmo, Concepción Faz Méndez, Antonia Vila, Patricia Barragán, Carmen Peña, María del Carmen Cabellos, Ferrán Bolao, Pochita Sánchez.
Hospital Universitario de Canarias (Santa Cruz de Tenerife): Juan Luis Gómez Sirvent, Patricia Rodríguez, María Remedios Alemán Valls, María del Mar Alonso Socas, Ana María López Lirola, María Inmaculada Hernández Hernández, Carlos Hernández Calzadilla.
Hospital Carlos III (Madrid): Vicente Soriano, Pablo Labarga, Pablo Barreiro, Carol Castañares, Pablo Rivas, Andrés Ruiz, Francisco Blanco, Pilar García, Mercedes de Diego.
Hospital Clinic (Barcelona): José María Miró, José Fernando García, Fernando Agüero, María López-Dieguez, Christian Manzardo, Laura Zamora, Cristina Gil, José Luis Blanco, Felipe García-Alcaide, Esteban Martínez, Josep Mallolas, José María Gatell.
Hospital Doce de Octubre (Madrid): Rafael Rubio, Federico Pulido, Víctor Moreno Cuerda, Concepción Cepeda, Rafael Hervás, Jara Llenas, Asunción Hernando, Silvana Fiorante, Diego Maseda, Natalia Ortiz, José Ramón Costa.
Hospital Donostia (San Sebastián): José Antonio Iribarren, Julio Arrizabalaga, María José Aramburu, Xabier Camino, Francisco Rodríguez-Arrondo, Miguel Ángel von Wichmann, Lidia Pascual Tomé, Miguel Ángel Goenaga.
Hospital General Universitario de Elche (Elche): Félix Gutiérrez, Mar Masiá, José Manuel Ramos, Sergio Padilla, Victoria Sánchez-Hellín, Enrique Bernal, Clara Escolano, Fernando Montolio, Yolanda Peral.
Hospital Germans Trías i Pujol (Badalona): Bonaventura Clotet, Cristina Tural, Lidia Ruiz, Cristina Miranda.
Hospital Gregorio Marañón (Madrid): Juan Berenguer, Juan Carlos López Bernaldo de Quirós, Pilar Miralles, Jaime Cosín Ochaíta, Matilde Sánchez Conde, Isabel Gutiérrez Cuellar, Margarita Ramírez Schacke, Belén Padilla Ortega.
Hospital Universitari de Tarragona Joan XXIII (Tarragona): Francesc Vidal, Marta Sanjuan, Joaquín Peraire, Sergio Veloso, Consuelo Viladés, Miguel López-Dupla, Montserrat Olona.
Hospital La Fe (Valencia): José López Aldeguer, Marino Blanes Juliá, José Lacruz Rodrigo, Miguel Salavert, Marta Montero, Sandra Cuéllar.
Hospital de la Princesa (Madrid): Ignacio de los Santos, Jesús Sanz Sanz, Johana Rodríguez.
Hospital San Pedro (Logroño): José Antonio Oteo, José Ramón Blanco, Valvanera Ibarra, Luis Metola, Mercedes Sanz, Laura Pérez-Martínez.
Hospital de Navarra (Pamplona): Julio Sola, Javier Uriz, Jesús Castiello, Jesús Reparaz, María Jesús Arriaza, Carmen Irigoyen.
Hospital Parc Taulí (Sabadell): Ferrán Segura, María José Amengual, Eva Penelo, Gemma Navarro, Montserrat Sala, Manuel Cervantes, Valentín Pineda.
Hospital Ramón y Cajal (Madrid): Santiago Moreno, Antonio Antela, José Luis Casado, Fernando Dronda, Ana Moreno, María Jesús Pérez Elías, Dolores López, Carolina Gutiérrez, Beatriz Hernández, María Pumares, Paloma Martí.
Hospital San Cecilio (Granada): Federico García García, José Hernández Quero, Alejandro Peña Monje, Leopoldo Muñoz Medina, Jorge Parra Ruiz.
Hospital Son Dureta (Palma de Mallorca): Melchor Riera, Javier Murillas.
Hospital Universitario Virgen del Rocío (Sevilla): Pompeyo Viciana, Manuel Leal, Luis Fernando López-Cortés, Mónica Trastoy, Rosario Mata Alcázar-Caballero.