En una unidad de cuidados intensivos (UCI), se llevó a cabo una investigación-acción participativa (IAP), cuyo objetivo general era promover el cambio de práctica clínica para mejorar los cuidados ofertados a los familiares del paciente crítico. Como resultado de este proceso se implantaron cuatro iniciativas de cambio. Además, uno de los objetivos específicos era explorar cómo el contexto de esta unidad limitaba y facilitaba el cambio. Este artículo presenta los hallazgos derivados de este objetivo.
Material y métodosMetodología cualitativa.
DiseñoIAP.
Técnicas de recogida de datos11 grupos de discusión con profesionales, 5 entrevistas en profundidad a profesionales, diarios de campo de los participantes y diario de campo de la investigadora principal. Participaron 11 profesionales en los grupos de discusión (cada uno trasmitía las aportaciones de 3-5 compañeros), 5 profesionales en las entrevistas, 11 profesionales llevaron a cabo diario de campo. Se realizó análisis de contenido.
ResultadosLos aspectos que limitan el cambio son: 1) no reconocer la legitimidad de la evidencia científica acerca de los familiares del paciente crítico; 2) relaciones de poder desequilibradas en el equipo multidisciplinar; 3) falta de participación de las enfermeras en los flujos de información; 4) organización del tiempo y del espacio de la unidad. Los que lo facilitan: 1) el compromiso individual y el compromiso compartido; 2) el liderazgo en lo cotidiano; 3) el proceso reflexivo.
ConclusionesUn proceso de IAP puede conducir el cambio en la práctica clínica, aunque este es complejo y requiere de una alta inversión de energía personal. Los factores contextuales que lo limitan están integrados en la estructura de la unidad, mientras que los facilitadores son coyunturales y dependen de personas individuales. En este sentido, los profesionales a pie de cama tienen capacidad para introducir cambios en su contexto.
Participatory action research (PAR) was conducted in an intensive care unit (UCI), with the general purpose of fostering change in clinical practice so as to improve the care offered to families of critically ill patients. As a result of this process, four change-related initiatives were introduced. One specific additional objective was to explore how the unit's background context limited or facilitated change. This paper presents findings based on this objective.
Materials and methodsQualitative methodology.
DesignParticipatory-action research (PAR).
Data gathering techniques11 discussion groups incorporating professionals, 5 in-depth interviews with professionals, field diaries kept by the participants, and field diary kept by the lead researcher. Eleven professionals took part in the discussion groups (each one conveyed information made known to them by 3-5 colleagues), 5 professionals were involved in the interviews, and 11 professionals filled in a field diary. A content analysis was performed.
ResultsFactors limiting change included: 1) Not acknowledging the legitimacy of scientific evidence regarding the families of critically ill patients; 2) Imbalanced power relationships among the members of multi-disciplinary teams; 3) Nurses’ lack of involvement in information flow; 4) The organization of time and physical space in the unit. Factors facilitating change: 1) A sense of individual and shared commitment; 2) Leadership in day-to-day matters; 3) A process based on reflection.
ConclusionsA process of participatory action research can lead to change in clinical practice, although this is complex and requires substantial input in terms of personal energy. Contextual factors limiting this change are related to the actual structure of the unit, while factors facilitating it are circumstantial ones and are dependent upon individual people. In this sense, professionals working at the bedside are capable of introducing changes to the context in which they work.
Las Unidades de Cuidados Intensivos (UCI) se enmarcan en un contexto complejo y en constante avance. Se caracterizan por ser servicios cerrados, en los que un equipo multidisciplinar brinda cuidados altamente especializados a los pacientes críticos. La gravedad del paciente, la aplicación de nuevas tecnologías y la complejidad de los tratamientos, hace que el esfuerzo asistencial se centre en el proceso patológico del paciente y quede, en un segundo plano, la atención a los familiares1,2.
El ingreso en una UCI conlleva la interrupción espacio-temporal de las relaciones familiares y un cambio de rol en el seno de la familia. La rigurosidad y estructura de estas unidades propicia un déficit emocional y comunicativo. El familiar del paciente crítico se encuentra en una situación que sobrepasa su capacidad de afrontamiento3,4 y precisa cuidados de los profesionales de la salud.
Existe una gran cantidad de literatura científica que avala la prestación de dichos cuidados y que describe las necesidades de los familiares del paciente crítico5–9, que muestra la contribución positiva de la presencia de los familiares al proceso del paciente crítico10,11 y que propone intervenciones dirigidas a mejorar la experiencia de los familiares, como por ejemplo, hacerles partícipes de los cuidados al paciente crítico12,13. Sin embargo, a pesar de que las intervenciones que se proponen son sencillas y de fácil aplicación, los resultados de la evidencia no se trasladan a la práctica diaria.
Este traslado de la evidencia científica a la práctica diaria es un tema no resuelto, en el que hay gran interés a nivel internacional (Canadian Institutes of Health Research: About knowledge translation. http://www.cihr-irsc.gc.ca/) y es uno de los focos de interés en investigación en salud en Europa14. Además, se apunta a que, en estos entornos complejos, como son los sistemas de salud, es difícil generar transformación en la práctica clínica. Las enfermeras tienen dificultades para la transformación de sus entornos. Dos de los factores más relevantes son: las relaciones jerárquicas en el seno de los equipos y las dificultades para acceder y utilizar la evidencia científica15–18.
Acorde con estas ideas y a la búsqueda de soluciones imaginativas que aborden esta problemática, este trabajo presenta parte de los resultados de un proyecto de investigación-acción participativa (IAP) el cual, a su vez, se enmarca en una línea de investigación que explora el cambio de práctica clínica y la transferencia de resultados de investigación al entorno clínico a través de metodologías participativas. La pregunta general de investigación del proyecto era ¿cómo generar cambios en una UCI para mejorar la atención a los familiares del paciente crítico? Parte de los resultados de este proyecto ya han sido expuestos en anteriores congresos de la Sociedad Española de Enfermería Intensiva y Unidades Coronarias (Valencia 2008, Valladolid 2009 y Málaga 2010), en el In Sickness and in Health Conference (Victoria, Vancouver 2009) y publicados en la revista Enfermería Intensiva19–21. En esta ocasión, presentamos resultados referidos al objetivo específico explorar cómo el contexto de la UCI influye en los procesos de cambio.
En esta línea, argumentamos que los factores de la falta de atención a los familiares del paciente crítico se relacionan más con el contexto de la unidad, con aspectos sociales y culturales que con la falta de evidencia científica. Los autores sostenemos que, conocer estos factores facilitadores y limitadores del cambio puede ser útil para otros entornos clínicos que deseen iniciar procesos similares de cambio de práctica clínica. Este conocimiento puede ayudar a diseñar procesos adaptados a cada contexto particular.
Material y métodosPara la totalidad del proyecto se utilizó metodología cualitativa, con un diseño de investigación-acción participativa (IAP). Este diseño se reconoce como una metodología adecuada para la intervención y evaluación de servicios de salud22–24 y ha sido utilizada en diferentes proyectos para el cambio de práctica clínica, tanto en el contexto nacional español como en el contexto internacional25–28.
El proceso estuvo guiado por la teoría crítica29,30 y por el enfoque de varios autores. En primer lugar, resultaron útiles las ideas acerca del cambio social de Paulo Freire31–33, el cual indica que la reflexión sobre la práctica es una manera de crear conciencia crítica sobre la misma y de traer al plano de la percepción a aquellos agentes y tensiones que le dan forma. En segundo lugar, Kemmis y McTaggart34,35, elaboran un modelo concreto de transformación de la realidad, que sugiere que sucesivos ciclos de reflexión y acción facilitan el cambio. Se trata de una dinámica ya utilizada con éxito en la UCI del Hospital Sant Pau i Santa Creu (Barcelona) en un trabajo análogo al que presentamos aquí26. En tercer lugar, otro de los pilares teóricos lo constituye la afirmación de que los procesos sociales complejos pueden estudiarse al introducir cambios en ellos y observar sus efectos36. En este sentido, la IAP genera una posición epistemológica privilegiada, que permite implantar el cambio a la vez que se estudia dicha transformación37; por ejemplo, los factores facilitadores y limitadores del cambio. Por tanto, permite obtener conocimiento sobre el cambio social, que después pueda ser adaptado por otros investigadores a otros contextos.
La IAP, basada en los ciclos de reflexión-acción de Kemmis y McTaggart34,35, se estructuró en cinco fases:
- 1)
Diagnóstico de la situación de los cuidados a los familiares del paciente crítico: esta fase se caracteriza por procesos de reflexión individual y colectiva en forma de tres reuniones de grupo de discusión, de diálogo entre los participantes y de reflexividad individual a través de un diario de campo. A lo largo de esta fase se consensúa un documento acerca de la situación de los cuidados a los familiares en la unidad y se establece que se trata de un punto de partida desfavorable al cambio.
- 2)
Selección de las propuestas de cambio: se caracteriza por procesos de reflexión colectiva. A lo largo de tres grupos de discusión se consensúan las cuatro iniciativas de cambio. Estas fueron: diseño de un plan de formación para los profesionales acerca de manejo de procesos de duelo y habilidades sociales, diseño de un póster informativo para familiares ubicado en la sala de espera, edición de una Guía de Atención a los Familiares del Paciente Crítico y ampliación de los horarios de visita.
- 3)
Diseño de las propuestas de cambio: esta fase se caracteriza por procesos de diálogo con el contexto de la unidad. Los 60 participantes se agrupan en 4 equipos de trabajo que desarrollan cada una de las iniciativas. Cada equipo se reúne un mínimo de tres veces.
- 4)
Implantación de las propuestas: fase caracterizada por diálogo con el contexto y acción. Cada uno de los equipos busca las alianzas y las estrategias para llevar a cabo cada una de las iniciativas, identificando a las personas que ostentan la capacidad de decisión.
- 5)
Evaluación del proceso y de su impacto en la unidad: fase caracterizada por la reflexión individual y colectiva sobre los cambios. Se lleva a cabo una evaluación al cabo de 3 meses y al cabo de 1 año, a través de 2 grupos de discusión y de 5 entrevistas en profundidad.
La investigación se llevó a cabo entre junio de 2006 y octubre de 2009 en una unidad de cuidados intensivos (UCI) de un hospital de tercer nivel de Baleares. Esta unidad contaba con 30 camas, atendía a 1.300 pacientes al año y estaba integrada por 205 profesionales de la salud. Los participantes en el proyecto fueron 60 profesionales, eminentemente enfermeras y auxiliares de enfermería y, en menor medida, celadores, médicos y trabajadores sociales.
El muestreo fue intencional38,39, concebido como un proceso inclusivo que pretendía conseguir la participación de cualquier profesional de la unidad que tuviera interés en el tema. La estrategia de reclutamiento buscó la máxima representatividad publicitando el proyecto a través de diferentes sesiones clínicas, carteles informativos y a través de estrategias de «bola de nieve» con informantes clave39. Además, teniendo en cuenta las características de carga familiar y limitación de tiempo que podían tener los potenciales participantes, se ofertaron dos grados de implicación, con el objetivo de que, personas inicialmente interesadas pero con dificultades para asumir un compromiso, pudieran participar. A quiénes asumieron mayor grado de participación le llamamos «representantes», que eran los miembros de los grupos de discusión. A quiénes asumieron menor grado de compromiso les llamamos «participantes» y su tarea consistía en trasladar sus reflexiones a un representante.
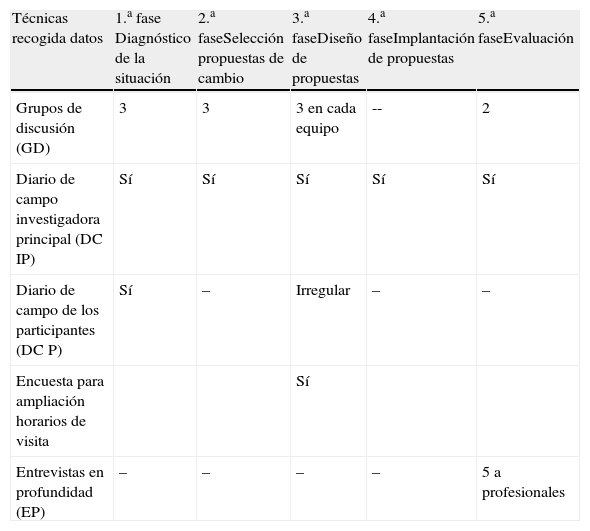
A fin de captar la complejidad del fenómeno estudiado, se utilizaron diversas técnicas cualitativas para generar información29,40. Consultar la tabla 1 para conocer cuáles fueron y su distribución en las diferentes fases del proyecto.
Técnicas de recogida de datos
| Técnicas recogida datos | 1.a fase Diagnóstico de la situación | 2.a faseSelección propuestas de cambio | 3.a faseDiseño de propuestas | 4.a faseImplantación de propuestas | 5.a faseEvaluación |
| Grupos de discusión (GD) | 3 | 3 | 3 en cada equipo | -- | 2 |
| Diario de campo investigadora principal (DC IP) | Sí | Sí | Sí | Sí | Sí |
| Diario de campo de los participantes (DC P) | Sí | – | Irregular | – | – |
| Encuesta para ampliación horarios de visita | Sí | ||||
| Entrevistas en profundidad (EP) | – | – | – | – | 5 a profesionales |
Con respecto a los grupos de discusión41,42 siempre estuvieron integrados por las mismas 11 personas (que voluntariamente quisieron asumir un mayor grado de compromiso) y moderados por la investigadora principal. Las opiniones expresadas en él eran las de la totalidad de los participantes, dado que cada uno de los miembros del grupo de discusión gestionaba a un pequeño grupo de compañeros (participación con menor grado de compromiso) y trasladaba sus aportaciones a cada reunión. Con respecto a los diarios de campo, el de la investigadora principal se utilizó para plasmar su reflexividad y contextualizar las decisiones que tomaba acerca del proceso43 y el de los participantes se utilizó tanto para captar los fenómenos fuera del alcance del investigador como para fomentar la reflexión de sus autoras sobre los cuidados a los familiares del paciente crítico43–45. Con respecto a las entrevistas en profundidad, se utilizaron como complemento a los datos emergidos en los grupos de discusión llevados a cabo en la fase de evaluación. En ese momento, los grupos de discusión eran insuficientes para caracterizar la experiencia del cambio y fue necesario establecer una recogida de datos de carácter más individual46.
Para el análisis de los datos se han utilizado los ejes de análisis de la IAP, que son el análisis del proceso y del contexto. Para este trabajo, que quiere dar respuesta al objetivo conocer los factores presentes en el contexto de la unidad que facilitan y limitan el cambio, hemos llevado a cabo un análisis de contenido47, agrupando los temas emergentes en categorías y códigos, rastreando cuáles eran las características del contexto y de los actores sociales que podían condicionar el cambio.
La validez del estudio se asienta sobre varios procesos. En primer lugar, la reflexión y diálogo conjunto y continuo entre investigadores y participantes y entre el saber más especializado de los investigadores y el más aplicado y contextual de los participantes y representantes32,33. En segundo lugar, la triangulación de fuentes, contrastando los hallazgos con los de otros trabajos, buscando las similitudes y novedades con el cuerpo de conocimientos ya existente29. Por último, también se han producido algunos criterios de validez específicos de la IAP como son: sentimientos de desarrollo de los participantes, aumento del entendimiento de las condiciones en las que ejecutan su práctica, evidencias de progresión hacia el cambio, adherencia de los participantes al proyecto u organización de la subjetividad, de forma que sentimientos de desesperanza no bloqueen las posibilidades de cambio35.
Este proyecto tiene la conformidad de la Comisión de Investigación del hospital en el que se ha llevado a cabo y del Comité Ètic d’Investigació Clínica de les Illes Balears (CEIC-IB). Se aseguró que se preservaría el anonimato de los participantes en todos los documentos del mismo, aunque se les advirtió de que, debido al carácter abierto del proceso, sería imposible que el resto de compañeros de la unidad no conocieran su implicación en el proyecto. Finalmente, se especificó que todas las grabaciones serían eliminadas a la finalización de la investigación.
ResultadosEn la UCI estudiada operan diferentes factores que actúan como limitadores y como facilitadores del cambio. Las categorías que describen los factores limitadores del cambio son: falta de reconocimiento de la legitimidad de la evidencia científica acerca de los familiares del paciente crítico, existencia de relaciones de poder desequilibradas en el equipo multidisciplinar, falta de participación de las enfermeras en algunos flujos de información, y organización de la unidad. Las categorías que describen los factores facilitadores del cambio son: el compromiso individual y el compromiso compartido, el liderazgo en lo cotidiano y el proceso reflexivo.
Factores limitadores del cambioFalta de reconocimiento de la legitimidad de la evidencia científica acerca de los familiares del paciente crítico
Esta categoría aglutina los discursos y los silencios que muestran que ninguna de las categorías profesionales que trabaja en la unidad (a excepción de algunos profesionales aislados) utiliza de manera consciente conocimientos científicos para aceptar o rechazar el cambio propuesto.
Por una parte, los profesionales otorgan legitimidad a la experiencia como eje para tomar decisiones, a la vez que en su discurso hay un silencio en el uso de la evidencia para el cuidado al familiar. De hecho, por ejemplo, en el caso de las visitas de los niños a la UCI, argumentan en base a sus creencias, y no se plantean la necesidad de acudir a la evidencia para tomar decisiones.
P3: Yo creo que sigue siendo impactante para un niño ver a su madre intubada, por ejemplo.
P2: Yo creo que depende del niño ¿eh? Porque a partir de cierta edad ya lo pueden entender
P1: Claro, pero es que todo esto no puedes generalizarlo. Tienes que estudiarlo un poquito, tienes que ver a la familia cómo es [..]
P3: Yo pienso que tiene que ser contraproducente. Aunque ese niño no lo diga o no lo demuestre-
P2: (solapamiento) ¿Pero por qué tiene que ser contraproducente?
P4: Depende, depende.
P1: Yo creo que depende del niño ¿eh?
P2: Y de la familia, también. (GD5)
En todo el proceso es visible que los acuerdos, acerca de los cambios que se van a introducir, pivotan en torno al consenso y las alianzas y no en torno a las recomendaciones de la evidencia. El objetivo es evitar conflictos.
P4: […] Por un lado ha habido quien me ha comentado que la modificación sea mínima para que el personal pueda adaptarse lentamente y si ven que, más o menos, responde positivamente pues plantear otros…una apertura mayor ¿no? […] Y después por otra parte… pues a lo mejor un poquito más abierto, de ampliar bastante más los horarios…más o menos también iba bien ¿no? Lo que pasa es que…el problema que nos encontramos en esta situación de ampliar más los horarios era que la gente, a lo mejor, era un poco más reticente. Y cuando hablo de gente me refiero a gente trabajadores. […] Entonces, yo, viendo estas dos líneas un poquito, pues me he ido por en medio. Mi opinión sería, a lo mejor, sobre todo en la parte de coronarias, abrir a lo mejor de dos a tres horas, pero solo por las tardes. Y la parte de allá, en función de las necesidades, el problema es que eso es arbitrario ¿no?, pero bueno, abrir una horita un poquito más e ir viendo [..] (GDH2)
Así, las intervenciones que se implementan, aunque innovan con respecto a la situación previa, también reproducen el status quo. De este modo, los participantes en el proyecto imaginan unas intervenciones trasgresoras, que luego deben adaptar y convertirlas en más restrictivas de lo deseado y de lo que la evidencia señala como óptimo. El objetivo final es conseguir la implantación de algún tipo de cambio.
Existencia de relaciones de poder desequilibradas en el equipo multidisciplinarEsta categoría recoge los discursos que indican que dentro del equipo se establecen posiciones de poder que determinan que unos profesionales pueden pautar y restringir la actuación de otros. Las relaciones de poder provocan relaciones asimétricas entre los diferentes miembros del equipo y, en este caso, se establece una clara hegemonía del médico sobre todos los demás componentes.
Las decisiones tomadas por los que ostentan más poder prevalecen sobre aquellas tomadas por categorías laborales consideradas inferiores.
P1: Pero, a la hora de cambiar la normativa de régimen de visitas dentro de la UCI, tiene que pasar por el jefe de servicio sí o sí, vamos. (GDH1)
El colectivo de enfermería tiene iniciativa y reconoce sus derechos y responsabilidades ante la toma de decisiones; pero para llevarlas a cabo deben estar justificándose continuamente. La enfermera juega un papel subalterno.
R: […] A ver, si yo quiero que entre esta familia, me lo tengo que ganar. Me tengo que ganar el respeto de los médicos. Y tengo que ir con unas pautas muy claras. Decir que el enfermo está así y así y creo que le haría falta esto y esto. (EP1)
Los profesionales de enfermería mantienen actitudes ambivalentes con respecto a las relaciones de equipo. Hay quiénes están dispuestos a negociar y trabajar conjuntamente con el equipo médico para consensuar estrategias que beneficien al paciente y su entorno pero existe falta de interés e interacción por parte del médico. Por otro lado, hay quiénes ante la posibilidad de conflicto, se inhiben de esta interacción.
P1: Claro. Incluso se puede…igual es una utopía ¿vale? Pero informar a la vez [se refiere a que médico y enfermera informan a los familiares juntos], en el sentido de que a lo mejor los familiares preguntan algo de higiene o alguna movida que los médicos en ese momento no les puede responder y la enfermera está ahí para apoyar porque, quieras o no, también son funciones diferentes. Yo creo que se enriquecería la información […] (GDH2)
R: […] lo de la figura del médico sigue siendo importante, entonces, si puede haber conflicto ni se lo plantean ¿no? No se atreven a plantearlo, sobre todo los más inseguros o quiénes no están afianzados en la unidad (EP2)
Refleja cómo los profesionales de enfermería no están incluidos en círculos de información decisoria.
El equipo multidisciplinar no establece espacios de comunicación conjunta, como por ejemplo, el pase de visita matutino para intercambiar información sobre el paciente.
P1: … Es como lo del pase de visita en trauma, que no se hace. Es que es una de las cosas que ha salido, además, es que ha salido en todas partes. Pues es que hay que sentarse y decir: oye, esto…es que esto es una necesidad que tiene todo el mundo. Daros cuenta lo importante que es para nosotros el estar en la información… ¿vamos a llegar a un acuerdo? ¿a qué hora queréis informar? (GDH2)
En consecuencia, las enfermeras desconocen qué información proporciona el médico a la familia, incluso en ocasiones esta última tiene más datos acerca del paciente que ellas mismas.
R: Hay veces que los familiares saben que le tienen que hacer un TAC y…tu ¿qué le dices?, no sabes si el médico se lo quiere contar o no, porque quizás esté esperando otras pruebas…y eso, que muchas veces no sabes qué decirles, no porque no quieras, sino porque no sabes.(GD1)
Ello genera inseguridad y supone una barrera para implantar cualquier cambio. Ante la duda la enfermera inhibe el contacto y una parte de este colectivo profesional prefiere mantener el actual estado de las cosas.
R:(..)Entonces a mí lo que me cuesta es cuando algo desconozco no sé hasta qué puedo contar, entonces es cuando… me evado. Y, o no me evado…intento torear.(GD1)
Las narrativas de los participantes y representantes de este estudio confirman que la forma de concebir el espacio y la organización de las rutinas dentro de estas unidades, sitúan a los familiares fuera de ella y son por tanto factores limitantes para un cambio hacia una mayor presencia de las familias.
Los familiares no disponen de un espacio propio. La distribución abierta de la unidad es percibida como una importante barrera ya que la presencia de los familiares en la unidad atenta contra la intimidad de otros pacientes.
P1: [se refiere a las ventajas de las unidades con estructura de habitaciones individuales] E incluso, al personal, se interfiere menos, porque tú estás en coronarias y dices que el familiar está allí [dentro de la habitación], no te estorba, porque no te estorba, vamos. Porque…vamos, todos nos entendemos. Porque no te apetece, nosotros trabajamos de una forma muy relajada y muy distendida contándote lo que has hecho el fin de semana y lo que tal, tal, tal y es así. Es la realidad. Y si tienes cuatro familiares allí, pues…pues ya no puedes ¿no? y entonces son muchas horas que se pasan en el turno […] (GDH1)
Los profesionales se consideran «propietarios» del espacio donde trabajan. La unidad de trabajo no se concibe como un espacio compartido entre profesionales y usuarios, se establecen estrategias para mantener su control.
Los familiares del paciente de la habitación 3 llegan a las 19h, (El horario de apertura es a las 18h), los horarios están para respetarlos. (LI)
El familiar ha pasado, ni ha preguntado si podía pasar y se ha puesto a hablar tranquilamente con el paciente. Esto es una UCI, no un hotel. (LI)
El cambio de las rutinas y la presencia de los familiares entorpecen la provisión de cuidados de salud. La funcionalidad de la misma es muy mecanizada y nos hemos habituado a ello, a trabajar sin «espectadores».
R: Más incómodo igual sí. Yo es que, sinceramente, como llevas tanto tiempo trabajando sin familia, pues la familia más me estorba a mí, que aportarme, ¿sabes? Pero piensas que al enfermo también le va bien. Pero siempre estorba un poco [se refiere al familiar]. (EP2)
R: Que igual. Que poco a poco nos vamos acostumbrando a hacer las cosas con las familias allí. Yo por lo menos, me parece que no hay tanta obsesión de…
E: Que aquella barrera que teníamos al principio de la falta de costumbre, en cierto modo sigue estando, pero más atenuada-
R: (interrumpe) Yo creo que sí, que ya no, por lo menos yo no veo que afecte tanto. (EP3)
A pesar de los factores que dificultan el cambio, este se ha producido de manera parcial y persiste en el tiempo. Esto es posible porque existen factores facilitadores para ello. Estos factores son: el compromiso individual y el compromiso compartido, el liderazgo en lo cotidiano y el proceso reflexivo.
El compromiso individual y el compromiso compartidoEl compromiso individual es la existencia de unas creencias, actitudes y de un posicionamiento individual en favor del cuidado a los familiares, que poseen algunos profesionales que trabajan en la UCI. Este fenómeno no se presenta por igual en todos los profesionales, sino que especialmente se manifiesta entre aquellos que han estado ligados al proyecto de la IAP como representantes, participantes o co-investigadores.
El factor fundamental de este compromiso es la concienciación o el reconocimiento de las necesidades de los familiares de los pacientes. Algunos profesionales indican que, previamente al desarrollo de este proyecto ya tenían actitudes preactivas hacia los familiares y que con la IAP se han visto reforzadas, mientras que otros refieren que se les despierta un compromiso que tenían dormido y comienzan a percibir las necesidades de los familiares como algo propio de su quehacer diario. Otros caen súbitamente en la cuenta de que los familiares precisan cuidados profesionales.
R: he sido Doña Sonajero, daba un botecito lleno de tapones rojos, para que hagan así [imita el gesto de sacudir algo con la mano] y te llamen [se refiere a los pacientes]. Y antes se lo daba a principio de turno y se lo quitaba cuando me iba, porque no quería que nadie dijese… y ahora me da igual […]. Y yo creo que en ese sentido hay más gente que le ha pasado eso. Nos sentimos con más confianza para defender la posición ¿no? Y a mí me ha pasado frente a los médicos. (EP3)
[…] A nivel personal se me ha abierto un campo que yo, a lo mejor, tenía dormido, me preocupo más de las familias. Es decir, cuento con ellas, intento escucharlas más. (EP1)
Esta concienciación provoca un cambio de actitud de los profesionales hacia los familiares. Los participantes indican que existe un mayor grado de empatía colectiva que se manifiesta con una mayor predisposición a la hora de resolver las necesidades de los familiares.
R: Por ejemplo, antes cuando ingresaba un paciente, hacías todo lo que tenías que hacer y después, cuando el médico te decía «ya he informado a los familiares» entonces el familiar entraba. Ahora, cuando ingresan al paciente, cuando más o menos ya lo tienes arreglado, eres tú la que le dices al médico «oye, ¿pueden entrar los familiares?» o «oye, los familiares están fuera esperando». Te adelantas, eres tú la que te adelantas, «oye, que ya han pasado tres cuartos de hora» […] Hay como una predisposición de que los tienes en cuenta, que sabes que están allí. Y antes se te olvidaba un poco más. Esto yo lo percibo, que se tienen más en cuenta. (EP2)
El compromiso compartido se refiere a que existen algunos profesionales que comparten unas actitudes semejantes con respecto al cuidado de los familiares. El conocimiento de que existan personas con las mismas inquietudes hace que se refuerce el compromiso. Cuando en un mismo turno coinciden profesionales con sensibilidades similares es el equipo en pleno el que favorece las acciones transgresoras de flexibilización de la norma, provocando altos grados de satisfacción entre los participantes. Existe la percepción de la mejora del trabajo en equipo, y esto repercute en la calidad de los cuidados que reciben los familiares y así lo manifiestan:
R: bueno, para mí, darme cuenta de que gente que no pensabas que se preocupara en absoluto del tema de los familiares de repente pusiera de manifiesto sus inquietudes (…) el hecho de empezar a hablar de ello dio pie a hablar, no solo en los grupos de discusión, sino fuera incluso. Quizás la gente se ha sentido con más libertad de hablar del tema y de ser más sensible… y eso, que tú puedas defender esa posición. Que antes pensabas que era algo personal. (GD7)
Sin embargo, al no coincidir en un mismo turno personas con criterios semejantes pueden surgir conflictos derivados de las discrepancias con la implantación del nuevo protocolo:
«nos enfrentamos más, porque mi valoración no es la misma que la tuya y todo es válido ¿sabes? Hay más enfrentamientos. Cuando hay más cosas para hacer hay más maneras diferentes de pensar…….Y por eso sí que hay más enfrentamientos» (GD7)
Una parte importante de los participantes y los representantes han ejercido como agentes de cambio en el día a día, desde sus relaciones con los compañeros, a la gestión de sus grupos de participantes, hasta su cambio individual de la práctica clínica hacia los familiares.
Reconocen que han adquirido capacidades para argumentar sus posturas a favor de una mayor presencia de los familiares en la unidad y las utilizan para defender los cambios propuestos frente a quienes tienen posturas en contra.
Estos profesionales son respetados por otros estamentos (médicos). Con su iniciativa y actitud han conseguido, de manera inconsciente, ejercer de líderes informales en la unidad y que otros profesionales les imiten, «contagiándoles» con sus cambios, extendiéndolos a otros miembros y fomentando el trabajo en equipo y la cooperación.
R: […] Y sobre todo cuando está ella [se refiere a una compañera enfermera], pues se pasa visita [se refiere a reunión entre médicos y enfermeras para comentar la evolución y plan de los pacientes]. Ella viene y dice «qué, ¿Qué no se pasa visita?» A veces digo, «voy a hacer de ella», sobre todo cuando ella no está. Y no funciona. Siempre hay excusas. (EP1)
R: […] Nosotros abrimos más a las familias [se trata de una unidad en la que no se había propuesto la ampliación de horarios]. Los celadores veo que se han abierto más a hacerlo […] Es que es verdad, no solo yo, otras enfermeras y auxiliares, pues se han implicado más, han intentado dialogar con las familias […] y no porque lo hayamos hablado, sino porque lo han visto hacer. (EP1)
Esta categoría se refiere a los discursos que muestran cómo el proceso colectivo de reflexión que ha puesto en marcha la IAP ha actuado como catalizador del cambio.
De la voluntad de unos pocos para facilitar el cambio a lo largo de este periodo se han contagiado otros profesionales, con mayor o menor grado de entusiasmo pero suficientes para iniciar el cambio. El empezar a experimentar y obtener rápidos resultados es un impulso motivador para seguir invirtiendo en la atención a la familia del paciente crítico. Es cuando uno mismo empieza a «darse cuenta» e inicia el proceso reflexivo de la importancia del cambio, a desarrollar habilidades innatas para seguir invirtiendo en el cambio.
P3:(solapamiento) Estamos empezando a reflexionar (todas asienten). Se cambian, se cambian actitudes…(hablan todas asintiendo)
P2: Desde que estamos viendo como hacemos las cosas.
P3: Estamos tomando conciencia. (Todas asienten)
E: Estáis llegando a un cambio.
P3: Pero un cambio, pero encima bueno y positivo, eso está muy bien.
P6: Hacemos esto, te fijas un poco más y haces esto… Procuras estar dentro de la habitación cuando entran [se refiere a cuando entran los familiares a visitar al paciente] tanto en el ingreso como cuando es la hora de visita, cuando puedes. Al haber empezado estas reflexiones, sí que te hace un poco poder decir: bueno no lo hago bien y tengo que mejorar un poco aquí y entrar y esperar un poco a que te digan o te dejen de decir. (GD3)
En esta UCI, implantar cambios que se refieren al aumento de los cuidados dirigidos a los familiares del paciente crítico, resulta complejo e implica un alto consumo de energía por parte de quienes lideran el cambio. En este caso, estos líderes son mayormente enfermeras y auxiliares de plantilla. A pesar de estas dificultades, es remarcable que los cambios que se establecen, perviven a lo largo del tiempo y, dos años después de finalizado el proyecto, la oferta de cuidados a los familiares del paciente crítico, aunque mejorable, es más amplia y más cercana a la evidencia que la que había previamente a él48.
Una explicación a esta complejidad y a este consumo de energía es que los factores que hemos identificado como limitadores del cambio son estructurales y fuertemente arraigados en la manera de pensar de los profesionales de la unidad. De este modo, los líderes del cambio, continuamente, deben adaptar sus propuestas, negociar, justificarse, establecer alianzas y renunciar a sus iniciativas más trasgresoras con el fin de que el cambio prospere20.
Nuestros datos acerca de las dificultades de las enfermeras para utilizar la evidencia se ven confirmados por la literatura17,49. Especialmente Retsas17, indica algunas causas de esta dificultad, como son: la falta de tiempo para incorporar nuevas ideas en el trabajo, poco tiempo para leer o realizar investigación y falta de conocimientos para llevar los resultados a la práctica clínica. Nuestro trabajo apunta a un nuevo factor para esta dificultad, que es el no considerar como legítima o como de interés la literatura acerca de las dificultades del familiar del paciente crítico. En los discursos de los participantes existe un clamoroso silencio al respecto, a pesar de que todos y cada uno de los miembros de la unidad recibió una síntesis de la evidencia acerca de los beneficios de unos horarios de visita ampliados20. Este factor, que no se menciona en la literatura nacional o internacional, a nosotros nos parece que es de capital importancia, puesto que pone sobre la mesa que los profesionales seleccionan y aplican la evidencia que concuerda con sus valores, y no consideran aquella que se aleja de su manera de concebir la atención de salud, independientemente de su validez.
Las relaciones jerárquicas dentro del equipo son una barrera para el traslado de la evidencia a la práctica clínica16,18. Las enfermeras discuten múltiples mejoras para los familiares del paciente crítico, pero desechan casi inmediatamente aquellas que precisan de cambios importantes en las rutinas de los médicos, al percibir que apenas tienen capacidad de influir en el comportamiento de estos.
Este particular se confirma ya desde finales de los años 60. Existe una gran cantidad de literatura que avala nuestros hallazgos acerca de la tensión entre enfermeras y médicos y de la preeminencia de estos últimos en los equipos de salud26,50–59.
Sin duda, estos desequilibrios de poder resultan preocupantes. Recientemente, las relaciones jerárquicas en el interior de los equipos de salud se han asociado con amenazas a la seguridad de los pacientes, a la vez que se apunta a que la práctica colaborativa en el seno del equipo promueve una práctica clínica que mejora los procesos de atención y los resultados de salud en el usuario60–64.
Otra novedad que aportamos desde este trabajo es que, a diferencia de otros autores que describen de manera aislada las barreras para los cambios16,17, nosotros sugerimos un análisis diferente. Afirmamos que cuando se combinan la falta de reconocimiento de la evidencia y el ocupar una posición subordinada en el equipo, aparece una sinergia que aumenta las dificultades para el cambio. La explicación aparece en nuestros datos: cuando ese miembro con menores cuotas de poder desea introducir un cambio en las rutinas del equipo se verá obligado a establecer negociaciones, a convencer, a imaginar estrategias de implantación, a cumplir con rituales de sumisión y a argumentar en términos de coste-beneficio. Si, además, no maneja el lenguaje de la evidencia, que es el lenguaje en boga en el contexto clínico, se encontrará en una posición claramente desfavorable, donde los profesionales con mayor poder se verán legitimados para vetar las iniciativas de cambio, independientemente de su utilidad, de que se basen en la evidencia o de que hayan sido consensuadas por un amplio colectivo de profesionales. En este caso, esta capacidad la ostentan los médicos, no es cuestionada y está naturalizada en la unidad. De hecho, otros trabajos, realizados en contextos diferentes también indican que las enfermeras no se sienten con autoridad suficiente como para cambiar la práctica clínica17.
Por último, con respecto a los factores que dificultan el cambio, la organización de la unidad, especialmente la manera en que los profesionales conciben la «propiedad» del espacio, dificulta poderosamente la inclusión de los familiares en las dinámicas de la unidad. Nuestros resultados indican que los profesionales conciben la UCI como su espacio de trabajo y no como un espacio público, compartido con el usuario. De este modo, el profesional es quién establece las normas que imperan en la unidad (comportamiento, uso del espacio, buenas prácticas, etc.), quién permite o restringe la entrada o establece las medidas de control que estima oportunas. Esta naturalización del espacio de la UCI como espacio profesional es otro de los elementos emergentes en este trabajo y no aparece en la literatura nacional ni internacional. Sin embargo, aunque no sea tratado específicamente, sí es manifiesto que muchas UCI en diferentes países, comparten la característica de «unidad cerrada»1,65–69, cuando la evidencia sugiere que debería ser más abierta9,11,70. Esto lleva a pensar que el fenómeno «UCI=espacio de los profesionales no es exclusivo de nuestro entorno».
A diferencia de los factores limitadores del cambio, al analizar los factores facilitadores se evidencia que su carácter es individual y coyuntural, lo cual nos lleva a dos lecturas aparentemente opuestas. Por una parte, este hecho explica que el cambio sea complicado y que implique un alto consumo de energía, puesto que se opone a aspectos estructurales, difíciles de modificar. Por otra parte, lleva a pensar que los compromisos individual y compartido, el liderazgo en lo cotidiano y el proceso reflexivo son potentes motores para el cambio, ya que, a pesar de partir de una situación muy desfavorable, con una cultura fuertemente centrada en el paciente y ante unas normas muy restrictivas hacia los familiares, la existencia de unos profesionales fuertemente decididos a provocar el cambio, consigue modificar la práctica clínica.
Del mismo modo que hemos analizado los factores limitadores relacionados unos con otros, resulta necesario contemplar estos factores facilitadores articulados entre sí, de forma que, cuando se dan a la vez, generan una sinergia capaz del cambio. La literatura resalta como extremadamente importante el factor individual para promover el cambio71–75. En esta unidad, el factor individual estaba presente en tanto existían profesionales con inquietudes, creencias o compromisos para mejorar los cuidados a los familiares del paciente crítico.
Esta inquietud, al entrar en diálogo con el proceso reflexivo de la IAP, se ha transformado en conciencia para la acción y en un compromiso compartido entre diferentes profesionales. Lo que ha ocurrido es que el proceso reflexivo-dialógico de la IAP ha articulado a profesionales de la misma unidad que sostenían compromisos similares pero aislados, con respecto a los familiares del paciente crítico. Los participantes y representantes han indicado que descubrir este compromiso compartido ha reforzado sus posturas frente a los factores estructurales opuestos al cambio y les ha ayudado a persistir en el proceso. En palabras de Freire76, al explicitar su utopía, las personas se encuentran con otras personas que comparten su misma visión de futuro.
Una parte importante de los participantes y representantes ha ejercido como agente de cambio desde la base de la organización: desde las micro-políticas y las relaciones cotidianas de la unidad, desde la gestión de sus grupos de participantes o desde el ejemplo de su cambio individual de la práctica clínica hacia los familiares. A este papel lo hemos llamado «liderazgo en lo cotidiano», que comparte algunas características con el llamado «liderazgo distribuido»77–79. Esta práctica se centra en el uso del potencial humano disponible en todos los niveles de la organización y remarca la importancia de todos los miembros de la organización para liderar aspectos del cambio. En nuestro caso, ha sido un impulso de cambio vanguardista localizado en las acciones, las conversaciones y las relaciones del día a día. Ha sido una iniciativa, en cierto modo, arriesgada, que ha defendido, impulsado e implantado el cambio en la unidad y ha conseguido que este cambio sea estructural y también que los cambios personales se contagien y se extiendan como una «mancha de aceite».
La importancia del proceso reflexivo de la IAP ha sido la de proponer un proyecto común de mejora y dotar de un trasfondo teórico y conceptual a quienes están comprometidos con el cambio80. Después ha emergido este liderazgo cotidiano que, en el momento de la acción, ha actuado como «pegamento» para mantener unidas lo que hasta el momento habían sido intenciones individuales y para arrastrar a otras inquietudes. La IAP como proceso reflexivo ha creado las condiciones para este liderazgo cotidiano y, a la vez, esta manera de impulsar los cambios ha retroalimentado el proceso de la IAP.
ConclusionesLos factores contextuales que limitan el cambio están integrados en la estructura de la unidad, mientras que los facilitadores son coyunturales y dependen de los individuos. En este sentido, los profesionales a pie de cama tienen capacidad para introducir cambios en su contexto.
La IAP como proceso reflexivo ha jugado un papel importante con respecto al compromiso de los participantes y representantes, creado unas condiciones necesarias para el cambio e impulsado un circuito de retroalimentado durante todas las etapas del proceso.
El desarrollo del cambio en la práctica clínica es complejo y requiere de una alta inversión de energía personal. El enorme compromiso de los profesionales que trabajan a pie de cama, es un fenómeno esencial que ha hecho posible que el cambio se convierta en una realidad.
Nuestra pregunta es: ¿qué hubiera ocurrido si esta iniciativa de cambio u otras similares hubiesen tenido un contexto menos adverso, además del respaldo institucional?
FinanciaciónEste estudio ha sido financiado por el Fondo de Investigación Sanitaria (FIS PI06/90156).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.