Las psicosis epilépticas se dividen respecto de su relación con las crisis en periictales e interictales. Las psicosis periictales tienen una estrecha relación temporal con las crisis epilépticas y ocurren antes (preictales), durante (ictales) o después de las mismas (postictales). Generalmente, tienen un inicio y final agudo, corta duración y una remisión completa, con riesgo de recurrencia. Las psicosis interictales o crónicas no guardan relación temporal con las crisis epilépticas. Existe otro tipo de psicosis epilépticas que se relaciona con la respuesta al tratamiento de la epilepsia: psicosis epiléptica por fenómeno de normalización forzada (psicosis alternativa) y dentro de esta se encuentra la psicosis epiléptica secundaria a cirugía de la epilepsia. Aunque se ha generalizado la combinación de antiepilépticos y neurolépticos para su manejo, no existen unas pautas estandarizadas de tratamiento en las psicosis epilépticas.
Casos clínicosPresentamos 5 casos de psicosis epilépticas periictales y remarcamos la excelente respuesta al tratamiento con levetiracetam. Consiguiendo un buen control tanto de las crisis como de los episodios psicóticos. Este fármaco resultó inocuo al asociarlo con neurolépticos en nuestros pacientes y no se precisaron dosis elevadas de estos últimos.
ConclusionesLa diferenciación de los estados psicóticos asociados con la epilepsia según la relación temporal con las crisis epilépticas tiene utilidad clínica y pronóstica, dado que aporta aspectos importantes respecto al tratamiento y a la evolución de la enfermedad. El tratamiento de los trastornos mentales periictales o agudos se basa en el control de las crisis epilépticas, mientras que el tratamiento de los interictales o crónicos guarda más similitud con el de los trastornos de origen puramente psiquiátrico. El control estricto de las crisis puede, además de mejorar la calidad de vida del paciente y su discapacidad, prevenir el desarrollo de una psicosis interictal, por lo que consideramos que sería necesario establecer un protocolo de tratamiento para estos casos.
Epileptic psychoses are categorised as peri-ictal and interictal according to their relationship with the occurrence of seizures. There is a close temporal relationship between peri-ictal psychosis and seizures, and psychosis may present before (preictal), during (ictal) or after seizures (postictal). Epileptic psychoses usually have acute initial and final phases, with a short symptom duration and complete remission with a risk of recurrence. There is no temporal relationship between interictal or chronic psychosis and epileptic seizures. Another type of epileptic psychosis is related to the response to epilepsy treatment: epileptic psychosis caused by the phenomenon of forced normalisation (alternative psychosis), which includes epileptic psychosis secondary to epilepsy surgery. Although combination treatment with antiepileptic and neuroleptic drugs is now widely used to manage this condition, there are no standard treatment guidelines for epileptic psychosis.
Clinical casesWe present 5 cases of peri-ictal epileptic psychosis in which we observed an excellent response to treatment with levetiracetam. Good control was achieved over both seizures and psychotic episodes. Levetiracetam was used in association with neuroleptic drugs with no adverse effects, and our patients did not require high doses of the latter.
ConclusionsCategorising psychotic states associated with epilepsy according to their temporal relationship with seizures is clinically and prognostically useful because it provides important information regarding disease treatment and progression. The treatment of peri-ictal or acute mental disorders is based on epileptic seizure control, while the treatment of interictal or chronic disorders has more in common with managing disorders which are purely psychiatric in origin. In addition to improving the patient's quality of life and reducing disability, achieving strict control over seizures may also prevent the development of interictal psychosis. For this reason, we believe that establishing a treatment protocol for such cases is necessary.
La relación entre epilepsia y psicosis es conocida desde mediados del siglo xix1; no obstante, las causas fisiopatológicas de esta asociación continúan a día de hoy siendo desconocidas. En el lóbulo temporal se alojan estructuras del sistema límbico que participan en la regulación de la conducta emocional. Se conoce una interacción entre el hipocampo y la amígdala en los cambios de personalidad2, y una mayor frecuencia de psicosis esquizofrénicas-like en pacientes con epilepsia del lóbulo temporal3,4. El porcentaje de pacientes epilépticos que presentan a lo largo de su enfermedad un episodio psicótico varía en la literatura entre el 19 y el 80%. Estudios recientes demuestran que existe una mayor predisposición a desarrollar psicosis en pacientes epilépticos según el tipo de síndrome epiléptico, la respuesta al tratamiento y las condiciones psicosociales del paciente5.
Las psicosis epilépticas consisten comúnmente en ilusiones o alucinaciones auditivas o visuales, junto a cambios afectivos como agitación, miedo o paranoia. Suelen dividirse en relación con el momento de aparición respecto de las crisis en psicosis periictales e interictales. Las psicosis periictales tienen una estrecha relación temporal con las crisis epilépticas y ocurren antes (preictales), durante (ictales) o después de las mismas (postictales). Generalmente, tienen un inicio y final agudo, corta duración y una remisión completa, con riesgo de recurrencia. Las psicosis interictales o crónicas no guardan relación temporal con las crisis epilépticas. Respecto de su relación con el tratamiento de las crisis, encontramos la psicosis epiléptica por fenómeno de normalización forzada o psicosis alternativa y, dentro de estas, la psicosis epiléptica secundaria a cirugía de la epilepsia6.
A pesar de las interacciones debidas al metabolismo hepático de la mayoría de estos fármacos, se ha generalizado la combinación de antiepilépticos y neurolépticos para el manejo de las psicosis epilépticas. No obstante, no se ha llegado a un consenso respecto al antiepiléptico más idóneo en esta patología ni existe una pauta estandarizada de tratamiento de este tipo de psicosis6.
Pacientes y métodosSe trata de un estudio descriptivo en el que presentamos 5 casos de psicosis epilépticas periictales reversibles al tratamiento con antiepilépticos asociado a un antipsicótico en el momento agudo (tabla 1). Remarcamos la seguridad y buena respuesta al tratamiento con levetiracetam y dosis bajas de neurolépticos en estos casos.
Tabla resumen de los casos de psicosis epiléptica periictal
| Caso | Tipo | Edad inicio epilepsia | Edad inicio psicosis | Antecedentes | EEG intercrisis | Tratamiento fase aguda | Tratamiento fase crónica | Evolución |
| 1 | Preictal | 32 años | 32 años | Esclerosis Múltiple | FocoTemporal izquierdo | Quetiapina Levetiracetam | Levetiracetam | No crisis No psicosis |
| 2 | Preictal | 16 años | 42 años | Personalidad antisocial | Normal | OlanzapinaTopiramatoCarbamacepina | OlanzapinaTopiramatoCarbamacepina | Persisten crisisPersisten episodios psicóticos |
| 3 | Postictal | 7 meses | 29 años | Esclerosis mesial temporal | FocoTemporal izquierdo | OlanzapinaLevetiracetam | Olanzapina en pauta descendenteLevetiracetam | Menos crisisNo psicosis |
| 4 | Postictal | 41 años | 41 años | Esclerosis Múltiple | Brotes lentos generalizados | QuetiapinaLevetiracetam | QuetiapinaLevetiracetam | No crisisNo psicosis |
| 5 | Por normalización formada tras cirugía de la epilepsia | 8 meses | 15 años | Cirugía Ganglioglioma cerebral | FocoTemporal izquierdo | HaloperidolLevetiracetam | Levetiracetam | Menos crisisNo psicosis |
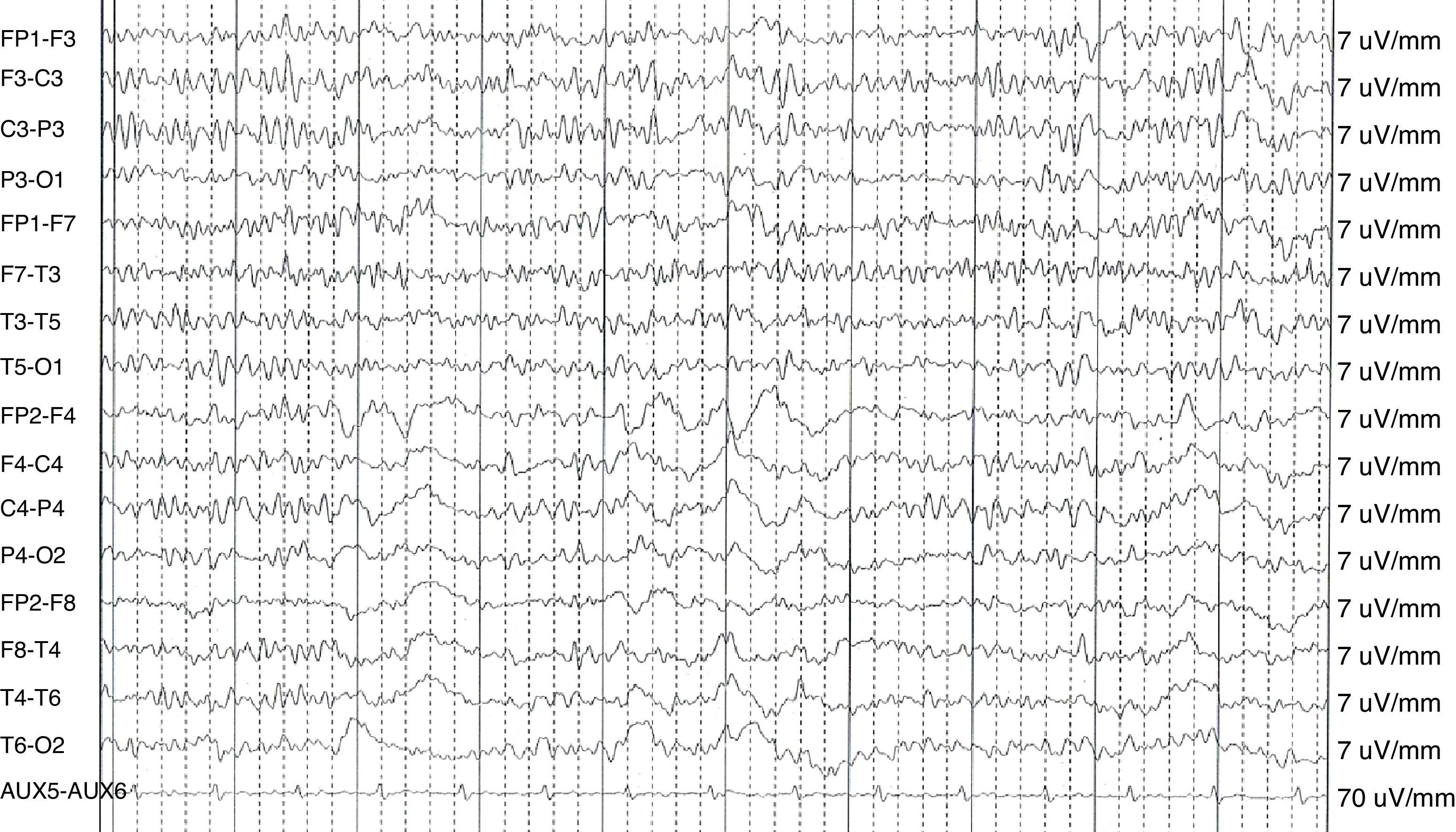
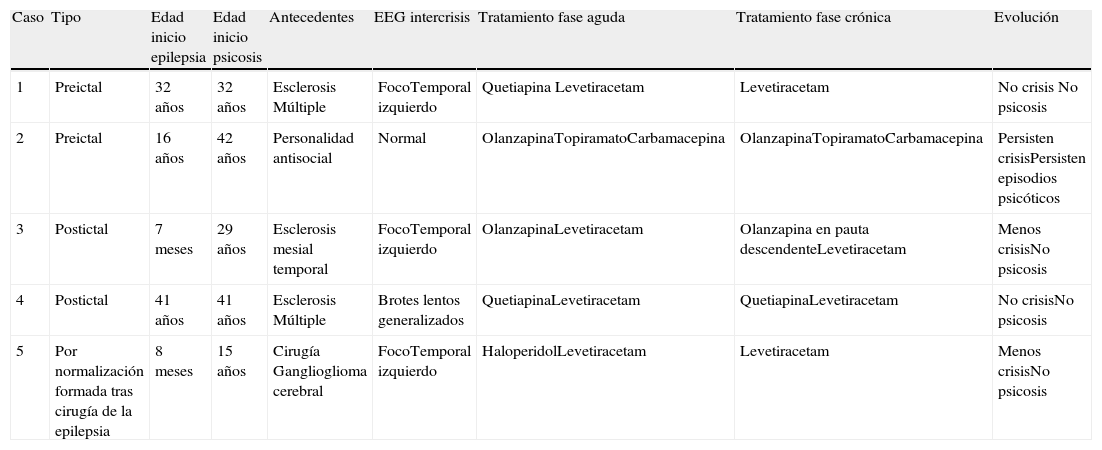
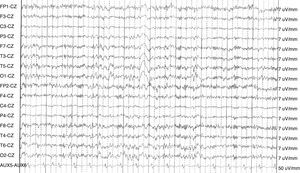
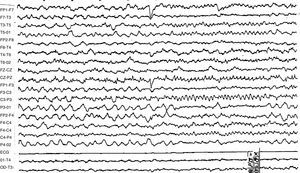
Caso 1: mujer de 32 años, diagnosticada de esclerosis múltiple recurrente-remitente en 1997, con importante actividad de su enfermedad, por lo que recibió tratamiento consecutivo con interferón β-1a, azatioprina y mitoxantrona, con estabilización en los 2 años siguientes (EDSS 3,5) con acetato de glatirámero, amantadina y oxibutinina. La paciente acude a urgencias de nuestro hospital refiriendo oír voces que invaden su pensamiento. Es dada de alta con el diagnóstico de intrusiones obsesivas del pensamiento, con juicio y contacto con la realidad preservado, por lo que se da de alta en tratamiento con oxcarbacepina. Pasadas 48 h regresa a urgencias presentando un cuadro de desorientación, angustia y comportamiento paranoide. La evolución clínica es fluctuante, refiriendo en algunos instantes ser consciente de sus episodios de agitación. Presentaba un discurso coherente, con un lenguaje espontáneo y fluente, en ocasiones verborreico. Se añadía ideación delirante autorreferencial y de perjuicio («me voy a quedar muda», «me voy a morir»), con alucinaciones auditivas. Ingresa en psiquiatría y se inicia quetiapina 100 mg diarios. A las 48h presenta una crisis tónico-clónica precedida de torsión del tronco y la cabeza a la derecha, sin mordedura lingual ni relajación de esfínteres, de unos minutos de duración y estupor poscrítico. A los pocos minutos presenta una nueva crisis de similares características. Se realiza un estudio de RM cerebral, en el que no se objetivan nuevas lesiones ni captación de contraste de las lesiones previas. El EEG de vigilia muestra un foco irritativo profundo temporal izquierdo dentro de un registro de base normal (fig. 1). Por todo ello, se diagnostica de psicosis epiléptica preictal y se instaura tratamiento con levetiracetam 2.000mg al día y quetiapina 100mg diarios. La paciente no ha presentado crisis epilépticas ni nuevos episodios psicóticos en los últimos 4 años, por lo que se ha procedido a la retirada progresiva de la quetiapina y permanece con 1.000mg de levetiracetam diarios.
Caso 2: varón de 42 años de edad, con rasgos antisociales de personalidad, con impulsividad y baja autoestima. Afecto de epilepsia focal del lóbulo temporal idiopática desde la infancia, en tratamiento con carbamacepina 800mg y topiramato 300mg al día, con insuficiente control de su epilepsia (2 crisis al mes). El paciente presenta un cuadro agudo de ideación paranoide, con alucinaciones auditivas en segunda y tercera persona de contenido místico y religioso que le produce gran inquietud, por el que es ingresado en la unidad de psiquiatría. El paciente desarrolla ideas delirantes de contenido megalomaníaco en relación con sus alucinaciones auditivas, a las que se añaden ideas de robo de pensamiento. A las 24hs del ingreso, presenta una crisis epiléptica parcial secundariamente generalizada. La TC y el EEG de vigilia, realizados durante el episodio, no presentaban anormalidades. El cuadro se controló con neurolépticos (olanzapina 60mg cada 24h) en el momento agudo, encontrándose el paciente asintomático al alta. No obstante, el paciente siguió presentando crisis epilépticas frecuentes (2-3 al mes), en ocasiones precedidas de episodios psicóticos. Durante el transcurso de su enfermedad también se registraron episodios psicóticos sin relación con sus crisis de epilepsia.
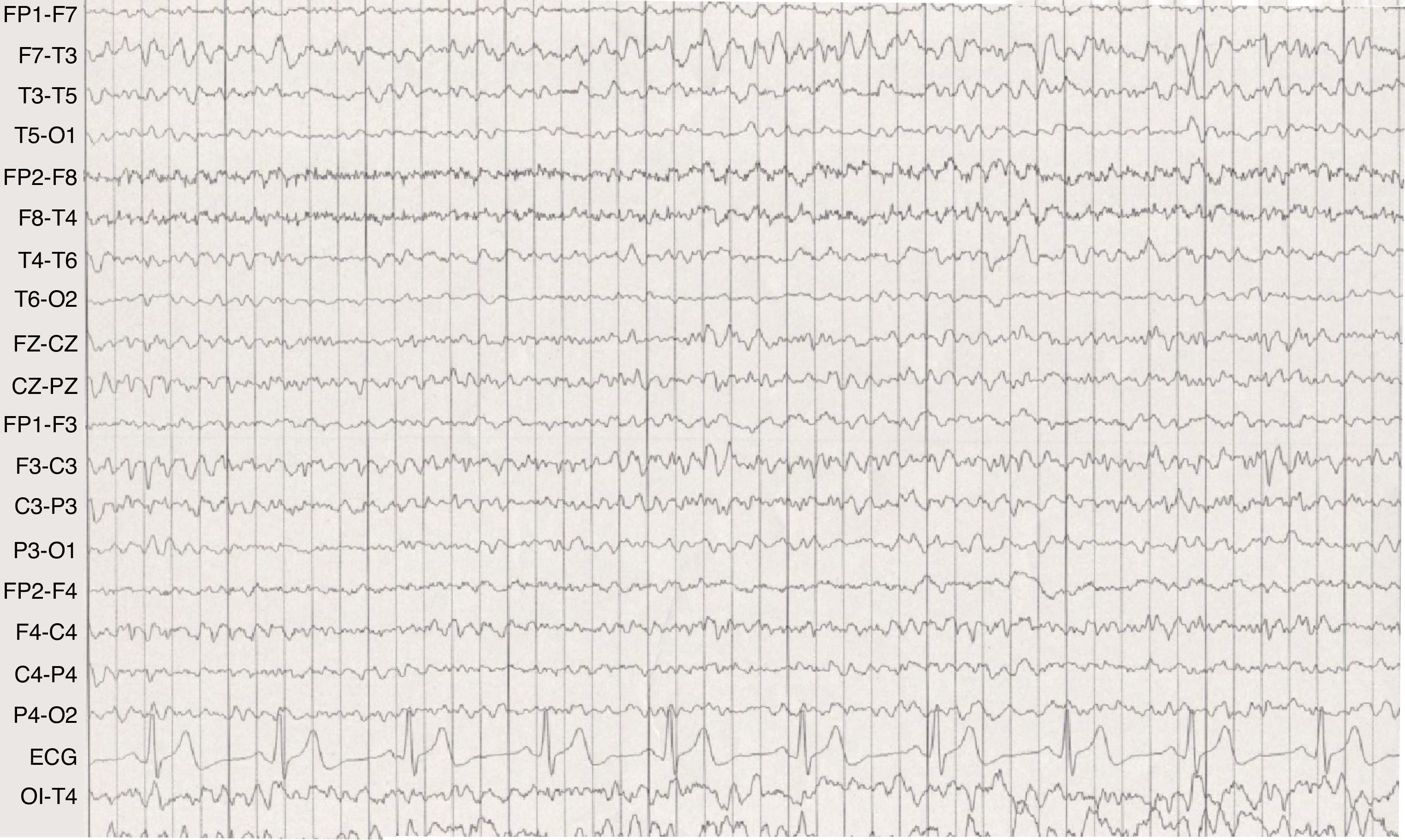
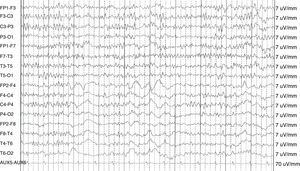
Psicosis postictalCaso 3: varón con epilepsia temporal desde la infancia, secundaria a una esclerosis mesial temporal izquierda. El paciente presentaba desde los 7 meses de edad frecuentes crisis epilépticas focales complejas (15 al mes), refractarias a pesar del tratamiento combinado con múltiples asociaciones de antiepilépticos como ácido valproico, carbamacepina, oxcarbacepina, topiramato, zonisamida, lamotrigina y benzodiacepinas. A los 29 años de edad presenta, 36h después de una crisis focal con generalización secundaria, un primer episodio alucinatorio con intento de agresión a un familiar bajo un estado confusional, con contenidos delirantes de tipo místico que duró 72h. El estudio de tóxicos en orina fue negativo. El EEG de vigilia mostraba brotes de actividad irregular a 2-4Hz sobre la región temporal izquierda y ondas agudas sobre la región temporal media izquierda, moderadamente persistentes en el periodo intercrítico (fig. 2). A pesar del tratamiento con neurolépticos (olanzapina 20mg/24h) y politerapia antiepiléptica (rivotril 3mg/24h, lamotrigina 600mg/día, zonisamida 400mg/24h), sigue presentando crisis epilépticas y en ocasiones psicosis postictal de similares características con duración de entre 1 y 5 días. A los 32 años de edad se realiza un estudio preoperatorio en el que se descarta actividad irritativa bitemporal y, dada la refractariedad de su epilepsia, se decide realizar una lobectomía temporal izquierda. Tras la intervención persisten las crisis (6 al mes) y aumenta la frecuencia de los episodios psicóticos poscríticos, a pesar de continuar con su tratamiento antiepiléptico de base. Se decide asociar levetiracetam (3.000mg/24h) y olanzapina (5mg/24h) consiguiendo un aceptable control de las crisis, con una crisis mensual y sin nuevos episodios de psicosis postictal tras las mismas, por lo que se ha procedido a una retirada gradual del neuroléptico.
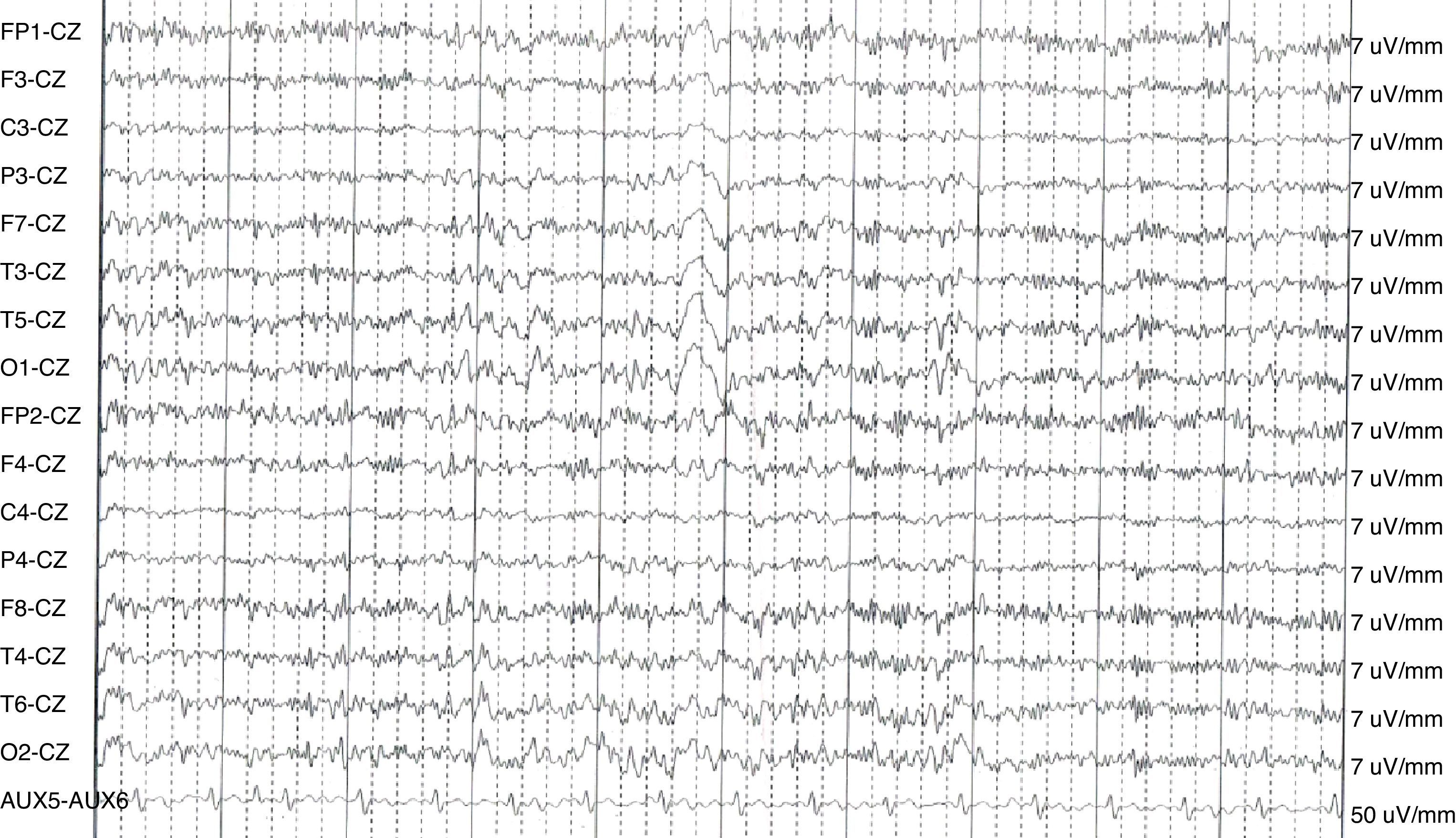
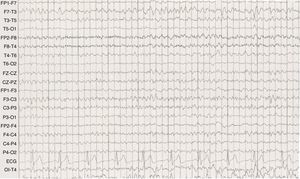
Caso 4: mujer de 41 años, con diagnóstico de esclerosis múltiple recurrente-remitente en 1991, con múltiples brotes sensitivos, motores y cerebelosos a pesar de haber recibido tratamiento con interferón, azatioprina y mitoxantrona de forma sucesiva (EDSS 4,5). En 2002 presenta una primera crisis epiléptica tónico-clónica generalizada. A las 24h le sucede un cuadro psicótico con ideas delirantes y alucinaciones auditivas que critican su conducta, originando importante inquietud. Refiere alucinaciones olfativas y fenómenos frecuentes de «deja vú». La RM cerebral no mostró lesiones agudas. En el EEG de vigilia intercrítico se observa un trazado inestable levemente lentificado con algunos brotes más lentos generalizados (fig. 3). Se instaura tratamiento con quetiapina 100mg al día y lamotrigina 400mg al día. A pesar del tratamiento, se siguen produciendo las crisis epilépticas con frecuencia bimestral y en algunas ocasiones se siguen de cuadros psicóticos. Se decide asociar un segundo fármaco antiepiléptico sin encontrar respuesta con oxcarbacepina por lo que se opta finalmente por levetiracetam 1.500mg al día. La paciente ha presentado una respuesta óptima al tratamiento, por lo que se mantiene levetiracetam en monoterapia y se ha logrado disminuir la dosis de quetiapina a 50mg al día.
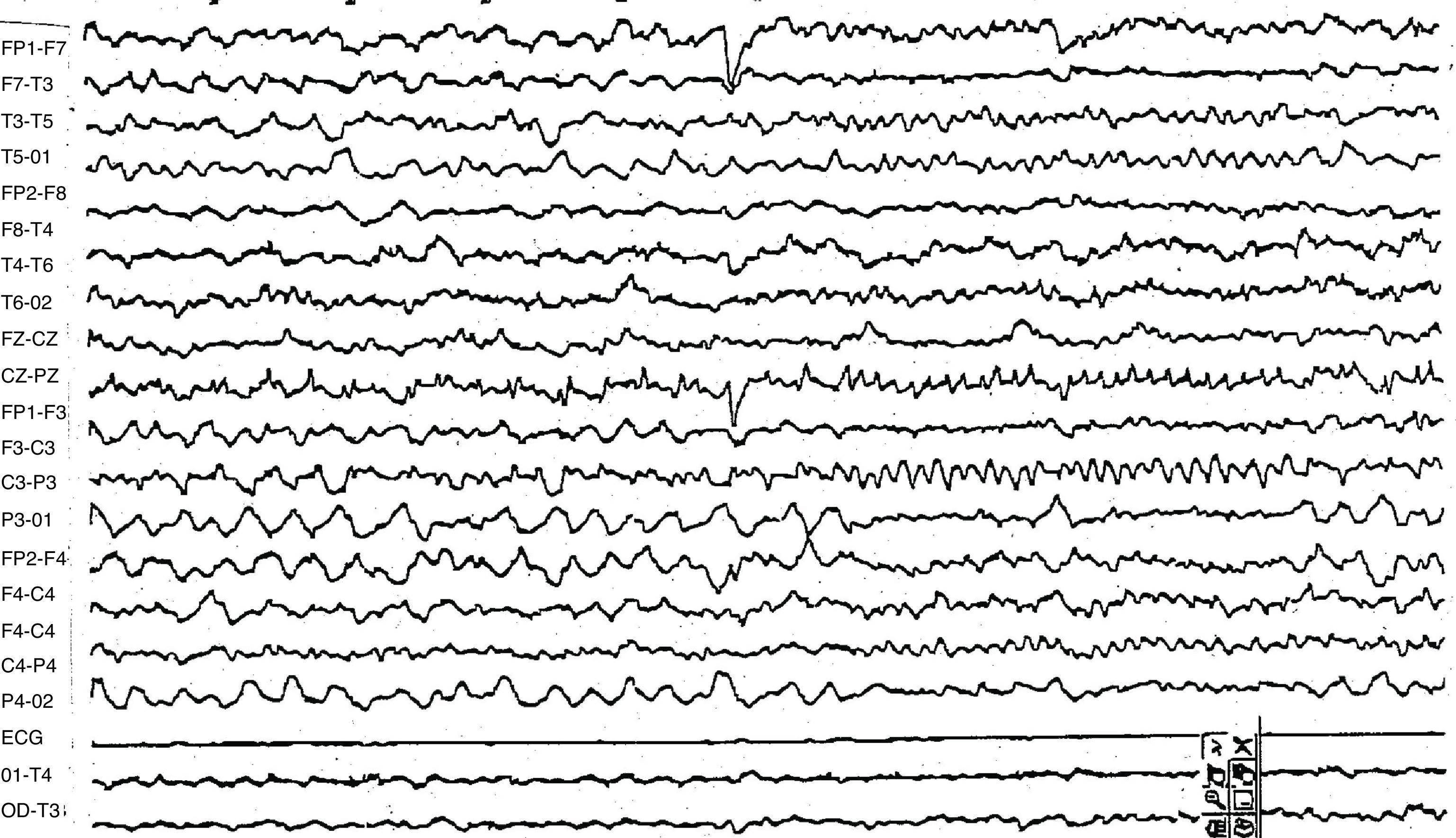
Psicosis secundaria a cirugía de la epilepsia por fenómeno de normalización forzadaCaso 5: mujer con epilepsia focal compleja desde los 8 meses de edad y retraso mental leve. La paciente se había mostrado refractaria a diversas combinaciones de antiepilépticos con una media de 8 crisis mensuales en vigilia y diariamente durante el sueño. Presentó durante el registro de vídeo-EEG 30 crisis focales simples y 7 focales complejas. En el EEG de vigilia realizado en el periodo intercrítico encontramos brotes de puntas y polipunta de elevado voltaje sobre la región temporal posterior izquierda muy frecuente durante el sueño REM (fig. 4). En la RM cerebral se objetivó una masa temporal izquierda compatible con ganglioglioma, que se confirmó con el estudio anatomopatológico. A los 15 años de edad se procedió a la resección anterior del lóbulo temporal izquierdo. A los 45 días, sin presentar una nueva crisis epiléptica y con EEG de vigilia sin signos de actividad irritativa, sufre un episodio agudo de ideación delirante con alucinaciones visuales, falta de reconocimiento de personas y gran agitación que precisó tratamiento con neurolépticos (haloperidol) de forma sintomática. A los 4 meses, las crisis epilépticas reaparecen con menor intensidad por lo que se reinstaura tratamiento con levetiracetam (2.000mg/día), con una reducción en la intensidad y número de crisis (3-4 mensuales), sin nuevos episodios psicóticos.
DiscusiónLos episodios psicóticos preictales se inician en el periodo prodrómico de las crisis epilépticas (horas o días). Existen controversias respecto a la secuencia cronológica de estas psicosis. Algunas teorías apuntan a que se trate de crisis inducidas por un sustrato psicótico, más que de trastornos predictores de una nueva crisis epiléptica. Otros autores las engloban dentro de los fenómenos interictales7. La diferencia principal que destacamos en nuestros casos es el carácter agudo y autolimitado de estas psicosis, aunque a la larga conllevan un riesgo incrementado de desarrollar una psicosis interictal. El segundo caso presentado muestra cómo un insuficiente control de las crisis y, por lo tanto, de la psicosis asociada puede derivar en una recurrencia de los episodios y el establecimiento de una psicosis interictal. Mientras que en el primer caso descrito se consigue controlar las crisis con levetiracetam, evitando la recidiva de nuevos episodios psicóticos.
Las psicosis ictales son inusuales. Estos fenómenos suelen localizarse en el lóbulo temporal produciendo activación límbica y de las áreas temporales neocorticales. Los estados psicóticos ictales prolongados son todavía más infrecuentes y suelen ocurrir en el contexto de un estatus epiléptico no convulsivo con crisis focales simples o complejas o ausencias. Las psicosis ictales transitorias pueden ser secundarias a descargas epilépticas continuas sin otros síntomas epilépticos.
La psicosis postictal es la psicosis epiléptica más conocida; se produce en 2-7,8% de los pacientes con epilepsia. Se define como un episodio de psicosis que aparece en un tiempo inferior a una semana tras una crisis epiléptica; la psicosis dura más de 15h y menos de 3 meses. El paciente presenta un estado confusional que puede parecer psicótico, pudiendo acompañarse de alucinaciones e ideas delirantes Predominan los trastornos afectivos (depresión, manía, agresividad) sobre las alucinaciones. Los síntomas negativos no son llamativos. Es característico un periodo de lucidez de 2,5 a 48h entre la crisis epiléptica y el inicio de los síntomas psicóticos6. Los factores de riesgo son: edad superior a 30 años, crisis bilaterales o foco intercrítico, crisis en racimo, generalización secundaria y, una historia familiar de trastornos afectivos. Aparece típicamente tras un mínimo de 10 años de epilepsia, aunque se ha descrito a los 5 años, y tiene la misma frecuencia en crisis temporales derechas e izquierdas. A medida que aumenta la frecuencia de los episodios de PIP, también lo hace el riesgo de desarrollar psicosis crónica interictal8. Se relaciona la PIP con la presencia de actividad epiléptica bilateral interictal9 e ictal10. La presencia de PIP se considera un factor de mal pronóstico quirúrgico en la epilepsia mesial temporal11, debido a la asociación de PIP con disfunción bitemporal. Por otro lado, algunos autores han obtenido buenos resultados respecto del control de las crisis y la no recurrencia de la PIP12. En el tercer caso aportado se realizó un estudio preoperatorio sin evidencias de actividad bilateral ictal ni interictal; no obstante, no se obtuvo una buena respuesta tras la cirugía. Al igual que en el cuarto paciente descrito, se consiguió un adecuado control de la epilepsia y de la psicosis postictal asociada a la combinación de levetiracetam y bajas dosis de un neuroléptico de nueva generación, de manera que durante el seguimiento fue posible disminuir en uno y retirar en el otro el fármaco antipsicótico.
Varios estudios han puesto de relieve la relación entre las crisis, la psicosis y el fenómeno de la normalización forzada13. Se trata de un fenómeno poco frecuente en pacientes con epilepsia parcial médicamente refractaria, cuyas crisis están controladas o reducidas con el tratamiento. La normalización forzada a menudo se produce después de un fármaco antiepiléptico efectivo o de una intervención quirúrgica de epilepsia que normaliza el EEG previamente alterado (normalización forzada o psicosis alternativa). Existe un periodo de alto riesgo durante los primeros 6 meses después de la cirugía. El desarrollo de psicosis como complicación de la cirugía de la epilepsia, tras ablación de un foco temporal, se presenta con una prevalencia que oscila en un rango variable del 3 al 28%14. Los mecanismos fisiopatológicos subyacentes permanecen controvertidos. Se postula que el exceso de descargas de la corteza temporal podría ejercer una función inhibitoria sobre las estructuras límbicas, por lo que tras la desaparición de las crisis se produciría una desinhibición límbica responsable de las alteraciones conductuales. Se consideran factores de riesgo para el desarrollo de psicosis como complicación neuroquirúrgica la presencia de foco en el lado derecho, de tejido anómalo que implique una alteración de la diferenciación celular, hamartomas o gangliogliomas15. Nuestra paciente presentaba una epilepsia sintomática a un ganglioglioma cerebral izquierdo. En este caso, en la aparición de psicosis epilépticas de novo participarían ambos fenómenos: la propia cirugía y el fenómeno de normalización forzada, ya que se obtuvo tras la misma una clara disminución en el número e intensidad de las crisis.
A pesar de que no existen unas pautas estandarizadas de tratamiento en las psicosis epilépticas, es común la asociación de fármacos antiepilépticos y neurolépticos. Se han propuesto multitud de fármacos antiepilépticos en estos casos, como carbamacepina, valproato o lamotrigina, aunque por el momento no existen unas pautas respecto del tratamiento16. La mayoría de los fármacos antiepilépticos aumentan el metabolismo hepático, de manera que disminuyen los niveles efectivos de neurolépticos, por lo que los pacientes con psicosis epilépticas precisan dosis más elevadas de neurolépticos que los pacientes con psicosis aislada, lo que facilita la aparición de interacciones. Es por este motivo por el que proponemos el uso de antiepilépticos con metabolismo renal como el levetiracetam asociado a neurolépticos en estos casos. No existen ensayos controlados con levetiracetam en psicosis epiléptica. Mientras que por un lado se han descrito alteraciones del comportamiento hasta en un 2% de los pacientes en tratamiento prolongado con levetiracetam17, por otro lado se ha confirmado como un fármaco seguro en el tratamiento de la manía y la psicosis bipolar18,19. En nuestra experiencia levetiracetam es un fármaco idóneo, asociado a neurolépticos tanto en el momento agudo de las psicosis periictales, como de forma crónica en las formas interictales.
La diferenciación de los trastornos mentales asociados a la epilepsia según la relación temporal con las crisis epilépticas tiene utilidad clínica y pronóstica, dado que sugiere aspectos importantes del tratamiento y de la evolución de la enfermedad. El tratamiento de los trastornos mentales periictales o agudos está orientado al control riguroso de las crisis epilépticas, mientras que el tratamiento de los trastornos interictales o crónicos guarda más similitud con el de los trastornos de origen puramente psiquiátrico. Son necesarios ensayos controlados en esta patología, ya que el control estricto de las crisis puede, además de mejorar la calidad de vida del paciente y su discapacidad, prevenir el desarrollo de una psicosis interictal.
Conflicto de interesesLos autores declaran que no existe conflicto de intereses.