El incremento de la incidencia de la neuralgia del trigémino (NT) con la edad junto con el creciente envejecimiento poblacional obligan a valorar las opciones de tratamiento quirúrgico de la NT refractaria en pacientes mayores.
MétodosSe revisó retrospectivamente una serie consecutiva de pacientes mayores de 70 años con NT refractaria tratados mediante descompresión microvascular (DMV) entre 1997 y 2015. Los resultados según la escala de dolor facial del Barrow Neurological Institute (BNI score), así como las complicaciones quirúrgicas, se compararon con los de pacientes menores de 70 años operados durante el mismo período.
ResultadosFueron intervenidos 40 pacientes mayores de 70 años (media 74,8 años). A los 34 meses de seguimiento medio, el 73% de los pacientes presentaba ausencia completa del dolor sin medicación (BNI I) y el 85% tenía un control del dolor sin o con medicación (BNI I-III). Comparando con 85 pacientes menores de 70 años intervenidos en el mismo período no se demostró una asociación significativa entre la edad y la obtención de un control del dolor (BNI I-III), pero sí entre la edad mayor de 70 años y la desaparición del dolor (BNI I; p = 0,03). La estancia media en mayores de 70 años fue significativamente mayor (p = 0,04), aunque la tasa de complicaciones posquirúrgicas fue similar a la de los pacientes más jóvenes.
ConclusionesLas personas de edad avanzada con NT refractaria pueden beneficiarse de un tratamiento mediante DMV con una probabilidad de éxito y unos riesgos equiparables a los de personas más jóvenes.
The increasing incidence of trigeminal neuralgia (TN) with age together with population ageing call for reexamination of surgical treatment options for refractory TN in elderly patients.
MethodsRetrospective review of a consecutive series of patients older than 70 who underwent microvascular decompression (MVD) for refractory TN between 1997 and 2015. Outcomes based on the Barrow Neurological Institute pain intensity score (BNI score) and surgical complications were compared to those of patients younger than 70 undergoing MVD in the same period.
ResultsForty patients older than 70 (mean = 74.8 years) underwent interventions. At a mean follow-up time of 34 months, 73% of the patients presented complete absence of pain without medication (BNI I) and 85% had good pain control with or without medication (BNI I-III). A comparison of these patients with the 85 patients younger than 70 treated surgically during the same period did not find a significant association between age and achievement of pain control (BNI I-II). However, there was a significant association between age older than 70 and complete pain relief (BNI I; P=.03). The mean hospital stay in patients over 70 was also significantly longer (P=.04), although the postsurgical complication rate was similar to that in younger patients.
ConclusionsElderly patients with refractory TN may benefit from treatment with MVD and the probability of success and surgical risk are comparable to those in younger patients.
La neuralgia del trigémino (NT) se define como un trastorno unilateral caracterizado por dolor paroxístico de tipo eléctrico de inicio y terminación bruscos, limitado al territorio de una o más ramas del nervio trigémino1. Es una entidad infrecuente, con una incidencia anual estimada en 4,3-4,7/100.000 habitantes. Característicamente, es una enfermedad que aparece por encima de los 50 años. Se ha descrito un aumento de su incidencia con la edad hasta 17,5 y 25,6/100.000 habitantes en mayores de 60 y 70 años, respectivamente2-4.
La descompresión microvascular (DMV) es el único tratamiento quirúrgico que aborda la etiología de la NT y su eficacia inicial y a largo plazo la convierten en la terapia de elección para pacientes con dolor refractario al tratamiento médico5-9. Sin embargo, las potenciales complicaciones asociadas al abordaje microquirúrgico de la fosa posterior, como la hemorragia cerebelosa, la lesión de pares craneales o los eventos isquémicos, han hecho que con frecuencia se desestime este procedimiento en los pacientes de edad avanzada. La edad junto con la existencia de enfermedades asociadas que incrementen el riesgo anestésico se ha considerado una de las principales contraindicaciones del tratamiento mediante DMV para la NT clásica. En general, se ha propuesto la edad de 70 años como límite para plantear una DMV10. Diversos autores han recomendado para estos pacientes el uso de procedimientos ablativos, como la rizotomía percutánea del ganglio de Gasser o la radiocirugía, como primera opción terapéutica11-14.
Presentamos la experiencia en una serie consecutiva de pacientes mayores de 70 años con NT clásica refractaria a tratamiento médico tratados mediante DMV, comparando los resultados y complicaciones con los de pacientes más jóvenes.
Pacientes y métodosSe realizó una revisión retrospectiva de todos los pacientes con NT clásica tratados mediante DMV en el Hospital General Universitario Gregorio Marañón entre enero de 1997 y junio del 2015. La recogida de datos se realizó de la historia clínica, los informes de quirófano, los evolutivos de consultas externas y a través de entrevista telefónica para los pacientes intervenidos hasta 2009 inclusive. Desde 2010 la base de datos se recoge y actualiza de forma prospectiva para cada nuevo paciente intervenido de NT. Todos los pacientes incluidos tenían un diagnóstico de NT clásica refractaria a tratamiento médico acorde con los criterios de la versión provisional de la tercera edición de la International Classification of Headache Disorders (ICHD-3 beta)1 y en todos se habían realizado pruebas de neuroimagen, principalmente resonancia magnética, para descartar la existencia de una NT secundaria. La política de nuestro servicio consiste en proponer como primera opción de tratamiento quirúrgico la DMV debido a su mayor eficacia a largo plazo según la literatura médica y a la larga experiencia con este procedimiento quirúrgico. Únicamente en pacientes con comorbilidad médica grave que incremente el riesgo anestésico y quirúrgico se recomiendan la rizotomía percutánea o la radiocirugía. La edad no se considera una contraindicación para la DMV.
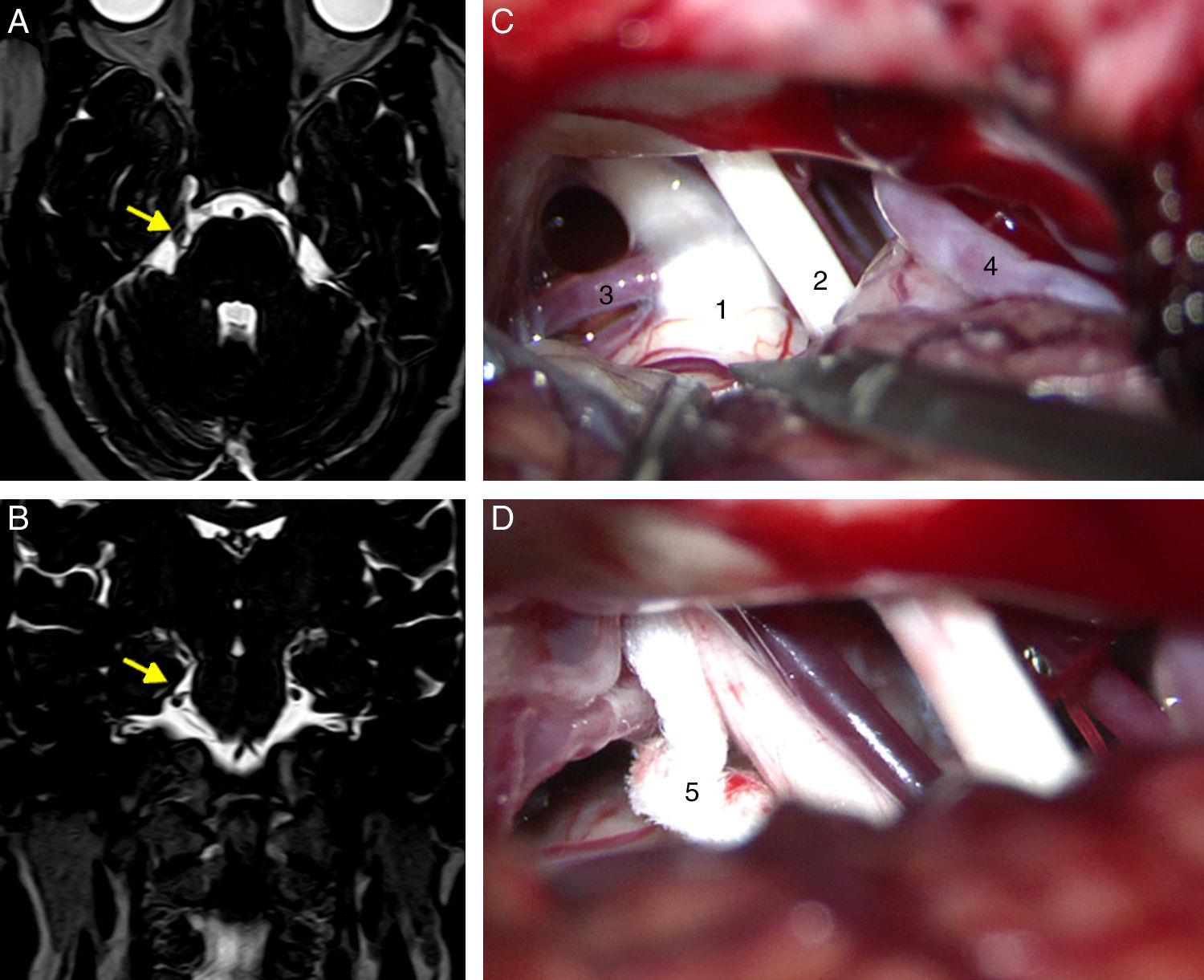
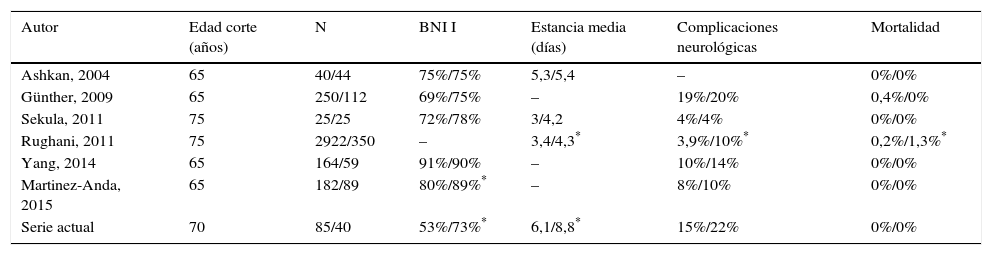
Todos los pacientes tenían un estudio de resonancia magnética preoperatorio para descartar tumores, malformaciones vasculares, esclerosis múltiple y otras causas de neuralgia trigeminal secundaria. En los casos intervenidos desde 2005 se disponía de un estudio con secuencias tridimensionales potenciadas en T2 tipo DRIVE, que permite una valoración preoperatoria de posibles compresiones vasculonerviosas (fig. 1 A y B).
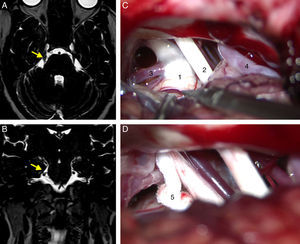
Secuencias DRIVE axial (A) y coronal (B) que muestran un bucle de la arteria cerebelosa superior (ACS) contactar con en trigémino derecho (flecha) en su cara superomedial próximo a la zona REZ, desplazándolo. C) Imagen microquirúrgica del ángulo pontocerebeloso derecho en la que se aprecia un bucle de la ACS comprimiendo el nervio trigémino. D) Descompresión del trigémino mediante la interposición de un fragmento de teflón.
1: trigémino; 2: pares craneales VII-VIII; 3: ACS; 4: AICA; 5: teflón.
Los pacientes fueron sometidos a una craniectomía suboccipital retrosigmoidea en posición de decúbito supino o lateral según la preferencia del cirujano. Se efectuó una exploración microquirúrgica del ángulo pontocerebeloso a fin de localizar compresiones vasculares en el origen (root entry zone) o trayecto cisternal del trigémino. En caso de existir una compresión por arteria o vena del nervio, se realizó una descompresión microvascular mediante la técnica de Jannetta con interposición de un fragmento de teflón entre el vaso y el nervio15 (fig. 1 C y D). En aquellos casos en que no se apreció compresión vascular o era dudosa, se realizó una rizotomía parcial sensitiva, consistente en la sección del tercio inferior del trigémino.
Tomando como edad de corte los 70 años, se compararon los resultados quirúrgicos inmediatos y a largo plazo en los pacientes mayores de 70 años con los de los pacientes menores de 70 años. El alivio del dolor se cuantificó según la escala de dolor facial del Barrow Neurological Institute (BNI score), desarrollada inicialmente para medir la eficacia del tratamiento con radiocirugía16, aunque aplicable también a los resultados con DMV17-20 (tabla 1). Se consideró un resultado quirúrgico excelente la ausencia de dolor sin tratamiento médico (BNI I) y un resultado aceptable el control del dolor precisando medicación (BNI I-III). El seguimiento mínimo fue de 6 meses.
Barrow Neurological Institute pain intensity score (BNI score)
| I | Excelente: no dolor trigeminal, no medicación |
| II | Bueno: dolor ocasional, no medicación |
| III | Aceptable: dolor controlado adecuadamente con medicación |
| IV | Fallo de tratamiento: dolor no controlado adecuadamente con medicación |
| V | Malo: dolor intenso, ausencia de alivio |
Igualmente, se compararon la estancia media y la aparición de complicaciones neurológicas y de complicaciones médicas entre los pacientes mayores y jóvenes, así como la estancia media en ambos grupos.
El análisis estadístico se efectuó considerando un nivel de significación de 0,05 y se calculó el intervalo de confianza (IC) del 95% para las variables analizadas. La asociación entre el resultado quirúrgico y la edad se estimó mediante tablas de contingencia con el test exacto de Fisher. El riesgo relativo y su IC se calcularon para la edad como posible factor predictivo con significación estadística mediante una regresión logística binaria. La tasa de reaparición del dolor a lo largo del tiempo se estimó mediante el procedimiento de Kaplan-Meier, en el que se consideró como fallo del tratamiento la reaparición de dolor trigeminal no controlable con medicación, es decir los grados IV y V del BNI score. Igualmente, se estimó el tiempo de supervivencia libre de dolor y sin tratamiento farmacológico, es decir, el grado I del BNI score. Las diferencias para la reaparición del dolor en los 2 grupos se testaron mediante el método log-rank de Mantel-Cox. El análisis estadístico fue efectuado con el programa estadístico SPSS versión 15.0.
ResultadosEn el período estudiado fueron intervenidos 125 pacientes (43 hombres y 82 mujeres). De estos, 40 pacientes (32%) tenían más de 70 años, con una edad media de 74,8 años (70-84 años). Los 85 pacientes menores de 70 años presentaban una edad media de 52,3 años (24-69 años). Los pacientes mayores de 70 años presentaban un dolor facial predominantemente paroxístico (tipo 1 de Burchiel21) en el 95% de los casos, que afectaba a 2 o más territorios trigeminales en el 55% de los casos, con una evolución media de 8,2 años. El 70% de los pacientes estaba en tratamiento con 2 o más anticomiciales en el momento de la cirugía, presentando pese a ello un dolor incapacitante que afectaba al habla y a la ingesta oral en el 63%. En 4 (10%) de los pacientes se habían realizado procedimientos ablativos del ganglio de Gasser previos, sin mejoría. La exploración microquirúrgica del ángulo pontocerebeloso demostró la existencia de una compresión vascular del trigémino en 37 (93%) de los pacientes, evidenciándose una compresión arterial en el 68%, una compresión venosa en el 17,5% y mixta en el 7,5%. En 34 casos se realizó una descompresión con teflón, en un caso una trasposición arterial, en un caso una coagulación y sección venosa y en 4 casos una rizotomía parcial sensitiva. El seguimiento medio fue de 34 meses (6-144 meses). Al alta, el 93% de los pacientes estaba libre de dolor y sin tratamiento (BNI I). Al final del seguimiento, el 73% de los pacientes continuaba sin dolor y sin medicación, mientras que el 85% tenía un adecuado control del dolor (BNI I-III). Las características clínicas de los pacientes jóvenes y mayores se recogen en la tabla 2.
Características demográficas y clínicas de los pacientes
| Menores 70 años | Mayores 70 años | |
|---|---|---|
| Edad (mediana, rango) | 56 años (24-69) | 74 años (70-84) |
| Sexo (hombre/mujer) | 30/55 | 13/27 |
| Evolución (mediana, rango) | 5 años (1-30) | 6 años (1-30) |
| Lado del dolor (derecha/izquierda) | 50/35 | 16/24 |
| Distribución del dolor | ||
| V1 | 1% | 2% |
| V2 | 21% | 18% |
| V3 | 19% | 25% |
| V1 y V2 | 12% | 12% |
| V2 y V3 | 38% | 25% |
| V1, V2 y V3 | 9% | 18% |
| Tipo de dolor | ||
| NT tipo 1 de Burchiel | 93% | 95% |
| NT tipo 2 de Burchiel | 7% | 5% |
| EVA preoperatorio (media ± desviación típica) | 8,7±1,5 | 8,7±1,5 |
| Compresión neurovascular | ||
| Nada | 15% | 7% |
| ACS | 54% | 53% |
| AICA | 5% | 5% |
| AB | 4% | 10% |
| Vena | 15% | 18% |
| Mixta | 7% | 7% |
| Procedimiento | ||
| Descompresión con teflón | 81% | 86% |
| Trasposición | 4% | 2% |
| Coagulación y sección | 0% | 2% |
| Rizotomía parcial sensitiva | 15% | 10% |
| Seguimiento (mediana, rango) | 24 meses (6-180) | 24 meses (6-144) |
| BNI score inicial | ||
| BNI I | 82% | 93% |
| BNI I-III | 98% | 98% |
| BNI score a fin de seguimiento | ||
| BNI I | 53% | 73% |
| BNI I-III | 82% | 85% |
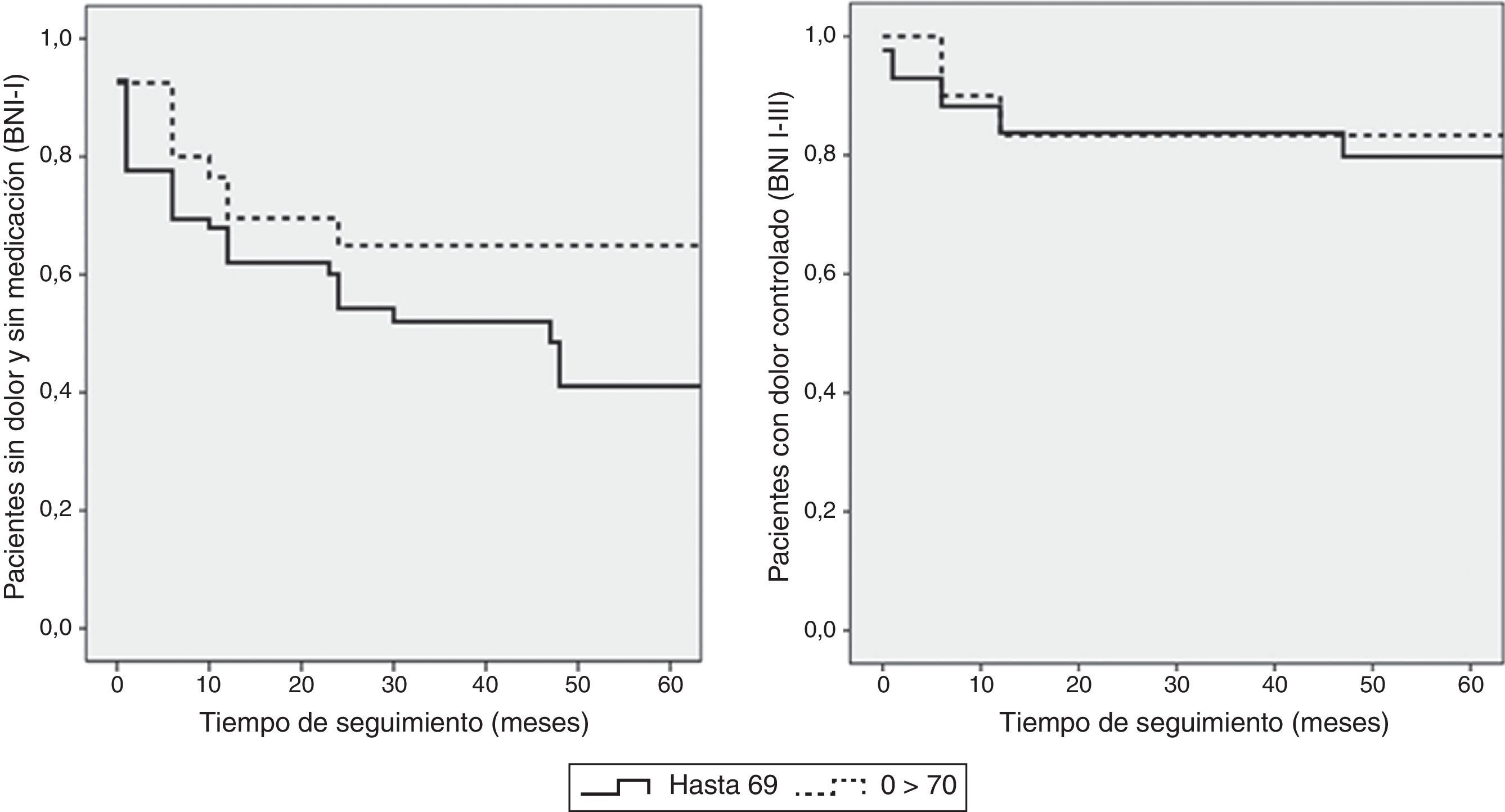
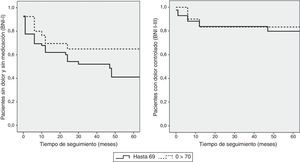
Tomando como punto de corte los 70 años de edad, se comparó a los pacientes de hasta 69 años de edad con los que tenían 70 o más años. La comparación de medias mediante la prueba de Mann-Whitney para muestras independientes no demostró diferencias en cuanto al tiempo de evolución previo de la NT. El análisis mediante la prueba exacta de Fisher no mostró una asociación entre la edad y el resultado quirúrgico aceptable (BNI I-III) al final del seguimiento (p = 0,6). En cambio, la edad mayor de 70 años se asoció a una mayor tasa de resultados excelentes (BNI I), con ausencia completa del dolor al final de seguimiento (p = 0,03). La regresión logística binaria mostró una asociación significativa entre la edad y el resultado quirúrgico excelente (p = 0,02). Los pacientes mayores de 70 años tenían más probabilidad de conseguir un resultado BNI I al final de seguimiento (OR 0,4, IC del 95%, 0,2-0,9). En cambio, la probabilidad de obtener un control del dolor al final del seguimiento no difería de forma significativa respecto a los pacientes más jóvenes (OR 0,7, IC del 95%, 0,3-1,9). Las curvas de supervivencia de Kaplan-Meier (fig. 2) muestran una mayor tasa de supervivencia sin dolor BNI I, que no llega a ser significativa (log rank 0,07). La media de estancia en mayores de 70 años fue de 8,8 días, mientras que en los pacientes jóvenes fue significativamente menor, con una media de 6,1 días (p = 0,04). No hubo mortalidad en ninguno de los pacientes intervenidos en esta serie (tabla 3). En los pacientes mayores se produjeron 2 casos de focalidad transitoria por neuropatía traumática facial y troclear respectivamente, 3 fístulas de líquido cefalorraquídeo y 4 infecciones de la herida quirúrgica. No se demostró una tasa significativamente mayor de complicaciones neurológicas ni médicas en pacientes mayores de 70 años (p = 0,3 y p = 0,1, respectivamente).
Complicaciones quirúrgicas y estancia media
| Menores 70 años | Mayores 70 años | |
|---|---|---|
| Complicaciones neurológicas | ||
| Ninguna | 72 (84,7%) | 31 (77,5%) |
| Focalidad neurológica transitoria | 2 (2,4%) | 2 (5%) |
| Focalidad neurológica permanente | 1 (1,2%) | 0 (0%) |
| Fístula de LCR | 8 (9,4%) | 3 (7,5%) |
| Infección de herida | 1 (1,2%) | 4 (10%) |
| Hemorragia intracraneal | 1 (1,2%) | 0 (0%) |
| Complicaciones médicas | ||
| Ninguna | 82 (96,5%) | 35 (87,5%) |
| Infección urinaria | 2 (2,4%) | 2 (5%) |
| Infección respiratoria | 0 (0%) | 1 (2,5%) |
| HTA mal controlada | 1 (1,2%) | 2 (5%) |
| Estancia (mediana, rango) | 5 días (2-22 días) | 6,5 días (2-58 días) |
La literatura sobre los resultados inmediatos y a largo plazo de la DMV es extensa, con series con más de 5 años de seguimiento medio que describen una mejoría inicial del 76 al 99% de los pacientes con ausencia completa del dolor a largo plazo en el 62-89% de los casos y una tasa de recurrencia del 4 al 38%5-9,22,23. La mortalidad es inferior al 1% en las series más recientes, con una tasa de complicaciones neurológicas graves por debajo del 5%8,24. Se han realizado diversos estudios comparativos, varios de tipo prospectivo, aunque no aleatorizado, entre la DMV y las técnicas percutáneas de lesión del ganglio de Gasser22,25-27. La eficacia inicial en cuanto al alivio completo del dolor no difiere significativamente entre los procedimientos percutáneos y la DMV. Del mismo modo, la radiocirugía ofrece una elevada tasa de alivio inicial del dolor28-30. Sin embargo, en todos los procedimientos ablativos la eficacia del tratamiento decae con el tiempo. La tasa de alivio persistente del dolor trigeminal tratado mediante técnicas ablativas se sitúa en el 25-60% a los 5 años y es significativamente inferior a la obtenida con la DMV31-33.
Recientemente, ha aumentado el interés por las opciones de tratamiento quirúrgico mediante DMV en los pacientes de edad avanzada. Esto se debe al envejecimiento poblacional y al creciente número de personas que alcanzan las últimas décadas de vida con un buen estado de salud y que demandan mantener su calidad de vida34. La NT es una enfermedad con una mayor prevalencia a partir de los 60 años y que sin un tratamiento eficaz puede causar un deterioro importante del estado de salud de los pacientes. La demostrada superioridad en cuanto a la eficacia inicial y a largo plazo de la DMV frente a los procedimientos ablativos percutáneos y frente a la radiocirugía se ha analizado en pacientes de edad avanzada, tomando como punto de corte los 65 o los 70 años21,34-40. Hasta el momento, no se ha demostrado que la edad sea un factor de mal pronóstico para el tratamiento quirúrgico de la NT según se resume en la tabla 4. Los hallazgos de la exploración microquirúrgica del ángulo pontocerebeloso son similares en pacientes mayores, salvo por el aumento de compresiones asociadas a una dolicoectasia vertebrobasilar. La dilatación y la tortuosidad de la atería basilar, que puede llegar a contactar con el trigémino y causar una compresión, es más frecuente en personas mayores y se ha asociado a la existencia de hipertensión arterial y aterosclerosis41,42. En nuestra serie se identificaron 7 casos de dolicoectasia vertebrobasilar, con una media de edad de 67 años, siendo 4 de ellos mayores de 70 años.
Comparación de resultados y complicaciones de la DMV en pacientes jóvenes y de edad avanzada en series quirúrgicas recientes
| Autor | Edad corte (años) | N | BNI I | Estancia media (días) | Complicaciones neurológicas | Mortalidad |
|---|---|---|---|---|---|---|
| Ashkan, 2004 | 65 | 40/44 | 75%/75% | 5,3/5,4 | – | 0%/0% |
| Günther, 2009 | 65 | 250/112 | 69%/75% | – | 19%/20% | 0,4%/0% |
| Sekula, 2011 | 75 | 25/25 | 72%/78% | 3/4,2 | 4%/4% | 0%/0% |
| Rughani, 2011 | 75 | 2922/350 | – | 3,4/4,3* | 3,9%/10%* | 0,2%/1,3%* |
| Yang, 2014 | 65 | 164/59 | 91%/90% | – | 10%/14% | 0%/0% |
| Martinez-Anda, 2015 | 65 | 182/89 | 80%/89%* | – | 8%/10% | 0%/0% |
| Serie actual | 70 | 85/40 | 53%/73%* | 6,1/8,8* | 15%/22% | 0%/0% |
Los datos de cada columna reflejan números o porcentajes en jóvenes/mayores.
BNI I: sin dolor y sin tratamiento al final del seguimiento.
En general, los pacientes mayores presentan unas tasas de mejoría y un tiempo libre de recurrencia al menos comparable con los más jóvenes. En algunas series se ha visto incluso una mayor tasa de ausencia completa del dolor a largo plazo en los pacientes mayores6,36. En nuestra serie los pacientes con 70 o más años de edad tuvieron un resultado quirúrgico algo superior al de los pacientes más jóvenes. En concreto, los pacientes jóvenes presentaban una menor probabilidad de estar sin dolor y sin tratamiento (BNI I) al final del seguimiento, si bien la probabilidad de conseguir un resultado aceptable no difería significativamente entre ambos grupos. Esto puede ser debido a que el grado de compresión, que es un factor pronóstico aceptado, es con frecuencia mayor en los pacientes mayores y a que en estos la exploración microquirúrgica del ángulo pontocerebeloso es más sencilla por la atrofia cerebelosa asociada a la edad8,39,43. Aunque el tiempo de estancia media fue significativamente mayor en los pacientes de más de 70 años, esto no se asoció a un aumento significativo de las complicaciones neurológicas o médicas. Al igual que en los pacientes más jóvenes, no se registraron muertes ni secuelas neurológicas permanentes. En este sentido, la mayoría de las series recogen una tasa similar de mortalidad y de complicaciones neurológicas. En un metaanálisis realizado por Sekula et al. no se encontraron diferencias significativas entre pacientes jóvenes y mayores en cuanto al riesgo de déficit neurológico, ictus, hematoma cerebeloso y muerte21. En general, la mayoría de los autores que han estudiado la influencia de la edad en el tratamiento quirúrgico de la NT concluyen que no debería considerarse esta como una contraindicación para la cirugía de DMV, sino analizar individualmente la comorbilidad del paciente que pueda incrementar el riesgo de complicaciones anestésicas o quirúrgicas21,37,39,40. Esta serie es la primera que analiza específicamente la eficacia y la seguridad del tratamiento quirúrgico de la NT mediante DMV en pacientes de edad avanzada en nuestro ámbito nacional. Empleando una edad de corte más alta que otras series recientes, y pese a las limitaciones derivadas de su diseño retrospectivo y de la extensión del período de estudio, es capaz de demostrar que la edad avanzada no es un factor de mal pronóstico en cuanto a los resultados y las complicaciones del tratamiento quirúrgico. Incluso evidencia una tasa de resultados excelentes significativamente mayor en pacientes de más de 70 años.
Conflicto de interesesNo existe conflicto de intereses ni fuentes de financiación externa en el presente trabajo.