Actualizar las recomendaciones de la Sociedad Española de Neurología para la prevención del ictus, tanto primaria como secundaria, en pacientes con dislipidemia.
DesarrolloSe ha realizado una revisión sistemática en Pubmed evaluando los principales aspectos relacionados con el manejo de las dislipidemias en la prevención primaria y secundaria del ictus, elaborándose una serie de recomendaciones relacionadas con los mismos.
ConclusionesEn prevención primaria se recomienda determinar el riesgo vascular del paciente con el fin de definir los objetivos de LDLc. En prevención secundaria tras un ictus de origen aterotrombótico se recomienda un objetivo de LDLc<55mg/dl, mientras que en ictus isquémicos de origen no aterotrombótico, dado que su relación con dislipidemias es incierta, se establecerán los objetivos en función del grupo de riesgo vascular de cada paciente. Tanto en prevención primaria como secundaria las estatinas son los fármacos de primera elección, pudiendo asociarse ezetimiba y/o inhibidores de PCSK9 en aquellos casos que no alcancen los objetivos terapéuticos.
We present an update of the Spanish Society of Neurology's recommendations for prevention of both primary and secondary stroke in patients with dyslipidaemia.
DevelopmentWe performed a systematic review to evaluate the main aspects of the management of dyslipidaemias in primary and secondary stroke prevention and establish a series of recommendations.
ConclusionsIn primary prevention, the patient's vascular risk should be determined in order to define target values for low-density lipoprotein cholesterol. In secondary prevention after an atherothrombotic stroke, a target value <55mg/dL is recommended; in non-atherothombotic ischaemic strokes, given the unclear relationship with dyslipidaemia, target value should be established according to the vascular risk group of each patient. In both primary and secondary prevention, statins are the drugs of first choice, and ezetimibe and/or PCSK9 inhibitors may be added in patients not achieving the target value.
Distintos estudios demuestran asociación entre niveles elevados de colesterol total y LDL colesterol (LDLc) e incremento del riesgo de ictus isquémico1. Esta relación está claramente demostrada en los ictus aterotrombóticos, siendo incierta con otras etiologías2–5. Por contra, varios estudios aprecian mayor riesgo de ictus hemorrágico con niveles bajos de colesterol total y LDLc6–8. Respecto al colesterol HDL (HDLc), la relación con el riesgo de ictus isquémico es inversa9. Los triglicéridos elevados incrementan un 10% el riesgo de ictus10.
El manejo de las dislipidemias se basa en implementar hábitos de vida saludables11–13 y en el tratamiento farmacológico. La indicación de iniciar tratamiento farmacológico va a depender del riesgo vascular de cada sujeto. Las estatinas son los fármacos de elección. Otros hipolipemiantes eficaces son ezetimiba combinada con estatinas y los inhibidores de PCSK9 (proproteína convertasa subtilisina-kexina tipo 9).Otros fármacos como fibratos o ácidos grasos omega-3 son útiles en el manejo de los triglicéridos, si bien su utilidad en la prevención de enfermedades vasculares no está bien definida.
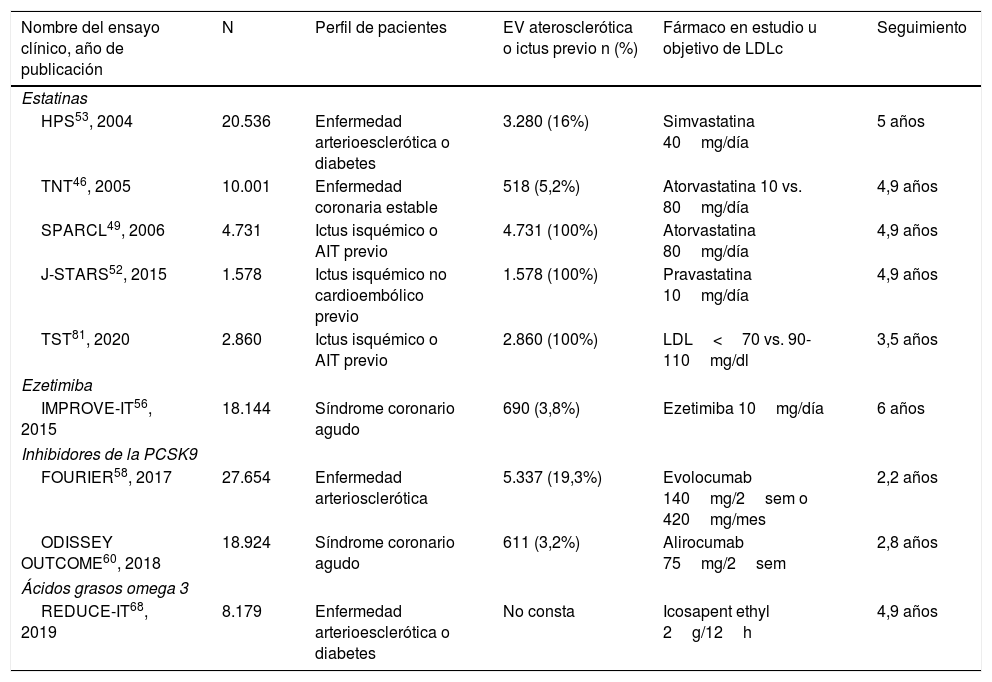
En este artículo hemos llevado a cabo una revisión sistemática de los principales aspectos relacionados con el tratamiento farmacológico de las dislipidemias en la prevención primaria y secundaria del ictus, realizando una serie de recomendaciones basadas en las evidencias disponibles según los criterios ACC/AHA (American College of Cardiology/American Heart Association)14. Las características de los ensayos clínicos mencionados en el artículo se resumen en la tabla 1.
Características principales de los ensayos clínicos analizados en la evaluación de fármacos hipolipemiantes
| Nombre del ensayo clínico, año de publicación | N | Perfil de pacientes | EV aterosclerótica o ictus previo n (%) | Fármaco en estudio u objetivo de LDLc | Seguimiento |
|---|---|---|---|---|---|
| Estatinas | |||||
| HPS53, 2004 | 20.536 | Enfermedad arterioesclerótica o diabetes | 3.280 (16%) | Simvastatina 40mg/día | 5 años |
| TNT46, 2005 | 10.001 | Enfermedad coronaria estable | 518 (5,2%) | Atorvastatina 10 vs. 80mg/día | 4,9 años |
| SPARCL49, 2006 | 4.731 | Ictus isquémico o AIT previo | 4.731 (100%) | Atorvastatina 80mg/día | 4,9 años |
| J-STARS52, 2015 | 1.578 | Ictus isquémico no cardioembólico previo | 1.578 (100%) | Pravastatina 10mg/día | 4,9 años |
| TST81, 2020 | 2.860 | Ictus isquémico o AIT previo | 2.860 (100%) | LDL<70 vs. 90-110mg/dl | 3,5 años |
| Ezetimiba | |||||
| IMPROVE-IT56, 2015 | 18.144 | Síndrome coronario agudo | 690 (3,8%) | Ezetimiba 10mg/día | 6 años |
| Inhibidores de la PCSK9 | |||||
| FOURIER58, 2017 | 27.654 | Enfermedad arteriosclerótica | 5.337 (19,3%) | Evolocumab 140mg/2sem o 420mg/mes | 2,2 años |
| ODISSEY OUTCOME60, 2018 | 18.924 | Síndrome coronario agudo | 611 (3,2%) | Alirocumab 75mg/2sem | 2,8 años |
| Ácidos grasos omega 3 | |||||
| REDUCE-IT68, 2019 | 8.179 | Enfermedad arterioesclerótica o diabetes | No consta | Icosapent ethyl 2g/12h | 4,9 años |
EV: enfermedad vascular.
Las recomendaciones respecto al tratamiento no farmacológico de las dislipidemias en relación con hábitos de vida son objeto de una revisión específica del Comité ad hoc del Grupo de estudio de Enfermedades Cerebrovasculares de la Sociedad Española de Neurología15. Además, es necesario el control de distintos factores y patologías predisponentes a la hipertrigliceridemia (diabetes, alcohol, obesidad, nefropatías, hipotiroidismo, determinadas enfermedades autoinmunes, fármacos).
Estimación del riesgo vascularLa estratificación del riesgo vascular es importante al planificar el tratamiento hipolipemiante y los objetivos terapéuticos. Las distintas guías de manejo de dislipidemias11,12,16 estiman el riesgo vascular en función de la presencia o no de distintos factores de riesgo vascular, enfermedades ateroscleróticas, entre ellas el ictus isquémico, y la utilización de escalas de riesgo vascular.
Las escalas de riesgo vascular son útiles en prevención primaria, siendo recomendable utilizar escalas validadas en la población a tratar. En población europea, incluida la española, la escala de riesgo vascular validada recomendada es la escala SCORE (www.heartscore.org)17. Esta escala calcula el riesgo de muerte de causa vascular a 10 años y se recomienda su utilización en sujetos asintomáticos de ≥40años. No es necesario utilizarla si existe enfermedad aterosclerótica documentada clínicamente o mediante técnicas de imagen, diabetes, enfermedad renal crónica (ERC), presencia de un número elevado de factores de riesgo vascular, hipercolesterolemia familiar o LDLc ≥190mg/dl, dado que estos casos se incluyen automáticamente en los grupos de alto o muy alto riesgo vascular.
Según los criterios de la European Society of Cardiology/European Atherosclerosis Society distinguimos 4 grupos de riesgo vascular12:
- -
Bajo riesgo: puntuación SCORE <1%
- -
Riesgo intermedio: incluye al menos uno de estos criterios
- ∘
Diabetes mellitus (DM) en jóvenes (DM tipo 1 <35años, DM tipo 2 <50años) con duración de la DM <10años y sin otro factor de riesgo asociado.
- ∘
SCORE ≥1% y <5%.
- -
Alto riesgo: incluye al menos uno de estos criterios
- ∘
Presencia de elevado número de factores de riesgo vascular, sobre todo si colesterol total>310mg/dl, LDLc>190mg/dl o presión arterial>180/110mmHg.
- ∘
Hipercolesterolemia familiar sin otros factores de riesgo mayores.
- ∘
DM sin daño de órgano diana con duración ≥10años u otro factor de riesgo adicional.
- ∘
ERC moderada (filtrado glomerular 30-59ml/min/1,73m2).
- ∘
SCORE ≥5% y <10%.
- -
Muy alto riesgo: incluye al menos uno de estos criterios
- ∘
Enfermedad aterosclerótica documentada: síndrome coronario agudo, procedimientos de revascularización coronaria, ictus isquémico, accidente isquémico transitorio (AIT), enfermedad arterial periférica (incluye estenosis carotidea y aneurisma de aorta), presencia de placas significativas en angiografía coronaria o TC (enfermedad coronaria multivaso con 2 arterias epicárdicas mayores con estenosis >50%) o en ecografía carotidea.
- ∘
DM con daño de órgano diana (microalbuminuria, retinopatía o neuropatía) o al menos 3 factores de riesgo mayores o DM tipo 1 de inicio precoz y larga duración (>20años).
- ∘
ERC grave (filtrado glomerular <30ml/min/1,73m2).
- ∘
Puntuación SCORE ≥10%.
- ∘
Hipercolesterolemia familiar con enfermedad arteriosclerótica asociada o con otro factor de riesgo mayor.
Estos criterios no hacen mención a la presencia de estenosis de arterias intracraneales. Distintos estudios han demostrado que la estenosis de origen aterosclerótico de arterias intracraneales, tanto en prevención primaria como secundaria, incrementa significativamente el riesgo de ictus y otros eventos vasculares18–24. Por tanto, la presencia de estenosis de arterias intracraneales de origen aterosclerótico incluye al paciente en el grupo de muy alto riesgo vascular.
Además, en prevención primaria se han descrito factores modificadores del riesgo vascular, los cuales pueden ser útiles para reclasificar a un paciente en un grupo de mayor riesgo. La determinación del calcio arterial coronario (CAC) mediante TAC sin contraste se asocia al riesgo de eventos vasculares. Si su puntuación es ≥100 unidades Agatston, el riesgo de eventos vasculares es elevado, siendo bajo si puntúa 025–27. Otro factor modificador del riesgo vascular es la detección en estudios ecográficos de placas carotideas o femorales28–30.
Recomendaciones- -
En prevención primaria, se recomienda calcular el riesgo vascular mediante la escala SCORE. Recomendación clase I-Nivel de evidencia C.
- -
La determinación del CAC o la detección de placas arteriales carotideas o femorales pueden ser útiles como factores modificadores de la estimación del riesgo vascular en individuos de riesgo bajo o moderado. Recomendación clase IIa-Nivel de evidencia B.
Las estatinas previenen las enfermedades vasculares, entre ellas el ictus31–35, reduciendo la mortalidad global y la mortalidad vascular sin diferencias según el sexo36 o la edad37. Según el grado de reducción de LDLc que producen distinguimos38:
- -
Estatinas de alta intensidad (reducción ≥50%): atorvastatina 40-80mg, rosuvastatina 20-40mg.
- -
Estatinas de moderada intensidad (reducción del 30-49%): atorvastatina 10-20mg, rosuvastatina 5-10mg, simvastatina 20-40mg, pravastatina 40-80mg, lovastatina 40-80mg, fluvastatina 80mg, pitavastatina 1-4mg.
- -
Estatinas de baja intensidad (reducción <30%): simvastatina 10mg, pravastatina 10-20mg, lovastatina 20mg y fluvastatina 20-40mg.
Además, las estatinas incrementan el HDLc un 1-10% y reducen los triglicéridos un 10-20%. Son seguras, siendo infrecuentes los efectos adversos graves. Se relacionan de forma consistente con efectos adversos musculares (mialgias, raramente miopatías/rabdomiólisis), desarrollo de diabetes y de forma probable con un incremento de los ictus hemorrágicos39.
Estatinas en la prevención primaria del ictusDistintos metaanálisis objetivan que las estatinas obtienen reducciones del 15-20% del riesgo de ictus, debido al menor riesgo de ictus isquémico40–44. Por contra, no disminuyen el riesgo de ictus fatales41–44. También reducen la progresión de la aterosclerosis carotidea45. Un metaanálisis de distintos ensayos con estatinas demostró que reducir el LDLc 1mmol/L (39mg/dl) disminuye el riesgo de ictus un 21,1%41.
Respecto a la intensidad de las estatinas, el ensayo TNT (Treating to New Targets) comparó atorvastatina 80mg/día con atorvastatina 10mg/día en pacientes con cardiopatía isquémica, observándose una reducción del 25% del riesgo relativo de ictus con atorvastatina 80mg/día46. Estos datos se confirman en distintos metaanálisis que comparan estatinas de alta intensidad frente a otras, apreciándose con estatinas de alta intensidad reducciones del 14-18% en el riesgo relativo de ictus32,47,48 y del 16% en los ictus isquémicos32.
Estatinas y prevención secundaria del ictusEl ensayo clínico SPARCL (Stroke Prevention by Aggresive Reduction in Cholesterol Levels) comparó atorvastatina 80mg/día frente a placebo en la prevención de ictus recurrentes tras un ictus o AIT no cardioembólico49. Atorvastatina 80mg/día disminuyó un 16% el riesgo de ictus, a pesar de incrementar significativamente los ictus hemorrágicos. También redujo el riesgo de AIT (26%), eventos coronarios mayores (35%), eventos vasculares mayores (20%) y tratamientos revascularizadores arteriales (45%).
Un subanálisis del ensayo SPARCL50 demostró mayores beneficios con atorvastatina 80mg/día si existía estenosis carotidea, reduciéndose un 33% el riesgo de ictus y un 43% los eventos coronarios mayores. Respecto a la etiología del ictus o AIT que motivó la entrada en el estudio no se apreciaron diferencias relevantes51, si bien las mayores reducciones del riesgo absoluto frente al placebo se observaron en los ictus isquémicos aterotrombóticos respecto a las obtenidas en los lacunares y criptogénicos.
Los ensayos con estatinas de baja o moderada intensidad no demuestran reducción del riesgo de ictus. El estudio J-STARS (Japan Statin Treatment Against Recurrent Stroke)52 evaluó pravastatina 10mg/día frente a placebo tras un ictus isquémico no cardioembólico, sin apreciarse diferencias significativas en el objetivo primario del estudio (ictus o AIT) ni en los eventos vasculares. Sin embargo, pravastatina se asoció a una reducción del riesgo relativo del 67% de los ictus aterotrombóticos. En un subanálisis del ensayo HPS (Heart Protection Study) que incluyó 3.280 pacientes con enfermedad cerebrovascular previa, las estatinas de intensidad moderada (simvastatina 20-40mg/día) no obtuvieron reducciones significativas de los ictus frente a placebo, aunque disminuyeron los eventos vasculares mayores53.
En un metaanálisis que evaluó distintos hipolipemiantes en la prevención de ictus recurrentes y enfermedades vasculares, se incluyeron 8 ensayos, 5 de ellos con estatinas [uno con atorvastatina 80mg (SPARCL), 2 con simvastatina 40mg (HPS, FASTER) y 2 con pravastatina 40mg (CARE, LIPID)]. El metaanálisis de los ensayos con estatinas mostró una reducción del riesgo relativo del 22% de ictus isquémicos y del 23% de eventos vasculares mayores, incrementando significativamente el riesgo relativo de ictus hemorrágicos en un 72%54.
EzetimibaInhibe la absorción intestinal de colesterol, reduciendo un 15-22% el LDLc. Combinada con estatinas obtiene reducciones adicionales del 15-20% del LDLc. La asociación ezetimiba más estatinas reduce el riesgo de ictus e infarto de miocardio55.
El estudio IMPROVE-IT (IMProved Reduction of Outcomes: Vytorin Efficacy International Trial)56 evaluó, tras un síndrome coronario agudo, simvastatina 40mg+ezetimiba 10mg frente a simvastatina 40mg, apreciándose que la reducción adicional en 16mg/dl del LDLc con la terapia combinada reducía significativamente en un 6% el objetivo primario del estudio (mortalidad vascular, infarto de miocardio no fatal, hospitalización por ángor inestable, revascularización coronaria y/o ictus no fatal) y en un 21% el de ictus isquémicos.
Respecto a la eficacia de ezetimiba en prevención secundaria, en un análisis secundario del estudio IMPROVE-IT57 se apreció que en pacientes con ictus previo, simvastatina 40mg+ezetimiba 10mg era más beneficioso que en aquellos sin ictus previo, disminuyendo un 48% el riesgo relativo de ictus.
Inhibidores de PCSK9Los inhibidores de PCSK9 son anticuerpos monoclonales dirigidos contra la proteína PCSK9, implicada en el catabolismo del receptor de LDLc, incrementando los receptores de LDLc disponibles en la superficie celular. Consiguen reducciones de hasta un 60% en los niveles de LDLc. Actualmente disponemos de 2 inhibidores de PCSK9, evolocumab y alirocumab.
El ensayo FOURIER (Further cardiovascular outcomes research with PSCK9 inhibition in subjects with elevated risk)58 evaluó evolocumab frente a placebo en 27.564 pacientes con enfermedad vascular previa (19,4% ictus no hemorrágico) tratados con estatinas y LDLc≥70mg/dl. Evolocumab redujo significativamente los distintos eventos vasculares evaluados, sin apreciarse reducción en la mortalidad vascular. Hubo una reducción del 21% en el riesgo relativo de ictus y del 25% en el de ictus isquémico, sin incremento significativo de los ictus hemorrágicos. En los pacientes con ictus isquémico previo (n=5.337) incluidos en el estudio59, evolocumab obtuvo una reducción significativa del 15% en el riesgo relativo del objetivo primario del estudio (muerte de origen vascular, infarto de miocardio, ictus, hospitalización por ángor inestable o revascularización coronaria) junto con una tendencia a reducir en un 10% el riesgo relativo de ictus y en un 8% el riesgo de ictus isquémico, sin incrementarse los ictus hemorrágicos.
El ensayo ODDISEY OUTCOMES (Evaluation of Cardiovascular Outcomes After an Acute Coronary Syndrom During Treatment With Alirocumab)60 evaluó alirocumab en pacientes con síndrome coronario agudo tratados con estatinas y LDLc≥70mg/dl, observándose reducciones significativas de los eventos vasculares, con una disminución del 27% en el riesgo relativo de ictus isquémico. En este ensayo los resultados no difieren entre pacientes con o sin enfermedad cerebrovascular previa61, aunque fueron mejores en los pacientes sin historia previa de ictus, en los cuales la reducción del riesgo relativo de ictus fue del 38%, mientras que en los pacientes con historia de ictus previo (944 casos) la reducción fue del 10%.
Un metaanálisis de 39 ensayos clínicos con inhibidores de PCSK9 apreció una reducción del riesgo relativo de ictus isquémico del 22%62.
FibratosDisminuyen los triglicéridos hasta un 50%. Además, obtienen reducciones menores del 20% del LDLc e incrementan hasta un 20% el HDLc. Pueden reducir el riesgo de eventos vasculares63,64. Sin embargo, no reducen el riesgo de ictus en prevención primaria64,65 ni en secundaria54,66.
Ácidos grasos omega-3Los ácidos grasos omega-3 [ácido ecosapentaenoico (EPA), ácido docosahexaenoico] a dosis de 2-4g/día reducen significativamente los triglicéridos. Una revisión Cochrane de 79 ensayos no demostró que disminuyan el riesgo de eventos vasculares en conjunto, ni de ictus, pero sí una reducción del 7% en los eventos coronarios67. Sin embargo, recientemente se ha publicado el ensayo REDUCE-IT (Reduction of Cardiovascular Events with Icosapent Ethyl-Intervention Trial)68, que comparó EPA (2g/12h) frente a placebo en pacientes con antecedentes de enfermedades vasculares, diabetes u otros factores de riesgo y triglicéridos basales entre 135-499mg/dl, tratados con estatinas. EPA redujo significativamente la mortalidad vascular y los eventos vasculares, disminuyendo un 28% el riesgo relativo de ictus. Actualmente no disponemos de subanálisis de este estudio en pacientes con ictus previo que avalen su eficacia en prevención secundaria.
Tras publicarse este ensayo la AHA69 ha concluido que los ácidos grasos omega-3 son una opción efectiva y segura, pudiéndose administrar en pacientes de alto riesgo no controlados con estatinas.
Hipolipemiantes e ictus hemorrágicoLa relación entre terapias hipolipemiantes e ictus hemorrágico es controvertida. Varios metaanálisis no aprecian incremento de los ictus hemorrágicos ni una relación con la intensidad de la reducción del LDLc32,41,70,71. Sin embargo, dichos metaanálisis son heterogéneos, incluyendo estudios de prevención primaria y secundaria, la mayoría de estos últimos en enfermedades vasculares diferentes al ictus. En pacientes con ictus previo, el ensayo SPARCL mostró un incremento del riesgo relativo de ictus hemorrágico del 67%49. Un subanálisis de este estudio72 apreció mayor riesgo de ictus hemorrágico si el evento de entrada fue un ictus hemorrágico, en sujetos de mayor edad, en varones, en los tratados con atorvastatina 80mg/día y si presentaban cifras de presión arterial elevadas [presión arterial sistólica (PAS) ≥160mmHg y/o diastólica (PAD) ≥100mmHg)]. Asimismo, en el subanálisis de pacientes con enfermedad cerebrovascular previa del ensayo HPS, simvastatina 20-40mg/día incrementaba un 86% el riesgo relativo de ictus hemorrágico frente a placebo53. Por contra, el estudio J-STARS52 no apreció incremento en los ictus hemorrágicos con pravastatina 10mg/día.
A diferencia de los datos observados en otros estudios54, un metaanálisis reciente73 que evaluó el riesgo de ictus hemorrágico en 39 ensayos realizados con distintos hipolipemiantes, no encontró un incremento significativo del riesgo de ictus hemorrágico al analizar conjuntamente todos los ensayos, ni apreció relación con la intensidad de reducción de LDLc. Sin embargo, al analizar separadamente los ensayos de prevención secundaria de distintas enfermedades vasculares sí se observó un incremento del riesgo relativo de ictus hemorrágico del 18%. Este metaanálisis apreció que por cada 1.000 tratamientos hipolipemiantes se evitan 9,17 ictus isquémicos y se provocan 0,48 ictus hemorrágicos, con una reducción neta de 8,69ictus/1.000 pacientes tratados.
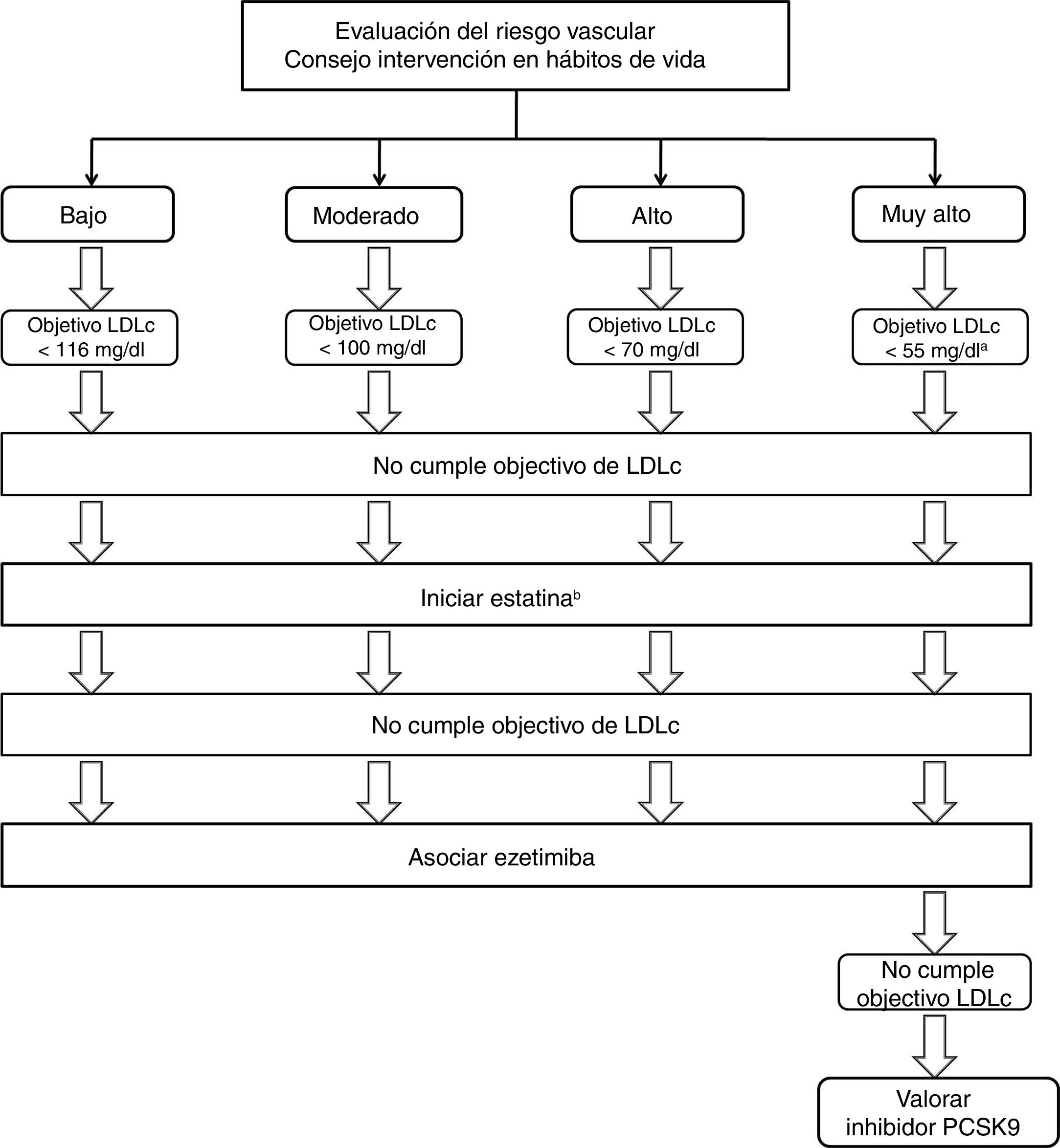
Estrategias de uso de fármacos hipolipemiantes en la prevención del ictusPrevención primaria (fig. 1)Las recomendaciones se dirigen a alcanzar los objetivos de LDLc que se describen más adelante según el grupo de riesgo y los niveles de LDLc basales. Si no se consiguen con intervenciones sobre los hábitos de vida se iniciará tratamiento con estatinas. Si el riesgo vascular es alto o muy alto, son recomendables reducciones de LDLc≥50%. En mayores de 75años, sobre todo si existe riesgo de interacciones con otros fármacos74–76 o en pacientes con ictus hemorrágico previo, se valorará la posibilidad de iniciar las estatinas a dosis más bajas.
Algoritmo terapéutico del manejo de la hipercolesterolemia en prevención primaria del ictus.
a En pacientes con factores que incrementen el riesgo de ictus hemorrágico puede ser razonable un objetivo de LDLc<70mg/dl.
b En pacientes con riesgo vascular alto o muy alto se recomiendan reducciones de LDLc≥50%.
- -
Se recomienda iniciar el tratamiento con estatinas en los pacientes que no cumplen los objetivos de LDLc. Recomendación clase I-Nivel de evidencia A.
- -
En mayores de 75años, sobre todo si existe riesgo de interacciones farmacológicas, o si existe ictus hemorrágico previo, es razonable iniciar el tratamiento con estatinas a dosis más bajas. Recomendación clase IIa-Nivel de evidencia C.
- -
Si los objetivos de LDLc no se alcanzan con estatinas a dosis máximas toleradas, se recomienda asociar ezetimiba. Recomendación clase I-Nivel de evidencia B.
- -
En pacientes de muy alto riesgo, si los objetivos de LDLc no se alcanzan con estatinas a dosis máximas toleradas más ezetimiba, puede considerarse asociar inhibidores de PCSK9. Recomendación clase IIb-Nivel de evidencia B.
- -
Si el riesgo vascular es alto o muy alto y persisten cifras de triglicéridos elevadas a pesar del tratamiento con estatinas, es razonable asociar ácidos grasos omega-3. Recomendación clase IIa-Nivel de evidencia B.
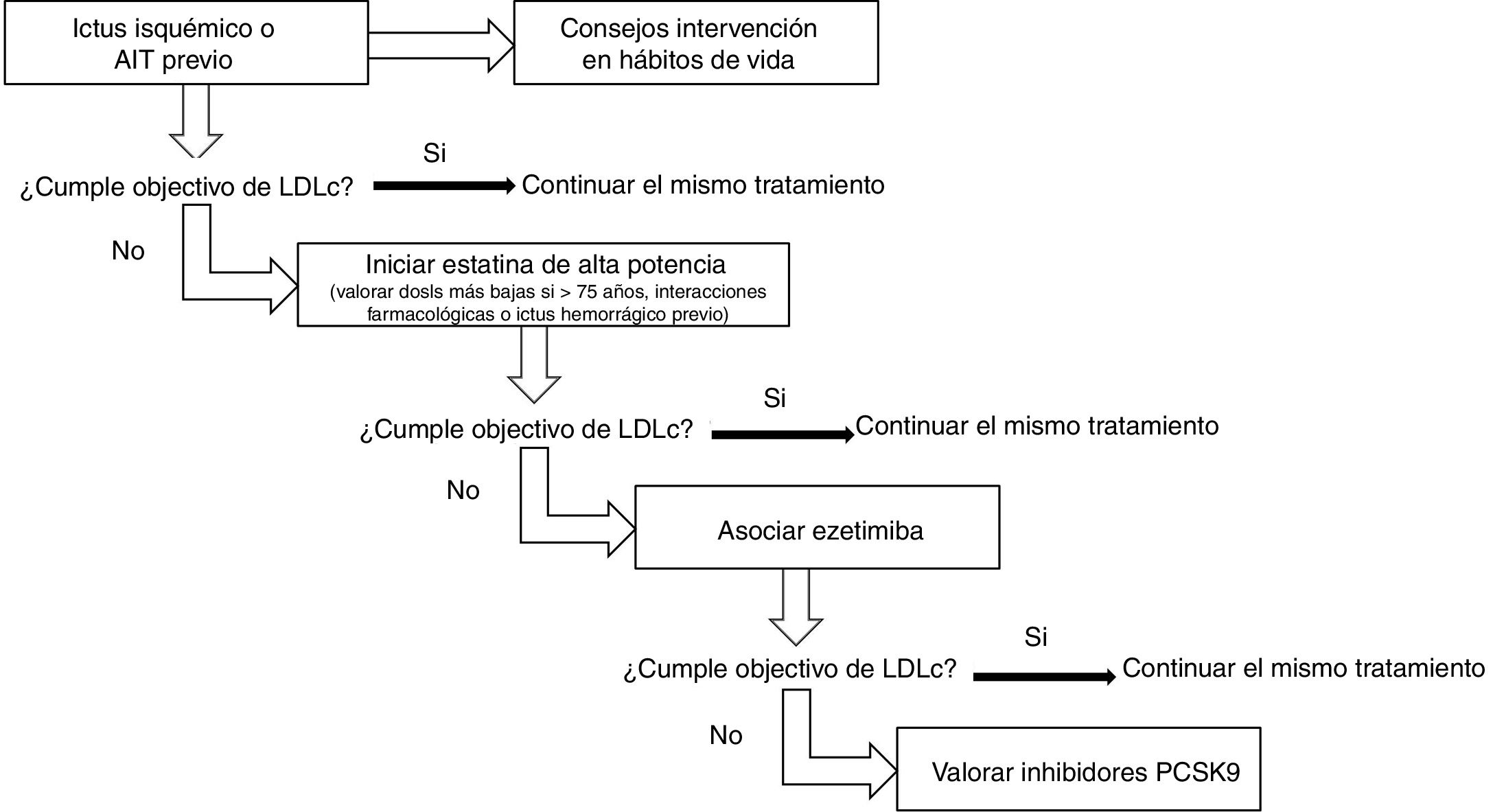
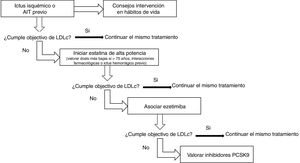
Se debe iniciar el tratamiento con estatinas de alta intensidad, valorándose en mayores de 75años con riesgo de interacciones farmacológicas o si existe ictus hemorrágico previo iniciar las estatinas a dosis más bajas. Si no se alcanzan los objetivos de LDLc, asociar ezetimiba y si aun así no es suficiente, asociar inhibidores de PCSK9 (fig. 2).
Recomendaciones- -
Se recomienda iniciar el tratamiento con estatinas de alta intensidad, sobre todo en pacientes con ictus isquémicos o AIT de origen aterotrombótico, o en ictus de otras causas si se asocian a otras enfermedades aterotrombóticas. Recomendación clase I-Nivel de evidencia A.
- -
En mayores de 75años, sobre todo si existe riesgo de interacciones farmacológicas o con ictus hemorrágico previo, es razonable iniciar el tratamiento con estatinas a dosis más bajas. Recomendación clase IIa-Nivel de evidencia C.
- -
Si los objetivos de LDLc no se alcanzan con estatinas a dosis máximas toleradas, es razonable asociar ezetimiba. Recomendación clase IIa-Nivel de evidencia B.
- -
Si los objetivos de LDLc no se alcanzan con estatinas a dosis máximas toleradas más ezetimiba, es razonable asociar inhibidores de PCSK9. Recomendación clase IIa-Nivel de evidencia B.
Tanto en prevención primaria como secundaria los objetivos se centran en el LDLc. En situaciones en que la determinación de LDLc puede ser inexacta (triglicéridos elevados, niveles de LDLc muy bajos, diabéticos) puede ser útil establecer objetivos basados en los niveles de colesterol no HDL o apo-B.
Distintos metaanálisis demuestran que cuanto mayor sea la reducción de LDLc, mayor será la reducción de eventos vasculares34,36,77–79. Estos resultados también se observan en la prevención del ictus, apreciándose con distintos hipolipemiantes una reducción del riesgo relativo de ictus del 23,5% por cada reducción del LDLc en 1mmol/L80, lo cual ha dado lugar a que se disminuyan los niveles de LDLc objetivo en los distintos grupos de riesgo vascular.
En prevención primaria, los objetivos de LDLc deben establecerse según el grupo de riesgo vascular del paciente, siendo recomendables reducciones de LDLc≥50% en sujetos de muy alto y alto riesgo12,32,34,41. En sujetos con enfermedad aterosclerótica previa como cardiopatía isquémica o enfermedad arterial periférica, la obtención de niveles de LDLc inferiores a 55mg/dl disminuye el riesgo de ictus isquémico. Así, el estudio IMPROVE-IT56 demostró que los pacientes tratados con simvastatina 40mg más ezetimiba 10mg obtenían unos niveles medios de LDL inferiores a los tratados con simvastatina más placebo (53,7mg/dl vs. 69,5mg/dl) y mostraban una reducción del riesgo relativo de ictus isquémico del 21%. El estudio FOURIER58 demostró que asociar evolocumab a estatinas de alta intensidad obtenía una reducción superior de los valores de LDLc que la asociación estatinas más placebo (30mg/dl de mediana vs. 92mg/dl) y que se acompañaba de una reducción del riesgo relativo de ictus isquémico del 21%. El estudio ODISSEY OUTCOMES60 demostró que asociar alirocumab a estatinas de alta intensidad obtenía, comparado con la asociación estatinas más placebo, una reducción superior de los valores de LDLc (40mg/dl vs. 93mg/dl) y que se acompañaba de una reducción del riesgo relativo de ictus isquémico del 27%.
En prevención de ictus recurrentes, el estudio TST (Treat Stroke to Target)81 ha demostrado que, tras un ictus isquémico o AIT con patología aterotrombótica asociada, obtener niveles de LDLc más bajos es beneficioso. Este estudio evaluó la eficacia en la prevención de eventos vasculares de 2 objetivos de LDLc, <70mg/dl y entre 90 y 110mg/dl. El grupo asignado al objetivo de LDLc<70mg/dl presentó una reducción significativa del riesgo relativo del 22% (reducción absoluta del 2,4%) en el objetivo combinado primario del estudio (ictus isquémico, infarto de miocardio, revascularización coronaria o carotidea urgente o muerte vascular), sin incremento significativo (aumento absoluto del 0,4%) en los ictus hemorrágicos. La cohorte francesa del estudio dispone de un seguimiento mayor (5,3años)82 y en el grupo asignado al objetivo de LDLc<70mg/dl la reducción de eventos vasculares mayores fue del 26%. Para la combinación de infarto cerebral/ictus hemorrágico la reducción del riesgo relativo fue del 28%, observándose un aumento no significativo del riesgo relativo de hemorragias cerebrales (17%). Un análisis post-hoc del ensayo SPARCL83 demostró que reducciones más intensas y niveles más bajos de LDLc durante el seguimiento disminuyen significativamente las probabilidades de presentar un ictus u otros eventos vasculares. Así, respecto a aquellos casos en que los niveles de LDLc no se modificaron, la reducción de LDLc ≥50% disminuyó un 35% el riesgo relativo de ictus y un 37% el de ictus isquémico, sin incrementarse significativamente los ictus hemorrágicos. Sin embargo, con reducciones de LDLc menores del 50%, la reducción en la tasa de ictus y otros eventos vasculares no fue significativa respecto a aquellos que no disminuyeron el LDLc. En este subanálisis del SPARCL, al comparar los pacientes que alcanzaron niveles de LDLc<70mg/dl respecto a aquellos con LDLc ≥100mg/dl, hubo reducciones significativas del riesgo relativo de ictus (28%), ictus isquémico (34%) y eventos vasculares (31%), sin incrementarse los ictus hemorrágicos. Por contra, no hubo diferencias relevantes entre los grupos con niveles de LDLc entre 70-99mg/dl y LDLc≥100mg/dl. Asimismo, en el estudio IMPROVE-IT57 se apreció que en pacientes con ictus previo (n=682) la reducción adicional en 17mg/dl de LDLc en los pacientes que recibieron simvastatina 40mg+ezetimiba 10mg respecto a los tratados con simvastatina 40mg (50-51mg/dl vs. 67-68mg/dl) disminuye el riesgo relativo de ictus isquémico en un 48%, siendo esta reducción superior a la obtenida en pacientes sin ictus previo (16%). En el estudio FOURIER59, los pacientes con ictus isquémico previo que recibieron evolocumab obtuvieron niveles medios de LDLc de 0,7mmol/L (27mg/dl) obteniéndose una reducción significativa del 15% en el riesgo relativo de eventos vasculares y una tendencia en la reducción del riesgo relativo de ictus del 10% y de ictus isquémicos del 8%.
Al definir los objetivos de LDLc en pacientes con ictus isquémico o AIT previo, la posibilidad de incrementar el riesgo de ictus hemorrágicos debe tenerse en cuenta. Si bien esta relación es incierta, tanto el estudio SPARCL49 como el subgrupo de pacientes con enfermedad cerebrovascular previa del estudio HPS53 presentaron incrementos significativos del riesgo de ictus hemorrágico que obligan a ser cautos al establecer el objetivo de LDLc en estos casos, sobre todo si asocian factores que incrementen el riesgo de ictus hemorrágico como hipertensión arterial mal controlada (PAS≥160mmHg y/o PAD≥100mmHg), edad avanzada o ictus hemorrágico previo71.
Los ictus isquémicos y AIT de origen aterotrombótico son los únicos que presentan una relación claramente demostrada con los niveles de colesterol, compartiendo un origen común con otras enfermedades aterotrombóticas, como la cardiopatía isquémica o la enfermedad arterial periférica. Así, en los ensayos SPARCL51 y J-STARS52 las estatinas obtuvieron mayores reducciones en el riesgo de ictus en los de origen aterotrombótico, si bien en el primer estudio la asociación no fue estadísticamente significativa. Los resultados de distintos metaanálisis32,36,78,79 y de los ensayos clínicos que evalúan el tratamiento combinado con estatinas más ezetimiba56 o con inhibidores de PCSK958,60 han demostrado que las reducciones más intensas y los niveles más bajos de LDLc, inferiores a 55mg/dl, tienen más beneficio en la prevención de enfermedades aterotrombóticas, entre las que incluyen el ictus isquémico. En prevención secundaria de ictus los resultados de los estudios TST81 y SPARCL83 también demuestran que la obtención de niveles más bajos de LDLc (<70mg/dl) es más eficaz en la prevención. El ictus isquémico o AIT de origen aterotrombótico debe incluirse en el grupo de muy alto riesgo vascular y por tanto debe recomendarse un objetivo de LDLc<55mg/dl, como sucede con otras enfermedades de origen aterotrombótico. No obstante, en caso de existir factores que incrementan el riesgo de ictus hemorrágico puede ser razonable un objetivo de LDLc<70mg/dl.
En ictus isquémicos o AIT de origen no aterotrombótico, al ser incierta su asociación con las dislipidemias, es recomendable establecer los objetivos de LDLc en función de la estimación del riesgo vascular.
En resumen, la mayor parte de pacientes con ictus isquémico o AIT serán considerados de alto o muy alto riesgo, si bien al definir los objetivos de LDLc debe tenerse en cuenta la etiología del ictus o AIT (aterotrombótico o no), la coexistencia de otras enfermedades aterotrombóticas, así como el riesgo particular de ictus hemorrágico.
Recomendaciones sobre objetivos terapéuticos en prevención de ictusPrevención primariaLos objetivos de LDLc se estratificarán en función del riesgo vascular:
- -
Si el riesgo es bajo podría considerarse LDLc<116mg/dl. Recomendación clase IIb-Nivel de evidencia A.
- -
Si el riesgo es moderado es razonable LDLc<100mg/dl. Recomendación clase IIa-Nivel de evidencia A.
- -
Si el riesgo es alto se recomienda LDLc<70mg/dl y reducción de LDLc≥50%. Recomendación clase I-Nivel de evidencia A.
- -
Si el riesgo es muy alto y existe otra enfermedad aterotrombótica previa (cardiopatía isquémica, enfermedad arterial periférica) se recomienda LDLc <55mg/dl y reducción de LDLc≥50%. Recomendación clase I-Nivel de evidencia A.
- -
Si el riesgo es muy alto sin enfermedad aterotrombótica previa se recomienda LDLc<55mg/dl y reducción de LDLc≥50%. Recomendación clase I-Nivel de evidencia C.
- -
En pacientes con ictus isquémico o AIT previos de origen aterotrombótico se recomiendan niveles de LDLc<55mg/dl. Recomendación clase I-Nivel de evidencia B.
- -
En pacientes con ictus isquémico o AIT de origen no aterotrombótico, se recomiendan los objetivos descritos en prevención primaria del ictus.
- -
En pacientes con ictus isquémico previo de origen aterotrombótico o no aterotrombótico con muy alto riesgo vascular, que presenten factores asociados a incremento del riesgo de ictus hemorrágico, puede ser razonable un objetivo de LDLc<70mg/dl. Recomendación clase IIb-Nivel de evidencia B.
Los autores declaran no tener ningún conflicto de intereses.