Valorar los resultados y eficacia de la artroplastia total de cadera (ATC) no cementada en octogenarios con coxartrosis.
Material y métodosEstudio de caso-control con emparejamiento 1:2. Selección consecutiva de 54 octogenarios (55 caderas) y 106 controles (110 caderas) con edad: 70-79 años. Seguimiento medio de 7 años (rango:5-12). Antes de 5 años de seguimiento murieron uno y 4 pacientes respectivamente, siendo excluidos. Se realizó la valoración clínica mediante ASA, comorbilidades, escalas de Harris y Merle D’Aubigné, y valoración radiográfica de complicaciones y de mortalidad.
ResultadosEn ambas cohortes no hubo muertes perioperatorias, siendo similar la tasa de complicaciones médicas (p=0,601) y la supervivencia (p=0,360) que a 7 años fue del 89,8% en octogenarios y 95,3% en controles, no influyendo las variables preoperatorias. No hubo diferencias en los resultados funcionales postoperatorios (p=0,761), pero los octogenarios tuvieron mayor incremento (p=0,002) respecto al preoperatorio. En octogenarios hubo 2 fracturas intraoperatorias, 2 luxaciones y 2 vástagos inestables. En los controles, una infección profunda, una fractura periprotésica femoral, e inestabilidad en 2 cotilos y 4 vástagos. Las tasas de complicaciones asépticas, de necesidad de revisión y de supervivencia de la artroplastia (94% a 7 años) fueron similares en ambas cohortes.
DiscusiónEl incremento en el estado de salud hace que los octogenarios dispongan de una expectativa de vida de al menos 10 años. El argumento de costes y una edad arbitraria no debe influir en la selección de candidatos a ATC no cementada.
ConclusionesLa ATC no cementada se ha mostrado segura y efectiva en los octogenarios con coxartrosis. El notable incremento encontrado en los resultados funcionales justifica el continuar utilizándola en estos pacientes.
To evaluate the results and efficacy of cementless total hip arthroplasty (THA) in octogenarians with osteoarthritis.
Material and methodsMatched case-control study with ratio 1:2. Consecutive selection of 54 octogenarians (55 hips), and 106 control patients (110 hips) with age ranging from 70 to 79 years. Mean follow-up of 7 years (range: 5-12). Before 5 postoperative years, 1 and 4 patients, respectively, died and they were excluded. Clinical assessment was performed using ASA grade, comorbidities, and Harris and Merle D’Aubigné hip scores, and radiographic, complications, and mortality evaluations were made.
ResultsThere were no perioperative deaths in either cohort. The rates of postoperative medical complications (P=.601) and survival (P=.360) were similar. The survival at 7 years was 89.8% in octogenarian and 95.3% in controls, with no influence of the preoperative variables. There were no differences in postoperative functional outcomes (P=.761), but improvement respect to the preoperative was higher in octogenarian (P=.002). In octogenarians there were 2 intraoperative fractures, 2 dislocations and 2 unstable stems, and in control patients 1 deep infection, 1 peri-prosthetic femoral fracture, 2 unstable cups and 4 unstable stems. The rates of aseptic complications, the need for revision, and arthroplasty survival (94% at 7 years) were similar in both cohorts.
DiscussionDue to improvement in health status, the octogenarian may have a life expectancy of at least 10 years. The cost arguments and an arbitrary age should not influence the selection of candidates for cementless THA.
ConclusionsCementless THA has been shown to be safe and effective in octogenarian patients with osteoarthritis. The notable increase found in functional outcomes justifies the continued use in these patients.
La artroplastia total de cadera (ATC) es una cirugía común, sobre todo en personas de edad avanzada, con resultados muy satisfactorios y siendo considerada todavía la fijación cementada como el patrón de referencia debido a la mayor longitud de seguimiento1. El incremento de la expectativa de vida ha hecho que cada vez sea más frecuente que pacientes mayores de 80 años sean candidatos a una ATC. En los pacientes jóvenes la ventaja de la prótesis no cementada es favorecer la fijación biológica mediante osteointegración para una mayor longevidad de la prótesis2, y en ancianos se han propuesto otras ventajas potenciales como reducir el riesgo de embolismo admitido en las prótesis cementadas, el tiempo operatorio y las pérdidas sanguíneas3, todas ellas relevantes en pacientes con un estado de salud más frágil. A pesar de que el objetivo de la ATC es aliviar el dolor y facilitar la función, se han introducido otros factores de decisión en la selección de los implantes en ancianos como son la contención de costes4, a pesar de que hay evidencias que aconsejan no realizar la selección en función solo de la edad2.
Si bien se han publicado diversos estudios sobre los beneficios de ATC primaria en pacientes octogenarios, la mayoría de ellos han utilizado prótesis cementadas5,6. La utilización de prótesis primaria no cementada en mayores de 80 años sigue siendo controvertida7, aunque son escasos los estudios al respecto. Nosotros hemos encontrado solo 3 estudios de series de casos en artroplastias primarias2,8,9, ninguno comparativo. Otro estudio7 aunque aportaba resultados respecto al tipo de fijación en octogenarios, tenía como debilidad de su diseño ser un estudio descriptivo basado en un registro nacional de artroplastias, por lo que no presentaba una adecuada selección de cohortes para comparación de resultados.
El objetivo de este estudio es valorar los resultados, complicaciones y eficacia de la ATC primaria electiva no cementada en la población con edad igual o mayor de 80 años.
Material y métodosEl estudio fue diseñado como caso-control emparejado, observacional comparativo retrospectivo, siendo aprobado por el Comité Ético de Investigación Clínica de nuestra institución. Se requirió un mínimo de 5 años de seguimiento postoperatorio para el análisis de resultados.
Del registro de artroplastias informatizado de nuestro departamento, se identificaron un total de 712 ATC primarias no cementadas realizadas por los 2 autores (ALU y JSR) a pacientes con coxartrosis entre enero de 2004 y diciembre de 2007. De estas, 55 ATC consecutivas habían sido implantadas en 54 pacientes con edad igual o superior a 80 años. En nuestro departamento la utilización de ambos componentes no cementados era rutinaria en la coxartrosis, excepto en pacientes en los que su estado funcional preoperatorio hacía prever que harían un uso muy limitado de la deambulación tras la intervención, situación en la que se encontraban otros 3 pacientes octogenarios que recibieron una ATC cementada y que no son motivo de estudio.
Mediante la misma base de datos se seleccionó una cohorte control de pacientes operados con ATC no cementada por coxartrosis con edades comprendidas entre 70 y 79 años, por ser la mediana de edad para esta cirugía en nuestro departamento de 69 años. El estudio fue inicialmente diseñado con un emparejamiento de 1:2 (2 controles para cada caso) según diversas variables preoperatorias (sexo, índice de masa corporal [IMC], estado de salud previo, función previa, calidad ósea del fémur proximal, etc.), pero dada la dificultad de obtener 2 controles adecuados se decidió realizar los emparejamientos respecto a solo el sexo, diagnóstico, diseño de la prótesis, cirujano y fecha de implantación. Los controles fueron aquellos 2 pacientes que cumplían los criterios operados inmediatamente después de su respectivo caso. Aunque este emparejamiento no fue muy estricto, la cohorte control era comparable a la de estudio en muchas características (tabla 1).
Datos demográficos y preoperatorios
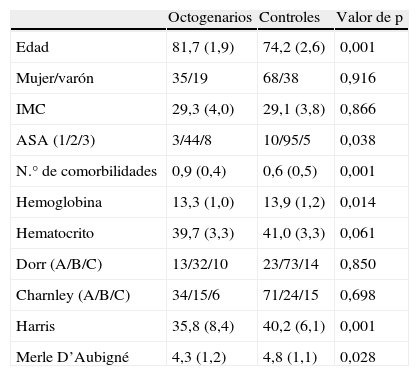
| Octogenarios | Controles | Valor de p | |
| Edad | 81,7 (1,9) | 74,2 (2,6) | 0,001 |
| Mujer/varón | 35/19 | 68/38 | 0,916 |
| IMC | 29,3 (4,0) | 29,1 (3,8) | 0,866 |
| ASA (1/2/3) | 3/44/8 | 10/95/5 | 0,038 |
| N.° de comorbilidades | 0,9 (0,4) | 0,6 (0,5) | 0,001 |
| Hemoglobina | 13,3 (1,0) | 13,9 (1,2) | 0,014 |
| Hematocrito | 39,7 (3,3) | 41,0 (3,3) | 0,061 |
| Dorr (A/B/C) | 13/32/10 | 23/73/14 | 0,850 |
| Charnley (A/B/C) | 34/15/6 | 71/24/15 | 0,698 |
| Harris | 35,8 (8,4) | 40,2 (6,1) | 0,001 |
| Merle D’Aubigné | 4,3 (1,2) | 4,8 (1,1) | 0,028 |
Para variables continuas, los datos son presentados como media (DE).
La edad media de los 54 pacientes octogenarios (55 caderas) fue de 81,7 años (rango:80-87; DE: 1,9), habiendo 35 mujeres y 19 varones. La cadera derecha estaba afectada en 28 pacientes, la izquierda en 23 y en 2 era bilateral. La cohorte control consistía de 110 caderas en 106 pacientes con una edad media de 74,2 años (rango:70-79; DE: 2,6), habiendo 68 mujeres y 38 varones. La cadera derecha estaba afectada en 69 pacientes, la izquierda en 33 y en 4 era bilateral. Como era de esperar, había diferencias significativas entre ambas cohortes respecto a la edad, grados de la American Society of Anesthesiologists (ASA)10, número de comorbilidades y función de cadera preoperatoria, pero no respecto al sexo, IMC, categorías de Charnley1 o tipos de fémur proximal según Dorr11 (tabla 1).
El estado previo de salud se evaluó mediante los grados de la ASA10 y el número de comorbilidades significativas definidas por Holt et al.12 para la cirugía de cadera en ancianos. En los octogenarios, 50 caderas se asociaron a ninguna o una comorbilidad significativa, y 5 a 2 comorbilidades, siendo las más comunes hipertensión (85%), enfermedad cardíaca (7%) y enfermedad pulmonar congestiva (5%). En los controles, 105 tenían ninguna o una comorbilidad pre-existente significativa y 5 tenían 2 comorbilidades, siendo las más comunes hipertensión (50%), enfermedad pulmonar congestiva (6%) y enfermedad cardíaca (3%). Según la presencia de comorbilidades, el odds ratio para octogenarios fue 3,52 (IC 95%:1,70-7,24) y para los controles 0,63 (IC 95%:0,52-0,77). Los octogenarios tenían 5,5 más riesgo de presentar comorbilidad (p=0,001). Preoperatoriamente (tabla 1), los octogenarios tenían un menor nivel de hemoglobina que los controles (p=0,014), aunque similar nivel de hematocrito (p=0,061).
Protocolo quirúrgicoTodas las cirugías fueron realizadas en sala con flujo laminar, bajo anestesia espinal y con la misma técnica quirúrgica estándar mediante un acceso lateral de Hardinge modificado13. En todos los casos se utilizaron ambos componentes no cementados. Se implantaron 2 sistemas de ATC, según la preferencia del cirujano. Uno era el sistema Duofit® (cotilo y vástago; Samo, Bolonia, Italia) y el otro un cotilo Vitalock® con vástago Meridian® (ambos de Stryker, Mahwah, EE. UU.). Ambos sistemas tenían similar geometría. Los vástagos eran rectos y sin collar, compuestos de aleación de titanio con recubrimiento de plasma-spray circunferencial en su tercio proximal. Ambos cotilos eran semiesféricos, compuestos de aleación de titanio con recubrimiento de plasma-spray y tenían orificios para estabilidad adicional con tornillos. En todos los casos, octogenarios y controles, se utilizaron 2 tornillos divergentes. Todas las cabezas femorales eran de cromo-cobalto, modulares, de 28mm. Todos los insertos eran de polietileno de alto peso molecular, con elevación de 12° y esterilizados con radiación gamma en aire.
Todos los pacientes siguieron el mismo protocolo estándar postoperatorio. Se realizó profilaxis antibiótica perioperatoria con cefalosporina de primera generación durante 24h, y tromboprofilaxis con heparina de bajo peso molecular durante un mes. Los pacientes recibían transfusión de sangre postoperatoria si la hemoglobina era inferior a 8g/dl. No se utilizó profilaxis contra osificación heterotópica en caso alguno. Se autorizó la carga con andador al día siguiente de la intervención, si era tolerada.
EvaluacionesEl registro de artroplastias de nuestro departamento contiene datos clínicos y radiográficos de todos los pacientes tratados con artroplastia. El seguimiento era prospectivo y estaba estandarizado, con evaluaciones postoperatorias a las 6 semanas, un año y luego anualmente hasta un mínimo de 5 años. Los registros médicos de los pacientes fueron revisados para extraer información relevante respecto al diagnóstico, detalles de la cirugía, curso hospitalario postoperatorio, resultados funcionales y radiográficos, complicaciones y mortalidad. A este último respecto, todos los pacientes fueron también contactados telefónicamente.
Preoperatoriamente, todos los pacientes fueron examinados, y en su caso tratados médicamente, por un médico internista y un anestesista. El estado de salud preoperatorio se definió por los grados ASA10 y el número de comorbilidades pre-existentes12. Los pacientes fueron funcionalmente clasificados según las categorías de Charnley1. Las evaluaciones objetivas preoperatorias y en los seguimientos postoperatorios fueron realizadas por residentes entrenados. Para la función clínica se utilizaron las escalas de cadera de Harris14 y de Merle D’Aubigné15. El dolor anterior de muslo era evaluado como ausente, leve, moderado o severo, utilizando el mismo criterio que en la categoría de dolor de la escala de Harris.
Se tomaron radiografías estándar AP y lateral preoperatoriamente y en cada evaluación postoperatoria. Preoperatoriamente, se determinó la calidad ósea y morfología del fémur proximal según Dorr et al.11. Las radiografías a las 6 semanas postoperatorias fueron comparadas con las de la última evaluación realizada para determinar la estabilidad de los componentes. Para la localización de líneas radiolucentes, osteólisis o remodelación ósea se utilizaron las zonas de DeLee y Charnley16 para el componente acetabular y las de Gruen17 para el femoral. Las líneas radiolucentes se categorizaron como ausentes o mayores de 1mm, y las osteólisis fueron consideradas cuando eran mayores de 5mm. La posición del cotilo se determinó según los criterios de Massin et al.18, y su estabilidad según los criterios propuestos por González Della Valle et al.19 para cotilos no cementados. Se consideró aflojamiento acetabular cuando había cambio de posición de al menos 2mm o 2°, radiolucencia continua de 1mm o mayor, u osteólisis periacetabular o alrededor de los tornillos. A nivel del componente femoral, la estabilidad se determinó conforme a los criterios de Engh et al.20 para vástagos no cementados. Se consideró aflojamiento cuando había subsidencia progresiva mayor de 5mm, cambio de posición angular de 3° o mayor, radiolucencia de anchura mayor de 2mm u osteólisis. La osificación heterotópica se evaluó según Brooker et al.21.
Análisis estadísticoEl análisis se realizó con el programa SPSS® versión 15.0 (SPSS Inc., Chicago, EE. UU.). Se consideraron significativos los valores de p iguales o menores a 0,05. Para determinar la distribución normal se usó la prueba de Kolmogorov-Smirnov. Para comparaciones entre cohortes, se realizaron análisis univariantes para variables categóricas mediante la prueba de Chi-cuadrado en variables con distribución normal o la de Mantel-Haenszel para datos no paramétricos, y en variables continuas las pruebas de la t de Student o la U de Mann-Whitney. En comparaciones de datos pre y postoperatorios, se usaron las pruebas de la t de Student pareado o la de los rangos con signo de Wilcoxon. A continuación, se realizaron análisis multivariantes, usando las variables que mostraban una diferencia significativa en el análisis univariante como variables independientes y la mortalidad, resultado funcional o fracasos de la prótesis como variables dependientes. El análisis de regresión logística se utilizó cuando la variable independiente era dicotómica y la regresión de Cox cuando no lo era. Se calcularon los odds ratio (OR) o hazard ratio (HR), con intervalos de confianza del 95%. El análisis de Kaplan-Meier se utilizó para calcular la supervivencia acumulada y la prueba log-rank para comparar las curvas de supervivencia.
ResultadosNosotros revisamos 54 pacientes octogenarios (55 caderas), de los cuales uno murió de cáncer de colon a los 5 meses del postoperatorio sin complicaciones precoces de la cadera, siendo excluido del análisis de resultados. En la cohorte control había 106 pacientes (110 caderas) de los que 4 murieron dentro de los primeros 5 años postoperatorios (rango:3,0-4,7 años) de causas no relacionadas con la cadera (cáncer de pulmón, cáncer digestivo, leucemia, infarto de miocardio), siendo también excluidos. Otros pacientes octogenarios o controles murieron después de 5 años postoperatorios, pero dada la edad avanzada inicial de los pacientes no fueron excluidos del análisis de resultados dado que cumplían el criterio de seguimiento mínimo. No hubo otras pérdidas de seguimiento. Así, quedaron para análisis de resultados 53 pacientes octogenarios (54 caderas) y 102 controles (106 caderas). El seguimiento medio postoperatorio fue 7,1 años (rango:5-12; DE:1,2) en los octogenarios y 7,3 años (rango:5-12; DE:1,4) en los controles (p=0,366) (tabla 2).
Resultados y complicaciones postoperatorias
| Octogenarios | Controles | Valor de p | |
| N.° de transfusiones | 12 | 18 | 0,399 |
| N.° de complicaciones médicas | 2 | 2 | 0,601 |
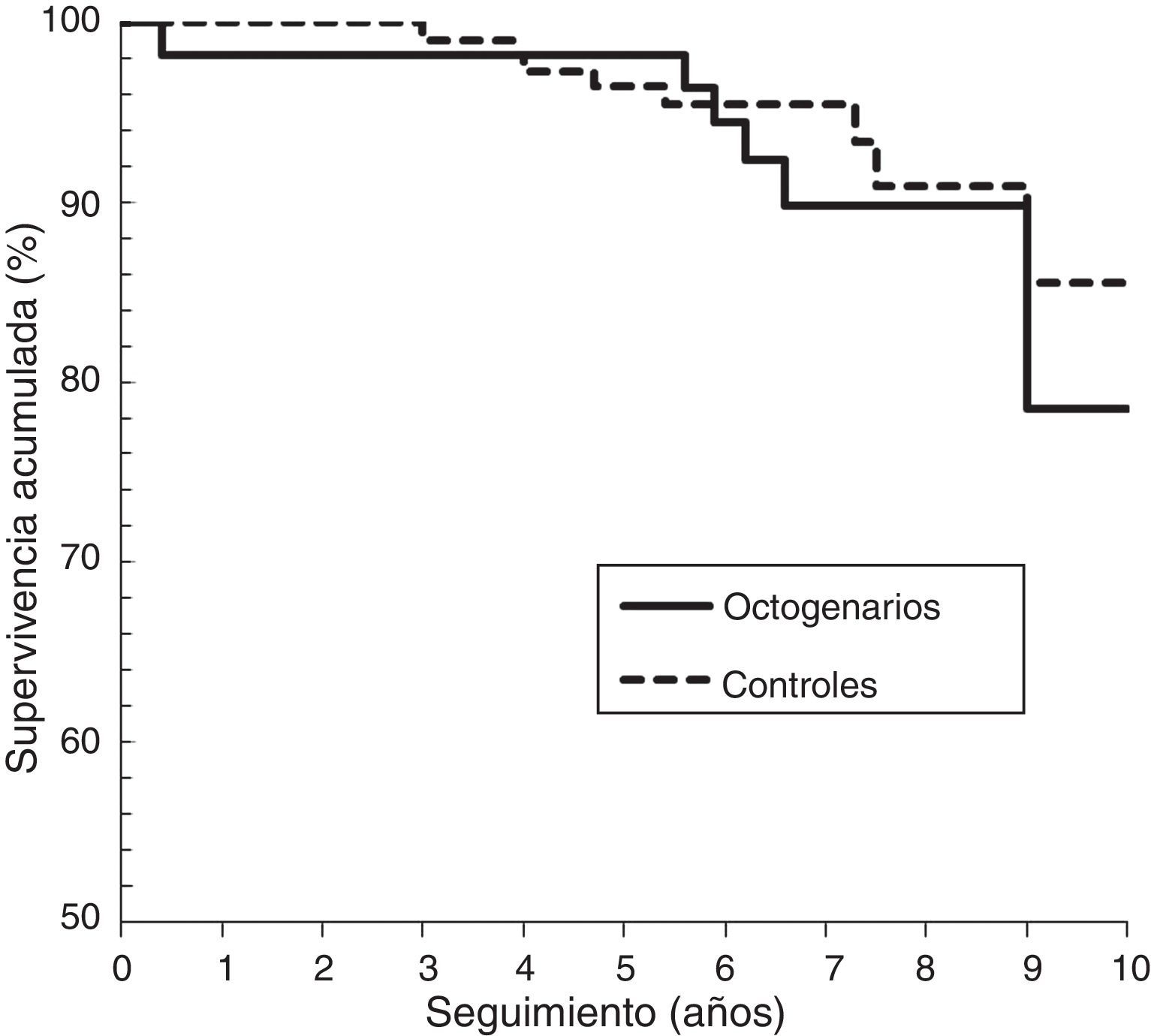
| Mortalidad 9 años | 21,6% (38-4) | 14,5% (67-2) | 0,360 |
| Merle D’Aubigné | 10,2 (DE: 1,0) | 10,4 (DE: 1,9) | 0,525 |
| Harris | 87,5 (DE: 4,8) | 87,3 (DE: 14,0) | 0,899 |
| Infección profunda | 0 | 1 | NC |
| Fract. intraoperatoria | 2 | 0 | NC |
| Luxación | 2 | 0 | NC |
| Cotilo inestable | 0 | 2 | NC |
| Vástago inestable | 2 | 5 | 0,560 |
| N.° de revisiones | 2 | 5 | 0,560 |
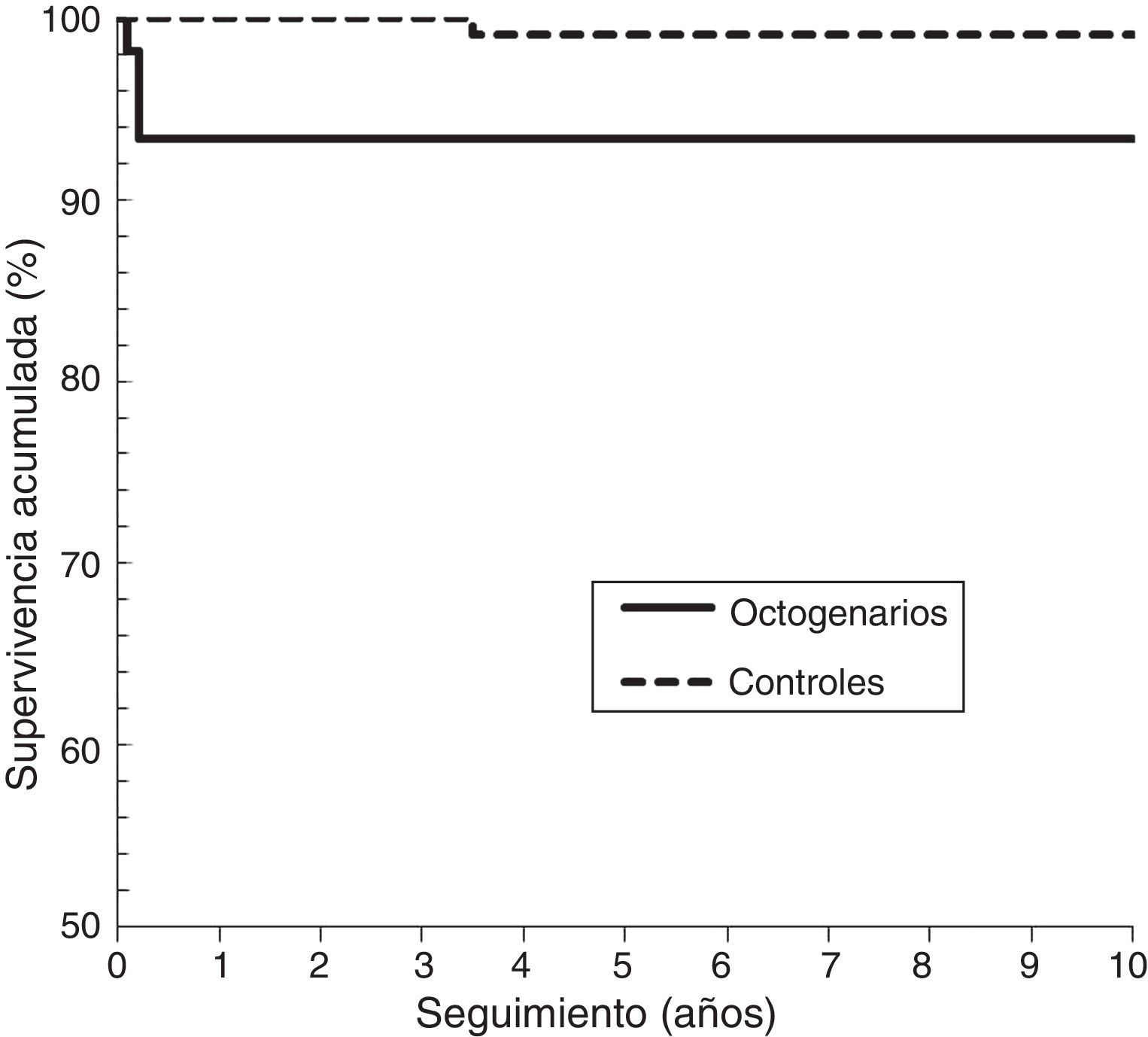
| Supervivencia cotilo 9 años | 96,3% (91-100) | 97,4 (91-100) | 0,599 |
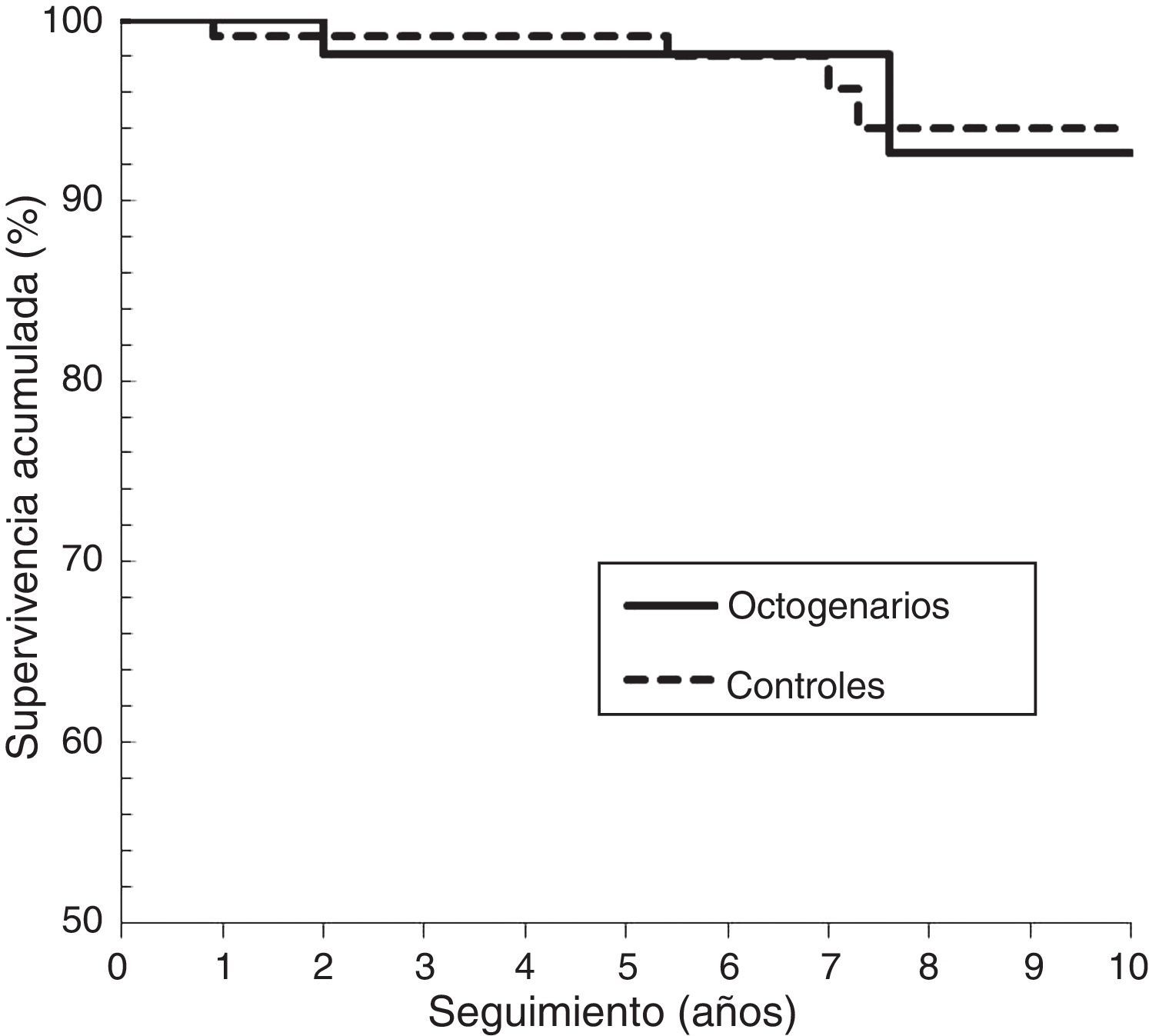
| Supervivencia vástago 9 años | 92,6% (82-100) | 94,0% (88-100) | 0,978 |
Supervivencia (IC 95%); DE: desviación estándar; NC: no puede calcularse.
La estancia hospitalaria media fue 7,5 días (rango:4-13) para los octogenarios y 7,3 días (rango:3-16) para la cohorte control (p=0,701). Todos los pacientes procedían de sus domicilios y fueron enviados directamente a los mismos.
Complicaciones médicas y mortalidad postoperatoriaPreoperatoriamente, no se precisaron transfusiones de sangre en ningún paciente. Postoperatoriamente, se requirieron transfusiones en 12 (21,8%) octogenarios y en 18 (16,3%) pacientes control (p=0,399).
La tasa de complicaciones médicas postoperatorias no fue significativamente diferente entre ambas cohortes (p=0,601), estando presentes en 2 (3,7%) octogenarios (2 infecciones urinarias) y en 2 (1,9%) controles (neumonía y trombosis venosa profunda sin embolismo pulmonar). Con las pequeñas cifras disponibles, sobre la presencia de complicaciones médicas no influyeron en ambas cohortes (p>0,05) el sexo, grado ASA o número de comorbilidades pre-existentes.
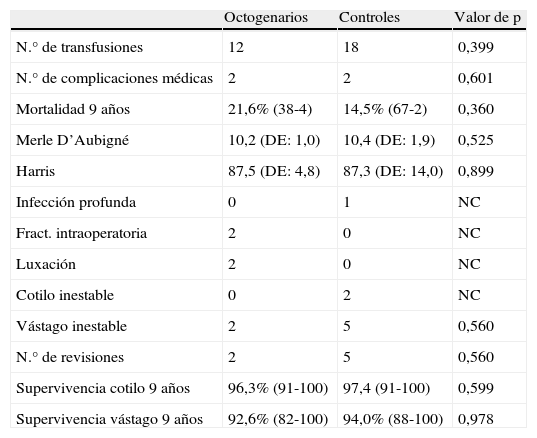
En ambas cohortes no hubo muertes perioperatorias. En el grupo de octogenarios, 7 pacientes (12,9%) murieron en un tiempo postoperatorio medio de 6,5 años (rango:5 meses-9 años), y en la cohorte control 9 pacientes (8,4%) en tiempo postoperatorio medio de 6,0 años (rango:3-9 años), de los cuales 6 y 5 pacientes, respectivamente, murieron después de 5 años postoperatorios. Ninguno de los pacientes murió por causas relacionadas con la cirugía de cadera. El OR de muerte en los octogenarios fue 1,35 (IC 95%:0,74-2,48) y en los controles 0,84 (IC 95%:0,53-1,29), siendo la diferencia no significativa (p=0,406). Con el análisis de Kaplan-Meier (fig. 1), la supervivencia acumulada, considerando la muerte por cualquier causa como punto final, fue en los octogenarios de 98,1% (IC 95%:96,1-100) a 1 y 5 años y de 78,4% (IC 95%:61,7-96,3) a 9 años. Y en los controles fue, respectivamente, de 99,0% (IC 95%:97,2-100) a uno y 5 años y 85,5% (IC 95%:33,4-98,3) a 9 años. El análisis log-rank no mostraba diferencias significativas entre las cohortes (p=0,360). El análisis de regresión de Cox reveló que en ambas cohortes no eran predictores independientes significativos de mortalidad el sexo, IMC, ASA, número de comorbilidades, necesidad de transfusión, complicaciones médicas postoperatorias o el tipo de prótesis (p>0,05).
Resultados funcionalesPara los octogenarios, la puntuación media de la escala de Merle D’Aubigné15 se incrementó de 4,3 (rango: 2-7) preoperatoria a 10,2 (rango;8-12) en el ultimo seguimiento postoperatorio (p=0,001), y la puntuación media de Harris14 de 35,8 puntos (rango: 20-54) a 87,5 (rango:77-96) (p=0,001). Según los criterios de Harris, 14 caderas fueron clasificadas con resultado excelente, 38 buenas, una regular y una mala. Cinco pacientes referían dolor leve en muslo que no afectaba a la actividad diaria. Pudieron andar fuera del domicilio 51 pacientes y 2 solo dentro del mismo. Utilizaron ayudas a la marcha 48 (90,5%) pacientes preoperatoriamente y 26 (49%) postoperatoriamente (p=0,001).
Para la cohorte control, la puntuación media de Merle D’Aubigné se incrementó de 4,8 (rango:2-8) preoperatoria a 10,4 (rango:4-12) en el ultimo seguimiento postoperatorio (p=0,001) y la media según Harris de 40,2 puntos (rango:24-53) a 87,3 (rango:44-98) (p=0,001). De según los criterios de Harris, 64 caderas fueron clasificadas con resultado excelente, 36 buenas, 3 regulares y 3 malas. Cinco pacientes referían dolor leve en muslo y 4 moderado o continuo que afectaba a la función. Podían andar fuera del domicilio 99 pacientes y 3 solo dentro del mismo. Utilizaban ayudas a la marcha 70 (66%) pacientes preoperatoriamente y 31 (29,2%) postoperatoriamente (p=0,001).
No había diferencias significativas entre ambas cohortes con relación al dolor de muslo (p=0,471), habilidad para andar (p=0,399) o ayudas a la marcha (p=0,175). Tampoco con relación a la puntuación postoperatoria de Harris (p=0,899), Merle D’Aubigné (p=0,525) o tipo de prótesis (p=0,761), pero los octogenarios tuvieron un incremento postoperatorio de las escalas funcionales de cadera significativamente mayor que en los controles (p=0,002).
Resultados radiográficosSegún Dorr et al.11, entre las 54 caderas octogenarias válidas había 12 caderas tipo A, 32 tipo B y 10 tipo C, y entre los 106 controles 21, 71 y 14, respectivamente (p=0,850). Los resultados clínicos fueron independientes del tipo óseo en ambas cohortes (p>0,05).
En los octogenarios, el ángulo acetabular postoperatorio medio fue de 43,6° (rango:42°-62°). En los componentes acetabulares no hubo líneas radiolucentes >1mm. Se observó migración del componente acetabular en un paciente que había tenido una fractura de cotilo intraoperatoria, siendo considerado inestable. No hubo casos de osteólisis o rotura de los tornillos. En el resto de componentes acetabulares se observó osteointegración. Alrededor del componente femoral no hubo líneas radiolucentes u osteólisis, pero 2 vástagos presentaban subsidencia >5mm, siendo considerados inestables. Según los criterios de Engh et al.20, los otros 52 vástagos presentaban osteointegración.
En la cohorte control, el ángulo acetabular postoperatorio medio fue de 42,9° (rango:38°-62°). Hubo líneas radiolucentes<1mm en 4 componentes acetabulares, en todos confinadas a una sola zona (i y ii) y ninguna fue progresiva. Otro componente acetabular tenía radiolucencia continua >1mm, y otro presentaba migración, siendo ambos considerados inestables. No hubo casos de osteólisis o rotura de tornillos. A nivel femoral había radiolucencias <2mm en 12 vástagos, de los cuales en 4 se localizaron en la zona i, en 5 en la zona iii y en 3 en la zona vii. Otros 4 vástagos presentaban radiolucencias >2mm progresivas, presentando 2 de ellos migración de 3° y los otros 2 subsidencias de 5 y 6mm, siendo considerados inestables. Según los criterios de Engh et al.20, el resto de componentes femorales eran estables, 101 con osteointegración y uno con fijación fibrosa estable asintomática a 8 años.
En las caderas octogenarias hubo una con osificación heterotópica grado ii de Brooker et al.21, y en la cohorte control 2 osificaciones grado i, un grado ii y un grado iii. En ambas cohortes las osificaciones no tuvieron significación clínica.
Complicaciones ortopédicas y revisiones quirúrgicasUn paciente octogenario tuvo drenaje persistente de la herida que requirió limpieza precoz superficial y antibióticos, resultando con una puntuación final de la escala de Harris14 de 91 puntos. En la cohorte control, un paciente tuvo infección profunda, siendo tratado con revisión en 2 tiempos a los 16 meses y con resultado funcional final de 44 puntos.
Entre los octogenarios hubo un paciente con luxación precoz que se redujo cerradamente con resultado funcional final de 80 puntos, y otro paciente presentó luxación recurrente que requirió revisión solo del componente acetabular a otro no cementado bien posicionado a los 2 meses postoperatorios, con resultado funcional de 86 puntos. No hubo luxaciones en la cohorte control.
Hubo fracturas intraoperatorias en 2 pacientes octogenarios. En un caso fue una fractura acetabular vista a un mes postoperatorio, que requirió revisión solo del componente acetabular a otro no cementado, resultando con 80 puntos. El otro fue una fractura diafisaria tratada con cerclajes, que resultó con subsidencia del vástago de 6mm a los 2 años postoperatorios y resultado funcional de 77 puntos, rechazando el paciente la revisión del vástago. Un tercer paciente presentaba subsidencia y radiolucencias femorales a los 7,6 años postoperatorios, teniendo una puntuación funcional de 80 y rechazando la revisión quirúrgica.
En la cohorte control no hubo fracturas intraoperatorias. Un paciente sufrió una fractura femoral periprotésica debido a caída a los 2 años postoperatorios, siendo tratada con reducción abierta y fijación interna, resultando con una puntuación funcional de 66. De los otros 4 vástagos considerados inestables, uno fue revisado a los 11 meses postoperatorios con resultado funcional de 43 puntos. En los 3 restantes la inestabilidad se detectó a los 5,4, 7,3 y 9,0 años postoperatorios, no siendo revisados por rechazo del paciente, con resultados funcionales de 61, 72 y 68 puntos. A nivel acetabular, los 2 cotilos considerados inestables fueron revisados a otros cotilos no cementados a los 3,5 y 10,7 años postoperatorios, con resultado funcional de 66 y 62 puntos.
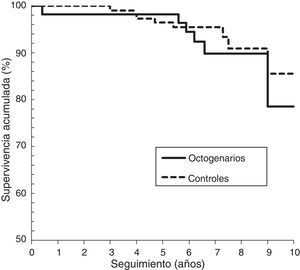
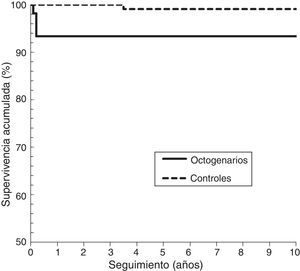
En resumen, en la cohorte de octogenarios hubo 4 (7%) caderas (2 cotilos y 2 vástagos) con revisión aséptica o necesidad de la misma, y en la cohorte control hubo 7 (6,6%) caderas (2 cotilos y 5 vástagos). La supervivencia de la prótesis a los 9 años, con punto final para revisión o necesidad de la misma, y considerando censurados los casos de revisión séptica o por fractura periprotésica, en la cohorte octogenaria fue del 89,2% (IC 95%:78-100) y en la cohorte control del 86,3% (IC 95%:69,6-100) (log-rank, p=0,728). Para el componente acetabular (fig. 2), en los octogenarios fue del 96,3% (IC 95%:91-100), y en la cohorte control del 97,4% (IC 95%:91,3-100) (log-rank, p=0,599). Para el componente femoral (fig. 3), en los octogenarios fue del 92,6% (IC 95%:82-100), y en la cohorte control del 94,0 (IC 95%:88-100) (log-rank, p=0,978). El análisis de regresión de Cox reveló que en ambas cohortes no eran predictores independientes significativos para el fracaso de la prótesis el sexo, IMC, categoría de Dorr o tipo de prótesis (p>0,05).
DiscusiónNosotros no hemos encontrado estudios comparativos sobre la eficacia de la prótesis de cadera primaria no cementada en mayores de 80 años, por lo que la discusión de nuestros resultados solo pudo realizarse respecto a otros estudios de series de casos. La principal debilidad de nuestro estudio es su diseño retrospectivo. Además, aunque nuestros pacientes fueron consecutivos podría existir implícita una cierta selección en la indicación de la cirugía, dado que globalmente tenían una relativamente buena condición médica preoperatoria, habiendo un 86% con ASA10 grados 1-2.
La ATC ha mostrado un gran beneficio en los pacientes ancianos1, por lo que se ha aconsejado que la selección de candidatos para esta cirugía no se realice solo en función de la edad22,23. En estudios previos realizados en nuestra institución observamos resultados satisfactorios con prótesis no cementadas en pacientes jóvenes, tanto a nivel del componente acetabular24 como del femoral25. Sin embargo, existe controversia7 respecto al tipo de fijación en ancianos, habiéndose postulado la conveniencia de realizarla cementada a partir de una edad arbitraria por razones como la peor calidad ósea11,26 y por razones económicas4 basadas en la menor demanda física y la menor expectativa de vida del paciente. Nuestro estudio indicaba que la edad del paciente puede no ser un factor decisorio en la selección del tipo de fijación de la ATC, pues el incremento de los resultados funcionales mostraba su eficacia y las tasas de complicaciones fueron similares a los de pacientes cuyas edades estaban dentro del rango en nuestra práctica quirúrgica habitual.
Los argumentos económicos para restringir la utilización de prótesis no cementadas en pacientes ancianos han sido refutados por otros estudios. Barrack et al.4 y Laupacis et al.27 comprobaron que era irrelevante la diferencia de costes entre una prótesis no cementada y una cementada con los actuales sistemas de cementación (costes del cemento, dispositivo de mezcla, presurización, pistola, tapón de cemento, dispositivo de irrigación pulsátil) y en muchos casos el coste actual de una moderna prótesis cementada podía superar al de una no cementada. Además, las prótesis no cementadas reducen el tiempo de intervención y la tasa de crisis hipotensivas, embolismo y en general los efectos adversos conocidos como síndrome de implantación del cemento óseo3. El aumento de costes derivados de la potencial tasa de fracasos y consecuente revisión quirúrgica en las prótesis no cementadas en octogenarios no se sustenta al no diferir significativamente de los pacientes de menor edad, como se muestra en nuestro estudio y en el de otros autores2.
En nuestro estudio, entre ambas cohortes no había diferencias en el riesgo de precisar transfusión postoperatoria y la tasa de complicaciones médicas postoperatorias era similar, como refieren otros autores2,9. No se observaron muertes perioperatorias y la mortalidad en los octogenarios tras seguimiento medio de 7 años fue del 12,9%, sin diferencia significativa con los controles. Utilizando prótesis no cementadas en octogenarios, Badhe et al.9 refieren un 11% de mortalidad a 7 años en 60 pacientes, Keisu et al.2 en 114 pacientes refieren no mortalidad perioperatoria y del 6% a los 2 años. Con prótesis cementadas en octogenarios, Ekelund et al.28 en una serie de 162 pacientes refieren una mortalidad del 2% en los primeros 3 meses postoperatorios.
En nuestra cohorte de octogenarios no hubo casos de infección profunda, 2 luxaciones, 2 fracturas intraoperatorias, no aflojamiento de otros acetábulos y aflojamiento aséptico de un vástago, lo que era similar a la cohorte control. Hubo un 7% de revisiones quirúrgicas o necesidad de la misma. Todo ello era similar a otros estudios con prótesis no cementadas en octogenarios2,8,9. Otros autores12 refieren que podría haber defectos de fijación debido a la mala calidad ósea. En nuestra cohorte de octogenarios todos los acetábulos presentaron osteointegración y solo un vástago era inestable por subsidencia. Badhe et al.9 en su serie de 59 octogenarios seguidos durante una media de 7 años refieren 57 vástagos osteointegrados y 2 con subsidencia, pero asintomáticos, siendo todos los cotilos estables menos 2 fibrosos y asintomáticos. Keisu et al.2 en su serie de 114 octogenarios refieren que todos los componentes acetabulares y femorales tuvieron osteointegración en un seguimiento medio de 7 años.
La supervivencia a los 7 años por razones asépticas en nuestra cohorte de octogenarios fue del 96% para el acetábulo y del 98% para el vástago. Badhe et al.9 encontraron una supervivencia a 7 años del 98% y 100%, respectivamente. Keisu et al.2 encontraron una supervivencia del 100% para ambos componentes a 5 años. Utilizando prótesis no cementadas en pacientes más jóvenes, a partir de 65 años, Engh et al.20 refieren una supervivencia de la prótesis del 98% a 8 años, y McAuley et al.29 del 92% a 12 años. Ogino et al.7 realizaron un estudio descriptivo del registro finlandés de artroplastias, encontrando registradas 6.989 ATC implantadas en mayores de 80 años entre 1980 y 2004, de las que había alguna información sobre 195 (2,8%) con revisión por fracaso, siendo las principales causas el aflojamiento aséptico (1,2%), luxación recurrente (0,5%), fractura periprotésica (0,3%) e infección profunda (0,3%), aunque no aportaban datos sobre el diagnóstico inicial ni sobre tipo de fijación de la prótesis primaria en que se produjo el fallo. En función de esos datos encontraron que la supervivencia de la prótesis a 5 años con fijación híbrida era del 98%, para las cementadas del 97% y para las no cementadas del 96%, refiriendo que no había diferencia significativa entre las 2 últimas, pero sí entre las híbridas y las no cementadas, por lo que recomendaba la utilización de vástagos cementados en edades avanzadas. Pero, el estudio presentaba a nuestro entender importantes debilidades, como son el que datos disponibles eran escasos e incompletos, se incluyeron en estudio la utilización de 392 sistemas protésicos diferentes y el 30% habían sido realizados con prótesis diseñadas al menos hace 20 años.
En nuestro estudio, el incremento medio en la escala de Merle D’Aubigné pre y postoperatorio en los octogenarios fue de 6 puntos y en la de Harris de 52 puntos. Todos los octogenarios menos 2 tuvieron resultados excelentes o buenos resultados sin diferencia con los controles, lo que en nuestro estudio demuestra la eficacia de la prótesis no cementada en estas edades. Otros autores refieren similar incremento en las escalas funcionales de cadera en los octogenarios con prótesis no cementadas2,8,9. En los pacientes ancianos, varios autores30,31 no encontraron diferencias en la incidencia de dolor anterior del muslo utilizando vástagos no cementados o cementados. Con ATC cementadas en octogenarios, un reciente estudio32 refería un 48% de resultados satisfactorios tras seguimiento medio de 2,5 años, encontrando que los regulares y malos resultados funcionales estaban asociados a afectación concomitante de otras articulaciones.
En nuestro estudio la artroplastia total de cadera no cementada se ha mostrado segura y efectiva en los pacientes octogenarios con coxartrosis, con una supervivencia de los componentes similar a los de pacientes con edades inferiores. El notable incremento encontrado en los resultados funcionales justifica el continuar utilizando la prótesis no cementada en pacientes de edad muy avanzada.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.