El estudio del estrés durante la hospitalización se ha centrado principalmente en los pacientes que ingresan en hospitales de agudos sin que se haya descrito el mismo fenómeno en pacientes crónicos que ingresan en centros sociosanitarios ni se haya relacionado con factores psicosociales, como la calidad de vida relacionada con la salud (CVRS). El objetivo de este estudio es estudiar la presencia de estrés y las estrategias de afrontamiento en pacientes con enfermedad pulmonar obstructiva crónica (EPOC) en el hospital sociosanitario y su relación con la calidad de vida antes del ingreso, el grado de gravedad y el grado de disnea.
Material y métodoSe evaluó a 51 pacientes con EPOC en el hospital Joan March (Islas Baleares) mediante la escala de estresores hospitalarios, la escala de disnea del Medical Research Council, el perfil de salud de Nottingham y un listado de estrategias de afrontamiento.
ResultadosSe han detectado bajos grados de estrés en los pacientes mayores con EPOC hospitalizados en el centro sociosanitario. El grado de estrés no varía en función del grado de gravedad de la EPOC (p>0,05). Los pacientes con disnea leve presentaron más estrés (p<0,05) y los pacientes con una mala calidad de vida antes del ingreso mostraron mayores grados de estrés (p<0,05). Las estrategias de afrontamiento basadas en la evitación son las más prevalentes en el adulto mayor hospitalizado.
ConclusionesEl estrés generado en el anciano con EPOC durante la hospitalización se relaciona más con las condiciones psicosociales previas, como la CVRS, y afecta más a los pacientes con mayor independencia funcional.
Studies of stress during hospitalization have mainly focused on patients admitted for acute problems. However, stress and its relationship with health-related quality of life (HRQOL) has yet to be described in chronic and elderly patients. The objective of this paper is to study the presence of stress and coping strategies in patients with chronic obstructive pulmonary disease (COPD) in a public geriatric hospital and its relationship with HRQL prior to admission, COPD severity, and dyspnea stage.
Material and MethodsFifty-one patients with a diagnosis of COPD were evaluated in the Joan March Hospital (Balearic Islands, Spain) by means of the Hospital Stress Rating Scale, the Dyspnea Scale, the Nottingham Health Profile, and a list of coping strategies.
ResultsLow stress levels were found in elderly hospitalized COPD patients. Stress levels were independent of the COPD severity stage. Patients with mild dyspnea had higher stress levels than those with the most severe dyspnea (p<0.05). Patients with poor HRQOL before admission had higher stress levels during hospitalization (p<0.05). The most prevalent coping strategies in these hospitalized patients were related to avoidance.
ConclusionsThe stress generated during hospitalization in elderly COPD patients was related to prior psychosocial conditions (HRQOL) and had a greater effect on patients with greater functional independence.
La configuración física y social de los hospitales lleva implícita la posibilidad de introducir efectos psicológicos adversos en las personas a las que atiende. Su configuración como potencial fuente de estrés, además de sus posibles consecuencias en lo físico, lo psicológico y lo social, han sido descritas y analizadas por diversos autores durante muchos años. De hecho, Barr1 ya advertía del alto precio que los pacientes debían pagar por la aplicación de las modernas técnicas y cuidados de la medicina. Un estudio de Schimmel2 observó que el 20% de los pacientes que ingresaban en un hospital podía llegar a presentar efectos adversos, excluyendo los factores relacionados con errores diagnósticos, tratamientos o alteraciones psiquiátricas no específicas. Estos trabajos concluían, además, que un 50% de los pacientes estudiados consideraba insatisfactorio el grado de comunicación con el personal que los atendía, lo que contribuía a provocar ansiedad en los pacientes, empeoraba su salud y alargaba la estancia hospitalaria3,4. Por su parte, Volicer y Bohannon5 detectaron la presencia de estrés durante la hospitalización e identificaron como estresores propios de la rutina hospitalaria los relacionados con las dificultades para obtener información acerca de los procesos terapéuticos, el desconocimiento de las consecuencias de la enfermedad, los peligros que entrañaban las pruebas realizadas, la falta de espacio íntimo en la habitación, la utilización de la jerga médica, el desarraigo de la familia, el trabajo, los amigos, etc. Sobre la base de este trabajo elaboraron la HSRS (Hospital Stress Rating Scale ‘Escala de Estresores Hospitalarios’), que cuenta con una traducción al castellano6 y su posterior factorialización7. Posteriormente, junto con otros(as) autores(as) en trabajos publicados entre 1977 y 1978, incorporaron el estudio de los factores cardiovasculares, sociodemográficos y las alteraciones psicológicas previas al ingreso8,9, gravedad de la enfermedad y presencia de dolor como variables moduladoras y afirmaron que algunas de ellas actuaban como predictoras del grado de estrés experimentado durante la hospitalización10. En la década de 1980 (según la línea propuesta en los trabajos de Schimmel en la década de 1960) los autores centraron su interés en aquellos factores directamente relacionados con los cuidados y con las dificultades de adaptación de los pacientes al medio11. La «obligación» de adoptar un papel pasivo y obedecer las instrucciones del personal sanitario se potencian durante la hospitalización12, y la dependencia se considera como la única expectativa comportamental asociada al paciente cuando ingresa; esto lo convierte en alguien que está allí para recibir cuidados, no para participar en ellos, lo que le genera una verdadera «devaluación» en lo personal y en lo psicosocial13. Por su parte, Rodríguez-Marín14,15 y Rodríguez-Marín y Zurriaga16 analizan en profundidad aquellos factores emocionales y estructurales relacionados con el medio hospitalario, como el aislamiento, la despersonalización, la pérdida de intimidad, la limitación de la movilidad, la reglamentación de las actividades, la dependencia forzosa, el grado de información deficiente, etc., que exigen al paciente una adaptación rápida y efectiva en el menor tiempo posible, aprehender normas nuevas, conductas e incluso modificar su escala de valores. Las investigaciones realizadas durante las 2 últimas décadas han ampliado el campo de estudio de los efectos adversos de la hospitalización y han abarcado temas como sus efectos sobre pacientes con diferentes enfermedades17,18, en pacientes ancianos hospitalizados19,20, o las diferencias entre la percepción de estrés hospitalario entre los pacientes y el personal sanitario21–23.
Sin embargo, el concepto tradicional de hospital de agudos en el que se ha llevado a cabo la mayor parte de los estudios anteriores, se ha visto superado por las nuevas formas de estructuración y organización de las instituciones sanitarias especializadas. Así, con el objetivo de cubrir las necesidades asistenciales concretas de una población de edad avanzada y enfermedad cronica, han surgido centros asistenciales (los hospitales sociosanitarios) especializados en sus cuidados.
De entre los usuarios más habituales de estos hospitales se encuentran los pacientes que tienen enfermedades respiratorias crónicas, que requieren varios ingresos anuales para su recuperación. De entre estas enfermedades, la enfermedad pulmonar obstructiva crónica (EPOC) es la más habitual, con un 9,1% de prevalencia en España24. El paciente con EPOC presenta, antes y durante el ingreso, graves déficits tanto en lo físico como en lo psicosocial y lo emocional25, a lo que se debe añadir la pérdida progresiva de la movilidad física; esto repercute finalmente en su calidad de vida y en las relaciones sociales y familiares, una vez que es dado de alta26. Por su parte, Andenaes y Kalfoss27 observaron la presencia de grados elevados de estrés en pacientes con EPOC hospitalizados y concluyeron que un 58,7% de ellos mostraba diferentes grados de estrés en comparación con los pacientes no hospitalizados. Posteriormente, en su estudio de seguimiento (9 meses posteriores a la hospitalización)28 observaron una disminución del estrés, por lo que dedujeron que este trastorno había sido claramente provocado por la propia situación de ingreso hospitalario. Por otra parte, la revisión que se ha realizado de la bibliografía muestra que los estudios acerca de los efectos psicológicos de la hospitalización en general o del estrés en particular en pacientes con EPOC son prácticamente inexistentes, al igual que su relación con un factor psicosocial tan trascendente y estudiado en los últimos años como la calidad de vida relacionada con la salud (CVRS). En concordancia con lo expuesto anteriormente, las condiciones organizacionales y estructurales de los hospitales sociosanitarios donde ingresan los pacientes con EPOC son prácticamente las mismas que en los hospitales de agudos, por lo que, presumiblemente, el hecho de estar hospitalizado es una situación anómala y potencialmente estresante para la vida de estos pacientes. Sin embargo, como se avanzó anteriormente, los trabajos publicados acerca de los efectos adversos de la hospitalización se centraron únicamente en pacientes agudos que necesitan la atención sanitaria proporcionada en este tipo de hospitales, sin que se establezcan en la literatura médica estudios que analicen este fenómeno en los hospitales sociosanitarios ni en pacientes mayores con enfermedades crónicas, como la EPOC. De esta forma, el objetivo del presente estudio es determinar el grado de estrés provocado por la situación de hospitalización en pacientes con EPOC ingresados en un hospital sociosanitario de media estancia, para posteriormente describir cuáles son sus características más relevantes, los factores iatrógénicos potencialmente estresantes en el medio sociosanitario, identificar las estrategias de afrontamiento más representativas utilizadas por estos pacientes durante el ingreso y analizar su relación con la calidad de vida previa de la que disfrutaban antes del ingreso.
Materiales y métodoMuestraEste estudio se desarrolló con una muestra total de 51 pacientes hospitalizados (38 varones y 13 mujeres), diagnosticados de EPOC con diferentes grados de gravedad29 que ingresaron en el Hospital Joan March de Bunyola, Mallorca (Islas Baleares). La media de edad de la muestra de pacientes fue de 73,43 años (desviación típica de 9,12 años) con un rango que osciló entre los 60 y los 87 años. La distribución por intervalos muestró que el grupo de edad comprendido entre los 60 y los 70 años (n = 28; 54,9%) es el más frecuente, seguido del grupo de edad entre los 71 y los 80 años (n = 17; 33,3%) y, por último, el rango de más edad fue entre los 81 y los 91 años (n = 6; 11,8%). Respecto a las características sociodemográficas, los pacientes son, en su gran mayoría, varones casados o con pareja (50%), en su mayor parte jubilados (47,1%), con un nivel de estudios medio (45,1%), que conviven con sus familiares (pareja, hijos) (70,6%) y con una media de 3,2 ingresos anuales debido a exacerbaciones de la EPOC. Respecto a las características clínicas, los pacientes de la muestra presentaban un grado medio de disnea de 3 (grave) y un grado medio de gravedad de la EPOC (volumen espiratorio máximo en el primer minuto expresado como porcentaje del valor de referencia [FEV1% ref]) de 37,88 (considerado como EPOC grave).
InstrumentosLos pacientes se evaluaron mediante los siguientes instrumentos:
- •
Historia clínica: en ella figuran los datos relativos a la edad, sexo, estado civil, ocupación, convivencia, nivel educativo y número de ingresos previos.
- •
Como medida de la gravedad de la enfermedad respiratoria, se registró el valor FEV1% ref proporcionado mediante la espirometría y establecido por la American Thoracic Society (ATS) y la European Respiratory Society29.
- •
El grado de disnea: se utilizó la escala de disnea del Medical Research Council (MRC). Se trata de un instrumento utilizado en la clínica diaria para valorar de forma cuantitativa los efectos de la disnea sobre las actividades realizadas por un paciente con EPOC. En una primera versión, la escala MRC tenía un recorrido de 1 a 5, pero la ATS (2004) recomendó la escala revisada, que mide principalmente la magnitud de la tarea que produce disnea con un recorrido que va de 0 (ausencia de disnea), 1 (disnea leve), 2 (disnea moderada), 3 (disnea grave) hasta 4 (disnea muy grave). Esta última versión es la que se ha utilizado en el presente estudio.
- •
La escala de estrés hospitalario de Volicer y Bohannon, la HSRS5: esta escala está compuesta por 49 ítems correspondientes a situaciones estresantes durante la estancia en el hospital. Los pacientes deben valorar mediante una escala tipo Likert de 9 puntos el grado de estrés que les ha provocado la situación descrita, de modo que el valor 1 indica «nada estresante» y el valor 9 indica «muy estresante». En España se cuenta con la traducción y adaptación al castellano realizada por Kendall (1987) utilizada en este trabajo6. Respecto a la puntuación, se ha aplicado la corrección propuesta por Volicer y Bohannon, además de obtener 10 subescalas correspondientes al estudio de factorialización realizado por Ferrer et al; éstas son las siguientes: pérdida de control sobre el ambiente, cambio de hábitos, pérdida de control sobre la enfermedad y sus consecuencias, pérdida de la intimidad, ausencia de respuestas adecuadas a las demandas, aislamiento, miedo a las consecuencias de la hospitalización, separación del cónyuge, pérdida de la autonomía y despersonalización. El índice de consistencia interna alfa de Cronbach del instrumento en castellano fue de 0,93.
- •
Listado de estrategias de afrontamiento de elaboración propia a partir de las medidas desarrolladas por Folkman y Lazarus30 y Rodríguez-Marín et al31. Las formas de afrontamiento resultantes se agruparon en 8 estrategias: evasión, resignación, pensamientos desiderativos, pensamientos positivos, apoyo social, búsqueda de soluciones, religiosidad y retraimiento. La modalidad de respuesta fue dicotómica (sí o no) en función de si el paciente había puesto en práctica alguna de las formas de afrontamiento presentadas en el listado.
- •
Calidad de vida relacionada con la salud: evaluada mediante el NHP (Nottingham Health Profile ‘Perfil de Salud de Nottingham’), un cuestionario con 38 ítems que valoran la CVRS general mediante las siguientes dimensiones: movilidad física, sueño, dolor, reacciones emocionales, energía y aislamiento social. Puntuaciones elevadas indican un empeoramiento en la calidad de vida general. Las puntuaciones responden a un porcentaje de 0 (ninguna afectación) a 100 (gran afectación de la CVRS). En la versión española utilizada para este estudio32, los análisis mostraron que los valores de las 6 dimensiones tienen una consistencia interna entre moderada y alta (rango del alfa de Cronbach entre 0,58 y 0,85).
La selección de la muestra y la posterior recogida de información se llevaron a cabo en la Unidad de Neumología del Hospital Sociosanitario Joan March de Mallorca. Antes de iniciar el estudio se solicitó la autorización del Servicio de Neumología y de los propios pacientes a través de un consentimiento informado, a la vez que se respetaron todos los principios éticos que rigen la política del centro hospitalario público. Durante la primera entrevista se registraron los datos sociodemográficos, clínicos y el consentimiento informado. En la segunda entrevista (segunda semana de ingreso) se realizaron los cuestionarios y escalas descritos anteriormente. Toda la evaluación se llevó a cabo en la propia habitación del paciente y en ausencia del compañero(a) de habitación para garantizar la confidencialidad y correcta realización de las pruebas.
Análisis estadísticoLos datos recogidos se analizaron mediante el programa estadístico SPSS 15. Para el estudio del estrés, las variables sociodemográficas y el afrontamiento se realizó un estudio descriptivo mediante un análisis exploratorio de datos. Una vez analizadas las distribuciones de las variables por comparar, se llevó a cabo el contraste de hipótesis (test de la t de Student para comparaciones 2 a 2, y ANOVA para las comparaciones múltiples) en las variables «grado de gravedad», «calidad de vida» y «grado de disnea», y se utilizó la vía paramétrica para las variables «grado de gravedad» y «calidad de vida», ya que éstas se distribuían dentro de la normalidad. Se utilizaron estadísticas no paramétricas (prueba de Kruskal-Wallis) para el grado de disnea. El grado de significación se estableció en p<0,05 (intervalo de confianza del 95%).
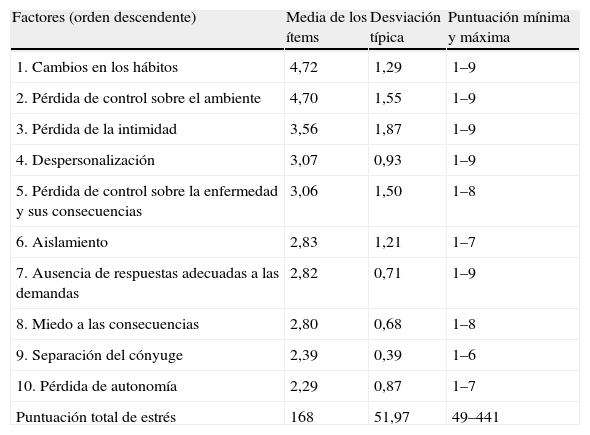
ResultadosGrado de estrés y características específicas de los estresoresSe tomó como referencia el estudio de factorialización de Ferrer et al comentado anteriormente, y los ítems que componen la HSRS se agruparon en 10 factores, además de una puntuación total promedio. La tabla 1 presenta la valoración del grado de malestar ocasionado por los estresores hospitalarios.
Puntuaciones medias obtenidas para todos los factores del cuestionario Hospital Stress Rating Scale (en orden descendente) (n=51)
| Factores (orden descendente) | Media de los ítems | Desviación típica | Puntuación mínima y máxima |
| 1. Cambios en los hábitos | 4,72 | 1,29 | 1–9 |
| 2. Pérdida de control sobre el ambiente | 4,70 | 1,55 | 1–9 |
| 3. Pérdida de la intimidad | 3,56 | 1,87 | 1–9 |
| 4. Despersonalización | 3,07 | 0,93 | 1–9 |
| 5. Pérdida de control sobre la enfermedad y sus consecuencias | 3,06 | 1,50 | 1–8 |
| 6. Aislamiento | 2,83 | 1,21 | 1–7 |
| 7. Ausencia de respuestas adecuadas a las demandas | 2,82 | 0,71 | 1–9 |
| 8. Miedo a las consecuencias | 2,80 | 0,68 | 1–8 |
| 9. Separación del cónyuge | 2,39 | 0,39 | 1–6 |
| 10. Pérdida de autonomía | 2,29 | 0,87 | 1–7 |
| Puntuación total de estrés | 168 | 51,97 | 49–441 |
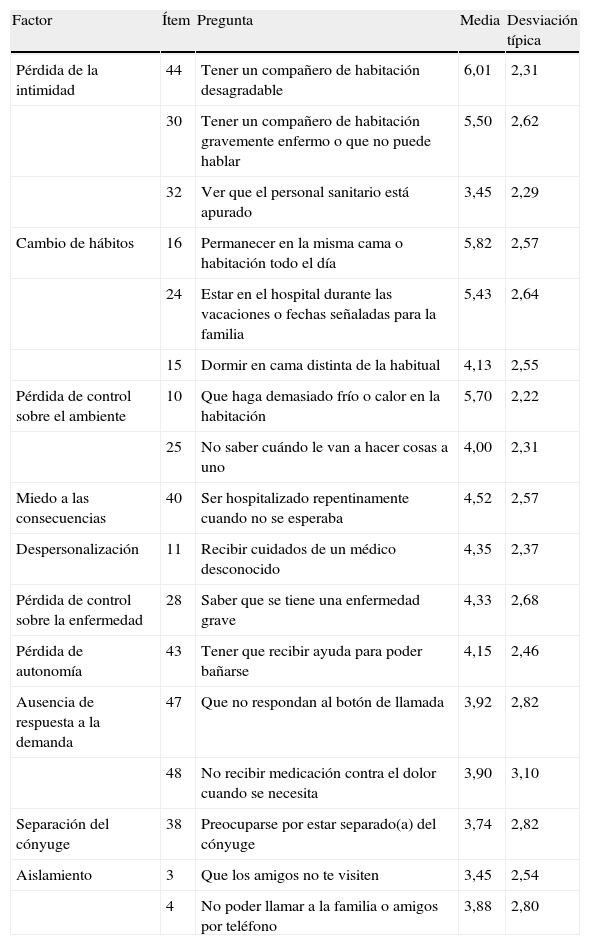
Como puede observarse en esta tabla, la puntuación total del cuestionario de estrés presenta un valor situado por debajo de la puntuación media teórica total del cuestionario HSRS (220,5 puntos). Los pacientes otorgan mayor poder estresante a aquellos ítems relacionados con el cambio de hábitos, la pérdida de control sobre el ambiente y la pérdida de la intimidad. Por otra parte, en el estudio pormenorizado de los ítems (tabla 2) se destaca la baja puntuación obtenida en el factor «pérdida de autonomía» y los ítems asociados a éste (44 y 30) y en el factor «cambio de hábitos», donde los ítems con mayores puntuaciones se relacionan con la modificación de factores ambientales propios de la estancia hospitalaria (ítems 16, 24 y 15). Los resultados obtenidos en otras muestras de pacientes ingresados en hospitales de agudos se presentan en la tabla 3.
Resumen de las puntuaciones medias más elevadas de los ítems del cuestionario Hospital Stress Rating Scale (n=51)
| Factor | Ítem | Pregunta | Media | Desviación típica |
| Pérdida de la intimidad | 44 | Tener un compañero de habitación desagradable | 6,01 | 2,31 |
| 30 | Tener un compañero de habitación gravemente enfermo o que no puede hablar | 5,50 | 2,62 | |
| 32 | Ver que el personal sanitario está apurado | 3,45 | 2,29 | |
| Cambio de hábitos | 16 | Permanecer en la misma cama o habitación todo el día | 5,82 | 2,57 |
| 24 | Estar en el hospital durante las vacaciones o fechas señaladas para la familia | 5,43 | 2,64 | |
| 15 | Dormir en cama distinta de la habitual | 4,13 | 2,55 | |
| Pérdida de control sobre el ambiente | 10 | Que haga demasiado frío o calor en la habitación | 5,70 | 2,22 |
| 25 | No saber cuándo le van a hacer cosas a uno | 4,00 | 2,31 | |
| Miedo a las consecuencias | 40 | Ser hospitalizado repentinamente cuando no se esperaba | 4,52 | 2,57 |
| Despersonalización | 11 | Recibir cuidados de un médico desconocido | 4,35 | 2,37 |
| Pérdida de control sobre la enfermedad | 28 | Saber que se tiene una enfermedad grave | 4,33 | 2,68 |
| Pérdida de autonomía | 43 | Tener que recibir ayuda para poder bañarse | 4,15 | 2,46 |
| Ausencia de respuesta a la demanda | 47 | Que no respondan al botón de llamada | 3,92 | 2,82 |
| 48 | No recibir medicación contra el dolor cuando se necesita | 3,90 | 3,10 | |
| Separación del cónyuge | 38 | Preocuparse por estar separado(a) del cónyuge | 3,74 | 2,82 |
| Aislamiento | 3 | Que los amigos no te visiten | 3,45 | 2,54 |
| 4 | No poder llamar a la familia o amigos por teléfono | 3,88 | 2,80 |
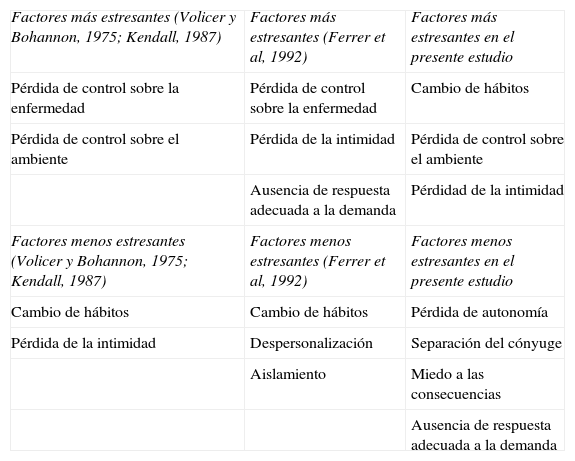
Factores de estrés hospitalario en diferentes estudios
| Factores más estresantes (Volicer y Bohannon, 1975; Kendall, 1987) | Factores más estresantes (Ferrer et al, 1992) | Factores más estresantes en el presente estudio |
| Pérdida de control sobre la enfermedad | Pérdida de control sobre la enfermedad | Cambio de hábitos |
| Pérdida de control sobre el ambiente | Pérdida de la intimidad | Pérdida de control sobre el ambiente |
| Ausencia de respuesta adecuada a la demanda | Pérdidad de la intimidad | |
| Factores menos estresantes (Volicer y Bohannon, 1975; Kendall, 1987) | Factores menos estresantes (Ferrer et al, 1992) | Factores menos estresantes en el presente estudio |
| Cambio de hábitos | Cambio de hábitos | Pérdida de autonomía |
| Pérdida de la intimidad | Despersonalización | Separación del cónyuge |
| Aislamiento | Miedo a las consecuencias | |
| Ausencia de respuesta adecuada a la demanda |
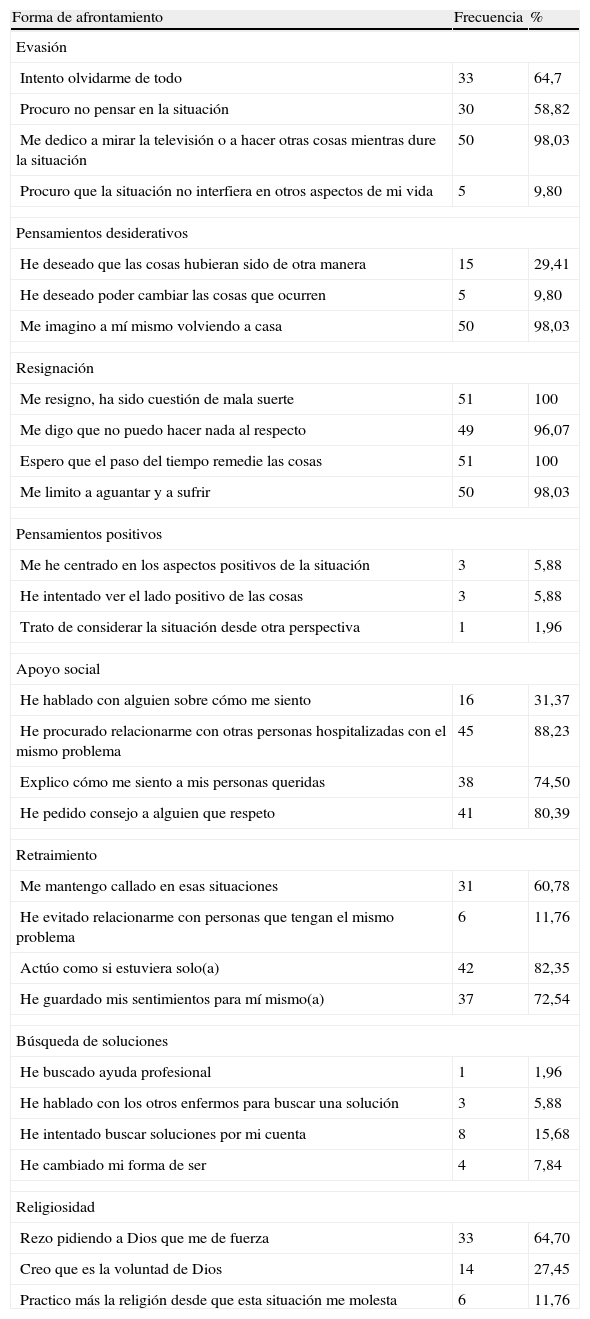
De entre las estrategias de afrontamiento estudiadas, la «resignación», el «retraimiento» y la «evasión» son las que utiliza más del 50% de los pacientes con EPOC, aunque debe destacarse el amplio uso de formas de afrontamiento basadas en la búsqueda de apoyo social. Las formas de afrontamiento basadas en la búsqueda de soluciones y los pensamientos positivos presentan porcentajes de utilización muy bajos. Finalmente, debe destacarse que la religiosidad obtiene proporciones relativamente altas de uso (tabla 4).
Frecuencia de uso de las diferentes estrategias de afrontamiento (n=51)
| Forma de afrontamiento | Frecuencia | % |
| Evasión | ||
| Intento olvidarme de todo | 33 | 64,7 |
| Procuro no pensar en la situación | 30 | 58,82 |
| Me dedico a mirar la televisión o a hacer otras cosas mientras dure la situación | 50 | 98,03 |
| Procuro que la situación no interfiera en otros aspectos de mi vida | 5 | 9,80 |
| Pensamientos desiderativos | ||
| He deseado que las cosas hubieran sido de otra manera | 15 | 29,41 |
| He deseado poder cambiar las cosas que ocurren | 5 | 9,80 |
| Me imagino a mí mismo volviendo a casa | 50 | 98,03 |
| Resignación | ||
| Me resigno, ha sido cuestión de mala suerte | 51 | 100 |
| Me digo que no puedo hacer nada al respecto | 49 | 96,07 |
| Espero que el paso del tiempo remedie las cosas | 51 | 100 |
| Me limito a aguantar y a sufrir | 50 | 98,03 |
| Pensamientos positivos | ||
| Me he centrado en los aspectos positivos de la situación | 3 | 5,88 |
| He intentado ver el lado positivo de las cosas | 3 | 5,88 |
| Trato de considerar la situación desde otra perspectiva | 1 | 1,96 |
| Apoyo social | ||
| He hablado con alguien sobre cómo me siento | 16 | 31,37 |
| He procurado relacionarme con otras personas hospitalizadas con el mismo problema | 45 | 88,23 |
| Explico cómo me siento a mis personas queridas | 38 | 74,50 |
| He pedido consejo a alguien que respeto | 41 | 80,39 |
| Retraimiento | ||
| Me mantengo callado en esas situaciones | 31 | 60,78 |
| He evitado relacionarme con personas que tengan el mismo problema | 6 | 11,76 |
| Actúo como si estuviera solo(a) | 42 | 82,35 |
| He guardado mis sentimientos para mí mismo(a) | 37 | 72,54 |
| Búsqueda de soluciones | ||
| He buscado ayuda profesional | 1 | 1,96 |
| He hablado con los otros enfermos para buscar una solución | 3 | 5,88 |
| He intentado buscar soluciones por mi cuenta | 8 | 15,68 |
| He cambiado mi forma de ser | 4 | 7,84 |
| Religiosidad | ||
| Rezo pidiendo a Dios que me de fuerza | 33 | 64,70 |
| Creo que es la voluntad de Dios | 14 | 27,45 |
| Practico más la religión desde que esta situación me molesta | 6 | 11,76 |
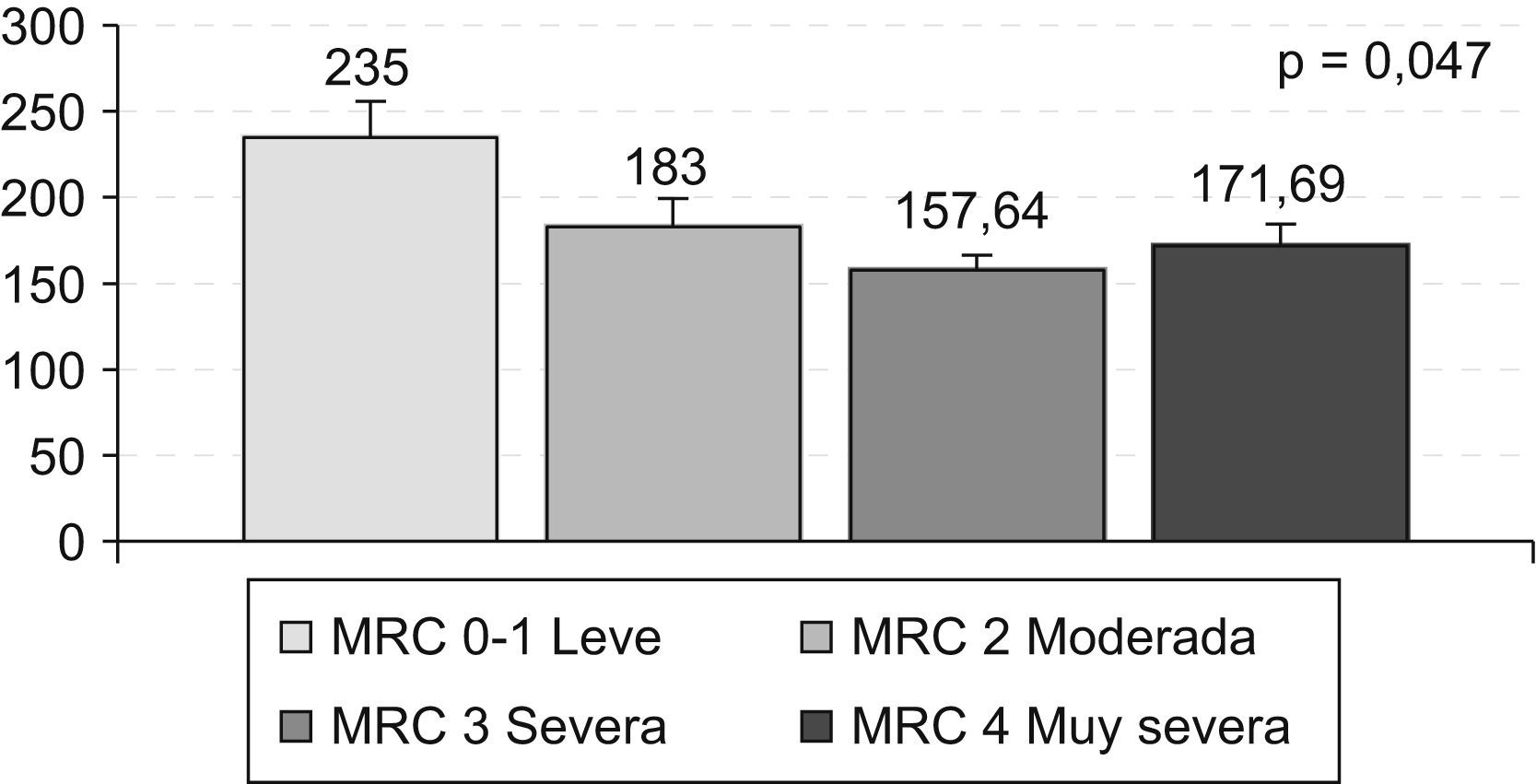
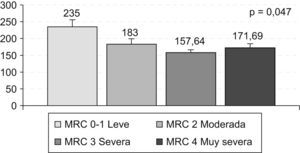
Los pacientes con EPOC en fase grave (FEV1% ref = 30 a 49) no mostraron diferencias significativas (F: 2.168; p = 0,126), al igual que el resto de las variables clínicas. Respecto al grado de disnea (fig. 1), se observan diferencias significativas en el grado de estrés en función de los grupos de disnea (χ2(3): 6.122; p = 0,047); concretamente, los contrastes post hoc (Bonferroni) centran esta diferencia entre el grupo de pacientes con disnea leve frente a aquellos con disnea grave (Z=−2.014; p = 0,044).
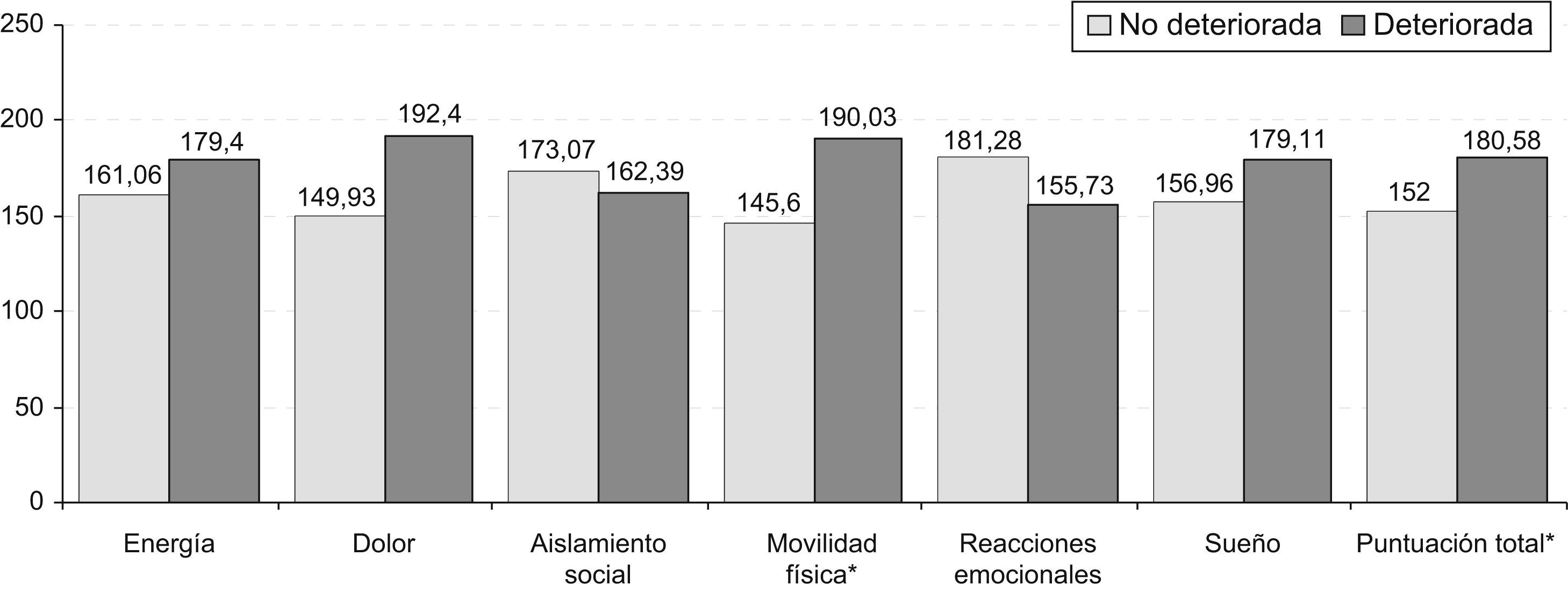
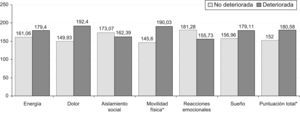
Grado de estrés en función de la calidad de vida relacionada con la saludEn el estudio del grado de estrés, obtenido en función de las subescalas de calidad de vida (NHP), debe destacarse que los mayores grados se han obtenido significativamente (fig. 2) en aquellos pacientes con una calidad de vida general deteriorada (T=−2.003; p = 0,050), seguidos por los que presentaban dolor (prueba de Wilcoxon, Z = 2.597; p = 0,009) y, finalmente, seguidos por los que presentaban dificultades de movilidad física (T=−3.381; p = 0,002).
DiscusiónEn los hospitales de media estancia sociosanitarios, los pacientes ingresados deben enfrentarse a las mismas rutinas y protocolos ya consolidados durante su historia, por lo que continúan expuestos a factores potencialmente estresantes inherentes a esa situación. El estudio original de Volicer y Bohannon5 y, posteriormente, el estudio realizado por Kendall6 consideraron la hospitalización como un episodio altamente estresante para quienes la experimentaban. Sin embargo, los resultados del presente estudio muestran que los pacientes con EPOC ingresados percibieron la situación de hospitalización como un acontecimiento en general poco estresante. Además, los factores iatrogénicos descritos como los más estresantes por los pacientes de esta muestra difieren considerablemente de los factores comentados durante la revisión teórica presentada. El análisis de los factores de estrés ha mostrado que los más estresantes han resultado ser «el cambio de hábitos», «la pérdida de control sobre el ambiente» que les rodea y «la pérdida de la intimidad» durante la hospitalización, mientras que la «pérdida de control sobre la enfermedad» «el ambiente» que les rodea, además de «la pérdida de la intimidad personal» fueron los factores que mayor estrés generaron a los pacientes de estos otros estudios5–7. Por otro lado, los factores menos estresantes en el presente trabajo han sido «la pérdida de autonomía», «la separación del cónyuge», «el miedo a las consecuencias» y «la ausencia de respuesta adecuada a las demandas», mientras que «el cambio de hábitos» era el factor que menos estrés generaba en los estudios antes citados. Concretamente, los estresores más potentes en la presente muestra han sido los relacionados con factores ambientales, mientras que, en los estudios previos5–7, estos mismos ítems ocupaban las últimas posiciones, al igual que en los estudios de Carr y Powers21 y de Richart et al22.
Por otra parte, las menores puntuaciones pertenecen a los ítems referidos a circunstancias probables en los hospitales de agudos, pero que no se han producido durante la hospitalización (pérdida de vista, audición u otros órganos vitales, problemas económicos). En los estudios ya citados, éstos aspectos ocupan las primeras posiciones en la lista de estresores hospitalarios. Finalmente, los ítems referidos a la falta de información por parte del personal sanitario fueron factores muy potentes de estrés en estos trabajos, sin embargo ocuparon bajas posiciones en el presente estudio, al igual que en el de Carr y Powers21.
Las discrepancias halladas en los resultados pueden deberse a varios factores: un primer factor se refiere a la edad de los pacientes, con una media de 20 a 30 años más que los estudiados en los trabajos anteriormente descritos. Los escasos trabajos con pacientes mayores hospitalizados ya destacaban que en este colectivo la disminución de la capacidad funcional y las dificultades de adaptación a un entorno no familiar, como el hospital, los convertía en pacientes más vulnerables a los efectos colaterales de la hospitalización. Otro factor importante se relaciona con la cronicidad de la enfermedad. De hecho, estudios como los de Becker y McVey33 y Gamarra34 diferencian a los pacientes agudos de los crónicos, y establecen que en éstos, a medida que avanzan la edad y la enfermedad, la demanda de cuidados y la necesidad de hallarse en un entorno protegido pasa a convertirse en un punto prioritario. El caso de los pacientes con EPOC estudiados se sitúa en esta misma línea. Debido fundamentalmente a la cronificación y a la necesidad de atención sanitaria continua ante la reagudización, estos pacientes llegan a considerar al hospital sociosanitario como un lugar que les brinda protección frente a las consecuencias negativas de su enfermedad y a los síntomas de disnea que los imposibilitan para continuar realizando las actividades de la vida diaria. Respecto a la disnea, los pacientes con disnea leve experimentaron mayor estrés, mientras que los pacientes con mayor grado de disnea parecieron ser los menos afectados por la rutina hospitalaria. Los resultados del presente estudio se encuentran en la misma línea que los resultados obtenidos por Elías et al35, que enfatizaban el papel de las variables mediadoras en la interpretación que hace el paciente del grado de disnea que tiene y en las respuestas que emite ante ella. Aspectos tales como la ansiedad (muy asociada a los tratornos respiratorios), la percepción de autoeficacia (especialmente en los cuidados) y el uso de estrategias de afrontamiento serían algunas de estas variables mediadoras36. Por otra parte, la obligación de adoptar un papel pasivo y obedecer las instrucciones del personal sanitario (a pesar de hallarse en disposición de hacerlo uno mismo) se vislumbran como la única expectativa aceptada por el propio paciente cuando ingresa en el hospital; esto lo convierte en sujeto receptor de cuidados (no en participante), lo que le puede generar una verdadera devaluación en lo personal y en lo psicosocial. Finalmente, otro aspecto para tener en cuenta respecto a los resultados del presente estudio ha sido el escaso grado de estrés de los pacientes con EPOC provocado por la comunicación entre el personal sanitario y el paciente, en comparación con los resultados de los estudios anteriores. Los autores de este artículo consideran que debido a las continuadas rehospitalizaciones se llega a crear vínculos entre pacientes y profesionales, lo que permite una comunicación más efectiva y directa y disminuye este efecto iatrogénico propio de la hospitalización.
Al analizar las estrategias de afrontamiento específicas, se ha constatado que la resignación, el retraimiento y la evasión o evitación son las formas preferentemente utilizadas por los pacientes con EPOC, mientras que, por el contrario, las estrategias que implican solución de problemas se han utilizado en muy pocas ocasiones. Esto probablemente se deba, por un lado, a la percepción de limitaciones del paciente a la hora de tomar decisiones en el medio hospitalario y, por otro lado, a las continuadas revaluaciones cognitivas que la situación requiere, lo que les proporciona información acerca de la efectividad de unas estrategias sobre otras37. Además, también se ha podido constatar el amplio uso de formas de afrontamiento basadas en el apoyo social utilizadas por los pacientes estudiados. Probablemente el cambio en la concepción del centro hospitalario desde un lugar desconocido y potencialmente dañino hacia un lugar que ofrece protección posibilite el desarrollo de estas estrategias de afrontamiento que resultan más efectivas a la hora de superar esta modalidad de estrés. Los autores del presente artículo entienden que futuras investigaciones deben tener en cuenta la flexibilidad en el afrontamiento del estrés38 (disponibilidad de estrategias de afrontamiento y la voluntad del sujeto de considerarlas todas), lo que permitiría establecer cuáles son las formas más adaptativas para los pacientes mayores e intervenir para modificar las formas que pudieran resultar desadaptativas.
Respecto a la CVRS general, el análisis comparativo mostró que los pacientes con EPOC con mala CVRS antes del ingreso experimentaron significativamente más estrés, en general, que aquellos que disfrutaban de una calidad de vida mejor. Además, el presente estudio constata que los pacientes con limitación de la movilidad física y dolor experimentan mayores grados de estrés en comparación con aquellos que no tienen estos problemas. En los pacientes de mayor edad con EPOC el dolor puede asociarse frecuentemente a factores de comorbilidad (osteoporosis, aplastamiento o fractura vertebral, etc.) y puede considerarse como un dolor de tipo crónico que, de por sí, es uno de los factores más incapacitantes a la hora de disfrutar de una buena calidad de vida y los convierte en pacientes más vulnerables al estrés. Así, el estudio de la percepción de dolor y sus consecuencias sobre el estado psicológico, en general, y la calidad de vida, en particular, es una variable importante para considerar a la hora de evaluar y tratar a estos pacientes en el medio sociosanitario.
Finalmente, los autores de este artículo consideran interesante añadir algunos comentarios acerca de las limitaciones de este tipo de estudios, en general, y del estudio aquí presentado, en particular. En primer lugar, se considera que el tamaño de la muestra estudiada fue relativamente bajo (n = 51), lo que responde a las dificultades encontradas a la hora de estabilizar clínicamente a pacientes mayores en fase paliativa y evaluarlos dentro de un contexto hospitalario tan restrictivo. Por otro lado, al ser el primer estudio en el que se evalúa en pacientes mayores crónicos el estrés generado en el medio sociosanitario, se carecía de bibliografía previa con la que comparar analíticamente los resultados, por lo que se optó por realizar una descripción de las diferencias y semejanzas respecto a estudios similares. En futuras investigaciones deben tenerse en cuenta estos aspectos, además de aquellos factores sociodemográficos, clínicos y psicosociales que interactúan en un fenómeno tan complejo como el estrés en el contexto hospitalario.