La anafilaxia es una reacción generalizada debida a la liberación masiva de mediadores de mastocitos y otras células inflamatorias que se instaura rápidamente y puede causar la muerte. Su diagnóstico es clínico y en ocasiones los síntomas con que se presenta pueden simular enfermedades más leves como cuadros vasovagales, ansiedad o asma, por lo que a menudo resulta infradiagnosticada. Es necesario un alto índice de sospecha para su diagnóstico.
Presentamos el caso de una mujer joven que acude por síncope al centro de atención primaria. A pesar de la ausencia de lesiones cutáneas, la hipotensión mantenida nos hizo sospechar una anafilaxia, permitiendo la administración precoz de tratamiento y derivación urgente al hospital. en urgencias, nuestra hipótesis se vio reforzada al hallar niveles elevados de triptasa en sangre. La ausencia de exposición a alérgenos comunes nos hizo pensar en una hidatidosis hepática complicada como causa del cuadro, lo que se confirmó mediante ecografía y tomografía computarizada (TC).
Anaphylaxis is a generalized reaction produced by the massive release of mediators from mast cells, is rapid in onset and may cause death. The diagnosis is clinical, and the initial symptoms often overlap with those of many other disorders such as, vasovagal reactions, anxiety or asthma, and is often underdiagnosed. A high index of suspicion is necessary for the diagnosis.
We report the case of a young woman who presented with syncope in a Primary Care Centre. In spite of the absence of skin lesions, we suspected an anaphylaxis because of the refractory low blood pressure. Thus treatment was started she was transferred to the Hospital. In the Emergency Department, the elevated serum tryptase levels supported our diagnosis. The absence of a clear exposure to a known allergen lead us to suspect a hydatid cysts rupture. The abdominal ultrasound and CT scan confirmed this.
La anafilaxia es una reacción alérgica de instauración rápida que puede llegar a causar la muerte por lo que es una de las situaciones potencialmente graves a las que puede enfrentarse un médico. El diagnóstico se basa fundamentalmente en la sintomatología y si bien en ocasiones resulta sencillo por presentarse de forma típica (shock, exantema cutáneo, etc.) no son pocos los casos en los que la sintomatología es inespecífica, simulando enfermedades más leves como cuadros vasovagales, ansiedad o asma. Es en estos casos en los que sólo un alto índice de sospecha permite llegar al diagnóstico evitando así en muchos de ellos desenlaces fatales1.
Caso clínicoMujer de 29 años sin antecedentes de interés que acude al centro de salud acompañada por su pareja, por presentar 2 h antes, mientras dormía, sensación de malestar general, dolor abdominal difuso y una deposición diarreica que culmina con un síncope del que se recupera parcialmente, permaneciendo algo confusa tras el episodio.
A su llegada se encontraba somnolienta, bradipsíquica, bradilálica, eupneica y afebril. El relleno capilar era lento y la presión arterial (PA) era de 75/40mmHg. Frecuencia cardiaca: 100 lat./min. Auscultación pulmonar normal. Abdomen blando, sin signos de irritación peritoneal, levemente doloroso en hemiabdomen derecho. Extremidades inferiores sin edemas.
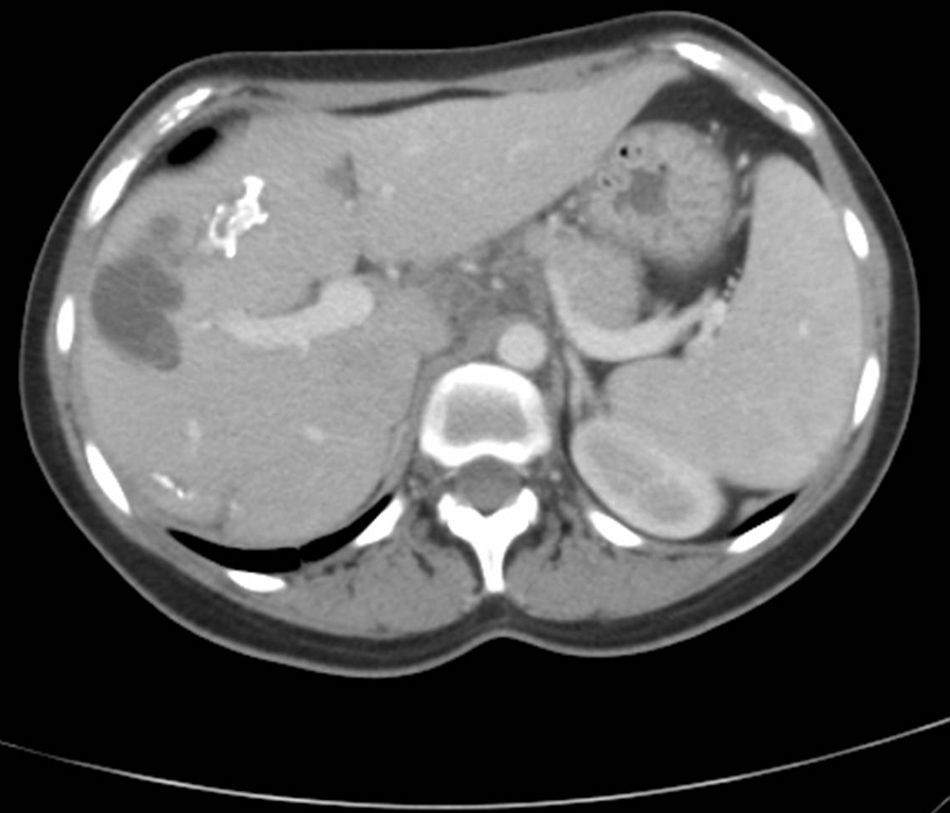
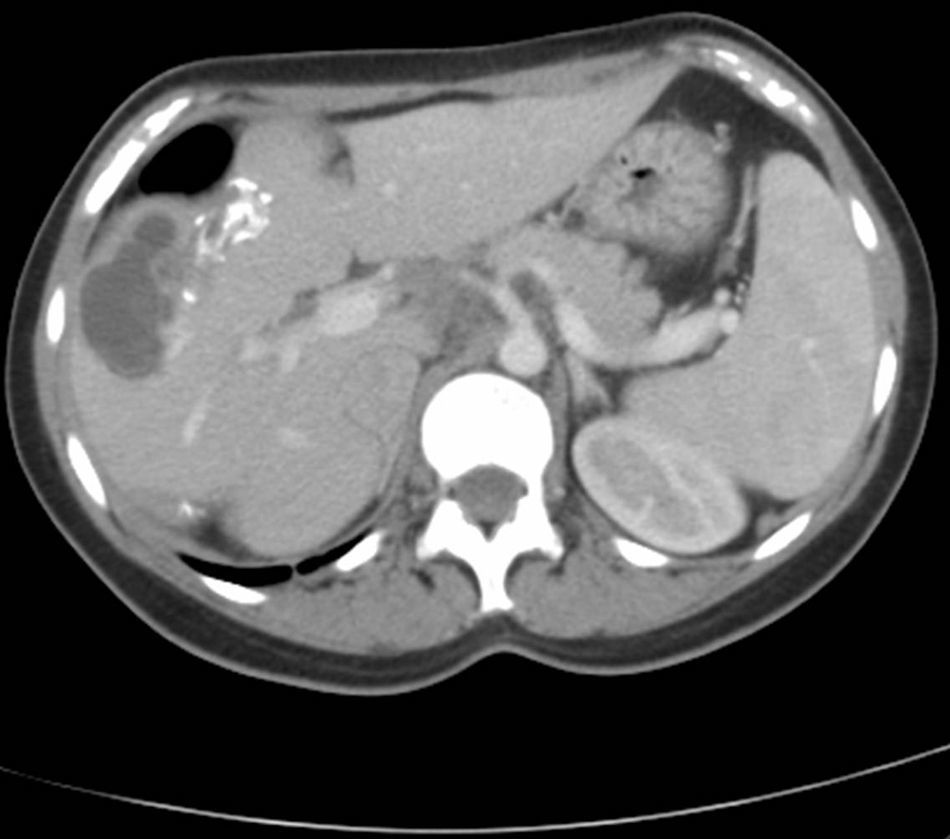
Se canalizó vía periférica y se inició infusión rápida de cristaloides endovenosos sin producirse la rápida mejoría clínica esperable. Ante la persistencia de la situación clínica y la hipotensión arterial, se sospechó la anafilaxia como causa inicial del síncope y de la sintomatología posterior. Se administró adrenalina subcutánea y se derivó de forma urgente al hospital. Una vez allí, se asoció tratamiento con adrenalina intravenosa en perfusión continua, mejorando progresivamente la hipotensión y la situación general de la paciente. La ausencia de exposición a alérgenos comunes en la anamnesis (fármacos, alimentos, picaduras de insectos, etc.) y la presencia del dolor abdominal hicieron sospechar una complicación de una hidatidosis hepática como la causa del proceso. Se solicitaron niveles de triptasa en sangre que resultaron elevados apoyando la hipótesis de la anafilaxia. La ecografía abdominal mostró quistes hepáticos complicados. Más tarde, la tomografía computarizada (TC) confirmó la presencia de dichos quistes con rotura de uno de ellos (figs. 1 y 2).
Tras su estabilización hemodinámica, la paciente fue intervenida quirúrgicamente del quiste hepático, evolucionando finalmente de forma satisfactoria.
DiscusiónPresentamos el caso de una mujer joven y sana que acude al centro de salud por un síncope de segundos de duración con sintomatología general inespecífica acompañante. En este caso no existían lesiones cutáneas ni síntomas respiratorios típicos de las reacciones anafilácticas y el cuadro podía haberse etiquetado fácilmente como síncope vasovagal pero la hipotensión arterial mantenida, la taquicardia, la sintomatología digestiva y el síncope sin otra causa desencadenante hizo sospechar una anafilaxia como causa más probable. El diagnóstico precoz permitió probablemente evitar un desenlace que de otro modo podía haber sido fatal.
La anafilaxia es una situación clínica a menudo infradiagnosticada. El diagnóstico es eminentemente clínico atendiendo a diversos síntomas, destacando los cutáneos que están presentes en el 90% (calor, eritema prurito, piloerección, etc.), orofaríngeos en el 80% (picor, edema, etc.), respiratorios en el 70% (rinorrea, estornudos, disfonía, disnea, opresión torácica, tos, sibilancias, etc.), gastrointestinales en el 40% (vómitos, diarrea, dolor abdominal, etc.), cardiovasculares en el 35% (mareo, síncope, dolor torácico, palpitaciones, hipotensión, taquicardia, etc.) y neurológicos (ansiedad, temor, convulsiones, etc.)2.
El diagnóstico clínico puede reforzarse demostrando concenteraciones altas de histamina o triptasa en sangre, para ello se obtienen muestras en las 3 h siguientes al inicio de los síntomas3.
Son múltiples los alérgenos capaces de desencadenar una anafilaxia destacando los alimentos, medicamentos y veneno de himenópteros sobre otros menos habituales entre los que se encuentra la exposición al material contenido en los quistes hidatídicos4.
La incidencia de shock anafiláctico en la hidatidosis es muy baja (1-7.5%)5 siendo importante establecer un diagnóstico de sospecha ante un paciente con anafilaxia sin exposición aparente a los alérgenos habituales, en especial si se acompaña de dolor abdominal, dado que la ubicación más frecuente de estos quistes es el hígado (2 de cada 3 casos) siendo menos frecuente la localización en el pulmón, hueso, cerebro, corazón, páncreas, riñón o músculo6.
La hidatidosis hepática es una enfermedad parasitaria causada por la tenia del género Echinococcus. Su incidencia en España es de 5 a 9 casos por cada 100.000 habitantes7. En muchas ocasiones cursa sin síntomas pudiendo existir un período de latencia de hasta 50 años antes de la aparición de los mismos. La sintomatología puede ser debida a compresión de estructuras vecinas o por complicaciones de los quistes (rotura, infección). En el caso de la rotura de un quiste, la sintomatología más frecuente es la fiebre y las reacciones de hipersensibilidad incluyendo la anafilaxia por liberación del material antigénico8.
El diagnóstico de confirmación de la hidatidosis se realiza mediante pruebas de imagen que además sirven para valorar la presencia de complicaciones. La ecografía tiene una sensibilidad del 90-95%7,8, mientras que la de la TC es del 95 al 100% siendo por tanto la técnica de elección para valorar número, tamaño, localización y existencia de complicaciones de los quistes. Por último, la serología contribuye al diagnóstico definitivo, siendo la detección de anticuerpos más sensible que la detección antigénica8.
Responsabilidades ÉticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.