El propósito de este trabajo es reflexionar sobre el abordaje de los desórdenes mentales en pacientes marroquíes desde una perspectiva sociocultural. La antropología de la salud y la etnopsiquiatría permitirán analizar los conceptos de salud y enfermedad. Desde la cosmovisión marroquí analizaremos los tratamientos alternativos a la psiquiatría y su articulación con otros modelos terapéuticos.
The purpose of this work is to present the approach to mental disorders in Moroccan patients from a sociocultural perspective. The anthropology of health and ethno-psychiatry will allow us to analyze the concepts of health and disease. From the Moroccan cosmovision we will analyze the alternative treatments and their association with other therapeutic models.
Se trata de un paciente marroquí de 15 años, que llegó a España hace 6 años con su madre y hermanas. Su padre permaneció en Marruecos. El paciente ha realizado sus estudios primarios y secundarios en el pueblo de residencia, por lo tanto, entiende y habla perfectamente el castellano. La madre entiende y habla muy escasamente el castellano, aunque se esfuerza por estudiarlo. El paciente fue trasladado en estado comatoso a un centro de salud rural en Ávila. En la anamnesis realizada a la familia apenas se pudo recoger información debido a la barrera idiomática, pero el dato de mayor interés clínico fue un episodio estresante y de susto con anterioridad a la pérdida de conocimiento. La familia refiere episodios similares en las hermanas del paciente. En la exploración, el paciente no presentaba signos clínicos vinculados con el consumo de tóxicos, heridas ni traumatismo craneal previo que explicara la pérdida de conocimiento. Las constantes vitales permanecieron normales durante toda la exploración, pero ante la falta de respuesta a intensos estímulos dolorosos se decide remitir al hospital de referencia. Los resultados analíticos y la exploración neurológica fueron normales. De manera espontánea y al cabo de 60min desde la llegada al hospital el paciente recupera la consciencia sin tratamiento médico ni farmacológico.
Algoritmo diagnósticoEl trastorno conversivo es una pérdida o alteración física vinculada a un conflicto psíquico que se manifiesta con descoordinación psicomotora, alteración del equilibrio, parálisis o paresia localizada, movimientos anormales, dificultad para deglutir, sensación de globus faríngeo, afonía y retención urinaria. Es la expresión física de un problema psicológico en un estado no consciente ni de simulación. Constituye la expresión física, no consciente, de un conflicto o problema psicológico subyacente1.
La normalidad de patrones respiratorios y tono muscular, así como las respuestas vegetativas, facilitan el diagnóstico médico. En este caso clínico el diagnóstico se realizó a partir de desórdenes mentales similares en otros miembros de la familia. Un dato significativo ocurrió cuando un familiar insistía en colocar unas llaves en la mano del paciente comatoso.
La antropología médica y la etnopsiquiatría son ciencias que permiten contextualizar los cuadros conversivos según la pertenencia social y cultural del paciente. Algunos pacientes musulmanes pueden presentar síndromes conversivos que se interpretan desde sus creencias como fenómenos de posesión.
Desde la cosmovisión marroquí, el simple hecho de asustarse es causa de enfermedad. Los sustos podrían ocurrir al recibir una mala noticia, vivir un hecho traumático, tomar contacto con sangre o agua, etc. Las posesiones por djinn (seres invisibles creados por Alá) pueden desencadenarse cuando el cuerpo se encuentra en situaciones de vulnerabilidad y desequilibrio. Otras situaciones de fragilidad (emociones fuertes, sentimientos de rabia, alegría, tristeza o miedo) pueden llevar al paciente a perder el conocimiento.
Cabe destacar que en los creyentes musulmanes algunas enfermedades ocurren por voluntad de Alá, por brujería o por ser víctima del mal de ojo. Según los marroquíes, la persona se conforma por el cuerpo, la mente, el alma y la voluntad. Las palmas de las manos y la planta de los pies, la boca, los orificios nasales, las orejas y la vagina son consideradas «puertas del cuerpo» para la entrada y salida de sustancias simbólicas (nocivas o curativas) o espíritus al cuerpo2. En este sentido, el familiar insistió en colocar las llaves en la mano del paciente porque el metal podría ser un elemento que ayudase a salir del cuerpo a seres invisibles (djinn).
La etnopsiquiatría explica los trastornos psicógenos de los pacientes que creen poseer en su cuerpo un djinn. Estos pacientes presentan dificultades en los aspectos psicosociales que no son verbalizados o reprimidos, atribuidos y culpabilizados a seres invisibles (djinn). Desde la psiquiatría la valoración terapéutica del paciente inmigrado comporta numerosas dificultades, especialmente en el abordaje de los fenómenos de posesión3.
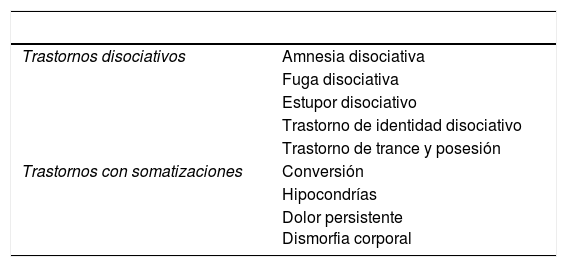
En los conflictos psicológicos de los cuadros disociativos y de somatización existe un punto en común: el alivio psicológico y la ganancia material. En los trastornos disociativos se puede alterar la memoria, el estado de conciencia y el desconocimiento de la propia identidad.
Se llega al diagnóstico psiquiátrico tras descartar enfermedades como epilepsia o intoxicaciones. La clave radica en el episodio estresante previo a la aparición de los síntomas psicógenos. En el estupor disociativo el paciente puede presentar una alteración del nivel de conciencia variable hasta la apariencia de coma profundo. En los trastornos de trance y posesión ocurre una pérdida de la identidad personal y del desconocimiento del entorno de manera temporal. Los diagnósticos diferenciales se harán con la esquizofrenia, las intoxicaciones y la epilepsia del lóbulo temporal. Así mismo, el diagnóstico del trastorno conversivo, con otros síndromes, pueden conducir a la confusión del médico, ya que todos ellos se desencadenan por un factor estresante y el paciente pierde el control de su cuerpo y de su mente4 (tabla 1).
Clasificación de los trastornos psicógenos
| Trastornos disociativos | Amnesia disociativa |
| Fuga disociativa | |
| Estupor disociativo | |
| Trastorno de identidad disociativo | |
| Trastorno de trance y posesión | |
| Trastornos con somatizaciones | Conversión |
| Hipocondrías | |
| Dolor persistente Dismorfia corporal |
Tomada de Arias4.
No existe un único tratamiento para estos cuadros clínicos. La derivación al Servicio de Psiquiatría puede generar desconfianza en el paciente para consumir ansiolíticos y/o antidepresivos con la consiguiente falta de adherencia a estos tratamientos. Por ello es importante establecer un canal de comunicación con la familia del paciente para que el médico esté informado de las terapias propias de la cultura marroquí. El paciente fue valorado por el Servicio de Urgencias de psiquiatría y dado de alta el mismo día de su ingreso sin tratamiento farmacológico. No obstante, se realizó derivación a consulta externa de psiquiatría y salud mental, pero nunca asistió.
En Marruecos existen agentes con poder de sanación y mediación entre los espíritus llamados fqik. Se trata de hombres conocedores del Corán quienes mediante la recitación de las lecturas coránicas son capaces de realizar exorcismos y negociar con los espíritus malignos. La terapia con danzas y prácticas rituales en diferentes cofradías puede contribuir a la curación de las enfermedades causadas por estados de posesión5.
Las terapias en las cofradías de los gnãwa consisten en sesiones de música y cantos interpretados por descendientes de esclavos. Los pacientes hacen movimientos rítmicos con el cuerpo y la cabeza hasta caer en trance6.
ConclusiónLa inmigración marroquí plantea un desafío a los profesionales de la salud para ofrecer una atención eficaz en el campo de la salud mental. El síndrome conversivo es la expresión física de un problema psicológico en un estado no consciente ni de simulación. Conforma la expresión física de un conflicto o problema psicológico subyacente. Los desórdenes mentales en los pacientes inmigrantes necesitan ser analizados desde una perspectiva sociocultural. Los prejuicios raciales del sanitario pueden influir negativamente en la relación terapéutica, el diagnóstico y en la adherencia a los tratamientos farmacológicos. El primer escalón será establecer un vínculo estrecho y de empatía con el paciente inmigrante y su familia. Ello nos acercará a un diagnóstico más preciso y una terapéutica apropiada. Dicho canal de comunicación permitirá al médico conocer otras terapias propias de la cultura marroquí.
El paciente y la familia intervienen en la legitimización y elección de las terapias. Desde la perspectiva marroquí los espíritus malignos (djinn) pueden entrar en el cuerpo y causar cefaleas, parálisis o cuadros convulsivos semejantes a la epilepsia. El paciente realizará un itinerario terapéutico para encontrar alivio a sus dolencias. Dentro de ese itinerario el médico de familia y el psiquiatra son eslabones de la cadena de sanadores.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.