Evaluar el riesgo de caídas y su relación con el policonsumo de fármacos en ancianos no institucionalizados.
Materiales y métodosEl estudio PYCAF (Prevalencia Y Características del Anciano Frágil) es un estudio transversal, descriptivo y multicéntrico en pacientes > 65 años. Se consideró riesgo elevado de caídas cuando se tardó más de 20 s en realizar el test Timed Up and Go. Se consideró polimedicación el consumo entre 5 y 9 fármacos, y polimedicación extrema (PE) el consumo de 10 o más fármacos. Mediante modelos de regresión logística ajustados se valoró la asociación de la polimedicación y la PE con el riesgo de caídas.
ResultadosSe incluyó a 2.461 pacientes (57,9% mujeres), edad media ± desviación estándar 76,0 ± 7,0 años. El consumo medio de medicamentos fue de 6,6 ± 3,7, rango 0-23. La polimedicación estaba presente en el 50,6% y la PE en el 19,2% de los pacientes. El 13,7% de los pacientes presentaron elevado riesgo de caídas. La prevalencia de riesgo elevado de caídas fue más de 2veces superior en los pacientes con PE (ORa = 2,07; IC del 95%, 1,27-3,38) y polimedicados (ORa =1,95; IC del 95%, 1,26-2,99).
ConclusionesLa polimedicación y la PE se asocian con un elevado riesgo de caídas en pacientes de más de 65 años. Debe valorarse el riesgo de caídas de los pacientes ancianos antes de prescribir medicación.
To evaluate the risk of falls and its relationship with the multiple drug use in the non-institutionalised elderly.
Materials and methodsThe PYCAF study (Prevalence and Characteristics of the Fragile Elderly) is a cross-sectional, descriptive and multicentre study in patients> 65 years of age. A fall was considered high risk when it took more than 20seconds to perform the Timed Up and Go test. Consuming between 5 and 9 drugs is considered multiple drug (MD) use, and extreme multiple drug (EMD) use the consumption of 10 or more drugs. Adjusted logistic regression models evaluated the association between multiple drug use and EMD and the risk of falls.
ResultsA total of 2,461 patients (57.9% women), with a mean age (SD) 76.0 (± 7.0) years, were included in the study. The mean consumption of medications was 6.6 ± 3.7, range 0-23. Multiple drug use was present in 50.6%, and EMD in 19.2% of patients. A high risk of falls was observed in 13.7% of patients. The prevalence of high risk of falls was more than 2times higher in patients with EMD (ORa = 2.07, 95% CI = 1.27 - 3.38) and MD (ORa = 1.95, 95% CI = 1.26 - 2.99).
ConclusionsMD and EMD are associated with a high risk of falls in patients over 65 years of age. The risk of falls in elderly patients should be assessed before prescribing medication.
Las caídas constituyen un importante problema en el ámbito de la salud pública. Se calcula que, a nivel mundial, se producen 646.000 caídas mortales anuales, lo que convierte a las caídas en la segunda causa de muerte por lesiones no intencionales, por detrás de los traumatismos causados por accidentes de tráfico1. La edad es uno de los principales factores de riesgo de las caídas, siendo los ancianos quienes corren mayor riesgo de muerte o lesión grave como consecuencia de las mismas. Las causas de las caídas son múltiples dependiendo de la edad, la presencia de comorbilidad y el grado de fragilidad, los factores socio-económicos, los factores ambientales y el consumo de medicamentos (especialmente de determinados grupos farmacológicos)2,3. Precisamente, las personas mayores son las que toman más medicamentos, siendo frecuente la polimedicación y, por tanto, se incrementa el riesgo de caídas. Los resultados de numerosos estudios indican que los pacientes que toman más medicamentos tienen más probabilidad de sufrir caídas4 y que los grupos más frecuentemente implicados son los psicofármacos (antipsicóticos, antidepresivos, ansiolíticos e hipnótico-sedantes)5. Otros grupos terapéuticos implicados en el aumento del riesgo de caídas son los antihipertensivos, diuréticos, antiinflamatorios no esteroideos, betabloqueantes, opioides, antidiabéticos y fármacos con acción anticolinérgica6.
Las guías para la prevención y el control de las caídas que han publicado diversos organismos oficiales recomiendan que las intervenciones sean multifactoriales y que incluyan la educación al paciente, la valoración sistemática y el tratamiento de los riesgos7,8. En este sentido, debemos resaltar que los pacientes de más riesgo son los que tienen historia previa de caídas y alteraciones de la marcha o del equilibrio. En la valoración de este riesgo, uno de los instrumentos más conocidos y utilizados en geriatría es el test Timed Up and Go (TUG)9,10, una prueba diseñada para cuantificar la movilidad y la capacidad funcional de los pacientes ancianos y que se correlaciona con el resultado de otras pruebas que evalúan el equilibrio y la marcha, resultando fiable y válida para identificar la fragilidad de los ancianos, presentando una alta correlación con el test de Tinetti11.
El estudio PYCAF (Prevalencia Y Características del Anciano Frágil) es un amplio estudio cuyo objetivo principal fue conocer la prevalencia y características del anciano frágil asistido en atención primaria (AP)12. Uno de los objetivos secundarios, motivo del presente trabajo, fue analizar la relación existente entre consumo de medicamentos (polimedicación y polimedicación extrema [PE]) y el riesgo de caídas.
MetodologíaDiseño del estudio y muestra seleccionadaEl estudio PYCAF es estudio transversal, descriptivo y multicéntrico en condiciones de práctica clínica habitual en pacientes > 65 años, reclutados consecutivamente por 198 médicos residentes de familia de toda España. El período de recogida de datos se acotó entre octubre del 2014 y abril del 2016. El diseño y la caracterización de la población pueden ser consultados en una publicación previa12. A modo de resumen, se exponen a continuación las principales características de la metodología del estudio. La variable principal del estudio fue conocer la prevalencia y las características del anciano frágil en AP. Uno de los objetivos secundarios fue evaluar el riesgo de caídas y su relación con el policonsumo de fármacos. Para ello, cada investigador reclutaba de manera aleatoria y consecutiva de 10 a 20 pacientes que debían reunir los siguientes criterios para ser incluidos: mayores de 65 años, ser atendidos por cualquier motivo en la consulta de AP y firmar el consentimiento informado. Se excluyó a aquellos pacientes con problemas para comprender los cuestionarios del estudio, que les impidiese participar en el mismo, o bien que estuviesen diagnosticados de fragilidad/discapacidad psíquica en la historia clínica. Como fuente de datos se utilizaron la historia clínica y los cuestionarios específicos del estudio. Se registraron variables socio-demográficas, datos de exploración física, variables clínicas y bioquímicas de interés, factores de riesgo cardiovascular, comorbilidad vascular y no vascular.
Variables del estudioSe valoró el riesgo de caídas mediante el test TUG9. Para realizar esta prueba se requiere que el paciente esté bien sentado contra el respaldo de la silla, sin apoyar los brazos; las extremidades superiores descansando sobre los muslos y los pies colocados justo detrás de la línea de partida. Marcar un recorrido de 3 m desde la línea de partida hacia una pared mientras el evaluador se ubica de pie, a media distancia entre la línea de partida y la marcación a 3 m de esta. A la orden de partida, se pide al paciente que se levante de la silla, camine a paso normal los 3m hacia la pared, dé la vuelta y regrese a la silla, volviendo a retomar la posición de sentado. Se debe cronometrar el tiempo desde que se da la orden de partida hasta que el sujeto, tras caminar el recorrido de 6m, retorna a su silla y apoya su espalda contra el respaldo de esta, y se registra como observación si usa ayuda técnica (bastón, andador, silla de ruedas). Se considera normal < 10 s, riesgo leve de caída 10 a 20 s y alto riesgo de caída > 20 s. El criterio escogido para determinar el riesgo de caída fue un tiempo superior a 20 s en el TUG.
Se consideró polimedicación el consumo entre 5 y 9 fármacos y PE el consumo de 10 o más fármacos de prescripción crónica y forma concomitante13.
Aspectos éticosEl estudio fue aprobado por el Comité Ético de Investigación Clínica del Hospital Clínico San Carlos de Madrid y clasificado por la Agencia Española de Medicamentos y Productos Sanitarios como EPA-OD.
Análisis estadísticoLas variables categóricas se describieron mediante frecuencias absolutas (n) y relativas (%) e intervalos de confianza (IC) del 95%, por método binomial exacto. Para la descripción de las variables continuas se utilizaron media, desviación estándar y el IC del 95%, incluyendo el número total de valores válidos. Para la comparación de subgrupos de pacientes con y sin caídas, se utilizó ANOVA para las variables cuantitativas (ajustando por edad). Para las variables cualitativas se utilizó regresión logística, ajustando por edad. Para determinar las variables que se asociaban de forma independiente al riesgo de caídas definido como TUG ≥ 20 se utilizó regresión logística binaria no condicional, con múltiples variables independientes. Inicialmente, se incluyeron en el modelo todas las que mostraron asociación con p < 0,1 con el riesgo de caída y se fueron excluyendo según un procedimiento manual. En todos los casos, se determinó un nivel de significación bilateral del 0,05 para las pruebas estadísticas. Los análisis estadísticos se realizaron con el paquete estadístico SPSS versión 23.0.
ResultadosSe incluyó a 2.461 pacientes, edad media ± desviación estándar de 76,0 ± 6,8 años (31,9% tenían 80 años o más), un 57,9% eran mujeres frente a un 42,1% de hombres. El promedio de fármacos utilizados fue de 6,6 ± 3,7, con un máximo de 23. La polimedicación estaba presente en el 50,4% de los pacientes, 47,7% en hombres y 52,7% en las mujeres (p=0,003) y la PE en el 19,2%, el 18,4 en hombres y el 19,8% en mujeres (p = 0,012), aumentando de manera significativa con la edad y la presencia de comorbilidad.
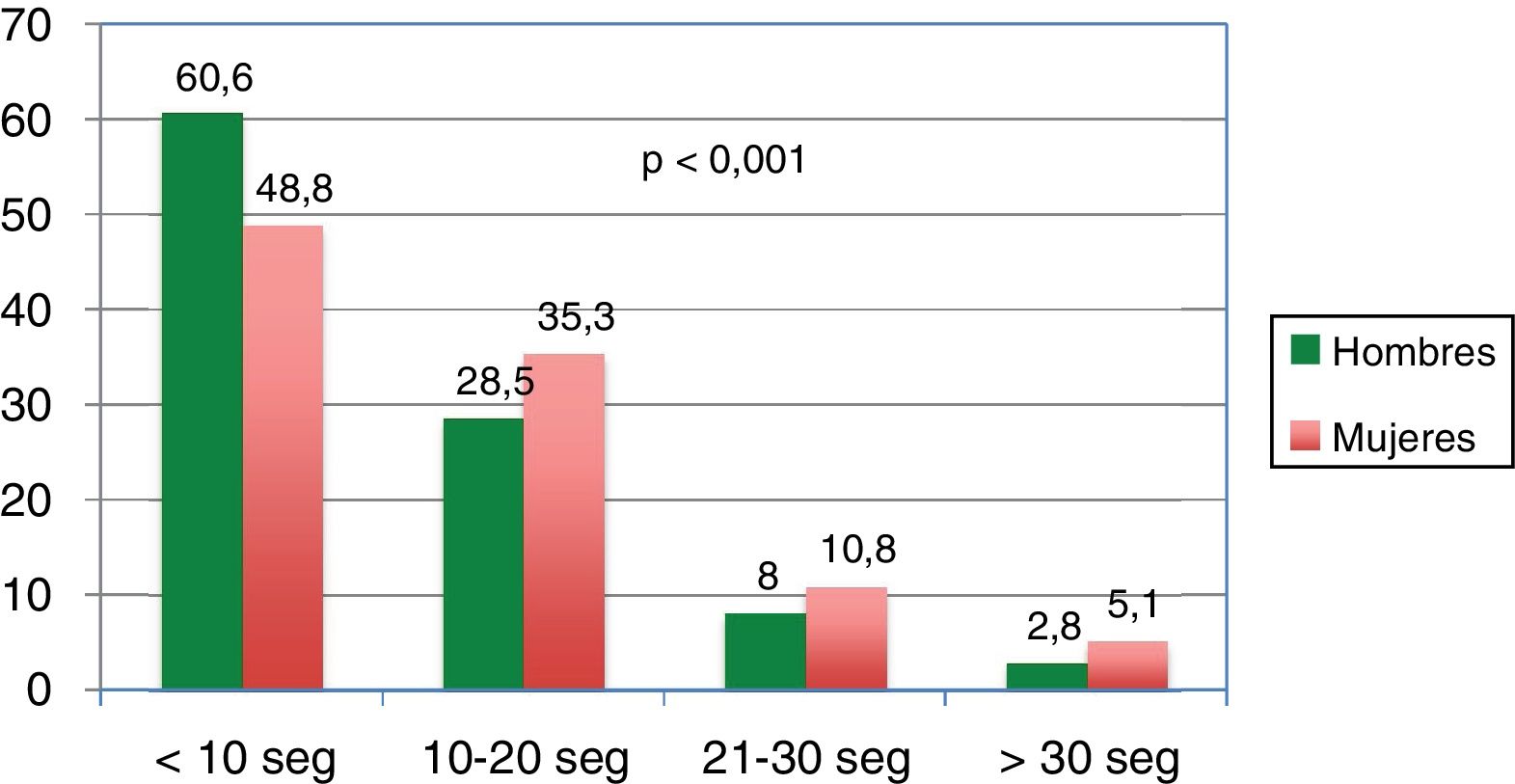
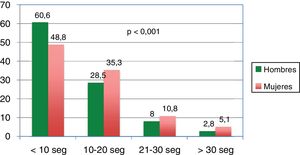
En la figura 1 se pueden observar los tiempos empleados en la prueba TUG categorizados por sexo. La prevalencia de pacientes con riesgo alto de caídas (TUG > 20 s) fue del 13,7%, con diferencias significativas entre hombres y mujeres (10,8% vs. 15,9%; p < 0,001). Un 4,1% presentó un muy alto riesgo de caídas (TUG > 30 s), también con mayor predominio del sexo femenino (5,1% mujeres vs. 2,8% varones).
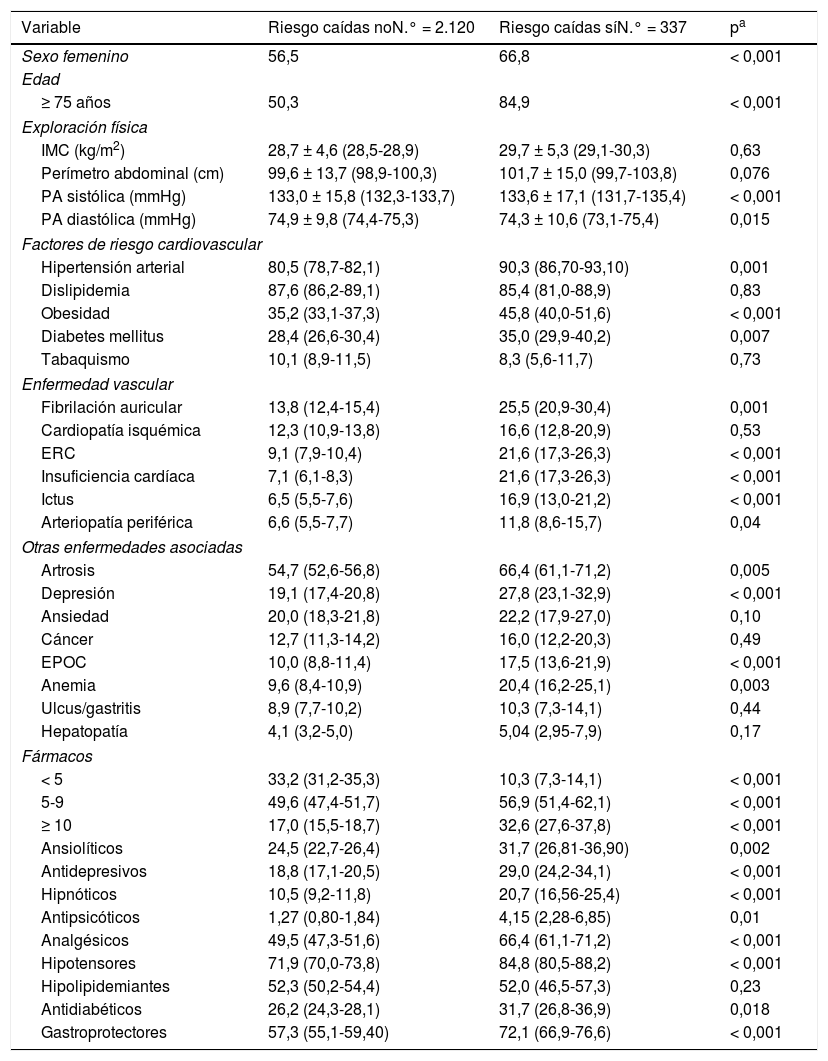
En la tabla 1 se reflejan las características clínicas correspondientes a los pacientes con alto riesgo de caídas (TUG > 20 s) y sin elevado riesgo de caídas. Los pacientes con riesgo alto de caídas tenían más edad y eran más frecuentemente mujeres. Tenían más factores de riesgo cardiovascular (hipertensión arterial, obesidad, diabetes), enfermedad cardiovascular (insuficiencia cardíaca, enfermedad renal crónica, enfermedad cerebrovascular) y no cardiovascular (depresión y artrosis, entre otras).
Características clínicas de los pacientes según riesgo de caída (TUG ≥ 20)
| Variable | Riesgo caídas noN.° = 2.120 | Riesgo caídas síN.° = 337 | pa |
|---|---|---|---|
| Sexo femenino | 56,5 | 66,8 | < 0,001 |
| Edad | |||
| ≥ 75 años | 50,3 | 84,9 | < 0,001 |
| Exploración física | |||
| IMC (kg/m2) | 28,7 ± 4,6 (28,5-28,9) | 29,7 ± 5,3 (29,1-30,3) | 0,63 |
| Perímetro abdominal (cm) | 99,6 ± 13,7 (98,9-100,3) | 101,7 ± 15,0 (99,7-103,8) | 0,076 |
| PA sistólica (mmHg) | 133,0 ± 15,8 (132,3-133,7) | 133,6 ± 17,1 (131,7-135,4) | < 0,001 |
| PA diastólica (mmHg) | 74,9 ± 9,8 (74,4-75,3) | 74,3 ± 10,6 (73,1-75,4) | 0,015 |
| Factores de riesgo cardiovascular | |||
| Hipertensión arterial | 80,5 (78,7-82,1) | 90,3 (86,70-93,10) | 0,001 |
| Dislipidemia | 87,6 (86,2-89,1) | 85,4 (81,0-88,9) | 0,83 |
| Obesidad | 35,2 (33,1-37,3) | 45,8 (40,0-51,6) | < 0,001 |
| Diabetes mellitus | 28,4 (26,6-30,4) | 35,0 (29,9-40,2) | 0,007 |
| Tabaquismo | 10,1 (8,9-11,5) | 8,3 (5,6-11,7) | 0,73 |
| Enfermedad vascular | |||
| Fibrilación auricular | 13,8 (12,4-15,4) | 25,5 (20,9-30,4) | 0,001 |
| Cardiopatía isquémica | 12,3 (10,9-13,8) | 16,6 (12,8-20,9) | 0,53 |
| ERC | 9,1 (7,9-10,4) | 21,6 (17,3-26,3) | < 0,001 |
| Insuficiencia cardíaca | 7,1 (6,1-8,3) | 21,6 (17,3-26,3) | < 0,001 |
| Ictus | 6,5 (5,5-7,6) | 16,9 (13,0-21,2) | < 0,001 |
| Arteriopatía periférica | 6,6 (5,5-7,7) | 11,8 (8,6-15,7) | 0,04 |
| Otras enfermedades asociadas | |||
| Artrosis | 54,7 (52,6-56,8) | 66,4 (61,1-71,2) | 0,005 |
| Depresión | 19,1 (17,4-20,8) | 27,8 (23,1-32,9) | < 0,001 |
| Ansiedad | 20,0 (18,3-21,8) | 22,2 (17,9-27,0) | 0,10 |
| Cáncer | 12,7 (11,3-14,2) | 16,0 (12,2-20,3) | 0,49 |
| EPOC | 10,0 (8,8-11,4) | 17,5 (13,6-21,9) | < 0,001 |
| Anemia | 9,6 (8,4-10,9) | 20,4 (16,2-25,1) | 0,003 |
| Ulcus/gastritis | 8,9 (7,7-10,2) | 10,3 (7,3-14,1) | 0,44 |
| Hepatopatía | 4,1 (3,2-5,0) | 5,04 (2,95-7,9) | 0,17 |
| Fármacos | |||
| < 5 | 33,2 (31,2-35,3) | 10,3 (7,3-14,1) | < 0,001 |
| 5-9 | 49,6 (47,4-51,7) | 56,9 (51,4-62,1) | < 0,001 |
| ≥ 10 | 17,0 (15,5-18,7) | 32,6 (27,6-37,8) | < 0,001 |
| Ansiolíticos | 24,5 (22,7-26,4) | 31,7 (26,81-36,90) | 0,002 |
| Antidepresivos | 18,8 (17,1-20,5) | 29,0 (24,2-34,1) | < 0,001 |
| Hipnóticos | 10,5 (9,2-11,8) | 20,7 (16,56-25,4) | < 0,001 |
| Antipsicóticos | 1,27 (0,80-1,84) | 4,15 (2,28-6,85) | 0,01 |
| Analgésicos | 49,5 (47,3-51,6) | 66,4 (61,1-71,2) | < 0,001 |
| Hipotensores | 71,9 (70,0-73,8) | 84,8 (80,5-88,2) | < 0,001 |
| Hipolipidemiantes | 52,3 (50,2-54,4) | 52,0 (46,5-57,3) | 0,23 |
| Antidiabéticos | 26,2 (24,3-28,1) | 31,7 (26,8-36,9) | 0,018 |
| Gastroprotectores | 57,3 (55,1-59,40) | 72,1 (66,9-76,6) | < 0,001 |
EPOC: enfermedad pulmonar obstructiva crónica; ERC: enfermedad renal crónica; FC: frecuencia cardíaca; IMC: índice de masa corporal; PA: presión arterial; TUG: Timed Up and Go test.
Los datos se expresan como número total de individuos que presentaron criterios de definición de la variable y porcentaje para las variables cualitativas (intervalo de confianza del 95%), y como media ± desviación estándar (intervalo de confianza del 95%) para las variables cuantitativas.
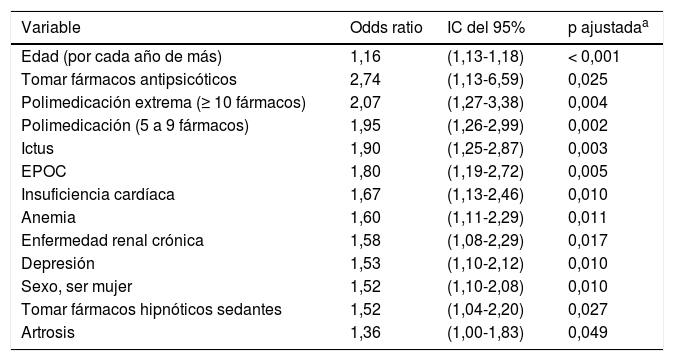
La PE (ORa = 2,07; IC del 95%=1,27-3,38) y la polimedicación (ORa = 1,95; IC del 95%,1,26-2,99) se asociaron de manera independiente con un elevado riesgo de caídas. Los fármacos más asociados al riesgo de caída fueron los antipsicóticos (ORa = 2,74) y los hipnóticos-sedantes (ORa = 1,52) (tabla 2).
Variables asociadas de forma independiente al riesgo de caídas (TUG ≥ 20)
| Variable | Odds ratio | IC del 95% | p ajustadaa |
|---|---|---|---|
| Edad (por cada año de más) | 1,16 | (1,13-1,18) | < 0,001 |
| Tomar fármacos antipsicóticos | 2,74 | (1,13-6,59) | 0,025 |
| Polimedicación extrema (≥ 10 fármacos) | 2,07 | (1,27-3,38) | 0,004 |
| Polimedicación (5 a 9 fármacos) | 1,95 | (1,26-2,99) | 0,002 |
| Ictus | 1,90 | (1,25-2,87) | 0,003 |
| EPOC | 1,80 | (1,19-2,72) | 0,005 |
| Insuficiencia cardíaca | 1,67 | (1,13-2,46) | 0,010 |
| Anemia | 1,60 | (1,11-2,29) | 0,011 |
| Enfermedad renal crónica | 1,58 | (1,08-2,29) | 0,017 |
| Depresión | 1,53 | (1,10-2,12) | 0,010 |
| Sexo, ser mujer | 1,52 | (1,10-2,08) | 0,010 |
| Tomar fármacos hipnóticos sedantes | 1,52 | (1,04-2,20) | 0,027 |
| Artrosis | 1,36 | (1,00-1,83) | 0,049 |
IC: intervalo de confianza; EPOC: enfermedad pulmonar obstructiva crónica; IMC: índice de masa corporal; TUG: Timed Up and Go test.
En el modelo de ajuste se incluyeron aquellas variables también asociadas al riesgo elevado de caídas: ictus (ORa = 1,90), EPOC (ORa = 1,80), insuficiencia cardíaca (ORa = 1,67) y anemia (ORa = 1,60), la edad (un 16% de incremento de la prevalencia de riesgo elevado por cada año de más) y ser mujer (ORa = 1,52).
DiscusiónLos resultados de nuestro estudio muestran una prevalencia de riesgo alto de caídas (expresado mediante un tiempo en TUG > 20 s) del 13,7%, con mayor prevalencia en mujeres que en hombres. Al comparar con análisis actuales que valoren el riesgo de caídas, comprobamos que la prevalencia de riesgo alto de caídas obtenida es muy inferior a la determinada en otros registros. Esto se debe a que la muestra poblacional del estudio PYCAF difiere de la analizada en otros estudios, con diferencias también en la edad media y en las comorbilidades, y con unos criterios de puntuación empleados como de alto riesgo en el TUG más estrictos que en otros casos14,15.
Respecto al sexo, apreciamos cómo el hecho de ser mujer predispone a un mayor riesgo de caída, hecho que se corresponde con lo afirmado en otros artículos14,15.
Las principales comorbilidades que predisponen en nuestra muestra a un mayor riesgo de caída son ictus, EPOC, insuficiencia cardíaca y anemia. La depresión también es otra variable relacionada con una menor velocidad de la marcha16.
Nuestros datos indican que se trata de una población en la que el 50% de los ancianos está tratada con 5 o más fármacos y que entre los pacientes polimedicados el riesgo de caídas es más elevado, presentando más de uno de 10pacientes una categorización de «alto riesgo».
El estudio incluye una muestra homogénea, de características sociodemográficas y clínicas muy similares a la de otros estudios17,18, que presumiblemente refleja a la población que acude a los Centros de Salud de AP, mostrando un ligero predominio de las mujeres. La edad media y la proporción de población mayor de 80 años coinciden con otros estudios realizados en nuestro país18-20 y en otras naciones14,21,22.
Nuestros resultados ponen de manifiesto la elevada tasa de polimedicación en la población mayor de 65 años asistida en AP y sobre todo la estrecha relación de esta polifarmacia con el incremento significativo del riesgo de caídas. Estos datos son concordantes con otros descritos en la literatura científica, que indica que los pacientes que toman más medicamentos tienen una mayor probabilidad de sufrir caídas, específicamente si toman 6o más fármacos4-6,23, aumentando el riesgo con la edad y con el género femenino24,25. Nuestros datos, por tanto, confirman que tomar 5o más fármacos se correlaciona con el aumento del riesgo de caída medido con TUG, siendo máximo este riesgo si la ingesta es de 10o más medicamentos.
Los resultados de los estudios disponibles coinciden en establecer categorías de riesgo según el grupo terapéutico utilizado. Los psicofármacos (antipsicóticos, antidepresivos e hipnóticos-sedantes) son los que se han asociado a un riesgo más elevado5,26. En nuestro estudio, no hemos analizado las diferencias de riesgo entre los diferentes antipsicóticos o hipnóticos-sedantes, cuestión importante ya que algunos se han relacionado más que otros con la hipotensión ortostática, alteraciones de la marcha y sedación y, por tanto, con un riesgo superior de caída.
Otros medicamentos relacionados con las caídas son los antihipertensivos que pueden ocasionar hipotensiones ortostáticas; los antidiabéticos que pueden producir hipoglucemias y los psicofármacos (benzodiacepinas, antidepresivos, antipsicóticos, antiepilépticos) que pueden causar somnolencia o disminución de la coordinación motora3,27. En nuestro estudio los resultados del análisis bivariante muestran que la edad, la coexistencia de morbilidad cardiovascular y no cardiovascular se relaciona con un alto riesgo de caídas. También se observó una diferencia importante y significativa en el consumo de fármacos entre los pacientes con riesgo y sin riesgo de caída, hecho que se aprecia además en otros registros28. De interés es el mayor consumo de ansiolíticos, antidepresivos, hipnóticos, antipsicóticos, analgésicos, hipotensores y antidiabéticos (p < 0,001). Sin embargo, tras introducir todos los factores asociados en la regresión logística, los medicamentos independientes asociados al riesgo de caídas fueron los antipsicóticos y los hipnóticos-sedantes. Estos datos coinciden con otros estudios que han observado diferentes riesgos en función del tipo de medicación, siendo máximo con los antipsicóticos e hipnóticos-sedantes5,29,30. Por tanto, no encontramos mayor probabilidad de caída asociado al uso de benzodiacepinas, antihipertensivos, antidiabéticos o diuréticos. Este hallazgo puede ser debido a la variabilidad entre estudios, con importantes diferencias metodológicas, que ocasionan resultados diferentes, como se ha comprobado en 2grandes metaanálisis31-33 y en otros grandes registros28.
Como limitaciones del estudio debemos señalar que no analizamos la prevalencia de caídas y los factores asociados al hecho de caerse como consecuencia de cualquier acontecimiento que precipita al individuo al suelo en contra de su voluntad, sino que hemos analizado el riesgo de caída mediante la prueba del TUG, test suficientemente validado para detectar alteraciones del equilibrio y de la marcha y, por tanto, fiable para identificar este riesgo9-11,34. Además, al ser un estudio observacional, los hallazgos encontrados no permiten establecer una relación causa-efecto entre las asociaciones encontradas. Sin embargo, la selección consecutiva de los pacientes, el tamaño de la muestra analizada y la metodología de los análisis realizados constituyen garantías suficientes para proporcionar fortaleza al estudio.
En cualquier caso, el establecimiento de una relación de riesgo de caídas y la polimedicación o la utilización de determinados grupos de medicamentos hacen pensar en la necesidad de tomar medidas destinadas a reducir dicho riesgo. Así, la revisión periódica de la medicación, con los criterios más utilizados en la práctica clínica de AP35 y la valoración de la necesidad de continuar con la medicación o iniciar procesos específicos de desprescripción son actividades importantes para el control de riesgo.
ConclusionesLos resultados de este análisis del estudio PYCAF indican que existe una relación entre el riesgo de caídas y el número de fármacos que toman los pacientes mayores de 65 años. Existe un importante porcentaje de pacientes con alto riesgo de caídas, siendo la edad, el sexo femenino y la toma de antipsicóticos o hipnóticos-sedantes las variables que más incrementan dicho riesgo. Por tanto, debe valorarse el riesgo de caídas en los ancianos antes de prescribir determinados medicamentos. Las comorbilidades que más predisponen a estas caídas son el ictus, la EPOC, la insuficiencia cardíaca y la anemia.
La detección del riesgo de caídas mediante el test TUG permite implantar medidas preventivas en los pacientes ancianos asistidos en AP. Esto es especialmente importante en los ancianos polimedicados para poder plantear una desprescripción razonada. En cualquier caso, hacen falta más estudios que investiguen las diferencias específicas entre medicamentos y los factores asociados en el paciente anciano atendido en el ámbito de la AP de España.
En definitiva, nuestros hallazgos refuerzan la necesidad de una utilización racional de la medicación en la población anciana con riesgo de caídas.
FinanciaciónFundación de Investigación SEMERGEN, Madrid.
Conflicto de interesesNo se declaran conflictos de intereses.
A los investigadores residentes de Medicina Familiar y Comunitaria que han participado activamente en el reclutamiento de los pacientes. Y a los pacientes, por su participación.