El objetivo principal de este estudio es analizar el manejo de las urgencias pediátricas en atención primaria por parte de los médicos de familia. El objetivo secundario es estimar el grado de adecuación de las derivaciones hospitalarias.
Material y métodosSe realizó un estudio observacional descriptivo retrospectivo. Se analizaron las visitas realizadas por los menores de 14años atendidos a lo largo de un año en horario de atención continuada en una zona básica de salud, tras un muestreo aleatorio por conglomerados monoetápico de 45días.
ResultadosSe atendieron un total de 447 consultas urgentes por pacientes en edad pediátrica, con una media de edad de 6,83años (DE=3,82). Se resolvieron in situ el 92,8% de las consultas urgentes realizadas por menores de 14años. El porcentaje de derivaciones al servicio hospitalario fue del 7,2% (IC95%: 4,9-10). Al 56% (IC95%: 37,7-73,6) de los niños derivados se les realizó algún tipo de intervención hospitalaria (pruebas, tratamientos, valoración por otros especialistas no pediatras, observación y/o ingreso).
ConclusionesLa tasa de derivación fue del 7,2%, que sitúa en el límite alto de lo encontrado en otros estudios. La mitad de los pacientes derivados requirieron algún tipo de intervención, por lo que podrían considerarse derivaciones justificadas. Además, se ha encontrado una buena concordancia (índice kappa=0,778) entre los diagnósticos desde atención primaria y el diagnóstico final de pediatría, por lo que se puede inferir que los diagnósticos realizados en edad pediátrica por médicos de familia son acertados.
The main objective of this study is to analyse the management of paediatric emergencies by Family Doctors in Primary Care. The secondary objective is to determine the appropriateness of hospital referrals.
Material and methodsA retrospective, observational, and descriptive study was performed. An analysis was carried out on the visits made by children less than 14years-old during one year in continued care opening hours in a basic health area, after single-stage cluster random sampling of 45days.
ResultsA total of 447 emergency consultations were made by paediatric patients with a mean age of 6.83years (SD=3.82). Almost all (92.8%) the emergency consultations made by children less than 14years were resolved in situ. The referral rate to hospitals was 7.2% (95%CI: 4.9-10). Just over half (56%: 95%CI: 37.7-73.6) of the children referred had some type of hospital intervention (tests, treatments, assessments by other non-paediatric specialists, observation and or admission).
ConclusionsThe referral rate was 7.2%, which is in the upper limit of that found in other studies. Just over half of the children required some type of intervention, which could be considered as justified referrals. Furthermore, good agreement was found (Kappa index=0.778) between the diagnosis from Primary Care and the final diagnosis by paediatricians, inferring that the diagnosis made on paediatric patients by Family Doctors are correct.
Existe en los últimos años preocupación por el aumento de la demanda en los servicios de urgencias hospitalarios en pediatría. Además, muchas de estas consultas corresponden a pacientes que utilizan los servicios de urgencias de forma inadecuada y que podrían ser atendidos en el ámbito de la atención primaria1.
La necesidad de que los servicios sanitarios permanezcan abiertos las 24h a fin de satisfacer la demanda sanitaria que requiere la población supuso la aparición de la «atención continuada». Con el fin de evitar la sobrecarga de trabajo de los profesionales de atención primaria en Asturias se creó el médico del servicio de atención continuada (SAC) y el médico del servicio urgencias de atención primaria (SUAP). En nuestra área sanitaria los puntos de atención continuada son cubiertos preferentemente por el personal de los equipos de atención primaria a partir de las 15:00h, de lunes a viernes, hasta la entrada en funcionamiento de los SUAP a las 20:00h. En los supuestos en que esta atención no sea prestada por el equipos de atención primaria, será cubierta por el personal del SAC. Los fines de semana la atención se reparte entre ambos equipos SAC/SUAP con horario 8:00-20:00/20:00-8:00. Esta organización supone que la atención continuada extrahospitalaria pediátrica esté en todos los casos a cargo de médicos no pediatras2.
En el programa de la especialidad de Medicina Familiar y Comunitaria3, aprobado por la comisión nacional de la especialidad, se recogen los objetivos en la atención pediátrica, los problemas específicos y las actividades preventivas:
- 1.
Abordar, manejar y tratar los principales problemas de salud en la edad pediátrica.
- 2.
Utilizar e interpretar los métodos de diagnóstico.
- 3.
Manejar la terapéutica en la edad pediátrica.
- 4.
Manejar las urgencias pediátricas más frecuentes.
- 5.
Conocer el manejo de las actividades preventivas y de los controles periódicos de salud.
- 6.
Realizar el apoyo familiar y psicosocial del niño con patologías crónicas.
En lo que se refiere al manejo de las urgencias pediátricas, se pretende aprender a «manejar las urgencias pediátricas más frecuentes: convulsiones, dificultad respiratoria, estridor, dolor abdominal, síndrome febril, deshidratación, intoxicaciones» con un nivel de responsabilidad primario y secundario.
Existen varios estudios sobre la demanda y las características de la atención urgente en pediatría, pero son pocos los realizados en el ámbito de la atención primaria, y la mayoría son resultado de consultas atendidas por especialistas en pediatría1,4-10.
ObjetivoEl objetivo principal de este estudio es analizar el manejo de las urgencias pediátricas en atención primaria por parte de los médicos de familia. El objetivo secundario es estimar el grado de adecuación de las derivaciones hospitalarias.
Material y métodosDiseñoEstudio observacional descriptivo retrospectivo.
EmplazamientoCentro de salud La Calzada, Gijón.
Periodo de estudioAño 2016
Sujetos de estudioTodos los menores de 14años atendidos de lunes a viernes entre las 15:00 y las 08:00h y sábados y domingos durante las 24h.
Como criterio de exclusión se consideró a los sujetos atendidos pero que no estaban adscritos a la zona básica de salud de La Calzada (C.S. Calzada1 y Calzada2).
Se realizó un muestro aleatorio por conglomerados monoetápico de 45días del año, por lo que el muestreo fue equiprobabilístico. Para la selección muestral se utilizó el programa Epidat4.2.
VariablesSe considera variable dependiente la derivación hospitalaria y variables independientes: fecha de nacimiento, sexo, diagnóstico registrado mediante CIAP 2 de la World Organization of Family Doctors (WONCA), realización de pruebas en el centro de salud, administración de tratamientos en el centro de salud y motivo de la derivación, en caso de que la hubiera.
La variable fecha de nacimiento se transformó en grupos etarios con la siguiente distribución: neonatos (<1mes), lactantes (1-36meses), preescolares (3-6años), escolares (6-12años) y adolescentes (12-14años).
En el caso de los pacientes derivados a urgencias hospitalarias también fueron recogidas las variables de pruebas complementarias realizadas en urgencias hospitalarias, tratamientos realizados en urgencias hospitalarias, valoración por otros especialistas no pediatras y la necesidad de observación o ingreso hospitalario.
Se consideró la derivación como adecuada si se realizó en el hospital algún tipo de intervención: pruebas, tratamientos, valoración por otros especialistas, observación y/o ingreso.
Recogida de datosSe accedió al listado de los pacientes atendidos en función de la franja horaria a través de distintas fuentes: programa de triaje en atención primaria (TAP) (festivos de 08:00 a 20:00h), programa informático OMI (laborables de 15:00 a 20:00h) y hojas de registro de atención en papel (todos los días de 20:00 a 08:00h).
Se confeccionó una hoja de recogida de datos que fue completada mediante revisión de historias clínicas en los programas informáticos OMI (atención prestada en atención primaria), Selene (atención prestada en el Hospital Universitario de Cabueñes o Hospital de Jove) e historias clínicas en papel.
Análisis estadísticoSe realizó un análisis estadístico clásico describiendo las variables categóricas mediante tablas de frecuencias y las cuantitativas mediante media y desviación estándar. Todos los análisis de asociación bivariante entre las diferentes variables categóricas se realizaron mediante la prueba ji cuadrado (χ2), obteniendo los valores p mediante simulación de Montecarlo. Se analizó la concordancia diagnóstica entre atención primaria y el servicio de urgencias pediátricas mediante el cálculo del índice kappa. El análisis se llevó a cabo mediante el software de libre distribuciónR (v 3.5.1)
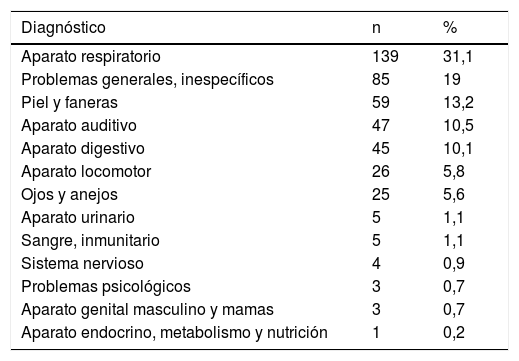
ResultadosSe atendieron 447 consultas urgentes por pacientes en edad pediátrica, con una media de edad de 6,83años (DE=3,82). No se atendió a ningún a neonato, y el mayor número de consultas correspondía a los escolares (46%), seguido de preescolares (22,4%), lactantes (20,2%) y adolescentes (11,4%). La distribución por sexos de las consultas fue: 46% mujeres y 54% hombres. El 52,3% de las consultas tuvieron lugar en día no laborable (fin de semana o festivo), frente al 47,7% que fueron atendidas durante la semana. La mayoría de estas consultas se realizaron en horario diurno (75,8%), atendiéndose en horario nocturno el 24,2%. De las consultas urgentes atendidas, el 92,4% no necesitaron ninguna prueba complementaria y al 89,7% no se les aplicó ningún tratamiento en el centro. Solo se realizaron pruebas en 34 ocasiones (7,6%) y se aplicó tratamiento a 46niños (10,3%). Según la CIAP-2, la Clasificación Internacional de la Atención Primaria del Comité Internacional de Clasificación de la WONCA, los motivos de consulta/diagnósticos más frecuentes fueron las patologías del «aparato respiratorio» (31,1%), seguido del campo «problemas generales, inespecíficos» (19%) (tabla 1).
Distribución de diagnósticos (clasificación CIAP-2 WONCA)
| Diagnóstico | n | % |
|---|---|---|
| Aparato respiratorio | 139 | 31,1 |
| Problemas generales, inespecíficos | 85 | 19 |
| Piel y faneras | 59 | 13,2 |
| Aparato auditivo | 47 | 10,5 |
| Aparato digestivo | 45 | 10,1 |
| Aparato locomotor | 26 | 5,8 |
| Ojos y anejos | 25 | 5,6 |
| Aparato urinario | 5 | 1,1 |
| Sangre, inmunitario | 5 | 1,1 |
| Sistema nervioso | 4 | 0,9 |
| Problemas psicológicos | 3 | 0,7 |
| Aparato genital masculino y mamas | 3 | 0,7 |
| Aparato endocrino, metabolismo y nutrición | 1 | 0,2 |
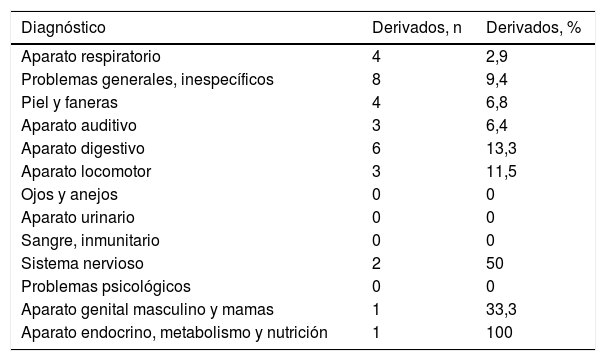
Se resolvieron in situ el 92,8% de las consultas urgentes realizadas por usuarios menores de 14años. El porcentaje de derivaciones al servicio hospitalario fue del 7,2% (IC95%: 4,9-10). De esos 32niños derivados, 19 fueron derivados para ser valorados por pediatras del hospital (59,4%), 8 para realización de pruebas complementarias (25%), 2 para ser valorados por otros especialistas no pediatras (6,2%) y en 3 ocasiones no se especificó el motivo de la derivación (9,4%). De los niños que acudieron con problemas respiratorios se derivó al 2,9% (4niños), y de los pacientes que consultaron por problemas generales e inespecíficos, al 9,4% (8niños) (tabla 2). Al 56% (IC95%: 37,7-73,6) de los niños derivados se les realizó algún tipo de intervención hospitalaria (pruebas, tratamientos, valoración por otros especialistas no pediatras, observación y/o ingreso).
Porcentaje de derivación en función del diagnóstico (clasificación CIAP-2 WONCA) ordenados por frecuencia absoluta de diagnósticos
| Diagnóstico | Derivados, n | Derivados, % |
|---|---|---|
| Aparato respiratorio | 4 | 2,9 |
| Problemas generales, inespecíficos | 8 | 9,4 |
| Piel y faneras | 4 | 6,8 |
| Aparato auditivo | 3 | 6,4 |
| Aparato digestivo | 6 | 13,3 |
| Aparato locomotor | 3 | 11,5 |
| Ojos y anejos | 0 | 0 |
| Aparato urinario | 0 | 0 |
| Sangre, inmunitario | 0 | 0 |
| Sistema nervioso | 2 | 50 |
| Problemas psicológicos | 0 | 0 |
| Aparato genital masculino y mamas | 1 | 33,3 |
| Aparato endocrino, metabolismo y nutrición | 1 | 100 |
En el análisis bivariante no se encontró relación entre ser derivado y la franja horaria, el sexo o el grupo de edad.
De los pacientes derivados, se estudió la concordancia diagnóstica entre el médico/a de atención primaria y el médico/a de atención hospitalaria, obteniéndose un índice kappa de 0,778, que representa una concordancia buena o sustancial según la escala de Landis y Koch11.
Se evaluó si existía relación entre la realización de pruebas o tratamientos en atención primaria con el horario de la asistencia (día/noche y laborable/festivo), sin encontrar diferencias entre ambos. Tampoco se encontraron diferencias entre la realización de pruebas o tratamientos entre los distintos grupos de edad.
En cuanto a la demanda, no hubo diferencias en la distribución por grupos de edad en función del horario (día/noche). Sin embargo, al analizar la distribución de los grupos de edad en días laborales o festivos se vio una diferencia estadísticamente significativa (p=0,041) en el caso del grupo de edad «adolescentes», que supusieron el 14,6% del total de las consultas de los días festivos y el 8% de las consultas de los días laborales.
Analizando los motivos más frecuentes de consulta según la clasificación CIAP-2 de la WONCA en función de la edad, se encontró únicamente una diferencia estadísticamente significativa (p=0,037) en el caso de las consultas relacionadas con «piel y faneras», aumentado la frecuencia de consultas por este motivo de manera inversa a la edad (el 9,8% de los adolescentes, el 10,2% de los escolares, el 13% de los preescolares y el 22,2% de los lactantes).
Discusión y conclusionesA la luz de los resultados, creemos que los médicos no pediatras que trabajan en atención continuada de nuestro centro están capacitados para atender a la población pediátrica, resolviendo in situ más del 90% de las consultas urgentes realizadas por menores de 14años. La tasa de derivación fue del 7,2% se sitúa en el límite alto de lo encontrado en otros estudios, realizados tanto con pediatras como con médicos no pediatras1,5,7,8. Además, de las pocas derivaciones realizadas, la mitad aproximadamente requirieron algún tipo de intervención hospitalaria (exploración por otro especialista no pediatra, tratamiento, observación y/o ingreso), por lo que consideramos que todas esas derivaciones estaban justificadas. Sin embargo, en la otra mitad de derivaciones, aunque no se realizó ninguna de esas intervenciones, tampoco podemos decir que no fueran adecuadas, pues se realizó al menos una valoración por especialista pediatra, cosa que creemos que también es un motivo de derivación adecuado, aunque lo hayamos excluido del porcentaje. El grupo de edad no fue un factor relacionado con la derivación; por tanto, parece que los niños de menor edad no generan una mayor incertidumbre en los médicos no pediatras. Sin embargo, llama la atención la ausencia de neonatos en el muestreo realizado, lo cual creemos que podría explicarse por el conocimiento por parte de la población de la ausencia de pediatras en horario de atención continuada en los centros de salud, prefiriendo llevar a los menores de un mes directamente al hospital, donde serán atendidos por pediatras.
Dentro de los pacientes derivados hemos encontrado una buena concordancia (índice kappa=0,778) entre los diagnósticos desde atención primaria y el diagnóstico final del médico del hospital, por lo que podemos inferir que los diagnósticos realizados por médicos no pediatras son acertados, aunque hay una limitación al no analizar qué ocurre con los derivados solamente para valoración.
Como limitaciones del estudio cabe destacar que todavía no existe una historia clínica centralizada, teniendo que acceder a la historia clínica a través de distintas fuentes informáticas en función del horario de atención. Además, todavía se sigue utilizando la historia en papel durante el horario nocturno, hecho que resulta verdaderamente un problema a la hora de recuperar toda la información de los pacientes. Otra limitación importante es la posibilidad de que los pacientes enviados a su domicilio desde el centro de salud hayan acudido en días sucesivos al hospital, posibilidad que no ha sido incluida en el estudio.
Finalmente, como conclusión, creemos que en atención primaria los médicos de familia atienden un alto número de pacientes menores de 14años y resuelven eficazmente la mayoría de las consultas de la población pediátrica. Por tanto, se debería continuar promocionando la formación pediátrica dentro de la especialización en medicina familiar y comunitaria, tanto por el volumen de población pediátrica atendida como por la capacidad resolutiva demostrada.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.