La mediastinitis es una de las complicaciones más temidas de la cirugía cardíaca, y su incidencia va del 0,9 al 5%, llegando a veces hasta el 20%. Se caracteriza por infección grave, absceso retroesternal, osteomielitis y dehiscencia esternal macroscópica con alta mortalidad.
Material y métodosSe revisaron pacientes sometidos a esternotomía media para cirugía cardiaca durante 10años en el Hospital de Pemex en México. Se estudiaron las variables edad, sexo, diabetes mellitus, hipertensión, índice de masa corporal, cirugía primaria, afectación renal, diálisis previa, tipo de cierre esternal, estancia hospitalaria prequirúrgica, resultado de los cultivos y mortalidad.
ResultadosDe 2.242 esternotomías, se incluyeron 33 casos; en promedio, 3 por año: 24 hombres y 9 mujeres, la mayoría entre los 71 y los 80años; 25 diabéticos y 24 hipertensos. El 45,3% presentaban peso normal o sobrepeso, y el 54,5%, obesidad gradoI-II. Veintisiete eran isquémicos y 6 con cirugía de válvula simple o procedimiento mixto; el 22,2% tuvieron antecedente de reexploración urgente por sangrado. El 44,4% de los pacientes eran nefrópatas, y 2 de ellos se encontraban en hemodiálisis.
Hubo dos técnicas de cierre esternal: grupo1 con puntos simples, y grupo2 con Hemi-Robicsek. El tipo1 se utilizó en 1.499 pacientes, con dehiscencia del 1,8%, y el tipo2 en 743 pacientes, con dehiscencia del 0,6%.
ConclusionesLas infecciones mediastínicas devastadoras postesternotomía son cada vez más raras en nuestro hospital. Un estricto apego a la técnica, el cierre esternal al que llamamos Hemi-Robicsek, así como la detección temprana de la dehiscencia para resutura, nos han llevado a cero mediastinitis.
Mediastinitis is one of the most feared complications of cardiac surgery. It's incidence ranges from 0.9 to 5% and sometimes up to 20%. It is characterized by severe infection, retrosternal abscess, osteomyelitis, and gross sternal dehiscence with high mortality.
Material and methodsPatients undergoing median sternotomy for cardiac surgery during a ten years period at the Pemex Hospital in Mexico were reviewed. The variables age, sex, diabetes mellitus, hypertension, body mass index, primary surgery, renal involvement, previous dialysis, type of sternal closure, pre-surgical hospital stay, result of cultures and mortality were studied.
ResultsOf 2,242 sternotomies, 33 cases were included. There was an average of 3 cases per year. 24 men and 9 women, the majority between 71 and 80years old, 25 diabetic and 24 hypertensives. 45.3% with normal weight or overweight and 54.5% with grade I-II obesity. 27 had a history of ischemia and 6 had a history of simple valve surgery or mixed procedure, 22.2% had a history of urgent reexploration for bleeding. 44.4% of the patients were nephropaths, 2 on hemodialysis.
There were two sternal closure techniques, group1 with simple stitches and group2 with Hemi-Robicsek. Type1 was used in 1499 patients, with 1.8% dehiscence, type2 in 743 patients, with 0.6% dehiscence.
ConclusionsPost-sternotomy devastating mediastinal infections are increasingly rare in our hospital. A strict adherence to the technique, the sternal closure that we call Hemi-Robicsek, as well as the early detection of dehiscence for resuturing has led us to zero cases of mediastinitis.
La mediastinitis es una de las complicaciones más temidas de la cirugía cardíaca, y su incidencia varía entre el 0,9 y el 5%, llegando en algunos reportes hasta el 20%1. Se caracteriza por la infección de los tejidos, absceso retroesternal con osteomielitis y dehiscencia esternal macroscópica1.
El Centro para el Control y Prevención de Enfermedades (Centers for Disease Control and Prevention [CDC]) estadounidense ha propuesto como mediastinitis la presencia de al menos una de las siguientes condiciones:
- 1.
Cultivo positivo de tejido o bien de secreción mediastínica.
- 2.
Evidencia de mediastinitis vista durante la cirugía o el procedimiento.
- 3.
Dolor en el tórax anterior, inestabilidad esternal o fiebre (>38°C), en combinación con secreción purulenta del mediastino o un organismo aislado del hemocultivo o cultivo del drenaje del mediastino1-3.
Sin embargo, nuestro concepto de mediastinitis grave, a pesar de que se basa en el CDC de 19882, buscó englobar todos aquellos casos con infección profunda de la herida mediastínica, cultivos de secreción positivos, destrucción infecciosa esternal con dehiscencia franca de la herida, dolor torácico, fiebre, leucocitosis y deterioro metabólico del paciente.
Es bien sabido que existen muchos factores que predisponen al desarrollo de esta complicación, y para fines prácticos nosotros los clasificamos en tres tipos de variables, dependiendo del momento en que pueden influir; de esta manera, llamamos variables preoperatorias a la edad, el sexo, la obesidad, el tabaquismo, la osteoporosis avanzada, la diabetes mellitus insulinodependiente, la enfermedad pulmonar obstructiva crónica, la profilaxis antimicrobiana, la fracción de eyección del ventrículo izquierdo (FEVI) menor del 30%, la inadecuada preparación del paciente, y propusimos además la estancia hospitalaria prolongada en espera de cirugía. Las variables transquirúrgicas fueron la cirugía de urgencia con técnica de asepsia por necesidad insuficiente, la partición desigual del esternón, la desvascularización extensa de ambas mitades del mismo, el uso excesivo de cera para hueso, el tiempo de circulación extracorpórea en minutos, el número de unidades de sangre transfundidas y el sangrado transoperatorio. Finalmente, las variables postoperatorias fueron la estancia en la unidad de cuidados coronarios (UCC), la ventilación mecánica prolongada, la necesidad de compresiones externas torácicas para reanimación cardiopulmonar (RCP), la necesidad de re-exploración quirúrgica y la presencia de complicaciones postoperatorias, como arritmias sostenidas con descompensación hemodinámica1,4,5.
En las tres variables descritas el factor humano es probablemente el más difícil de evaluar y el más difícil de controlar, pero no el menos importante. Un protocolo óptimo es el primer paso de una profilaxis eficaz, y su aplicación práctica es crucial, lo que depende de la motivación y de la calidad del personal médico y de enfermería. Es por ello que, para lograr esta ausencia de mediastinitis devastadora, a partir del año 2011 se reafirmaron los protocolos ya establecidos, pero ahora estrictamente supervisados, de técnica aséptica en quirófano, por lo que evitamos en la medida de lo posible tener pacientes hospitalizados con estancia prolongada, y sobre todo, en lo que respecta a la manipulación de las heridas quirúrgicas, estas fueron manipuladas durante toda la estancia hospitalaria exclusivamente lo mínimo necesario y siempre con el uso de guantes estériles, gasas estériles, material de asepsia y antisepsia, cubrebocas del personal y sin tocar sus heridas por parte del paciente ni de sus acompañantes.
Los cultivos de la secreción, del tejido o de la sangre habitualmente desarrollan flora monomicrobiana (81%) y menos comúnmente polimicrobiana (19%). Se registra un predominio de especies grampositivas (59%), siendo Staphylococcus aureus el microorganismo más comúnmente aislado, seguido de las especies gramnegativas y de los hongos1,4,5. Es importante la detección oportuna de esta condición, pues el tratamiento tanto farmacológico como quirúrgico pueden controlar la de por sí costosa y potencialmente mortal evolución6,7. Se puede presentar desde la primera semana hasta la sexta, y esto se ha usado incluso para separarla por tipos, delI alV8,9.
También se ha hecho especial énfasis en algunos artículos respecto al control de factores adicionales, como la obesidad y el sobrepeso, así como el de otros menos frecuentes, como el uso de corticoides, las enfermedades autoinmunes, el uso de balón de contrapulsación y, por último, la técnica de reparación esternal10,11.
Material y métodosEl grupo de población estudiado fueron pacientes adultos sometidos a esternotomía media para cirugía cardiaca en un periodo de estudio del 1 de enero de 2011 hasta el 31 de diciembre de 2020 en el Departamento de Cirugía Cardiotorácica del Hospital Central Sur de Alta Especialidad (HCSAE) de Petróleos Mexicanos, que es un hospital de tercer nivel y de concentración nacional. Etiquetamos en nuestro trabajo como mediastinitis grave a los siguientes caracteres:
- 1.
Dehiscencia de la esternotomía, acompañada de secreción macroscópicamente purulenta.
- 2.
Burbujeo sincrónico de secreción purulenta con la respiración a través de la herida.
- 3.
Colección purulenta retroesternal detectada durante la cirugía.
- 4.
Inestabilidad esternal y dolor importante a nivel de la herida.
Capturamos, además de lo anterior, las dehiscencias de la herida y de esternón sin secreción francamente purulenta y sin colecciones detectadas durante la resutura esternal.
Los datos fueron consultados en el expediente electrónico que se maneja en el Hospital, es decir, el Sistema de Información en Atención Hospitalaria (SIAH). Las variables a estudiar fueron:
- 1.
Año estudiado.
- 2.
Edad.
- 3.
Sexo.
- 4.
Diabetes mellitus.
- 5.
Hipertensión arterial sistémica (HAS).
- 6.
Índice de masa corporal (IMC).
- 7.
Tipo de cirugía primaria.
- 8.
Afectación renal.
- 9.
Diálisis previa.
- 10.
Tiempo entre la cirugía primaria y la resutura esternal.
- 11.
Tipo de cierre esternal en la primera cirugía.
- 12.
Estancia hospitalaria previa a la cirugía.
- 13.
Resultado de los cultivos.
- 14.
Mortalidad.
Se obtuvo consentimiento informado de los pacientes y la aprobación por el Comité de Ética del Hospital.
ResultadosDe 2.242 esternotomías medias realizadas para cirugía cardiaca, se encontraron 33 casos con los criterios de inclusión. A este respecto, cabe mencionar que estos criterios fueron nominados como dehiscencias esternales, infección superficial de la herida, seromas, etc., pero ninguno de ellos con criterios de infección profunda, severa o datos de mediastinitis devastadora con compromiso para la vida, lo que al grupo de cirujanos cardiacos del servicio nos parece de atractiva importancia.
Desglosado por años, en el año 2011 tuvimos 6 casos (que es el 18%), en el año 2012 tuvimos 2 casos (6%), en 2013 y 2014 se presentaron 5 casos en cada año (15% cada año), en 2015 ningún caso (0%), en 2016 y 2017 se presentaron 3 casos en cada año (9%), en 2018 hubo 5 casos (15%), en 2019 hubo 3 casos (9%) y en 2020, un caso (3%).
En la tabla 1 se especifican el número total de cirugías por cada año y el porcentaje del número de casos de dehiscencia esternal o herida quirúrgica por año; en el año 2011 se registró el 2,84%, y en los años 2012 y 2013 fue del 0,75% y del 1,78%, respectivamente; en cambio, en el año 2015 no se registró ningún caso, en el 2016 fueron 3 casos, que correspondieron al 0,90%, y en 2017 el porcentaje fue del 1,36%. Finalmente, en los años 2018, 2019 y 2020 se encontró que los casos fueron del 2,22%, del 2,14% y del 1,17%.
Porcentaje de dehiscencias superficiales en casos por año
| Periodo | Número de cirugías en total | Casos de dehiscencia esternal o herida quirúrgica | % Casos de dehiscencia esternal o herida quirúrgica |
|---|---|---|---|
| 2011 | 211 | 6 | 2,84 |
| 2012 | 266 | 2 | 0,75 |
| 2013 | 280 | 5 | 1,78 |
| 2014 | 258 | 5 | 1,93 |
| 2015 | 226 | 0 | 0 |
| 2016 | 332 | 3 | 0,90 |
| 2017 | 219 | 3 | 1,36 |
| 2018 | 225 | 5 | 2,22 |
| 2019 | 140 | 3 | 2,14 |
| 2020 | 85 | 1 | 1,17 |
| Total | 2.242 | 33 |
Respecto al sexo (tabla 2), de los 33 pacientes, 24 fueron hombres y 9 mujeres, lo cual nos da un 73% y un 27%, respectivamente. Así mismo, la tabla 2 nos muestra los grupos de edades que se encontraron, a saber: de 50 a 60años, 3 casos (9%); de 61 a 70años, 8 casos (24%), y de 71 a 80años, 22 casos (67%). Un total de 25 eran diabéticos, lo que supone el 75,7%, y 8 no lo eran (24.3%). Solo 24 casos (72,7%) eran hipertensos, contra 9 casos (27,3%) que no lo eran. El IMC se determinó en base al estándar internacional12, y se encontró que 9 pacientes tenían un IMC normal, 6 tenían sobrepeso, 10 presentaban obesidad gradoI y 8 obesidad gradoII; en resumen, el 45,3% presentaban IMC normal o sobrepeso, y el 54,5%, obesidad de gradoI yII. Por otro lado vimos que, de los 33 pacientes, 27 (82%) fueron isquémicos y con cirugía de revascularización coronaria como cirugía primaria, 2 con cirugía de válvula aortica, 2 con cirugía valvular mitral y 2 más con procedimiento mixto de válvula aortica y revascularización coronaria. Solo el 21,2% (7 pacientes) tenían en antecedente de re-exploración urgente por sangrado, uno con laparotomía entre la primera cirugía y la refijación esternal y uno con traqueostomía por intubación prolongada entre la primera cirugía y la refijación esternal. El 45,4% de los pacientes eran ya nefrópatas, aunque solo 2 enfermos se hallaban en hemodiálisis.
Variables estudiadas (33 casos)
| Variables | Número de casos | Porcentaje |
|---|---|---|
| Sexo | ||
| Masculino | 24 | 73% |
| Femenino | 9 | 27% |
| Edades | ||
| De 50 a 60 años | 3 | 9% |
| De 61 a 70 años | 8 | 24% |
| De 71 a 80 años | 22 | 67% |
| Diabetes mellitus | 25 | 75,7% |
| Hipertensión arterial | 24 | 72,7% |
| IMC | ||
| Normal | 9 | 27,2% |
| Sobrepeso | 6 | 18,1% |
| Obesidad grado I | 10 | 30,3% |
| Obesidad grado II | 8 | 24,2% |
| Nefrópata | 15 | 45,4% |
| Diálisis previas | 2 | 6% |
| Tipo de cirugía | ||
| Revascularización miocárdica | 27 | 82% |
| Sustitución valvular | 2 | 6% |
| Doble valvular | 2 | 6% |
| Cirugía mixta | 2 | 6% |
| Reexploración por sangrado | 7 | 21,2% |
| Otras (traqueostomía y LAPE) | 4 | 12% |
| Germen aislado | ||
| Staphylococcus epidermidis | 4 | 12% |
| Staphylococcus aureus | 2 | 6% |
| Escherichia coli | 4 | 12% |
| Sin desarrollo bacteriano | 23 | 70% |
| Motivo del egreso | ||
| Mejoría/traslado | 31 | 94% |
| Defunción | 2 | 6% |
| Tipo de cierre | ||
| Hemi-Robicsek | 11 | 33% |
| Simple y cruz | 22 | 67% |
Fuente: Sistema de Información en Atención Hospitalaria (SIAH).
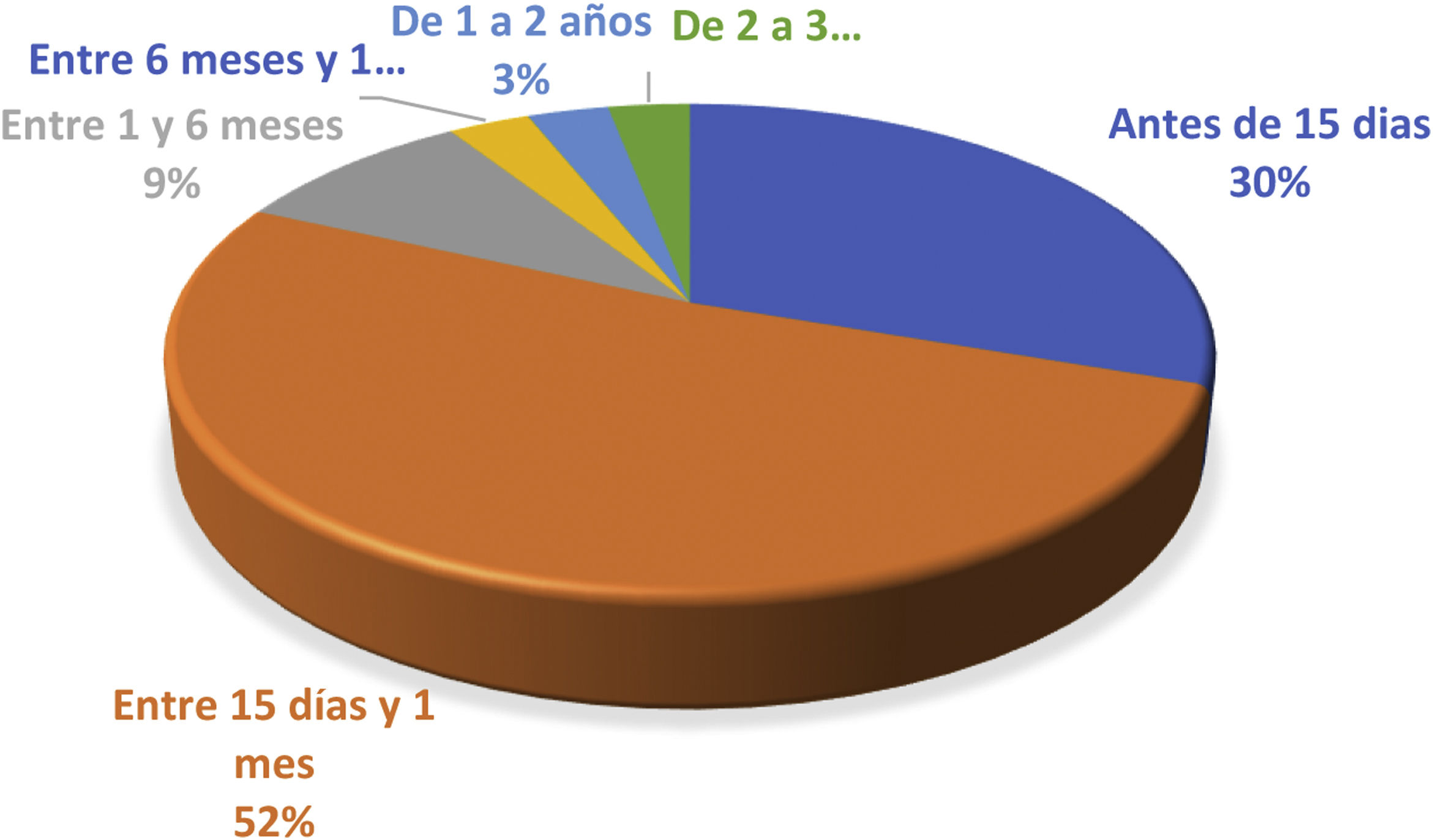
Como muestra la figura 1, el tiempo que transcurrió entre la primer cirugía y la resutura esternal lo medimos en día-mes-año; así, tenemos que dentro de los primeros 15días posteriores al procedimiento se reoperaron 10 pacientes (el 30%), entre el día 16 y el 30 del posoperatorio se encontró el mayor volumen de pacientes, con 17 casos (52%), entre 1 y 6meses después se refijaron 3 pacientes (9%), y el resto se dividieron en los periodos de 6meses a 1año, de 1 a 2años y de 2 a 3años con un caso para cada uno de ellos.
Se utilizaron dos técnicas de cierre esternal durante la primera cirugía en forma aleatoria y a elección del cirujano, y todos fueron cerrados con alambre de acero del número5. El grupo1 cerró el esternón con puntos simples y cruzados y el grupo2 instaló la esternorrafia con una modificación a la técnica de Robicsek13 que consistió en colocar un hilo de acero a cada lado del esternón en forma de riel continuo y en «greca», anudándolos entre sí en ambos extremos (superior e inferior) para establecer un puente alto y uno bajo, agregando un punto simple adicional en la cabeza del esternón; posteriormente se colocaron puntos simples en cada espacio intercostal paraesternal, cuidando de reforzar con punto cruzado en sitios donde existiera alguna fractura favorecida por el separador esternal durante la cirugía; a este cierre se le llamó Hemi-Robicsek. El cierre tipo1 se utilizó en 1.499 pacientes, con una dehiscencia de 28 casos (1,8%), que es el 84,8% de los 33. Por otro lado, el cierre tipo2 se utilizó en 743 pacientes, con una dehiscencia de 5 casos (0,6%), con el 15,2% de los 33 (tabla 2).
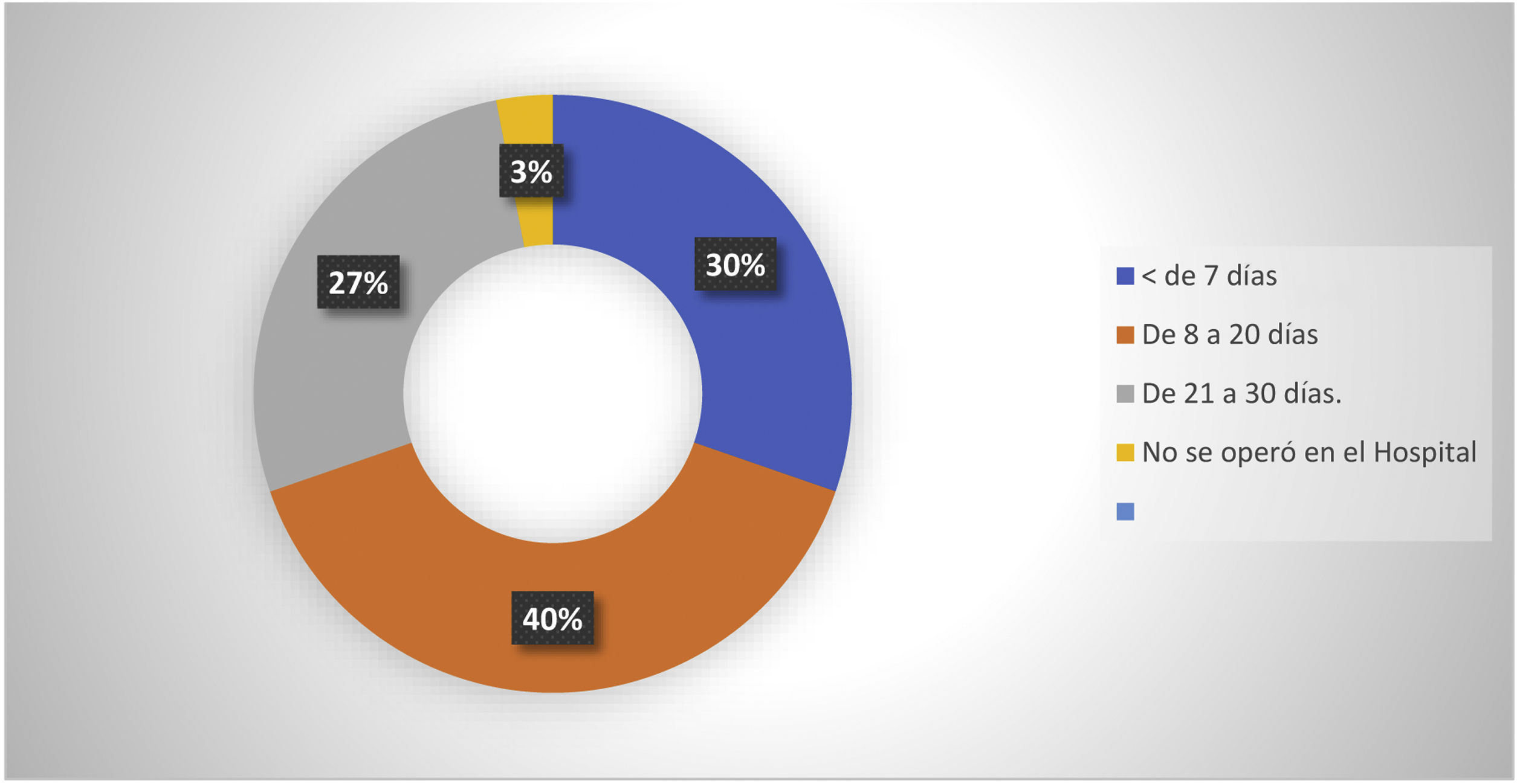
También investigamos el tiempo de estancia hospitalaria en espera del momento quirúrgico, encontrando que 10 pacientes (30%) esperaron menos de 7días, 13 (40%) permanecieron entre 8 y 20días en espera y 9 pacientes (27%) tuvieron una espera intrahospitalaria de 21 a 30días. Un uno más (3%) desconocemos el tiempo, debido a que se operó en forma privada; sin embargo, inferimos que fue menor a 7días (fig. 2).
Respecto a los cultivos de tejido o hemocultivos realizados, en 4 casos se aisló Staphylococcus epidermidis, en 2 fue Staphylococcus aureus, en 4 más Escherichia coli, y en el 70% (23 casos) no hubo desarrollo bacteriano (tabla 2).
DiscusiónVale la pena mencionar nuevamente que nuestro estudio incluyo 10años, del 1 de enero de 2011 al 31 de diciembre de 2020, y de 33 casos, solo 3 pacientes se reoperaron por segunda vez para nuevo cierre y debridación; en ninguno de ellos se realizó esternectomía parcial o total, y ninguno requirió traslape de pectorales, implantación de omento o terapia de vacío. Todos (excepto 3, que requirieron una segunda resutura pero sin mediastinitis) respondieron de manera excelente a la primera cirugía de resutura esternal, donde a la mayoría se le instaló ya la técnica de Hemi-Robicsek. La mortalidad del grupo estudiado fue de 2 pacientes, de los cuales uno de ellos falleció por sangrado de tubo digestivo alto masivo y el otro por neumonía.
Es importante mencionar que, si pretendemos un comparativo, durante el periodo de tiempo similar de 10años previos al periodo de estudio, es decir, del 1 de enero de 2001 al 31 de diciembre de 2010, de 1.444 esternotomías que se realizaron, se resuturaron 24 (1,5%), pero aquí evolucionaron a mediastinitis devastadora 13 casos (0,9%), lo cual aun así es bajo y menor en relación con lo reportado en la literatura.
La mediastinitis posquirúrgica es una temible complicación a la que nos enfrentamos cada vez que abordamos el mediastino14. Consideramos que la sospecha temprana requiere un alto grado de agudeza clínica, y si controlamos los factores de riesgo, usamos técnica quirúrgica pulcra y profilaxis antimicrobiana, encontraremos la mediastinitis devastadora prácticamente ausente. Las infecciones iniciales de este tipo aparecen entre el quinto y el séptimo día posterior al procedimiento quirúrgico15. Nuestro periodo de estudio buscó el punto de inflexión en ausencia de casos, y este fue el año 2010, donde dejamos de enfrentarnos a las complicadas destrucciones óseas y abscesos retroesternales para pasar a las dehiscencias esternales «simples», sin infección, y que respondieron todas a la resutura esternal sin necesidad de realizar debridaciones extensas, esternectomías parciales o totales, traslape muscular, omentoplastía16, uso de barras de titanio, terapia húmeda con irrigación con solución fisiológica y povidona yodada, como anteriormente se hacía17,18, o una terapia de vacío19. Es importante también mencionar que en el año 2015 no tuvimos ni un solo caso de dehiscencia esternal, y en 2020 solo un caso. El resultado de 3:1 en la relación hombres a mujeres consideramos que puede deberse al mayor porcentaje de varones que en general operamos, a la mayor presencia de folículos pilosos cutáneos o a la mejor irrigación esternal que por naturaleza presenta el sexo femenino8,9,14; los octogenarios, diabéticos e hipertensos sí mostraron mayor tendencia a la dehiscencia. Existe una importante asociación entre la obesidad y la dehiscencia esternal8-10,12,20, y en nuestra serie alrededor del 55% de los casos estaban entre los gradosII yIII de la obesidad. A ello le aunamos que el 82% de estas dehiscencias cursaron con desvascularización esternal, que presenta unas condiciones más propicias para dicha complicación. Sabemos que la reexploración por sangrado favorece la mediastinitis9,10, y nosotros encontramos que solo 7 de 33 (21,2%) tenían el antecedente de una segunda cirugía por sangrado. Recientemente el grupo cardioquirúrgico de Petróleos Mexicanos ha optado por incidir intencionadamente en la estancia hospitalaria corta en espera de cirugía, y la mayoría de las dehiscencias fueron para el grupo de pacientes con una a tres semanas en espera de cirugía, y la mitad de los pacientes se reoperaron entre los 16días y el primes mes de postoperatorio; sin embargo, también está descrito que existen las dehiscencias tardías20,21,22, y nosotros encontramos dos pacientes que a dos y tres años presentaron dehiscencia de la sutura ósea y se resuturaron sin complicaciones21. Finalmente, los cultivos aislaron en 4 casos S.epidermidis, en otros 4 E.coli y en 2 S.aureus, y ninguno de ellos fue polimicrobiano, como está descrito23,24. Nos llama la atención que 23 de 33 (el 70%) no desarrollaron bacterias en el tejido desbridado, lo que tal vez obedezca a la terapia antibiótica intensa y temprana que se instala en nuestros pacientes. Tuvimos dos defunciones, una de ellas por sangrado de tubo digestivo alto masivo y otro por complicaciones pulmonares asociadas a la intubación prolongada y por falla orgánica múltiple, como también está descrito23; ambas sucedieron en el primer año de los diez (2011), es decir, en los últimos nueve años no ha habido defunción asociada al tema de dehiscencia esternal.
ConclusionesEl haber sido más incisivos y agudos en los protocolos ya establecidos con relación a la técnica aséptica estricta en quirófano en primera y/o segunda cirugía (urgencia), el evitar estancias prolongadas preoperatorias y, sobre todo, la manipulación mínima y con técnica aséptica siempre de las heridas quirúrgicas, con todas las normas de cuidados hasta el retiro de puntos, consideramos que han sido la base de los resultados que obtuvimos, y hasta la fecha continuamos con este protocolo que, por demás, nos deja satisfechos con la casuística.
Después de esta revisión nos queda más claro que la presencia de complicaciones devastadoras de tipo infeccioso después de la cirugía cardiaca por esternotomía media es cada vez más rara en nuestro medio institucional. Si comparamos un periodo similar previo al del estudio de 10 años, los casos han disminuido notoriamente. En los últimos 10años hemos implementado, además de medidas estrictas en términos de técnica aséptica, la aplicación del check list de la cirugía segura, la manipulación del paciente siempre después del lavado de manos, el uso estricto de guantes estériles, el uso de antibiótico profiláctico y, a lo largo de la estancia hospitalaria, el control de factores de riesgo. También el uso recomendado de nuestra técnica de cierre esternal, a la que llamamos Hemi-Robicsek, y la detección temprana de la dehiscencia para resutura nos han llevado a esta condición en la que esperamos mantenernos por muchos años más.
Consideraciones éticasDeclaro que nos apegamos a las consideraciones éticas que se manejan en la revista y nos conducimos acorde a los principios éticos de los procesos de investigación y de ética editorial.
FinanciaciónNinguna.
Conflicto de interesesNo tenemos ninguna relación con la industria ni tenemos conflicto de intereses.