Durante el estado de alarma sanitaria establecido a causa de la pandemia de la COVID-19 se anularon la mayor parte de las consultas externas presenciales y se estableció una consulta telefónica para el seguimiento de pacientes coloproctológicos. El objetivo de este estudio fue analizar la eficacia de la consulta telefónica (teleconsulta) en el seguimiento de los pacientes de una unidad de coloproctología, en el contexto de la pandemia de COVID-19.
MétodoEstudio descriptivo prospectivo de pacientes consecutivos en un solo centro. Se clasificó el resultado de la teleconsulta como alta, visita resuelta o reprogramación y se analizó por diferentes grupos diagnósticos.
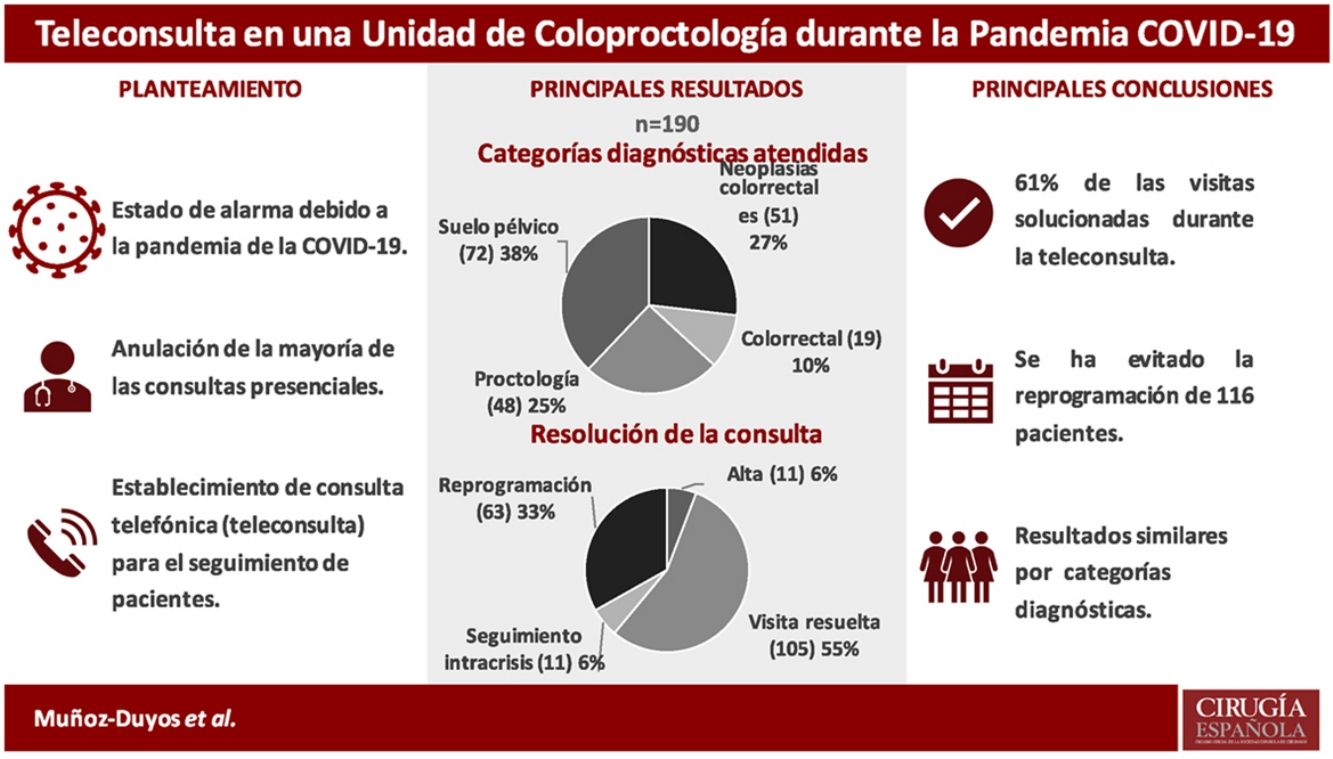
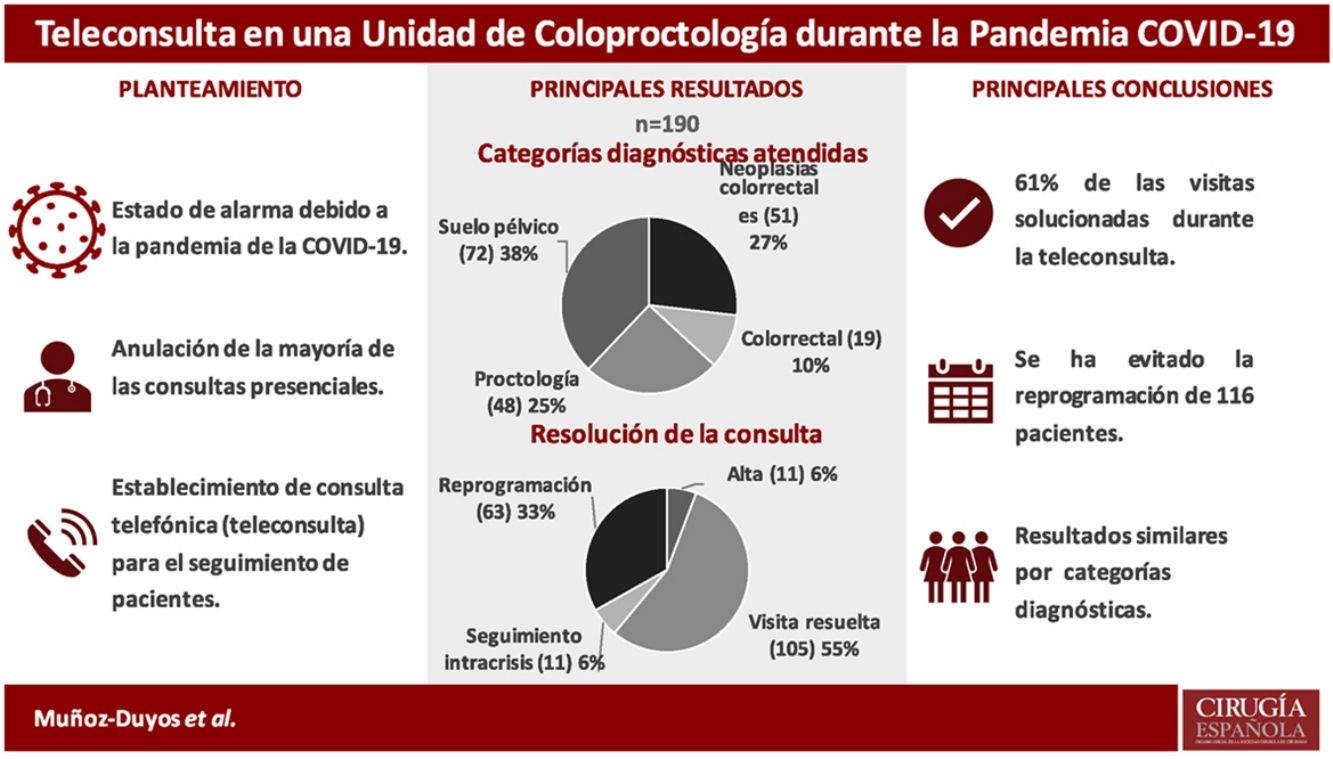
ResultadosDel 19 de marzo al 17 de abril de 2020 se realizó la teleconsulta de 190 pacientes. La tasa de respuesta fue del 94,2% (179). Las categorías diagnósticas de los pacientes atendidos fueron: 51 (26,9%) neoplasia colorrectal, 48 (25,3%) enfermedad proctológica, 72 (37,9%) disfunciones del suelo pélvico y 19 (10%) otras enfermedades benignas. Se pudo volver a citar a 105 (55,26%) como si hubieran venido de forma presencial. Se dio el alta a 11 (5,8%) pacientes. No se encontraron diferencias significativas entre las distintas categorías diagnósticas y la resolución de la teleconsulta. Los motivos de reprogramación se analizan en el estudio.
ConclusiónEn el contexto de pandemia, la teleconsulta ha permitido resolver de forma definitiva el 61% de las visitas de seguimiento y ha evitado la reprogramación de 116 pacientes. El nuevo paradigma social y sanitario tras la pandemia requerirá un replanteamiento de nuestro modelo de atención sanitaria y, en muchos aspectos, la telemedicina puede ofrecer herramientas para ello.
During the state of alarm established in Spain due to the COVID-19 pandemic, most of the face-to-face outpatient consultations were cancelled and a telephone consultation was established to follow up coloproctological patients. The objective of this study was to analyse the efficacy of telemedicine (by telephone) in monitoring patients in a coloproctology unit, in the context of the COVID-19 pandemic.
MethodProspective descriptive study of consecutive patients in a single centre. The result of the teleconsultation was classified as discharge, resolved visit or reprogramming and was analysed by different diagnostic groups.
ResultsFrom March 19th to April 17th, 2020, the teleconsultation of 190 patients was carried out. The response rate was 94.2% (179). The diagnostic categories of the patients attended were: 51 (26.9%) colorectal neoplasia, 48 (25.3%) proctological pathology, 72 (37.9%) pelvic floor dysfunctions and 19 (10%) other benign pathologies. 105 (55.26%) could be recited as if they had come in person. Eleven (5.8%) patients were discharged. No significant differences were found between the different diagnostic categories and the resolution of the teleconsultation. The reasons for reprogramming are analyzed in the study.
ConclusionIn the context of a pandemic, teleconsultation has allowed 61% of follow-up visits to be definitively solved, avoiding the reprogramming of 116 patients. The new social and health paradigm after the pandemic will require a rethinking of our healthcare model, and in many aspects, telemedicine can offer tools for this.
Desde su inicio en la década de 1950, la telemedicina se ha expandido exponencialmente1. Su uso como herramienta de atención al paciente se ha desarrollado en los últimos años en varias especialidades médicas2-7 y algunas quirúrgicas8-12, se ha implementado en pacientes de edad avanzada13 y en población pediátrica14,15, así como medio para atender en zonas rurales remotas16.
Una revisión reciente sobre su uso en el ámbito quirúrgico destaca sus beneficios en el ahorro de ausencias laborales, tiempo de viajes, costes y accesibilidad a los servicios sanitarios para personas con movilidad reducida17. Recientemente se ha publicado la experiencia en el seguimiento postoperatorio mediante videoconferencia, en un servicio de cirugía general de nuestro entorno18.
Su utilidad en la respuesta a desastres naturales ya se ha destacado previamente19,20. La pandemia de COVID-19ha obligado a aplicar sistemas de telemedicina en varios países y ya se ha reportado su uso en distintas especialidades21-29 o ámbitos tan a priori presenciales como la rehabilitación30.
En nuestro país, la pandemia obligó a decretar el estado de alarma el 14 de marzo de 2020. Esta situación ha implicado una gran presión sobre los sistemas sanitarios y ha exigido reorganización para minimizar las consultas presenciales.
El objetivo de este estudio es analizar la eficacia de la consulta telefónica (teleconsulta) en el seguimiento de los pacientes de una unidad de coloproctología, en el contexto de la pandemia de COVID-19 (fig. 1).
MétodosEstudio descriptivo prospectivo de pacientes consecutivos, en el que se ha incluido a aquellos que tenían una cita de seguimiento programada en la unidad de coloproctología de nuestro centro de asistencia pública, durante la pandemia de la COVID-19. Se excluyó a aquellos que no aceptaron participar en el estudio o que no tenían capacidad para entenderlo.
La atención telefónica consistió en localizar a todos los pacientes programados. Se llamó hasta 3 veces a distintas horas a los que no contestaron y, de no conseguir contactar con ellos, las llamadas se reprogramaron. Durante esa llamada se les explicó que no se les podría atender de forma presencial y realizamos la visita por teléfono. Se rellenó el protocolo del estudio, previo consentimiento oral del paciente, y se hizo una anotación en el sistema informático del hospital, igual que se hace en las visitas presenciales.
Este estudio fue aprobado por el Comité de Ética del hospital y los pacientes dieron su consentimiento informado tanto para entrar en el estudio como para que se utilizaran sus datos.
La mayoría de los pacientes con fístula anal no están incluidos porque a ellos se les sigue en una consulta específica que incluye visita y control ecográfico. Igualmente, los pacientes con enfermedad hemorroidal se siguen y tratan en una consulta con la posibilidad de colocar ligadura hemorroidal de forma ambulatoria. Estos pacientes, que requieren exploraciones invasivas, fueron llamaron desde secretaría para explicarles que se les reprogramaría la consulta al terminar la crisis, y se les dio la posibilidad de que contactaran con la unidad en caso de empeoramiento.
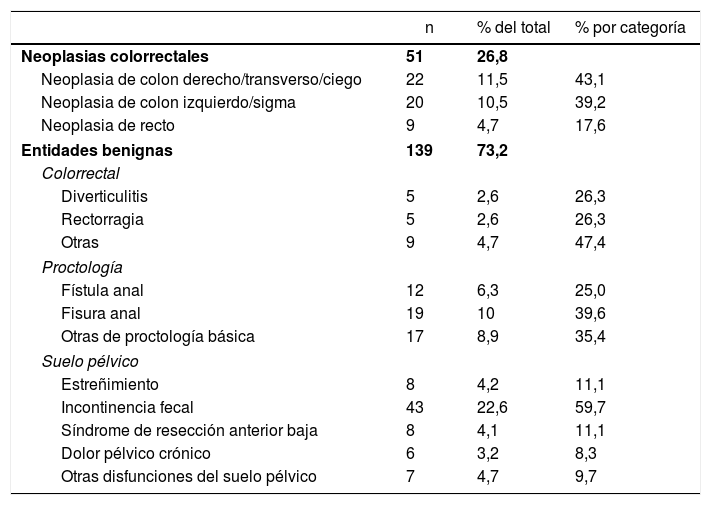
Los diagnósticos de los pacientes se clasificaron en diferentes categorías (tabla 1). Se consideraron enfermedades funcionales las del suelo pélvico, excepto prolapsos de recto y rectoceles, y estructurales, el resto.
Diagnósticos de los pacientes atendidos durante el estudio
| n | % del total | % por categoría | |
|---|---|---|---|
| Neoplasias colorrectales | 51 | 26,8 | |
| Neoplasia de colon derecho/transverso/ciego | 22 | 11,5 | 43,1 |
| Neoplasia de colon izquierdo/sigma | 20 | 10,5 | 39,2 |
| Neoplasia de recto | 9 | 4,7 | 17,6 |
| Entidades benignas | 139 | 73,2 | |
| Colorrectal | |||
| Diverticulitis | 5 | 2,6 | 26,3 |
| Rectorragia | 5 | 2,6 | 26,3 |
| Otras | 9 | 4,7 | 47,4 |
| Proctología | |||
| Fístula anal | 12 | 6,3 | 25,0 |
| Fisura anal | 19 | 10 | 39,6 |
| Otras de proctología básica | 17 | 8,9 | 35,4 |
| Suelo pélvico | |||
| Estreñimiento | 8 | 4,2 | 11,1 |
| Incontinencia fecal | 43 | 22,6 | 59,7 |
| Síndrome de resección anterior baja | 8 | 4,1 | 11,1 |
| Dolor pélvico crónico | 6 | 3,2 | 8,3 |
| Otras disfunciones del suelo pélvico | 7 | 4,7 | 9,7 |
El resultado de las consultas se definió como: 1) consulta resuelta: la atención fue equivalente a la que se hubiera dado de forma presencial; 2) alta definitiva; 3) seguimiento intracrisis: se necesitaron una o varias visitas consecutivas dentro del período de estudio y 4) reprogramación: si el paciente requería visita presencial al terminar la crisis..
ObjetivosEl objetivo del estudio fue analizar la eficacia de la teleconsulta. Este objetivo se desglosa en los siguientes: 1) estudiar cuántos pacientes se resuelven en la teleconsulta y calcular el tiempo mediano hasta nueva cita; 2) determinar cuántos pacientes quedan pendientes de reprogramación y los motivos de dicha reprogramación; 3) estudiar cuántos pacientes se dan de alta; 4) analizar cómo se ha hecho el seguimiento y la asistencia a pacientes pendientes de intervenir y 5) investigar si hay diferencias de resolución entre los diferentes grupos diagnósticos.
Análisis estadísticoLa descripción de las variables cuantitativas se hizo con mediana y rango y la de las variables cualitativas con frecuencias absolutas y relativas. Para la comparación de variables cuantitativas de datos independientes se recurrió a la prueba U de Mann-Whitney y para el estudio de la independencia entre variables cualitativas al coeficiente de correlación de Pearson. Las asociaciones se consideraron significativas si p ≤ 0,05. El paquete estadístico utilizado fue R versión 3.6.1 (2019, The R Foundation for Statistical Computing).
ResultadosDesde el 19 de marzo hasta el 17 de abril de 2020 se atendió mediante teleconsulta a 190 pacientes (106 mujeres) con una media de 61,5 años (15-88). La distribución de los pacientes por tipo de consulta fue: 123 (64,7%) consulta de coloproctología general y 67 (35,3%) consultas específicas de suelo pélvico. Todos fueron llamados en el contexto de las fases V y IV de la pandemia, según la definición de la AEC31.
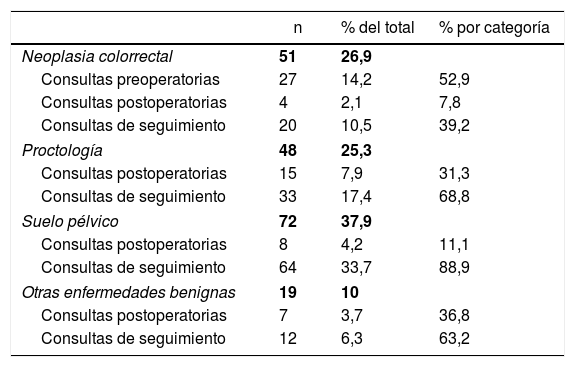
Las categorías diagnósticas y el listado de diagnósticos más frecuentes se pueden observar en la tabla 1 y en la tabla 2. Del total de los pacientes consultados, 34 (17,9%) fueron llamados en el contexto del postoperatorio inmediato de una cirugía electiva o urgente y 129 (67,9%) estaban en situación de seguimiento a largo plazo. El 14,2% restante corresponde a 27 pacientes con una neoplasia activa pendiente de pruebas y de tratamiento, que corresponden al 52,9% de los pacientes neoplásicos.
Categorías diagnósticas y tipos de seguimiento de los pacientes incluidos
| n | % del total | % por categoría | |
|---|---|---|---|
| Neoplasia colorrectal | 51 | 26,9 | |
| Consultas preoperatorias | 27 | 14,2 | 52,9 |
| Consultas postoperatorias | 4 | 2,1 | 7,8 |
| Consultas de seguimiento | 20 | 10,5 | 39,2 |
| Proctología | 48 | 25,3 | |
| Consultas postoperatorias | 15 | 7,9 | 31,3 |
| Consultas de seguimiento | 33 | 17,4 | 68,8 |
| Suelo pélvico | 72 | 37,9 | |
| Consultas postoperatorias | 8 | 4,2 | 11,1 |
| Consultas de seguimiento | 64 | 33,7 | 88,9 |
| Otras enfermedades benignas | 19 | 10 | |
| Consultas postoperatorias | 7 | 3,7 | 36,8 |
| Consultas de seguimiento | 12 | 6,3 | 63,2 |
Tras 3intentos, no respondieron a la llamada 11 pacientes, lo que supone una tasa de respuesta del 94,2% (179). Todos los pacientes en situación de postoperatorio inmediato respondieron a la teleconsulta. El grupo que mayormente no respondió fue el de suelo pélvico: 7/11 (el 63,6% de todas las llamadas no contestadas).
La tabla 3 resume las acciones desarrolladas durante la teleconsulta, la más frecuente de las cuales fue el control de síntomas, seguida de la revisión de pruebas.
De los 190 pacientes incluidos, 116 (61%) obtuvieron una atención que evitó la reprogramación, 105 pacientes (55,25%) se catalogaron como visita resuelta y 11 pacientes (5,8%) como alta.
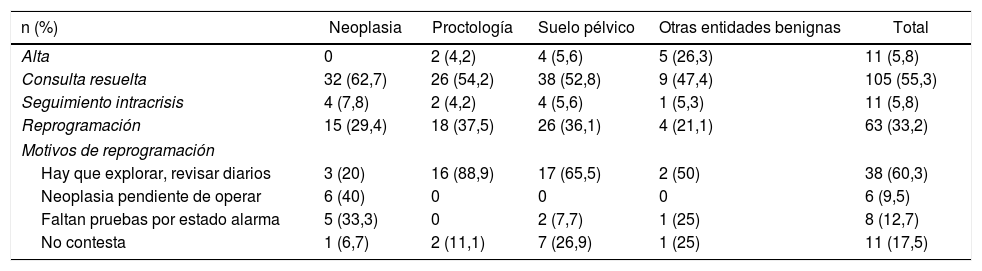
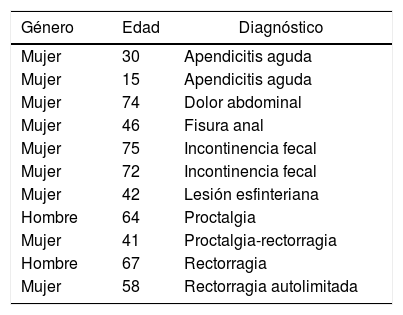
La distribución de frecuencias por enfermedades y de resolución de la teleconsulta se muestra en la tabla 4. Los pacientes con enfermedad proctológica y de suelo pélvico tuvieron que reprogramarse en mayor número que los pacientes con neoplasia, sin que esto supusiera diferencias significativas. La descripción de los pacientes dados de alta se muestra en la tabla 5.
Resolución de la teleconsulta por categorías diagnósticas y motivos de reprogramación
| n (%) | Neoplasia | Proctología | Suelo pélvico | Otras entidades benignas | Total |
|---|---|---|---|---|---|
| Alta | 0 | 2 (4,2) | 4 (5,6) | 5 (26,3) | 11 (5,8) |
| Consulta resuelta | 32 (62,7) | 26 (54,2) | 38 (52,8) | 9 (47,4) | 105 (55,3) |
| Seguimiento intracrisis | 4 (7,8) | 2 (4,2) | 4 (5,6) | 1 (5,3) | 11 (5,8) |
| Reprogramación | 15 (29,4) | 18 (37,5) | 26 (36,1) | 4 (21,1) | 63 (33,2) |
| Motivos de reprogramación | |||||
| Hay que explorar, revisar diarios | 3 (20) | 16 (88,9) | 17 (65,5) | 2 (50) | 38 (60,3) |
| Neoplasia pendiente de operar | 6 (40) | 0 | 0 | 0 | 6 (9,5) |
| Faltan pruebas por estado alarma | 5 (33,3) | 0 | 2 (7,7) | 1 (25) | 8 (12,7) |
| No contesta | 1 (6,7) | 2 (11,1) | 7 (26,9) | 1 (25) | 11 (17,5) |
Características de los pacientes dados de alta
| Género | Edad | Diagnóstico |
|---|---|---|
| Mujer | 30 | Apendicitis aguda |
| Mujer | 15 | Apendicitis aguda |
| Mujer | 74 | Dolor abdominal |
| Mujer | 46 | Fisura anal |
| Mujer | 75 | Incontinencia fecal |
| Mujer | 72 | Incontinencia fecal |
| Mujer | 42 | Lesión esfinteriana |
| Hombre | 64 | Proctalgia |
| Mujer | 41 | Proctalgia-rectorragia |
| Hombre | 67 | Rectorragia |
| Mujer | 58 | Rectorragia autolimitada |
El tiempo medio de seguimiento programado como siguiente visita, para los pacientes con visita resuelta, fue de 4 (3-12) meses. Veintitrés (25,8%) de los pacientes requirieron ser recitados a los 3 meses de la teleconsulta y el mismo número a los 4 meses, 36 (40,5%) a los 5 o 6 meses y 7 (7,8%) después de 6 meses. Por otra parte, 19 (10%) pacientes no se volvieron a citar en la consulta externa tras ser llamados porque fueron programados directamente para cirugía: se les explicó el procedimiento y se les instó a firmar el consentimiento en la visita preanestésica (17 con neoplasia y 2pacientes con incontinencia, candidatos a implante de generador de neuromodulación sacra).
Fue necesario reprogramar a 63 (33,2%) pacientes. La distribución de frecuencias de los motivos de reprogramación se describe en la tabla 4. La principal causa fue la necesidad de explorar al paciente o valorar diarios defecatorios (60,3%) y afectó esencialmente a los pacientes de proctología y suelo pélvico. En el grupo de pacientes neoplásicos fue la falta de pruebas por cancelaciones durante la pandemia.
Durante la teleconsulta se identificó un grupo de 11 (11,8%) pacientes que requirieron seguimiento intracrisis: de ellos, a 5 se les tuvo que llamar 3 veces a la semana para control de síntomas por neoplasias grandes y para valorar la necesidad de cirugía preferente o colocación de prótesis colónicas. Mediante este seguimiento intracrisis y el cambio de hábitos dietéticos, ninguno de los pacientes requirió cirugía urgente. Además, se tuvo que hacer seguimiento intracrisis de forma presencial a 6 pacientes postoperados por distintos motivos.
El tiempo medio de atención telefónica fue de 6 minutos (2-15), que fue algo mayor en el grupo de visitas de coloproctología, en la que se concentran los pacientes neoplásicos, cuyas visitas duraron 8 minutos (2-15) respecto a los visitados en la consulta de suelo pélvico, con una duración de 5 minutos (3-12).
No se han encontrado diferencias de edad entre los pacientes que se han resuelto o dado de alta en la teleconsulta y los que han requerido reprogramación: 63 (15-88) vs. 59 (17-87) años (p=0,749). El género tampoco ha sido factor pronóstico de reprogramación.
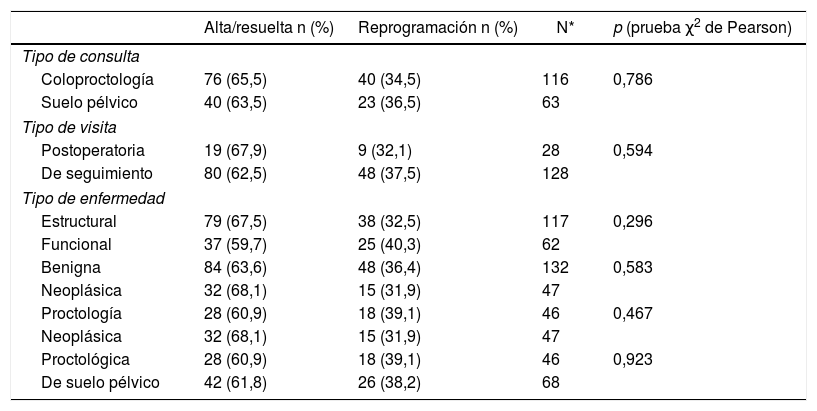
No se han encontrado diferencias estadísticamente significativas entre las distintas categorías diagnósticas o el tipo de consulta o visita en la que estaban programados los pacientes y la resolución de la teleconsulta (tabla 6).
Influencia de las categorías diagnósticas o tipo de consulta en la resolución de la teleconsulta
| Alta/resuelta n (%) | Reprogramación n (%) | N* | p (prueba χ2 de Pearson) | |
|---|---|---|---|---|
| Tipo de consulta | ||||
| Coloproctología | 76 (65,5) | 40 (34,5) | 116 | 0,786 |
| Suelo pélvico | 40 (63,5) | 23 (36,5) | 63 | |
| Tipo de visita | ||||
| Postoperatoria | 19 (67,9) | 9 (32,1) | 28 | 0,594 |
| De seguimiento | 80 (62,5) | 48 (37,5) | 128 | |
| Tipo de enfermedad | ||||
| Estructural | 79 (67,5) | 38 (32,5) | 117 | 0,296 |
| Funcional | 37 (59,7) | 25 (40,3) | 62 | |
| Benigna | 84 (63,6) | 48 (36,4) | 132 | 0,583 |
| Neoplásica | 32 (68,1) | 15 (31,9) | 47 | |
| Proctología | 28 (60,9) | 18 (39,1) | 46 | 0,467 |
| Neoplásica | 32 (68,1) | 15 (31,9) | 47 | |
| Proctológica | 28 (60,9) | 18 (39,1) | 46 | 0,923 |
| De suelo pélvico | 42 (61,8) | 26 (38,2) | 68 | |
N=179: para el análisis se ha eliminado a los pacientes del grupo seguimiento intracrisis.
Este estudio demuestra que, en el contexto de pandemia, la teleconsulta sin imagen ha permitido resolver de forma definitiva el 61% de las visitas de seguimiento que estaban programadas en las consultas de coloproctología y ha evitado la reprogramación de la consulta de 116 pacientes.
Durante la pandemia de COVID-19 ya se han publicado varios estudios sobre el uso de la telemedicina, en los que se destaca su eficacia en aspectos tan diversos como la seguridad del paciente26 y de los profesionales29, la identificación de síntomas precoces por COVID-1932, la atención de pacientes que muestran nuevos síntomas y necesitan ser visitados en distintas especialidades25,33-36 o la mejora en la identificación de contactos de un paciente con fines epidemiológicos y de control de la pandemia37. Sin embargo, no hemos encontrado estudios que indiquen su utilidad en una consulta externa de coloproctología ya programada antes de la pandemia.
La alternativa a la teleconsulta establecida en nuestra unidad ha sido en muchos servicios la revisión de los diagnósticos y de la historia clínica y la selección de aquellos pacientes que requerían una llamada telefónica o visita presencial de forma imprescindible. Además, era necesaria la llamada administrativa para informarles de que no vinieran a la consulta y de que se les reprogramaría la visita cuando fuera posible. La sistematización de la teleconsulta y el hecho de llamar a todos los pacientes sin selección previa, de ser posible, creemos que permite la asistencia en situación de pandemia de los pacientes no prioritarios, sobre todo de los neoplásicos. Asimismo, este modelo facilita la gestión de las consultas externas por 2motivos: 1) el momento de revisar la historia es el óptimo para llamar al paciente e intentar resolver la visita y 2) porque evita dobles llamadas y ese tiempo se puede utilizar para llamar a los pacientes tributarios de primeras visitas no oncológicas o de exploraciones coloproctológicas para informarles de que su cita será reprogramada.
El confinamiento ha facilitado que la tasa de respuesta sea muy alta. El 100% de los pacientes postoperados respondieron a la teleconsulta, igual que en la mayoría de los estudios de telemedicina sobre seguimiento postoperatorio8,9,38. La importante colaboración y predisposición de los pacientes a ser atendidos por teléfono se ha visto favorecida sin duda por las circunstancias, lo que limita la extrapolación de estos resultados a una situación de normalidad. Otra limitación de nuestro estudio, en términos de extrapolación, es que, debido a la organización de nuestra unidad, no se ha incluido a la mayoría de los pacientes con fístula anal o hemorroides.
La tasa de eficacia de nuestro modelo ha sido menor que el 74% reportado en el reciente estudio sobre el uso de la videoconferencia en una consulta de cirugía general18, en el que se realizó un minucioso proceso de selección de pacientes candidatos a la teleconsulta. Posiblemente, la definición de los criterios de inclusión para un nuevo modelo asistencial, ante el cambio de paradigma que nos plantea esta pandemia, nos permita mejorar su eficacia.
No hemos encontrado diferencias en la tasa de reprogramación según el diagnóstico de los pacientes incluidos. La principal limitación en el grupo de pacientes neoplásicos ha sido la cancelación de pruebas durante la pandemia; sin embargo, es muy posible que estos pacientes se puedan beneficiar de una nueva consulta telefónica una vez hechas las exploraciones complementarias. En el grupo de pacientes con problemas proctológicos y de suelo pélvico, la principal limitación ha sido la necesidad de explorarlos o revisar diarios defecatorios y esta sí será una limitación persistente en el contexto pospandemia que deberemos considerar.
La teleconsulta ha permitido identificar a aquellos pacientes que han requerido un seguimiento intracrisis y, además de visitar a los postoperados que requirieron curas, se ha evitado que las neoplasias de colon con riesgo de oclusión se tengan que operar de urgencia.
Gunter et al. reportaron un alto porcentaje de respuestas afirmativas cuando se preguntó a los pacientes si la telemedicina fue útil para ellos en distintos estudios1. El cuestionario TUQ39, publicado en 2016, permite evaluar la perspectiva de los pacientes respecto al uso de la telemedicina y su validación para los usuarios de habla hispana se ha publicado este año40. Una debilidad de este estudio es, sin duda, la falta de evaluación protocolizada de la satisfacción de los pacientes incluidos.
La utilización de plataformas con imagen en la teleconsulta, por la que se aboga en varios estudios41,42, no ha sido posible en nuestro entorno. Las ventajas que se le atribuyen van desde la posibilidad de ver el aspecto de paciente y aumentar la empatía hasta realizar una exploración física visual, por ejemplo, de heridas quirúrgicas. Sin embargo, la necesidad de tener conocimientos y disponibilidad de material específico para la teleconsulta con imagen puede limitar su accesibilidad. Otros trabajos han comentado el sesgo de selección que puede suponer el acceso a según qué plataformas digitales1. En un estudio reciente se evidenció que la población más mayor era más resistente al uso de plataformas de telemedicina que incluyeran el uso de teléfonos inteligentes43. Por otra parte, cabe reconocer que el tiempo por visita se verá aumentado de forma considerable al añadir la imagen. Posiblemente en un modelo ideal cabría diferenciar qué pacientes requieren el contacto visual y qué otros seguimientos se puedan hacer solo por teléfono.
Con la teleconsulta hemos ahorrado la reprogramación de 116 pacientes, tiempo de consulta que se podrá utilizar para otros pacientes en el momento de reiniciar la actividad de la consulta externa en la pospandemia, como se ha reportado en otros estudios11. Es posible que una proporción considerable de las visitas ambulatorias de varias especialidades sean gestionables de manera efectiva desde la distancia y muchos pacientes se beneficiarán de la telemedicina sin comprometer su salud ni la calidad de la atención. Además, se ha demostrado que la telemedicina reduce los costos de atención médica al reducir los ingresos hospitalarios y los reingresos8,12,44,45. Sin embargo, no debemos olvidar que seguirá siendo imprescindible salvaguardar la privacidad de los pacientes durante la teleconsulta.
Aunque todavía hay ciertos desafíos legales, regulatorios y de financiación para introducir la telemedicina en el nuevo paradigma de atención sanitaria, el brote de COVID-19 puede ser el impulso adecuado para que las instituciones, los legisladores y las agencias reguladoras promulguen nuevas medidas que faciliten su adopción más generalizada. Quizá la crisis de la COVID-19 vaya a transformar el modelo de atención sanitaria más que cualquier otra crisis de la historia moderna.
La teleconsulta ha permitido resolver un alto porcentaje de las visitas de seguimiento en una unidad de coloproctología en el contexto de la pandemia de la COVID-19 sin que se hayan identificado diferencias entre categorías diagnósticas. La tasa de respuesta ha sido muy alta y se ha identificado qué pacientes pueden ser seguidos de forma secuencial y evitar que visiten los servicios de urgencias. El nuevo paradigma tras la pandemia requerirá un replanteamiento de nuestro modelo de atención sanitaria y la telemedicina tiene herramientas para ello.