La banda gástrica ajustable es una técnica afianzada en el mundo en el tratamiento de la obesidad mórbida. En España, las cifras de pacientes intervenidos de banda gástrica distan mucho de las cifras mundiales, habiéndose alegado un alto número de reintervenciones.
Material y métodosEn el año 2001 iniciamos,un programa de tratamiento quirúrgico de la obesidad mediante la implantación de banda gástrica ajustable. Paralelamente, desarrollamos un sistema exhaustivo de seguimiento para evitar complicaciones y mejorar los resultados.
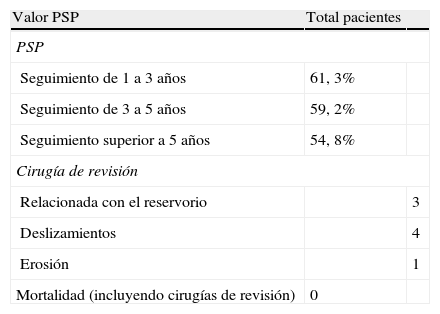
ResultadosDesde el año 2001 hasta el 2011 hemos intervenido un total de 132 pacientes, 102 mujeres y 30 hombres, con una edad media de 39 años y un índice de masa corporal medio de 43. El seguimiento fue superior a 5 años en 61 pacientes; en el resto, el seguimiento medio fue de 44, 4 meses. La mortalidad y complicaciones graves fue 0. Ocho pacientes requirieron cirugía de revisión (6,06%), 3 por complicaciones relacionadas con el reservorio, 4 por deslizamiento y una por erosión. Tres deslizamientos se convirtieron a otra técnica y otro se resolvió con colocación de una nueva banda de tipo Lap Band. El porcentaje de sobrepeso perdido medio se mantuvo en los pacientes con un seguimiento superior a los 5 años en 54, 8%.
ConclusionesLos resultados de nuestra serie son superponibles a los publicados en la literatura mundial en nuestro medio y demuestran que, reproduciendo el seguimiento realizado, la banda gástrica es un método eficaz y seguro para el control del peso en los pacientes con obesidad mórbida también en España.
Adjustable gastric banding is a surgical technique used all over the world for the treatment of morbid obesity. In Spain, the number of patients treated with adjustable gastric banding is far lower than the average worldwide average. A number of reasons have been put forward to explain this difference.
Material and methodsA program of bariatric surgery by means of implantation of an adjustable gastric banding was started in 2001, together with a dedicated follow-up protocol in order to prevent complications and improve results.
ResultsA total of 132 patients were operated on between 2001 and 2011. The mean age of the 102 female and 30 male patients was 39 years, and the mean body mass index was 43. Follow-up was longer than 5 years in 61 patients, while the mean follow-up in the rest was 44.4 months. There was no mortality or severe morbidity. Eight patients (6.06%) underwent reoperation, 3 of them for complications related to the reservoir, 4 for slipping of the band, and one for erosion. One slipped band was removed, and a new one (of the Lap Band type) was inserted. Three slipping bands were converted to other techniques. The percentage excessive body weight loss was maintained in 54.8% of the patients followed-up for longer than 5 years.
ConclusionsThe results of our series are comparable to those reported in the literature and show that, provided that a close follow-up, like that performed by most groups, is implemented, adjustable gastric banding can also be a safe and effective bariatric surgery technique in our country.
La obesidad es un problema de salud y epidemiológico, que crece de manera paralela y exponencial al desarrollo de nuestro país1. Al igual que en el resto de los países europeos y al igual que en Estados Unidos, en España, las cifras de obesidad y, dentro de ella, de obesidad mórbida, empiezan a ser alarmantes. Paralelamente, los cirujanos hemos visto como la cirugía de la obesidad ha dejado de ser una anécdota en manos de unos cuantos expertos, para convertirse en una intervención habitual en nuestros servicios2. Desgraciadamente, no existe una técnica quirúrgica perfecta para estos enfermos. Sus condiciones físicas convierten cualquier técnica en una intervención de elevada dificultad lo cual, unido al elevado riesgo de estos pacientes derivado de su estado metabólico y de su estado proinflamatorio, incrementa el número de complicaciones graves y la mortalidad3.
Por todos estos motivos, los cirujanos en el mundo han buscado técnicas que disminuyan estos riesgos. Tal es el caso de la banda gástrica ajustable, implantada en el ser humano por primera vez por Belachew y Legrand hace casi 20 años4,5 y que se ha impuesto en Estados Unidos y en Europa en los últimos años llegando a alcanzar casi la mitad del número de procedimientos realizados en cirugía bariátrica, o incluso a superarla2,6. La banda gástrica ajustable es una técnica sin mortalidad y con un bajo número de complicaciones graves a diferencia de la mayoría de las técnicas utilizadas en cirugía de la obesidad7.
Sin embargo, en España no hemos reproducido hasta la fecha los resultados publicados en la literatura mundial. En la mayoría de los foros científicos españoles se cuestiona su eficacia e incluso su seguridad, habiéndose comunicado un elevado número de reintervenciones para conversión a otra técnica por fracaso del procedimiento o por complicaciones a largo plazo derivadas del mismo. La mayoría de estos malos resultados no han sido publicados, aunque sí se recoge en la literatura española el bajo número de procedimientos realizados por banda gástrica8.
Hoy por hoy, cuando en España empezamos a introducir la banda gástrica en nuestro arsenal terapéutico para el tratamiento de la obesidad mórbida9, seguimos preguntándonos por qué fracasa la banda gástrica en nuestro medio. Presentamos a continuación los resultados del seguimiento de 132 pacientes intervenidos en los últimos 10 años en España cuyas cifras en cuanto a morbimortalidad y eficacia son comparables a las publicadas en el resto del mundo.
ObjetivoEl objetivo se demostrar, mediante un análisis retrospectivo de nuestros pacientes, que si reproducimos, no solo la técnica sino el mismo esquema de seguimiento que los grupos del resto de Europa, podemos conseguir los mismos resultados y la misma proporción de cirugía de revisión.
Material y métodosEn el año 2001 iniciamos un programa de tratamiento de la obesidad mórbida mediante la implantación de banda gástrica ajustable. Este programa se inició para disminuir los riesgos de las intervenciones y la mortalidad, intentando reproducir lo que autores como Chevalier habían publicado hasta entonces7. El programa se inició en un centro privado y posteriormente en uno público, realizando las intervenciones en ambos centros el mismo equipo quirúrgico y con el mismo protocolo quirúrgico y de seguimiento.
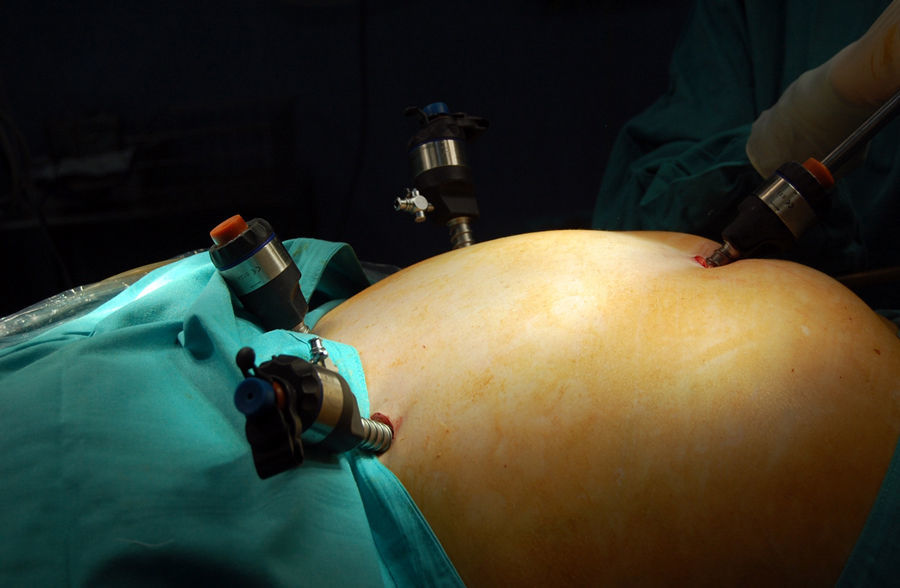
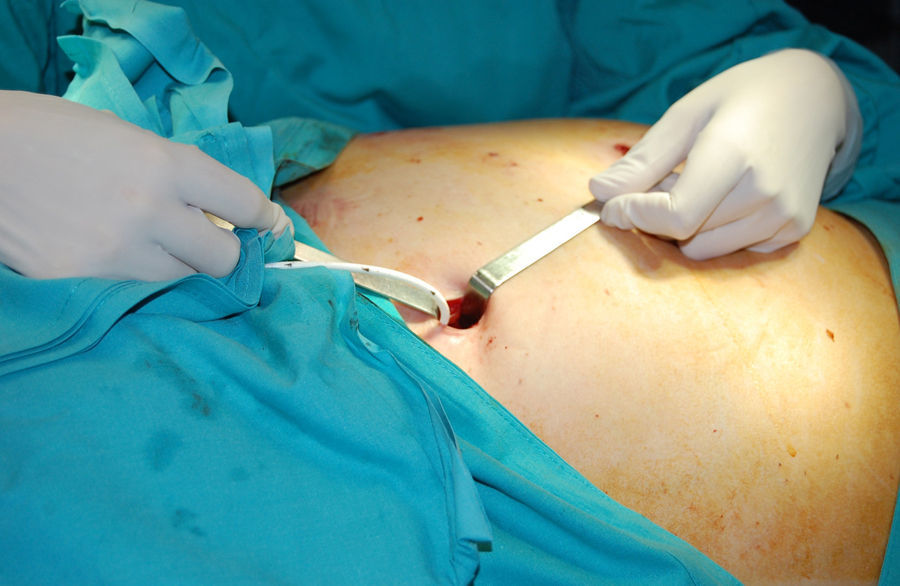
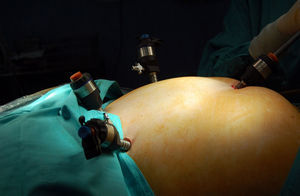
Técnica quirúrgicaColocamos la banda gástrica ajustable por laparoscopia manteniendo presiones entre 14 y 16 mm Hg. Se introducen 4 trocares de 10 mm (fig. 1) y se aborda el hiato mediante una técnica de pars flácida con una mínima disección posterior y del ángulo de Hiss. Posteriormente, se realiza una sutura del estómago al reservorio gástrico para evitar el deslizamiento anterior mediante puntos sueltos de seda. El puerto de acceso a la banda se coloca en la región torácica inferior y se fija con 4 puntos de polipropileno. Esta técnica, excepto la zona de colocación del puerto que en los primeros pacientes se realizaba en el abdomen superior, ha permanecido invariable desde el inicio (fig. 2).
Selección de los pacientesEn nuestro grupo, igual que en otros10,11, no hemos hecho distinción en función del IMC: a todos los pacientes que cumplían los criterios de cirugía bariátrica y que han dado su consentimiento se les ha realizado esta intervención.
Protocolo perioperatorioLos pacientes fueron intervenidos y dados de alta en función de la capacidad para la ingesta de líquidos y micción espontánea. La mayoría de ellos permanecieron menos de 24 h en el hospital, siendo dados de alta cuando eran intervenidos por la mañana en el mismo día y al día siguiente por la mañana cuando era intervenidos por la tarde.
Esquema de seguimientoParalelamente a la técnica, implementamos un esquema de seguimiento exhaustivo, similar al descrito por los grupos europeos y posteriormente americanos o australianos11. Este esquema incluía visitas a los 10, 21 y 28 días de la cirugía; a los 2, 3, 6 y 12 meses de la cirugía; 2 veces al año el segundo año y posteriormente una vez al año. En estas visitas analizábamos detalladamente la forma de comer de los pacientes, realizando una educación alimentaria adecuada que permitiera a la banda inducir la saciedad descrita recientemente por O’Brien a través de aferentes vagales11–13. Los ajustes de banda se realizaban en consulta cuando el paciente lo precisaba en las visitas programadas. Implementamos además un sistema de llamada telefónica del paciente a nosotros y de nosotros al paciente en aquellos casos en los que, por su baja adhesión al tratamiento o por su mala adaptación a la banda, lo precisaban.
Recogida y análisis de datosDurante estos años hemos recogido de los pacientes los datos sociodemográficos, las complicaciones, la mortalidad y la pérdida de peso. Nos hemos puesto en contacto por teléfono para completar los datos con todos los pacientes que no habíamos atendido en consulta en el último año. No hemos podido contactar con 9 de los 132 pacientes pero hemos analizado sus datos hasta la última consulta, incluyéndolos en el seguimiento hasta la fecha de la última visita. Hemos analizado la situación de nuestros enfermos desde el año 2001 hasta el año 2011 durante un período de 10 años y la hemos comparado con la literatura mundial.
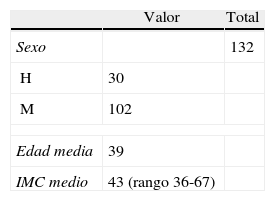
ResultadosDesde el año 2001 hasta el 2011 hemos intervenido a un total de 132 pacientes de los cuales 102 han sido mujeres y 30 han sido hombres (tabla 1). La edad media ha sido de 39 años y el índice de masa corporal (IMC) medio ha sido de 43 (rango 36-67). En 61 pacientes el seguimiento ha sido superior a los 5 años, siendo el seguimiento medio del resto de los pacientes de 44,4 meses. Todos los pacientes han tenido un seguimiento superior al año. A todos los pacientes se los llamó telefónicamente en el momento de la recogida y análisis de estos datos para completar el seguimiento. Se perdieron 6 pacientes por imposibilidad para contactar con ellos, por lo que se retiraron del estudio. La comorbilidad más frecuente fue la dislipidemia, que estuvo presente en más del 50% de nuestros pacientes.
Los resultados se muestran en la tabla 2. No hemos tenido mortalidad en nuestra serie ni complicaciones graves, exceptuando una paciente con un ICM de 67 que precisó estancia postoperatoria de 3 días en UVI por dificultad en la extubación relacionada con enfermedad pulmonar restrictiva derivada de la obesidad. En el resto de los pacientes, la estancia media ha sido inferior a un día, ya que todos los pacientes ingresaron el día de la intervención y fueron dados de alta la tarde de la intervención o al día siguiente.
La mayoría de los pacientes presentó algún episodio de vómitos que consideramos aislado a lo largo del seguimiento, generalmente asociado a una ingesta rápida o inadecuada de alimentos. El número de vómitos superior a un episodio a la semana fue mayor en las bandas de bajo diámetro y alta presión. Con la aparición de las bandas de baja presión y diámetro ancho, este efecto adverso desapareció en nuestros pacientes. Solo 2 pacientes con este tipo de banda tuvieron uno o más episodios de vómitos a la semana: los 2 pacientes tuvieron un deslizamiento. No hubo vómitos relacionados con el postoperatorio inmediato.
Ocho pacientes requirieron una cirugía de revisión (6,06%). De estos 8 pacientes, 3 se resolvieron con una cirugía bajo anestesia local por complicaciones relacionadas con el puerto de acceso, las 3 aparecieron durante los 2 primeros años del seguimiento. Dos de estos 3 pacientes tuvieron una infección del puerto que requirió el explante del mismo hasta la curación completa de la herida y el implante posterior de uno nuevo, sin que posteriormente aparecieran nuevos signos de infección ni nuevas complicaciones. El tercer paciente tuvo una fuga del sistema que requirió revisión bajo anestesia local, comprobándose la existencia de una fuga del sistema en el tubo de conexión del puerto de acceso con la banda en situación subcutánea, por punción accidental durante los ajustes de banda al haberse colocado el tubo por encima del puerto de acceso. Este problema se solucionó mediante sección del segmento de tubo que tenía la fuga y reconexión del mismo mediante un conector metálico. Tras esta complicación, empezamos a dejar todo el tubo del sistema en situación intraabdominal.
Los otros 5 pacientes que precisaron una cirugía de revisión presentaron en 4 casos un deslizamiento de banda y en otro caso una erosión, a los 11, 14, 19 y 25 meses del seguimiento y a los 2 años en el caso de la erosión de la banda.
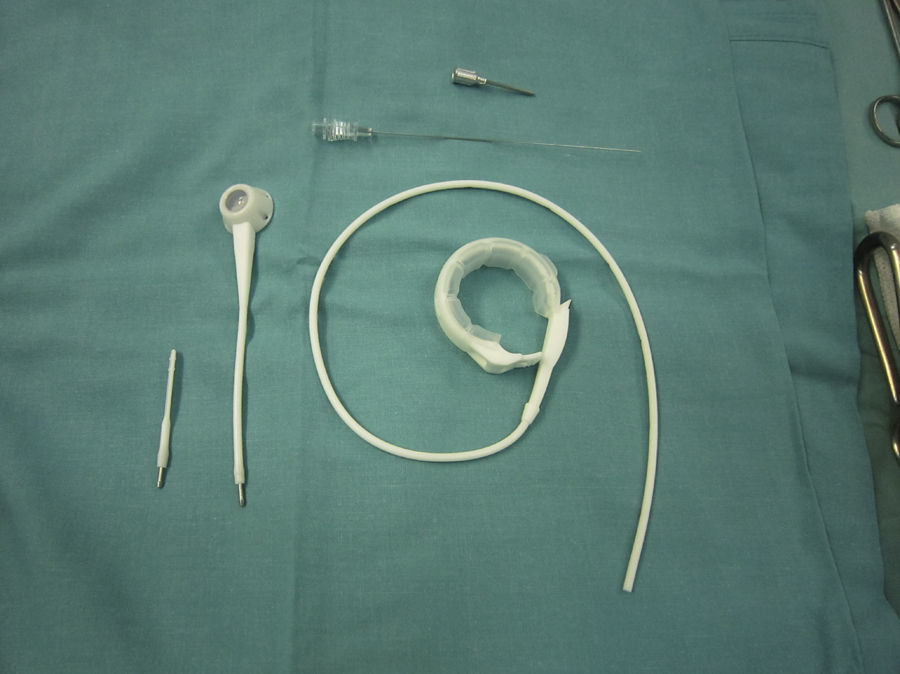
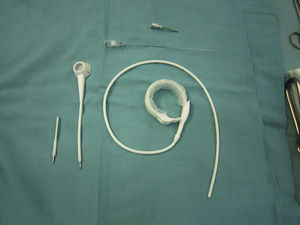
Los 4 deslizamientos se solucionaron: uno con explante de la banda deslizada y colocación de una nueva banda de tipo Lap Band (fig. 3), con una nueva retunelización posterior, y los otros 3 mediante reconversión a otra técnica, 2 a bypass gástrico y uno a bypass biliopancreático. Las 2 conversiones a bypass gástrico presentaron dificultad técnica fundamentalmente en la liberación de la sutura reservorio-gástrica y en la creación del túnel posterior para la realización del reservorio gástrico del bypass. Por otro lado, aunque estos 2 pacientes no presentaron complicaciones postoperatorias, sin embargo la anastomosis fue considerada de riesgo por las malas condiciones locales desde el punto de vista inflamatorio. Por este motivo, la última conversión la realizamos a bypass biliopancreático, que nos permitió evitar el hiato y realizar una sección y una anastomosis gástrica segura en un terreno no intervenido previamente. Por otro lado, en este tercer paciente la retirada de la banda fue sencilla al no tener que desmontar la sutura reservorio-gástrica previa. Simplemente cortándola y tirando de ella fue suficiente para extraerla. Los 4 pacientes con deslizamiento, tanto los convertidos a otra técnica como el reimplante de banda, fueron abordados por laparoscopia.
La paciente que presentó la erosión gástrica por banda inició un proceso de intolerancia alimentaria, objetivándose la erosión por endoscopia. Esta paciente fue sometida a anestesia general y laparoscopia con extracción de la banda y sutura del defecto gástrico. No se realizó conversión a otra técnica por la negativa de la paciente. La evolución postoperatoria fue favorable, igual que en los deslizamientos.
No tuvimos reingresos no programados en nuestros pacientes si consideramos que todos los casos con complicaciones asociadas fueron seguidos estrechamente en la consulta, lo cual permitió programar las intervenciones en pacientes diagnosticados previamente en régimen ambulatorio. Los casos que presentaron infección del reservorio fueron tratados inicialmente en régimen ambulatorio y, posteriormente, programados. Solo uno de los pacientes con un deslizamiento requirió un ingreso semiurgente. Este paciente presentaba un deslizamiento asimétrico diagnosticado en consulta que progresó de manera rápida, precisando de una programación quirúrgica más rápida de lo habitual por lo que consideremos el ingreso y la intervención, aunque programados, semiurgentes.
El porcentaje de sobrepeso perdido (PSP) en los 61 pacientes que tuvieron un seguimiento superior a 5 años fue del 54,8%. El resto de los pacientes tuvieron un seguimiento entre uno y 5 años. Los pacientes que tuvieron un seguimiento de entre 3 y 5 años tuvieron un PSP de 59,2% y los pacientes que tuvieron un seguimiento de entre uno y 3 años tuvieron un PSP de 61,3%. Los pacientes convertidos a otra técnica fueron excluidos del análisis de resultados ponderales.
De los 61 pacientes con un seguimiento superior a 5 años, 11 presentaron un PSP inferior a 50 lo cual representa un 18%. Cuatro de estos pacientes no lo alcanzaron nunca mientras que el resto lo alcanzó en el seguimiento presentando posteriormente una reganancia ponderal que les llevó a descender su PSP por debajo de 50.
En nuestra serie solo tuvimos 4 pacientes superobesos con seguimiento por encima de los 5 años, 3 presentaron un PSP por encima de 50 mientras que una paciente no alcanzó este objetivo.
DiscusiónPoco después de haber sido descrita la banda gástrica ajustable como un procedimiento aprobado para su utilización en el tratamiento de la obesidad mórbida, empezaron a aparecer publicaciones que demostraban sus buenos resultados. Fundamentalmente a mediados de la década pasada autores como Chevalier en Francia, Ponce en Estados Unidos, Super en el Reino Unido, O’Brien y Dixon en Australia, entre otros, empezaron a publicar series sobre miles de pacientes intervenidos y con estudios científicos sólidos que demostraban no solo la eficacia de la banda sino su bajo número de complicaciones y, lo más importante, la ausencia de mortalidad en la mayoría de las series largas7,14–17.
Paralelamente, en España nunca hemos sido capaces de reproducir estos resultados, al menos si nos referimos a los foros científicos, comunicaciones en congresos y publicaciones nacionales. En todos estos foros, pero sobre todo a principios de la última década, se han llegado a comunicar proporciones de retirada de banda superiores al 50%18 e incluso en algunas series comunicadas en los congresos nacionales y no publicadas, del 100%. Realmente, llama enormemente la atención la diferencia de los resultados nacionales con el resto del mundo, y sinceramente creo que debemos hacer una reflexión y una autocrítica sobre ello.
Si pensamos científica y racionalmente en esta enorme diferencia de resultados, tenemos que pensar que, existiendo series como la de O’Brien o la de Dixon en Australia con los resultados que han publicado11,14–16, es difícil sostener que la banda gástrica no es un buen procedimiento para tratar la obesidad o que los pacientes españoles son diferentes.
Nuestra serie, aunque modesta, reproduce los mismos resultados que los que se han publicado en la literatura mundial, mediante una técnica idéntica a la descrita en las publicaciones europeas y mediante un esquema de seguimiento similar que es, sin duda, lo más importante para reproducir los resultados19.
Nuestros pacientes mantuvieron un PSP por encima de 5 años del 54% y aunque este porcentaje no llega a alcanzar el comunicado por otros autores, sin embargo supera los límites establecidos para poder hablar de eficacia en esta técnica según los criterios de Fobi y Baltasar20,21. Por otro lado, aunque el índice de necesidad de cirugía de revisión parece alto, es similar a las series mundiales descritas y no debe ser interpretado como un fracaso de la técnica22. Este porcentaje en cirugía de revisión está invariablemente asociado a la banda y es algo de lo que debe estar informado el paciente antes de la intervención.
La mayoría de las publicaciones comunican una necesidad de cirugía de revisión que oscila entre el 4 y el 20%22–24, siendo este porcentaje atribuible en gran parte a complicaciones relacionadas con el reservorio, todas solucionadas bajo anestesia local. Por otro lado, la mayoría de las complicaciones que precisan en sus series una cirugía de revisión permiten una solución quirúrgica que no implica el explante de la banda sino, en los casos de deslizamiento, una recolocación de la misma25. En la mayoría de las series, tras la introducción de la técnica de pars flácida, las erosiones prácticamente han desaparecido. En nuestra serie solo tuvimos una erosión en 132 pacientes, lo cual concuerda también con la literatura mundial26.
Podemos afirmar, por lo tanto, que los resultados publicados en la literatura mundial en cuanto a eficacia y necesidad de cirugía de revisión son similares si reproducimos los mismos esquemas de técnica quirúrgica y seguimiento. En nuestra serie, la mortalidad también ha sido idéntica a la publicada en la literatura mundial: no hemos tenido mortalidad7,11. En este sentido, es muy probable que el incremento exponencial del número de procedimientos realizados mediante la implantación de banda gástrica en pacientes obesos en el mundo y fundamentalmente en Estados Unidos2, sea debido a esto. La mayoría de estos pacientes son personas jóvenes que tienen un factor de riesgo que la mayoría de ellos aún no interpretan como enfermedad, por lo tanto la primera y máxima preocupación de todos ellos es la seguridad. En nuestra serie, no tuvimos mortalidad global, ni siquiera teniendo en cuenta los pacientes convertidos a otra técnica. Al igual que en las series mundiales, podemos afirmar que la banda gástrica en nuestros pacientes fue el procedimiento quirúrgico más seguro25.
¿Como interpretamos entonces la diferencia de resultados entre las series mundiales, las series españolas y la nuestra?
No cabe duda de que todos los autores españoles han reproducido la técnica quirúrgica. Sin embargo, ¿permite nuestro modelo sanitario reproducir el esquema de seguimiento de resto de los grupos?
Nuestra experiencia en los pacientes intervenidos en el sistema sanitario público nos dice que es difícil reproducirlo. El seguimiento del paciente portador de una banda gástrica es enormemente exigente si queremos conseguir unos buenos resultados. Publicaciones recientes demuestran que la banda gástrica funciona por el estímulo que genera el paso de alimento por la banda sobre los receptores aferentes vagales12,13. Para que esto se produzca es imprescindible la colaboración del paciente: por la banda deben pasar alimentos lo suficientemente sólidos para comprimir estos receptores y lo suficientemente blandos para no quedarse atascados por encima de ella. Para esto es fundamental el seguimiento y un nuevo aprendizaje en la forma de masticar, de tragar, de percibir sensaciones y, en general, de alimentarse. Este seguimiento supone un esfuerzo importante por parte del médico y del paciente y supone, al menos, la mitad del resultado en banda gástrica19. El sistema privado permite una rápida adaptación a estas necesidades pero, desgraciadamente, nuestro sistema público no siempre es capaz de adaptarse de manera rápida. Los pacientes que hemos intervenido en el sistema público han sobrecargado nuestras consultas para obtener un buen resultado. Si el número de pacientes se hubiera incrementado, habría sido imposible realizarles a todos un seguimiento adecuado, aunque la valoración de las diferencias enunciadas entre ambos sistemas es subjetiva ya que en nuestros pacientes no observamos diferencias.
Nuestro esquema de seguimiento es similar al descrito en el resto de Europa y quizá por esto los resultados son similares. Nuestro modelo sanitario público, desgraciadamente, no siempre permite este esquema y quizá de ahí los malos resultados comunicados en España.
Limitaciones del estudioNuestro trabajo se basa en datos retrospectivos obtenidos de pacientes intervenidos durante un periodo de tiempo largo. Aunque el seguimiento durante estos 10 años nos permite sacar conclusiones más sólidas, sin embargo la experiencia en nuestro grupo, sin duda, ha ido variando con el número de pacientes intervenidos. El número de casos operados anualmente no ha sido alto aunque los cirujanos han sido los mismos.
ConclusionesCon los datos aportados por nuestra serie, no podemos seguir afirmando que la banda gástrica no es un buen procedimiento para el tratamiento de la obesidad mórbida, sino todo lo contrario: es un procedimiento eficaz y, sin duda, el procedimiento más seguro, motivo por el cual con toda probabilidad los cirujanos norteamericanos lo están escogiendo cada vez más para tratar a sus pacientes (0% mortalidad en nuestra serie y 82% de pacientes con PSP superior al 50% con seguimiento por encima de los 5 años). Nuestra asignatura pendiente será, por lo tanto, en el futuro, reproducir en nuestro sistema sanitario los mismos esquemas de seguimiento que permitan alcanzar los resultados publicados en la literatura mundial.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.