El síndrome metabólico (SM), es un entidad clínica de agrupación de factores de riesgo cardiovascular (CV) en el que subyace un trastorno del metabolismo hidrocarbonado, y que supondría un mayor riesgo de enfermedad CV que el debido a la suma de todos los factores que lo constituyen, de modo independiente1.
A día de hoy, no se acepta que sea un diagnóstico a consignar en la historia clínica del paciente, si bien se trataría de una herramienta en el abordaje del riesgo CV del individuo. Hay varios criterios, basados en consenso, para el diagnóstico del SM. Aquellos que resultan válidos y se toman como referencia son: OMS, EGIR, NCEP-ATPIII e IDF; siendo los de más fácil aplicabilidad clínica: ATPIII e IDF1.
La prevalencia del SM es muy variable, oscilando en Europa entre un 7-36% en la población general y dependiendo de la edad, sexo, zona geográfica, grupo étnico y enfermedades subyacentes. Dicha variabilidad se aplica, como cabe suponer a nuestro país1.
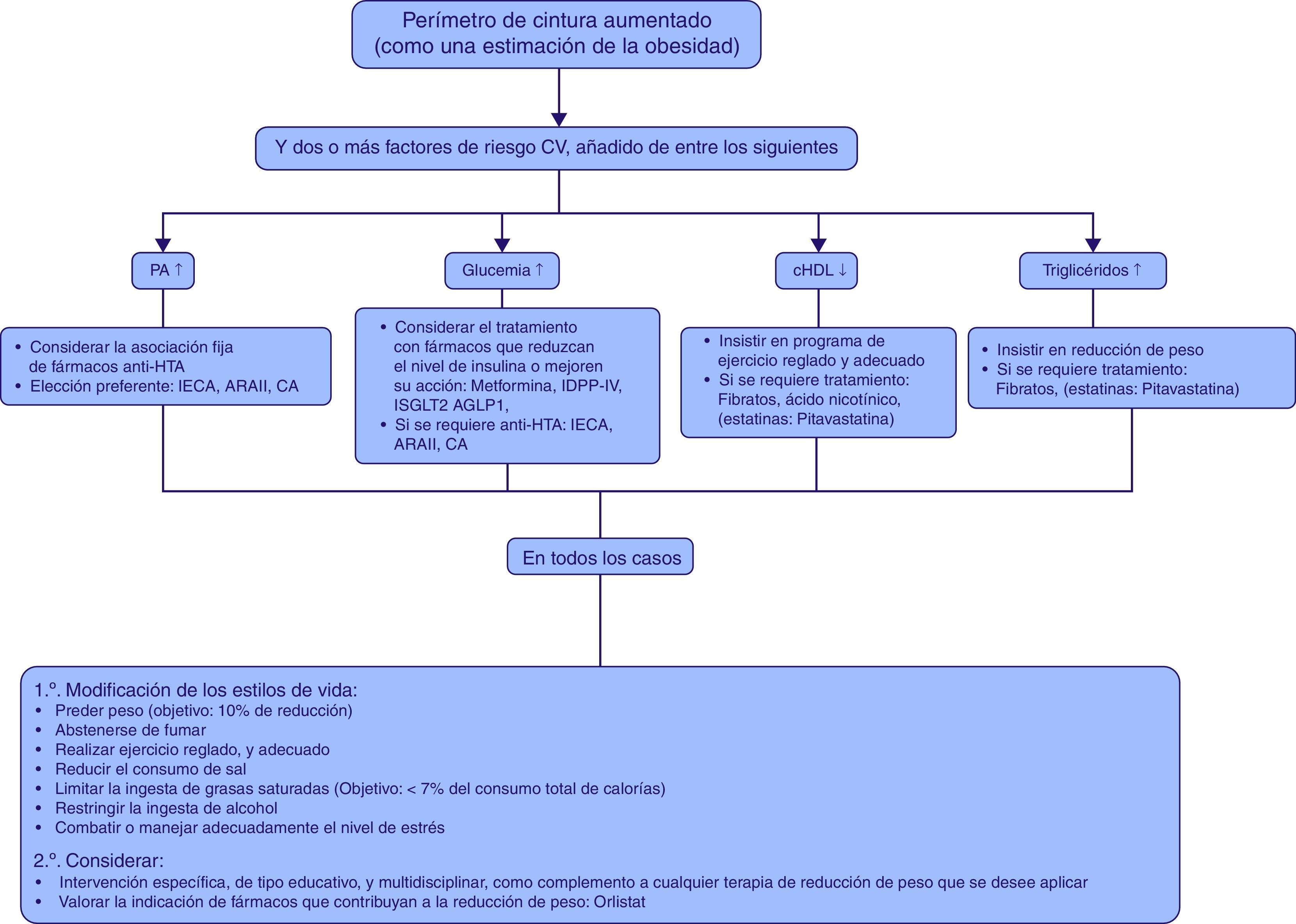
Diversos estudios han puesto de manifiesto que la determinación de la circunferencia abdominal es la variable que más se asocia a la identificación del SM, una vez que presenta datos de aumento por encima del punto de corte establecido1. Por ello pensamos que el diagrama de la figura 1, puede ser de mucha utilidad en el diagnóstico y manejo del SM2.
Así, para el control de la PA en este tipo de pacientes, se aconseja el uso de de IECA, ARAII o CA, por su potencial de mejorar (o al menos no empeorar) la sensibilidad insulínica3.
Con frecuencia se necesita medicación para el control de la glucosa, y los fármacos que mejor perfil presentan en este grupo de pacientes son: metformina, IDDP-IV, ISGLT2 y AGLP1, ya que mejoran la sensibilidad a la insulina, reducen o tienen efecto neutro sobre el peso4–7, y además tienen un efecto muy favorable sobre el aparato CV (estudios UKPDS, TECOS, EMPA-REG, ELIXA y eDiabetesMonitor).
En este clúster de FRCV, presenta una especial relevancia la dislipemia aterogénica caracterizada por un cHDL bajo y unos triglicéridos elevados que van a determinar unas partículas de cLDL pequeñas y densas, que como sabemos tienen un alto poder aterogénico; por eso el manejo integral de esta disfunción metabólica, como proponen varios estudios8–11, orientados hacia una modificación del estilo de vida en relación con el consumo de alimentos cardio-saludables y el ejercicio físico moderado, 150min a la semana, y el uso de fármacos hipolipemiantes, como las estatinas de mayor eficacia, algunas de las cuáles, parecen aportar beneficios que van más allá del control lipídico, y tener un efecto favorable sobre el metabolismo hidrocarbonado (disminución del riesgo de diabetes, descenso de cLDL y triglicéridos y aumento de cHDL) como es el caso de la pitavastatina, asociada o no al fenofibrato, con el fin de obtener el máximo provecho en la reducción del riesgo CV, siempre elevado de estos pacientes.