En el paciente hospitalizado la diabetes mellitus tipo 2 (DM2) puede condicionar una peor situación nutricional debido a su fisiopatología y tratamiento dietético prescrito.
ObjetivosValorar si el paciente con DM2 hospitalizado tiene peor situación nutricional que el no diabético. Determinar la influencia de la DM2 en la estancia media en pacientes con mala situación nutricional.
Material y métodosEstudio transversal desde enero de 2014 hasta octubre de 2016, en 1.017 pacientes en los que se solicitó valoración nutricional al servicio de endocrinología y nutrición. Se recopilaron datos de antropometría, albúmina plasmática, demora en la realización de la interconsulta a nutrición y tiempo de estancia hospitalaria. Se analizó el estado nutricional mediante el cuestionario Mini Nutritional Assesment (MNA) y el índice de riesgo nutricional (IRN).
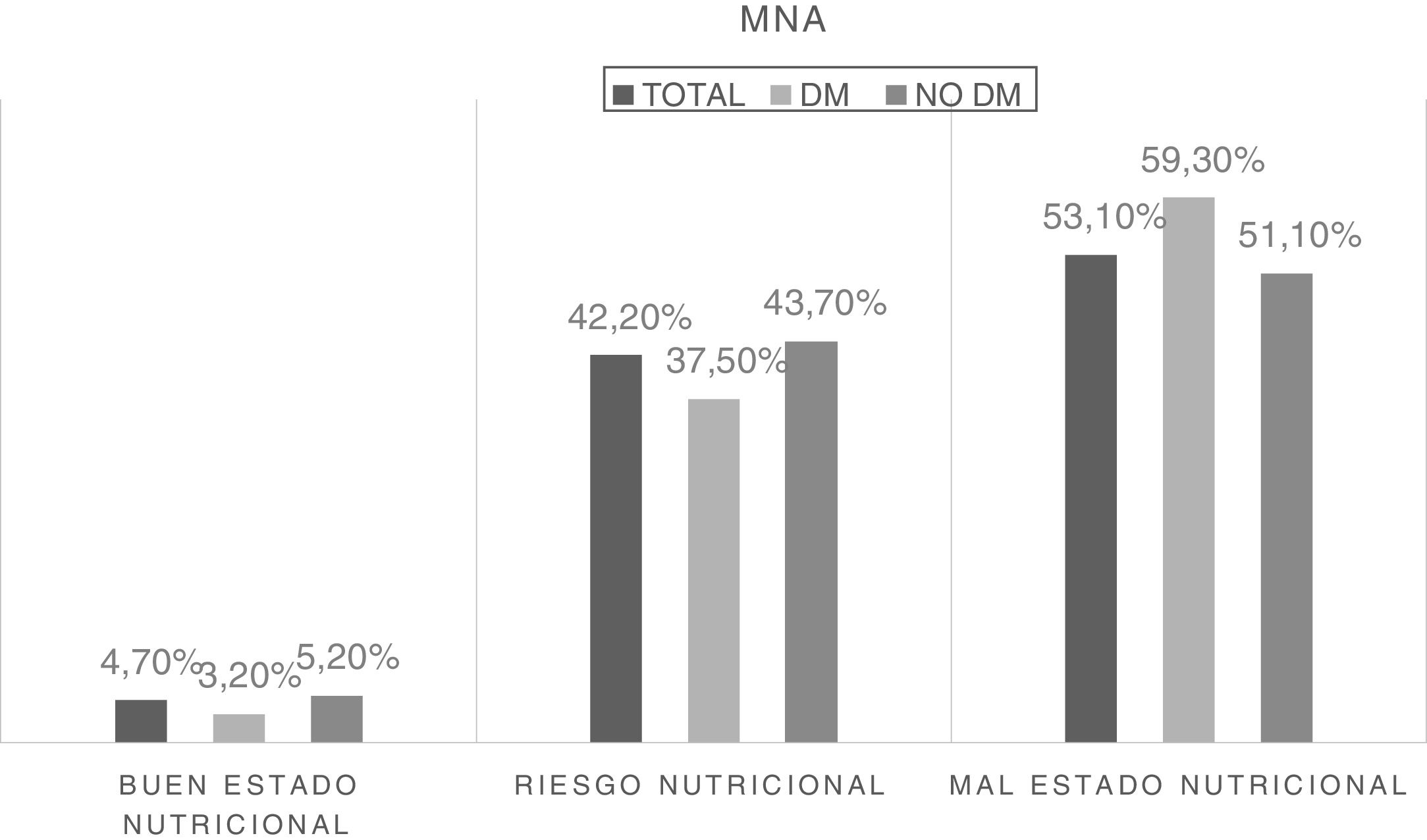
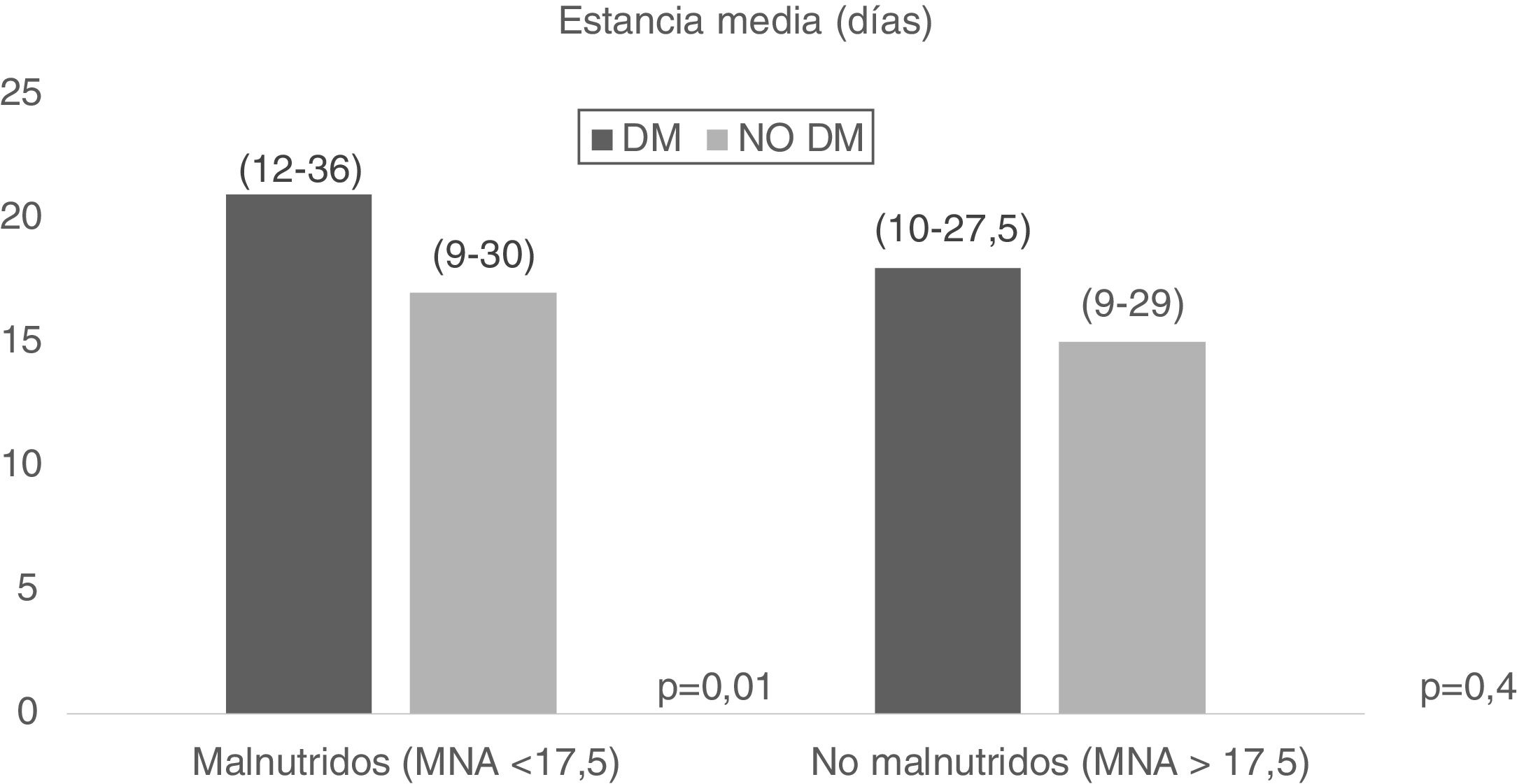
ResultadosDel total de pacientes el 24,4% eran pacientes con DM2 y 75,6% no lo eran. Los pacientes con DM2 presentaban mayor índice de masa corporal (23,18 [20,78-25,99] kg/m2 vs. 22,31 [19,79-25,30] kg/m2, p˂0,01], menor puntuación total del cuestionario MNA (16,5 [13,12-19]) puntos vs. 17 [14-20] puntos, p˂0,01), menor puntuación del índice IRN (83,09[77,72-91,12] puntos vs. 85,78 [79,27-92,83] puntos, p=0,03). El paciente con DM2 tiene un riesgo aumentado de padecer malnutrición según el cuestionario MNA (<17,5 puntos) (OR=1,39, IC 95% [1,04-1,86], p=0,02); e IRN [<85 puntos]) (OR=1,65, IC 95%: 1,07-2,54 p=0,02). Estos resultados significativos desaparecieron al ajustar por edad. Al valorar la desnutrición combinada con la diabetes, los pacientes con DM2 y malnutrición (MNA˂17,5) tienen una estancia media hospitalaria mayor (21 [12-36] días vs. 17 [9-30] días=0,01).
ConclusionesLos pacientes con DM2 tienen peor situación nutricional que los pacientes sin DM2. Los pacientes con diabetes con peor situación nutricional presentan mayor estancia media hospitalaria.
In the hospitalized patient, Diabetes mellitus type 2 (DM2) may result in a worse nutritional status due to its pathophysiology and dietary treatment.
ObjectivesThe aim of this study was to know if a hospitalized diabetic patient has a worse nutritional status, and to establish the influence of DM2 on the hospital length of stay in patients with malnutrition.
Material and methodsThis was a transveral study from January 2014 to October 2016; 1017 patients were included who were assessed by the Endocrinology and Nutrition Department. The data collected included anthropometry, plasma albumin, delay in performing the nutrition interconsultation and hospital length of stay. Nutritional status was evaluated using the Mini Nutritional Assesment (MNA) questionnaire and the nutritional risk score (NRS).
Results24.4% of the patients were diabetic and 75.6% were not. Diabetic patients had a higher body mass index (BMI) [23.18 (20.78-25.99) kg/m2 vs. 22.31 (19.79-25.30) kg/m2, P˂.01], a lower total score in the MNA questionnaire [16.5(13.12-19) points vs. 17(14-20) points, P˂.01], and a lower NRS score [83.09(77.72-91.12) points vs. 85.78(79.27-92.83) points, p=0.03]. According to the MNA and the NRS, diabetic patients had an increased risk of malnutrition (<17.5 points) [OR=1.39, IC95%(1.04-1.86), p=0.02]; and NRS (<85 points) [OR=1.65, IC 95% (1.07-2.54) p=0.02], respectively. When adjusted for age these significant results disappeared. Diabetes combined with malnutrition showed that diabetic patients with malnutrition (MNA˂17.5) spent longer in hospital [21(12-36) days vs. 17(9-30) days, P=.01].
ConclusionsDiabetic patients have a worse nutritional status than non-diabetic patients. Diabetic patients with a poor nutritional status spend a longer period in hospital.
La diabetes mellitus tipo 2 (DM2) es una enfermedad crónica, compleja y progresiva que se caracteriza por una hiperglucemia crónica junto con alteraciones en el metabolismo de los hidratos de carbono, lípidos y proteínas, todo ello como consecuencia de un déficit de secreción o acción de la insulina, o a la combinación de ambos1.
La prevalencia de la DM2 se incrementa por el envejecimiento de la población, los cambios en el estilo de vida y el aumento de la obesidad2,3.
Según los datos más recientes de la International Diabetes Federation la prevalencia de DM2 en el mundo se estima en 463 millones de personas; dicha cifra es posible que aumente hasta los 700 millones de personas en 2045, siendo mayor en áreas urbanas que en áreas rurales4. En Europa se estima que existen al menos 59,8 millones de casos de diabetes conocida, y más de 23 millones continúan estando sin diagnosticar. En cuanto a los pacientes hospitalizados la incidencia de hiperglucemia debida a los diferentes trastornos puede llegar a ser de un 21,5%, si no más5.
La DM2, a día de hoy, es una de las principales causas de morbilidad prematura y mortalidad, como consecuencia de sus complicaciones. El coste directo e indirecto de la DM2 y sus complicaciones representan una parte muy importante del gasto sanitario de los diferentes países. Según datos de la International Diabetes Federation 2015 el coste de la DM2 es el que tiene mayor impacto económico, tanto en los países desarrollados como en los países en vías de desarrollo, representando del 5% al 20% de su gasto sanitario5.
En España el estudio Costs, outcomes and challenges for diabetes care in Spain concluyo que en el año 2009 los pacientes con DM2 consumieron el 8% del total del gasto sanitario, lo que represento un gasto de 5.100 millones de euros por costes directos, 1.500 millones por costes atribuidos a las complicaciones y 2.800 billones por costes indirectos derivados de las pérdidas de productividad basal5.
Esta enfermedad se relaciona con un aumento del riesgo de desnutrición, por lo que es importante determinar si la DM2 puede influir en la situación nutricional. En el paciente hospitalizado la DM2 puede condicionar una peor situación nutricional debido a su fisiopatología y el tratamiento dietético prescrito. En el estudio VIDA, que evaluó el estado nutricional en más de 1.000 pacientes ancianos hospitalizados con DM2, el 39,1% presentaba riesgo de desnutrición, frente al 21,2% en los que la desnutrición ya estaba establecida6,7.
Además, debemos tener en cuenta que la malnutrición es un problema de primer nivel en el paciente hospitalizado, que aumenta la estancia hospitalaria, la tasa de reinfecciones, el porcentaje de reingresos y, por lo tanto, los costes sanitarios8,9.
En el estudio PREDyCES, realizado en varios centros hospitalarios de España, se evaluó la prevalencia de desnutrición en los hospitales nacionales y de forma secundaria los costes derivados de esta10. El estudio concluyó que, hasta uno de cada 3 pacientes con DM2 que estaban hospitalizados presentaban desnutrición o estaban en riesgo de desnutrición, siendo los principales factores de riesgo la edad, la enfermedad asociada y la DM2. La desnutrición fue más prevalente en mujeres, pacientes con diabetes mayores de 70 años, así como aquellos que ingresaron por urgencias. También se objetivó en este estudio cómo la desnutrición en los pacientes hospitalizados aumentaba la estancia media y los costes directos e indirectos. Destacó que hasta el 73,3% de los pacientes con diabetes y desnutrición no recibieron durante su estancia ningún tipo de soporte nutricional, recalcando de esta manera la importancia de un adecuado cribado nutricional11–13.
Por otro lado, el paciente con DM2 que presenta malnutrición muestra mayor necesidad de carga calórica y proteica, y con una elevada variabilidad glucémica, lo que dificulta su manejo. Esta situación puede asociarse a un peor control metabólico, mayor frecuencia de complicaciones gastrointestinales y alteraciones de la motilidad intestinal13,14.
Por todo ello en el paciente con diabetes es preciso conocer si una evaluación nutricional apropiada puede influir sobre la selección de una pauta nutricional más adecuada y sobre la evolución del paciente.
El objetivo de este estudio fue valorar si el paciente con DM2 presentaba peor situación nutricional, y si la estancia media hospitalaria en pacientes con mala situación nutricional se veía influenciada por la presencia de DM2.
Material y métodosDiseño del estudioSe diseñó un estudio observacional de cohortes transversal llevado a cabo en el Hospital Clínico Universitario de Valladolid. Se calculó el tamaño muestral teniendo en cuenta que la prevalencia de diabetes en los pacientes ingresados se estima en torno al 20%, y también el número de ingresos al año que recibía el centro de estudio. Por tanto, el tamaño muestral calculado fue de 373 pacientes; se recogieron datos para tener un control por cada paciente con diabetes, obteniéndose un total de 746 pacientes como tamaño muestral.
Se reclutaron un total de 1.017 pacientes, en los cuales se solicitó valoración del estado nutricional por el Servicio de Endocrinología y Nutrición del Hospital Clínico Universitario de Valladolid. Este estudio cuenta con la aprobación del Comité Ético de Investigación Clínica del Hospital Clínico Universitario de Valladolid, con PI 16-490.
Selección de pacientesSe seleccionaron pacientes ingresados en el Hospital Clínico Universitario de Valladolid en servicios médicos y quirúrgicos, en los que se solicitó valoración a la Sección de Nutrición para soporte especializado entre enero de 2014 y octubre de 2016.
Se estratificó a los sujetos, en función del diagnóstico de DM2, en pacientes con DM2 y sin DM2. El diagnóstico de DM2 se estableció de acuerdo con los criterios diagnósticos de la American Diabetes Association15.
VariablesSe recogieron datos de edad y el sexo.
La evaluación antropométrica de los sujetos se realizó mediante la determinación del peso, la talla y el índice de masa corporal (IMC); esta valoración fue realizada por el personal de enfermería del Servicio de Endocrinología y Nutrición. Para disminuir la posible variabilidad interindividual el personal de enfermería recibió adiestramiento.
El peso se midió con una exactitud de±0,1kg, con una báscula a los 0,1kg más cercanos (SECA, Birmingham, Reino Unido). La altura se midió con el paciente de pie con un tallímetro (SECA, Birmingham, Reino Unido). El IMC se calculó usando la fórmula: peso (kg)/talla×talla (m2).
Se utilizó el porcentaje de pérdida de peso (%PP) para valorar la diferencia relativa de peso.
En caso de no poder pesar al paciente se realizó una estimación del mismo según las herramientas del Malnutrition Universal Screening Tool. Esta herramienta está diseñada para detectar desnutrición o riesgo de desnutrición utilizando 3 criterios: el IMC, la pérdida de peso no intencionada y la existencia de una enfermedad aguda que produzca una disminución de la ingesta16. En nuestro estudio se estimó el IMC a partir del perímetro braquial; si este era inferior a 23,5cm se estimó un IMC por debajo de 20kg/m2, y por el contrario, si el perímetro braquial era superior a 32cm un IMC superior a 30kg/m2 fue estimado17.
Se realizó la medición de la albúmina sérica determinada por test colorimétrico (g/dl).
Se registró el tiempo en la demora de la realización de la interconsulta a nutrición y tiempo de estancia media hospitalaria.
La evaluación del estado nutricional fue realizada mediante la herramienta de valoración nutricional Mini Nutritional Assesment (MNA), que consiste en realizar cuestionario al paciente acerca de 6 ítems sobre la ingesta, 2 acerca de datos antropométricos (pérdida reciente de peso e IMC) y 3 cuestiones acerca de parámetros generales como morbilidad, estrés emocional y en relación con la esfera neuropsicológica. La suma de los diferentes ítems otorga al paciente una puntuación que permite diferenciar entre aquellos con un adecuado estado nutricional, MNA mayor o igual a 24, aquellos en riesgo de malnutrición con MNA entre 23,5 y 17,5 y, por último, aquellos con una desnutrición con puntuaciones en los test inferiores a 1718.
Para evaluar el riesgo de desarrollar complicaciones en relación con el estado nutricional se realizó el Índice de riesgo nutricional (IRN). Esta herramienta consiste en la aplicación de la formula definida por Buzby et al., 1,59×albúmina sérica (g/l)+41,7×(peso corporal actual [kg]/peso corporal habitual [kg]). Se trata de un instrumento útil, ya que indica el riesgo de presentar complicaciones relacionadas con la desnutrición. Un IRN por encima de 100 nos indica un buen estado nutricional, mientras que valores inferiores a 83,5 indican desnutrición severa19.
Análisis estadísticoLos datos se almacenaron en una base de datos del paquete estadístico SPSS 15.0 (SPSS Inc. Il, EE. UU.) con licencia oficial de la Universidad de Valladolid. Se realizó un análisis de normalidad de las variables continuas con el test de Kolmogorov-Smirnov.
Las variables continuas se expresaron como media (desviación estándar) y las variables no continuas como mediana (p25-p75). Las variables paramétricas se analizaron con la «t» de Student no pareada y pareada, y las no paramétricas con los test de Friedman, Wilcoxon, K Kruscal y U-Mann-Whittney.
Las variables cualitativas se expresaron como porcentajes (%) y se analizaron con el test de Chi-cuadrado (con correcciones de Fisher y Yates cuando fue necesario). Se fijó una p inferior a 0,05 como significativa.
ResultadosEn un primer análisis descriptivo se observó que del total de pacientes estudiados el 24,4% presentaron diabetes frente al 75,6% que no.
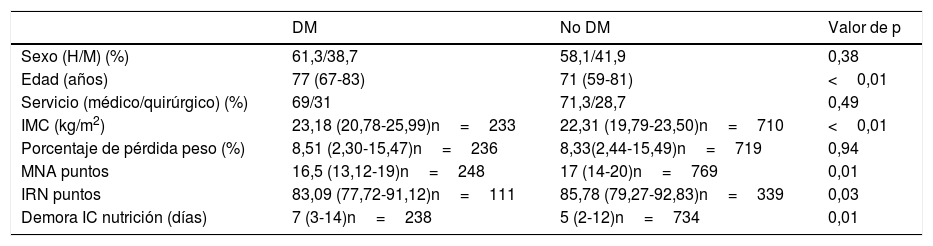
Un 58,9% del total de los pacientes fueron varones. La edad media fue 73,01 (61-82) años, la demora en la realización de interconsulta a nutrición fue de 6,01 días2–12. El 29,3% de los pacientes estaban ingresados en servicios quirúrgicos, mientras que el 70,7% se encontraban ingresados en servicios médicos. Las diferencias en estos parámetros entre pacientes con DM2 y pacientes sin DM2 se muestran en la tabla 1.
Diferencias de las variables estudiadas en pacientes con diabetes (DM) y sin DM
| DM | No DM | Valor de p | |
|---|---|---|---|
| Sexo (H/M) (%) | 61,3/38,7 | 58,1/41,9 | 0,38 |
| Edad (años) | 77 (67-83) | 71 (59-81) | <0,01 |
| Servicio (médico/quirúrgico) (%) | 69/31 | 71,3/28,7 | 0,49 |
| IMC (kg/m2) | 23,18 (20,78-25,99)n=233 | 22,31 (19,79-23,50)n=710 | <0,01 |
| Porcentaje de pérdida peso (%) | 8,51 (2,30-15,47)n=236 | 8,33(2,44-15,49)n=719 | 0,94 |
| MNA puntos | 16,5 (13,12-19)n=248 | 17 (14-20)n=769 | 0,01 |
| IRN puntos | 83,09 (77,72-91,12)n=111 | 85,78 (79,27-92,83)n=339 | 0,03 |
| Demora IC nutrición (días) | 7 (3-14)n=238 | 5 (2-12)n=734 | 0,01 |
Prueba estadística utilizada U de Mann-Whitney.
H: hombres; IC: interconsulta; IMC: índice de masa corporal; IRN: índice de riesgo nutricional; M: mujeres; MNA: Mini Nutritional Assessment.
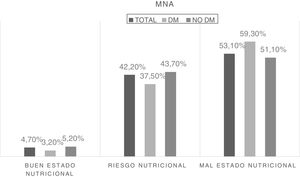
Se analizó el estado nutricional de la muestra a partir de la puntuación numérica obtenida mediante el cuestionario MNA, y establecieron 3 grupos en función de esta. La diferencia en la frecuencia de desnutrición en función de la presencia de diabetes se muestra en la figura 1.
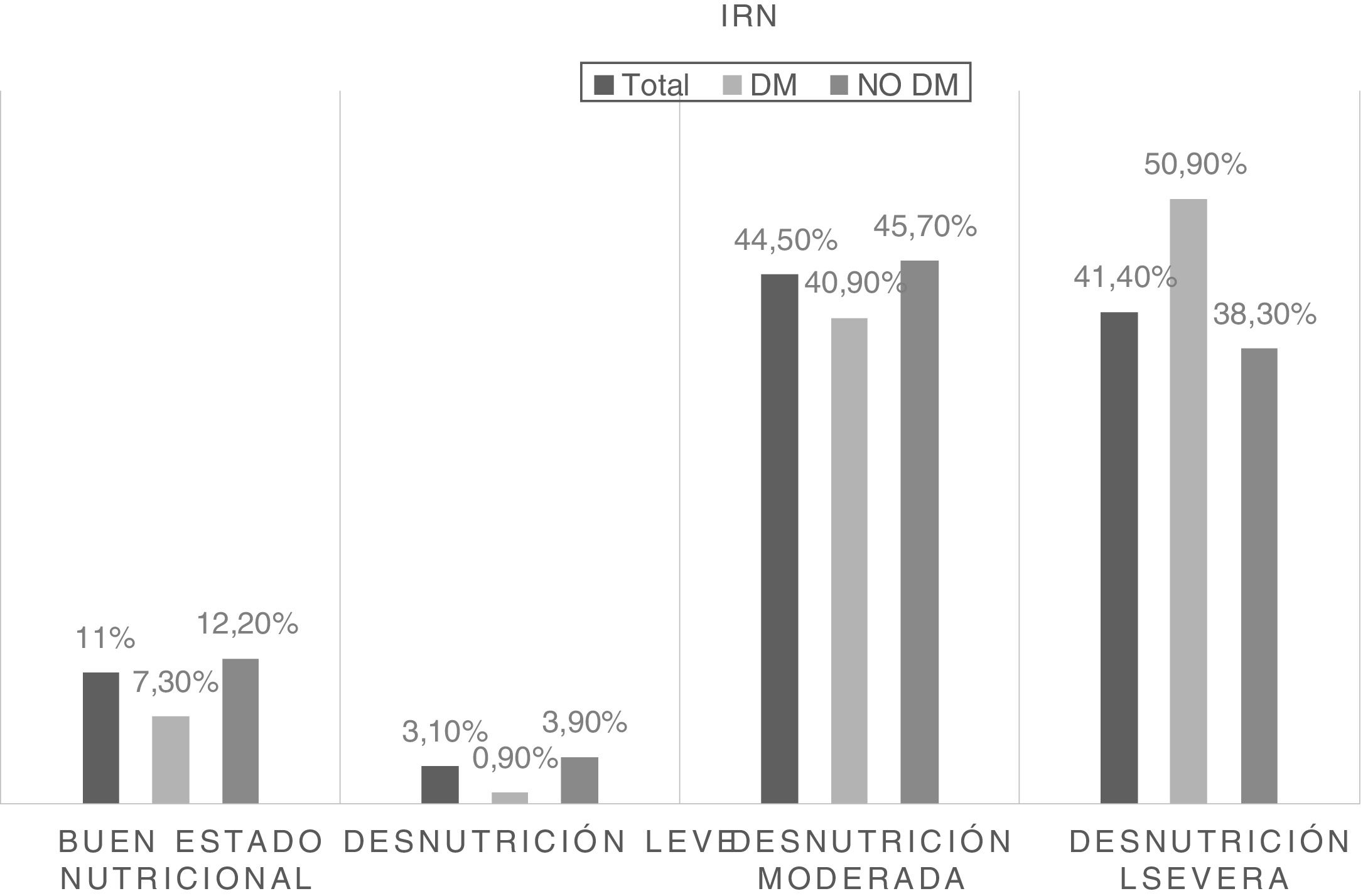
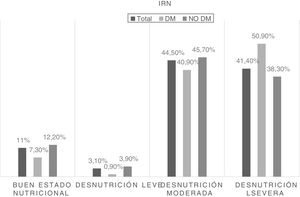
Por otra parte, se estratificó el riesgo relacionado con la desnutrición mediante IRN, estratificándose en 4 categorías. La frecuencia de pacientes en riesgo en función del estado nutricional y sus diferencias entre pacientes con diabetes y sin ella se muestran en la figura 2.
Al valorar la estancia media esta fue mayor en pacientes con DM2 (20,01 [10,25-34] días vs. 16,01 días)9–29 respecto a pacientes sin diabetes, siendo resultados estadísticamente significativos (p=0,02).
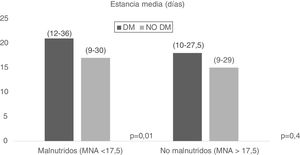
Por otra parte, se evaluó la desnutrición combinada con la DM2, y se objetivó que los pacientes con DM2 y que presentaban malnutrición (MNA˂17,5) tenían una estancia media mayor (21,01 [12-36] días vs. 17,01 [9-30] días, p=0,01), no obteniéndose resultados significativos en los pacientes con malnutrición según el MNA (MNA>17,5) (fig. 3).
Se realizó un análisis univariante en el que se observó que la presencia de DM2 se asocia a un riesgo aumentado de padecer malnutrición por puntuación del test MNA (<17,5 puntos) (OR=1,39, IC 95% [1,04-1,86], p=0,02) y por IRN (<85 puntos) (OR=1,65, IC 95%: 1,07-2,54; p=0,02).
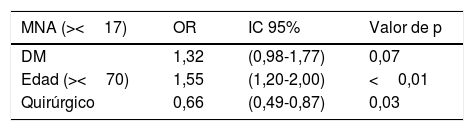
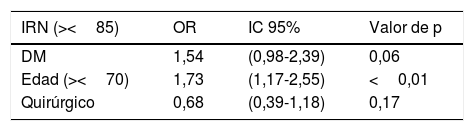
Al realizar el análisis multivariante y ajustarlo con la edad (mayor/menor de 70 años) y con el lugar de ingreso (quirúrgico/no quirúrgico) no se observaron resultados significativos según el MNA ni según el IRN, como se referencia en las tablas 2 y 3.
Riesgo de malnutrición en función del Mini Nutritional Assesment (MNA) en pacientes con diabetes mellitus (DM) ajustado por edad y lugar de ingreso (quirúrgico/no quirúrgico)
| MNA (><17) | OR | IC 95% | Valor de p |
|---|---|---|---|
| DM | 1,32 | (0,98-1,77) | 0,07 |
| Edad (><70) | 1,55 | (1,20-2,00) | <0,01 |
| Quirúrgico | 0,66 | (0,49-0,87) | 0,03 |
Regresión logística binaria.
Riesgo de malnutrición en función del Índice de riesgo nutricional (IRN) en pacientes con diabetes mellitus (DM) ajustado por edad y lugar de ingreso (quirúrgico/no quirúrgico)
| IRN (><85) | OR | IC 95% | Valor de p |
|---|---|---|---|
| DM | 1,54 | (0,98-2,39) | 0,06 |
| Edad (><70) | 1,73 | (1,17-2,55) | <0,01 |
| Quirúrgico | 0,68 | (0,39-1,18) | 0,17 |
Regresión logística binaria.
Entre los resultados más relevantes de este estudio destacan las diferencias estadísticamente significativas en cuanto a la estancia media, siendo esta mayor en los pacientes hospitalizados con DM2. También se evaluó la influencia del estado nutricional en la estancia media hospitalaria, observándose un aumento de los días de hospitalización en los pacientes que presentaban malnutrición con MNA<17,5.
En la muestra estudiada el porcentaje de pacientes DM2 fue del 24,4%; este dato es ligeramente superior a otros estudios donde el paciente con diabetes representa un porcentaje en torno al 17,5% de la población hospitalizada20.
En cuanto a la edad media fue mayor en el grupo de pacientes con DM2 frente al grupo de pacientes sin diabetes. Este dato es similar a otros estudios y se puede correlacionar con que la prevalencia de la DM2 aumenta por varias causas, entre ellas el envejecimiento de la población2–4.
Los pacientes con DM2 presentaban peor estado nutricional al evaluarlo mediante el cuestionario MNA, y entre los pacientes con mal estado nutricional aquellos con DM2 presentaban mayor riesgo de complicaciones según el IRN. Resulta difícil comparar resultados de distintos estudios, no solo por las diferencias existentes entre las poblaciones analizadas, sino también por las distintas herramientas utilizadas en la valoración. Existen múltiples sistemas para el cribado nutricional con diferentes sensibilidades y especificidades, y no igualmente aplicables a todos los pacientes21,22.
Se han llevado a cabo varias series españolas en las cuales se ha evaluado la prevalencia de desnutrición en el paciente anciano hospitalizado. El estudio nacional más importante realizado sobre prevalencia de desnutrición hospitalaria es el estudio PREDyCES, que evaluó la prevalencia de desnutrición y sus costes asociados en un total de 1.707 pacientes de 31 hospitales públicos elegidos aleatoriamente. Entre los pacientes de más de 70 años de este estudio el 37% estaban en riesgo nutricional al ingreso, siendo este dato similar al obtenido en nuestro estudio. Por otro lado, según los datos reportados en el estudio PREDyCES la presencia de DM se asociaba a un riesgo un 40% superior de presentar desnutrición10.
Este aumento de desnutrición en los pacientes con DM2 se puede relacionar con las características de las dietas empleadas durante el ingreso, ya que es frecuente el uso de dietas terapéuticas restrictivas que de forma generalizada no cubren las necesidades nutricionales del paciente hospitalizado. En un estudio donde se evaluó el código de dietas de un hospital español se objetivó que no cubrían las necesidades energéticas de los pacientes23. También debemos tener en cuenta la disminución del apetito que sufre el paciente durante la hospitalización, con la consiguiente disminución de la ingesta24. Por tanto, es importante adecuar la dieta prescrita al paciente hospitalizado y tener en cuenta la palatabilidad de esta.
Al realizar el análisis de los datos antropométricos en ambos grupos de estudio, los pacientes con DM2 presentaban mayor IMC, siendo llamativa la mayor prevalencia de desnutrición en este grupo. En el estudio VIDA, realizado en hospitales españoles, también se observó un elevado porcentaje de obesidad en los pacientes con DM2 hospitalizados, presentando IMC superiores a 30kg/m2, con un 39,50% de pacientes en riesgo de desnutrición6,7.
Estos datos se pueden relacionar con la existencia de obesidad sarcopénica en los pacientes hospitalizados. Este término fue acuñado para definir el descenso de masa muscular asociado al envejecimiento, y que se asocia con un aumento simultáneo de masa grasa25. En el año 2011, dentro del proyecto multicéntrico EXERNET, se estimó la prevalencia de obesidad sarcopénica en España en un 15% de la población mayor de 65 años. Esta proporción aumentaba a mayor edad, con cifras superiores al 20% en personas de 70 y 75 años, y se presentaba de manera más temprana en hombres que en mujeres26.
La sarcopenia es un síndrome caracterizado por la pérdida progresiva y generalizada de masa y fuerza del musculo esquelético, y que se relaciona con el aumento del riesgo de complicaciones27. Existe una relación estrecha entre la DM, la sarcopenia y la fragilidad. La resistencia a la insulina se asocia con la pérdida de masa muscular, debido a una disminución de la función mitocondrial que conlleva una alteración del transporte de glucosa hacia los músculos, originando una atrofia selectiva de las fibras rápidas y una disminución de la regeneración muscular28. En un estudio realizado en pacientes con DM2 con el objetivo de valorar la relación de la sarcopenia con la calidad de vida, alimentación y control glucémico se observó una relación negativa entre el nivel de sarcopenia y el estado nutricional y la calidad de vida29.
En cuanto a la estancia media fue mayor en los pacientes con DM2 frente a los pacientes sin diabetes. Al valorar la influencia del estado nutricional, combinado con la presencia de DM2, pudimos observar que los pacientes con DM2 con peor estado nutricional (MNA menor de 17,5) presentaban una estancia media mayor, lo que confirma el impacto que la situación nutricional tiene sobre los costes sanitarios. Este dato se ha observado en otros estudios nacionales, como el estudio VIDA, realizado en población de mayor edad hospitalizada con DM2, en el cual la desnutrición aumentaba la estancia media en 2 días en el grupo de pacientes con malnutrición independientemente de la edad y el sexo, pudiendo observar un mayor porcentaje de mortalidad en el grupo de pacientes con desnutrición7. En el estudio PREDyCES se observó un aumento de la estancia media hospitalaria en pacientes con peor estado nutricional asociando a su vez un aumento de los costes sanitarios directos e indirectos10. Otros estudios realizados en hospitales geriátricos también han demostrado un aumento de la estancia hospitalaria en pacientes con malnutrición30.
Otro dato importante observado es la demora en la realización de interconsulta al servicio de nutrición, siendo de 7 días en pacientes con DM2 frente a 5 días en pacientes sin DM2, que pudiera estar en relación con el mejor estado nutricional mal percibido por el IMC elevado que presentan los pacientes con DM2. Esto conduce a un retraso del cribado nutricional e inicio de un tratamiento adecuado.
En el análisis univariante la DM2 se relacionaba con mayor riesgo de presentar malnutrición, tanto si esta última se medía según el MNA como con el IRN. Sin embargo, al estratificar la muestra según la edad (mayores y menores de 70 años), no se obtuvieron resultados significativos. Este resultado es similar al encontrado en un estudio realizado por Solorzano et al. en México, en el cual los pacientes con DM2 presentaban hasta 2 veces peor estado nutricional que los pacientes sin diabetes, según el MNA y la realización de la valoración global subjetiva31.
Finalmente, cabe destacar las limitaciones de nuestro estudio; se trata de un estudio transversal observacional realizado en un único centro hospitalario, por lo que la extrapolación de los resultados debe realizarse con cautela. Por otro lado, hay que tener en cuenta la edad de los pacientes de la muestra como factor de confusión, lo que impide afirmar de manera certera que la diabetes mellitus aumente el riesgo de malnutrición. Por último, no tenemos los niveles de HbA1c de los pacientes con DM2, ni las comorbilidades asociadas, que podrían ser factores de confusión.
Sería interesante realizar estudios prospectivos, en los que evaluar si existe una diferencia en el tratamiento nutricional en el paciente con DM2 frente al que no lo presenta. Por otra parte, es importante la realización de estudios en los que se valoren los posibles factores de riesgo relacionados con el peor estado nutricional del paciente con DM2 hospitalizado que nos permitan prevenir esta situación de desnutrición. Además, necesitaríamos conocer si existen medidas terapéuticas nutricionales que nos permitan tratar la desnutrición en estos pacientes y nos permitan mejorar las complicaciones.
ConclusionesLos pacientes con DM2 hospitalizados tienen una peor situación nutricional respecto a los pacientes sin DM2 al ser evaluados mediante el Mini Nutritional Assessment (MNA).
Entre los pacientes con DM2 hospitalizados aquellos con peor situación nutricional presentan mayor estancia media hospitalaria.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.