La simulación in situ facilita la formación en un entorno clínico bajo una presión emocional similar que se produce en situaciones reales. El objetivo de este estudio fue evaluar la factibilidad, implementación, la autoconfianza y los retos docentes de un programa de formación de simulación in situ en reanimación cardiopulmonar.
MétodosSe diseñó un programa de capacitación para los facilitadores. Se registró el número de profesionales formados y simulaciones in situ realizadas, así como los retos logísticos. Se diseñó de una encuesta ad hoc para valorar la confianza de los facilitadores y los retos docentes detectados, que fueron clasificados utilizando la escala evaluación del debriefing para simulación en salud©.
ResultadosEn un periodo de tres años, 95 facilitadores formados implementaron 378 simulacros lo que permitió entrenar a 1.281 profesionales de enfermería de las unidades de hospitalización. Se identificaron como desafíos logísticos la integración de los simulacros con la actividad asistencial y la disponibilidad de los facilitadores. Los retos docentes fueron establecer y mantener un ambiente de aprendizaje estimulante, y estructurar el debriefing de manera organizada.
ConclusionesLa simulación in situ permite capacitar la coordinación del equipo de enfermería en la atención de un paciente en parada cardiorrespiratoria e identificar los riesgos que pueden afectar a la seguridad del paciente. El conocimiento de los retos docentes en la implementación de la simulación in situ permite definir estrategias educativas y de seguimiento específicas.
In situ simulation facilitates training in clinical settings under similar emotional pressure that occurs in real life situations. The objective of the present study was to assess the feasibility, implementation, facilitators self-confidence and teaching challenges of a training program of cardiopulmonary resuscitation through an in situ simulation plan.
MethodA training program was designed for the facilitators. The number of professionals trained and in situ simulations performed were recorded, as well as the logistical challenges. An ad hoc survey was designed to assess facilitators self-confidence and educational challenge which were classified using the debriefing assessment for simulation in healthcare©.
ResultsDuring a period of 3 years, 95 trained facilitators implemented 378 in situ simulations that allowed to train 1281 nursing professionals working at inpatient units. Integration of in situ simulations with daily activities and availability of facilitators were the main logistical challenges. Stablishing and maintaining a stimulating learning environment and structuring the debriefing in an organized way were the main educational challenges.
ConclusionsIn situ simulation helps to train the coordination of nursing teams taking care of patients in cardiorespiratory arrest and to identify the risks that may affect patient safety. Identifying the educational challenges during the implementation of in situ simulation facilitates the design of specific educational and monitoring strategies.
Una dimensión esencial de la calidad asistencial es la seguridad del paciente, que implica desarrollar estrategias y acciones concretas para reducir daños innecesarios asociados a la asistencia sanitaria1.
En este sentido, una de las líneas estratégicas de calidad y mejora de la seguridad del paciente del Servicio Cántabro de Salud (SCS)2 es el plan de actuación ante la parada cardiorrespiratoria (PCR), que describe la organización y respuesta ante una PCR intrahospitalaria3. Esta estrategia se fundamenta en que las PCR que se producen en los hospitales suponen un problema de gran magnitud, pues se estima que entre un 0,4% y un 2% de los pacientes ingresados presenta una PCR subsidiaria de reanimación cardiopulmonar (RCP) y que la mitad de ellas ocurre fuera de las áreas de críticos4. La supervivencia depende del inicio precoz de las maniobras de RCP, de modo que por cada minuto de retraso disminuyen entre 8 y 10% las posibilidades de supervivencia, y pasados 10min, los intentos de reanimación no suelen tener éxito5. Además, se evidencia que el conocimiento de las técnicas de resucitación mejora el pronóstico de supervivencia de las paradas cardiacas6.
En el SCS la atención a la PCR en las unidades de hospitalización es proporcionada inicialmente por el personal de enfermería de la unidad (enfermeras y auxiliares de enfermería), quien una vez identificada avisa telefónicamente al equipo de atención especializada (unidades de Críticos o Anestesiología) y al médico responsable. El personal de enfermería inicia las medidas de soporte vital básico (SVB) y colabora en las maniobras de reanimación con el equipo de atención especializada a su llegada.
Uno de los objetivos del plan de actuación el SCS incluye el desarrollo de un programa de formación y entrenamiento en RCP para el personal sanitario y no sanitario del hospital. Para ello, desde su creación se realizan de manera periódica actividades de capacitación en SVB y soporte vital avanzado (SVA) en pequeños grupos con un modelo de aprendizaje teórico-práctico, combinando sesiones teóricas y talleres de habilidades esenciales (masaje cardiaco, ventilación y desfibrilación) en cada una de las Gerencias de Atención Especializada de los cuatro hospitales del SCS.
A pesar de que esta formación se realiza de modo regular, a finales de 2016 los equipos de enfermería hicieron explícito el reto que supone estar preparados para aplicar con eficacia los conocimientos y habilidades adquiridos en dichos talleres en el contexto clínico, trabajando en equipo, y bajo tensión emocional derivada del riesgo vital que supone para el paciente y del manejo del impacto en la familia. Debido a la limitada incidencia de estos episodios y la dificultad para acumular experiencia clínica, los equipos necesitan incrementar su confianza para abordar estas situaciones y solicitan a la unidad docente explorar nuevas estrategias de preparación.
El entrenamiento con pacientes simulados en el propio lugar de trabajo, comúnmente denominado simulación in situ, puede dar respuesta a este reto ya que permite aprender en equipo y en el propio entorno clínico real, utilizando los recursos disponibles y bajo una presión emocional similar a la que se produce en situaciones reales7. Sin embargo, el empleo de este tipo de entrenamiento, basado en la práctica y la reflexión, requiere de personal formado no solo en las habilidades técnicas de manejo de la PCR, sino también en habilidades para facilitar el desarrollo profesional y el cambio en las personas. La importancia de este enfoque reside en que el aprendizaje efectivo depende de un compromiso auténtico por parte de los profesionales para implicarse en los casos simulados y reflexionar de modo profundo sobre sus actuaciones8. Para lograrlo, los facilitadores necesitan combinar tres elementos clave. En primer lugar, la creación de un ambiente de trabajo estimulante y participativo. Durante cada momento de la experiencia de aprendizaje las personas evalúan automáticamente la seguridad del ambiente de trabajo para determinar el potencial de las implicaciones negativas asociadas a comportamientos abiertos de aprendizaje reflexivo, como expresar opiniones abiertamente o actuar libremente delante de otros pares e instructores. Aquellos individuos que se sienten intimidados o con miedo a los resultados negativos tienden a adoptar comportamientos de defensa, silencio u otras conductas desvinculadas que no contribuyen al aprendizaje, y al desarrollo personal y grupal9. En segundo lugar, el desarrollo de escenarios que evoquen o repliquen los aspectos fundamentales de la realidad, y que permiten afrontar los objetivos de aprendizaje propuestos10. Y, por último, el debriefing, que es la conversación de aprendizaje después del escenario para analizar el rendimiento para sostener o mejorar la práctica futura11.
Otros desafíos adicionales son la aceptación de este método por los propios trabajadores, así como su integración en la jornada laboral sin interferir con la asistencia a los pacientes.
Por todo ello, los objetivos de este estudio fueron: describir un programa de capacitación de facilitadores para entrenar mediante simulación in situ la respuesta inicial a la PCR en las unidades de hospitalización, valorar su factibilidad e implementación, y evaluar la autoconfianza y los retos de los facilitadores.
Material y métodosDiseño del estudioSe realizó un proyecto de desarrollo y evaluación de un programa de formación para la mejora de la calidad del proceso de trabajo de los equipos que se enfrentan habitualmente a una PCR en las plantas de hospitalización.
Ámbito del estudio y periodo de estudioEl proyecto se desarrolló en tres hospitales del SCS, el Hospital Universitario Marqués de Valdecilla (HUMV), Hospital Sierrallana/Tres Mares (HS) y Hospital de Laredo (HL).
El programa se realizó entre enero de 2017 y enero de 2020.
ParticipantesSe incluyeron de modo voluntario como facilitadores a 95 profesionales de enfermería (93 enfermeras y 2 matronas). Esto permitió que cada unidad de hospitalización de cada hospital tuviera dos facilitadores capacitados para desarrollar el proyecto. El entrenamiento con simulación in situ se realizó con las enfermeras y auxiliares de enfermería que trabajaban en las plantas de hospitalización durante el periodo del estudio.
Formación de los facilitadores responsables de la implementación del programaEn una primera fase recibieron formación teórico-práctica de los algoritmos de reconocimiento y la aplicación precoz de las medidas de SVB. En una segunda fase, participaron en una actividad de 17h de duración en el Hospital virtual Valdecilla, un centro de innovación y entrenamiento de alto rendimiento para profesionales sanitarios que utiliza la simulación clínica como metodología de entrenamiento. Los objetivos de la formación incluyeron: 1) establecer y mantener un ambiente de aprendizaje estimulante; 2) diseñar casos clínicos simulados orientados al estándar de cuidados de la RCP; 3) conocer y practicar métodos que facilitan el análisis del rendimiento del equipo (plus-delta y debriefing con buen juicio); y 4) distinguir los factores organizativos que influyen en el rendimiento11,12. La agenda del programa se recoge en la tabla 1. Finalmente, recibieron una sesión de mentorización tras realizar una primera simulación in situ en un contexto real y reflexionaron con un facilitador experto en la resolución de los retos que se plantearon durante la sesión.
Contenidos del plan de formación de los facilitadores de la simulación in situ
| Agenda del programa | |
|---|---|
| Día 1 | |
| 15 min | Bienvenida y presentación |
| 15 min | Introducción al programa: objetivos, entorno, roles y expectativas |
| 30 min | Introducción a la metodología de la simulación |
| 60 min | Aprendizaje basado en la experiencia y la reflexión |
| 15 min | Descanso |
| 60 min | Elementos que facilitan un ambiente de aprendizaje estimulante |
| 15 min | Estándar de cuidado |
| 15 min | Mis objetivos como facilitador en el programa |
| Día 2 | |
| 15 min | Introducción a la jornada |
| 20 min | Fases del debriefing. Parte 1: estructurar el debriefing de manera organizada |
| 45 min | Fases del debriefing. Parte 2: análisis de rendimiento (plus/delta) |
| 15 min | Descanso |
| 70 min | Fases del debriefing. Parte 3: enfoque con buen juicio |
| 15 min | Debriefing modelado |
| 60 min | Debriefing simulado |
| Día 3 | |
| 15 min | Introducción a la jornada |
| 45 min | Diseño de casos clínicos |
| 60 min | Debriefing simulado |
| 15 min | Descanso |
| 30 min | Preparación de un simulacro |
| 75 min | Simulacro en entorno simulado ronda 1 |
| Día 4 | |
| 10 min | Introducción a la jornada |
| 20 min | Retos de la simulación in situ |
| 30 min | Gestión de emociones en un simulacro |
| 75 min | Simulacro en entorno simulado ronda 2 |
| 15 min | Descanso |
| 75 min | Simulacro en entorno simulado ronda 3 |
| 15 min | Conclusiones |
Una vez realizada la formación, cada pareja de facilitadores trabajó de manera coordinada con el responsable de enfermería de la unidad y el área de formación para programar los simulacros de entrenamiento. En cada unidad de hospitalización, los simulacros se programaron cada 1-2 semanas teniendo en cuenta la disponibilidad del simulador, de los facilitadores y el personal que se encontraba trabajando en la unidad con el objetivo de que todo el personal tuviera la oportunidad de participar en los simulacros.
Todos los simulacros tuvieron una duración de 30 minutos (incluyendo introducción, escenario y debriefing) y fueron anunciados previamente a los participantes el mismo día de su realización.
Los casos simulados se realizaron en una habitación vacía de la unidad de hospitalización donde el equipo de enfermeras y auxiliares cuidaron de un paciente simulado (se utilizó un maniquí de adulto de baja fidelidad Laerdal Resusci Anne®), y dispusieron para su cuidado del monitor desfibrilador y el carro de paradas que se utiliza en la planta de hospitalización. El facilitador modificó los parámetros del monitor desfibrilador dependiendo de la actuación del equipo.
Evaluación de la factibilidad del programaLas unidades de formación de cada hospital registraron el número de simulacros realizados, el número de profesionales sanitarios formados y los retos logísticos que supuso la realización de los simulacros.
Valoración de la confianza y retos de los facilitadoresPara valorar la confianza de los facilitadores de simulación in situ y conocer sus retos docentes, se diseñó una encuesta en formato electrónico que se envió por correo electrónico. Esta incluyó una escala de valoración subjetiva de su competencia como facilitador, siendo 1 la ausencia de competencia y 10 la máxima competencia y un texto libre organizado en apartados sobre los retos relacionados con los aspectos logísticos del simulacro, el diseño y desarrollo de los casos clínicos, el establecimiento del ambiente de aprendizaje, y el análisis del rendimiento del equipo durante el debriefing.
Análisis estadísticoLas variables numéricas, así como los retos educativos de los facilitadores, se expresaron en forma de frecuencias absolutas y porcentaje.
Los retos educativos de los facilitadores obtenidos de la encuesta se clasificaron utilizando la escala «Debriefing assessment tool for simulation in healthcare» (DASH©), que es una escala de evaluación global, anclada a comportamientos, de seis elementos, que ha mostrado validez y confiabilidad para evaluar la introducción a un curso de simulación (elemento 1) y el debriefing después de la simulación (elementos 2 a 6). La versión utilizada fue validada lingüística y culturalmente en ocho países de habla hispana13.
ResultadosImplementación de la simulación in situ en las unidades de hospitalización. Entre enero de 2017 y enero de 2020 se realizaron 378 simulacros y se formaron 1.267 profesionales de enfermería (enfermeras y auxiliares de enfermería). Los simulacros se realizaron en los meses de enero-junio y octubre-enero. La tabla 2 muestra el número de simulacros y los profesionales formados en cada uno de los hospitales.
Simulacros y profesionales formados por gerencia del SCS
| Año | Hospital Sierrallana/Tres Mares | Hospital Laredo | Hospital Universitario Marqués de Valdecilla | |||
|---|---|---|---|---|---|---|
| Simulacros | Profesionales formados | Simulacros | Profesionales formados | Simulacros | Profesionales formados | |
| 2017 | 12 | 46 | 29 | 86 | 61 | 229 |
| 2018 | 40 | 125 | 19 | 57 | 93 | 320 |
| 2019 | 48 | 156 | 12 | 36 | 64 | 212 |
| Total | 100 | 327 | 60 | 179 | 218 | 761 |
Un total de 16 facilitadores (45,7%) manifestaron que los simulacros ayudaron a reducir en el equipo la sensación de bloqueo que supone la atención de un paciente en PCR, sintiendo más seguridad y organización, además de un desarrollo de las habilidades en la secuencia de actuación hasta la llegada del equipo de atención avanzada.
Durante los simulacros se identificó como factor de riesgo recurrente en la seguridad de los pacientes la falta de capacitación en habilidades fundamentales de masaje cardíaco. Esto permitió la realización de actividades específicas para afrontarlo.
Factibilidad del programa. El programa se implementó en todas las unidades participantes. El HS registró 51 cancelaciones de las simulaciones programadas (33,8%). Las causas fueron coincidencia con alta presión asistencial y la ausencia de una habitación de hospitalización disponible para la realización del simulacro. El resto de los hospitales también manifestaron cancelaciones en los simulacros, aunque no se realizó un registro específico.
Los retos logísticos para desarrollar los simulacros incluyeron el integrar los simulacros con la actividad asistencial, compaginar los turnos de trabajo de los dos facilitadores, la falta de material de simulación para realizar los escenarios y la ausencia de un espacio para realizar la introducción y el debriefing con privacidad.
Valoración de la autoconfianza de los facilitadores. Respondieron a la encuesta un total de 35 personas (36,84%), de los cuales cuatro declinaron participar en el estudio por haber abandonado el proyecto (4,21%), tres por cambio de puesto de trabajo y uno por motivos personales.
En relación con su competencia como facilitador, la media se situó en 7 (rango 5-9). No se encontró relación entre la puntuación, el número de simulacros realizados, ni el tiempo transcurrido desde la realización de la formación como facilitador hasta la implantación.
Retos docentes de los facilitadores. Durante la introducción de la actividad para establecer el ambiente de aprendizaje, 16 facilitadores (45,7%) manifestaron un total de 18 retos (tabla 3).
Retos de los facilitadores para establecer un ambiente de aprendizaje estimulante clasificados utilizando el elemento 1 del DASH©
| n | % | |
|---|---|---|
| Elemento 1: Establece un ambiente de aprendizaje estimulante | ||
| Clarifica los objetivos de aprendizaje, el entorno de la simulación, los roles y las expectativas durante la actividad | 10 | 52,6% |
| Explica las fortalezas y debilidades de la simulación, y lo que se puede hacer para aprovechar al máximo las experiencias clínicas simuladas | 1 | 5,3% |
| Transmite un compromiso para respetar a los participantes y para comprender sus perspectivas | 7 | 36,8% |
El reto más frecuente fue clarificar los objetivos del aprendizaje («P7: explicar de manera clara el objetivo del simulacro», «P26: que el grupo conociera la función de la realización del simulacro»), manifestar explícitamente las expectativas del rol de los participantes en la simulación y en el debriefing posterior («P5: explicar y reconducir a una compañera que no tomaba su participación como algo serio»), así como describir el rol de facilitar la discusión, comentando su rendimiento con base en observaciones y siendo una fuente de conocimiento («P9: explicar a mis propios compañeros que les iba a evaluar su rendimiento»).
Durante el diseño de los casos clínicos encontraron dificultad para aumentar y adaptar la dificultad del escenario clínico a la experiencia de los participantes, mantener la fidelidad y promover la implicación. Además, durante el escenario encontraron dificultades para manejar el simulador de ritmos y, al mismo tiempo, observar las acciones de los participantes como fuente de información para realizar el debriefing.
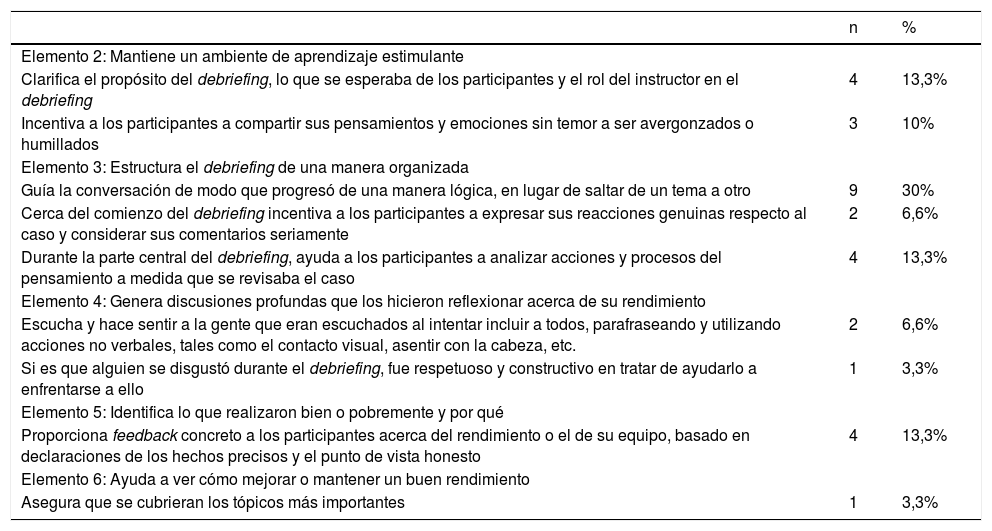
Durante el debriefing, 24 facilitadores (68,6%) manifestaron 30 retos (tabla 4). El más frecuente fue guiar la conversación de modo que progresara de una manera lógica, en lugar de saltar de un tema a otro (30%). Algunos comentarios expresados en este sentido fueron: «P5: en algunos simulacros el equipo fue muy colaborador y me resultó un desafío encauzar la conversación para estructurar las fases del debriefing», «P13: realizarlo en el tiempo estimado, ya que la gente hace comentarios y preguntas, y cuesta redirigirlos», «P19: en ocasiones los participantes cuentan sus experiencias personales y es difícil mantener el flujo de la conversación», «P22: a veces el grupo empieza a hablar y dispersarse».
Retos de los facilitadores durante el debriefing clasificados utilizando los elementos 2 a 6 del DASH©
| n | % | |
|---|---|---|
| Elemento 2: Mantiene un ambiente de aprendizaje estimulante | ||
| Clarifica el propósito del debriefing, lo que se esperaba de los participantes y el rol del instructor en el debriefing | 4 | 13,3% |
| Incentiva a los participantes a compartir sus pensamientos y emociones sin temor a ser avergonzados o humillados | 3 | 10% |
| Elemento 3: Estructura el debriefing de una manera organizada | ||
| Guía la conversación de modo que progresó de una manera lógica, en lugar de saltar de un tema a otro | 9 | 30% |
| Cerca del comienzo del debriefing incentiva a los participantes a expresar sus reacciones genuinas respecto al caso y considerar sus comentarios seriamente | 2 | 6,6% |
| Durante la parte central del debriefing, ayuda a los participantes a analizar acciones y procesos del pensamiento a medida que se revisaba el caso | 4 | 13,3% |
| Elemento 4: Genera discusiones profundas que los hicieron reflexionar acerca de su rendimiento | ||
| Escucha y hace sentir a la gente que eran escuchados al intentar incluir a todos, parafraseando y utilizando acciones no verbales, tales como el contacto visual, asentir con la cabeza, etc. | 2 | 6,6% |
| Si es que alguien se disgustó durante el debriefing, fue respetuoso y constructivo en tratar de ayudarlo a enfrentarse a ello | 1 | 3,3% |
| Elemento 5: Identifica lo que realizaron bien o pobremente y por qué | ||
| Proporciona feedback concreto a los participantes acerca del rendimiento o el de su equipo, basado en declaraciones de los hechos precisos y el punto de vista honesto | 4 | 13,3% |
| Elemento 6: Ayuda a ver cómo mejorar o mantener un buen rendimiento | ||
| Asegura que se cubrieran los tópicos más importantes | 1 | 3,3% |
Este estudio mostró que la simulación in situ fue un método factible para entrenar el trabajo en equipo de enfermería ante una PCR en una planta de hospitalización hasta la llegada del equipo de SVA. El programa de simulacros en las unidades de hospitalización se integró de manera estable en el servicio regional de salud.
El principal reto logístico fue integrar los simulacros con la actividad asistencial y la disponibilidad de los facilitadores. Mientras que los principales desafíos docentes fueron establecer y mantener un aprendizaje estimulante, así como estructurar el debriefing de manera organizada.
La mayoría estudios acerca del uso de la simulación in situ hacen referencia a su uso como método para identificar las amenazas latentes del sistema que pueden afectar a la seguridad del paciente en diferentes ámbitos hospitalarios y posibles medidas correctivas. Así, se han identificado fallas en el diseño del espacio de trabajo, problemas del equipo, fallas en los procesos del departamento, además de brechas de conocimiento y habilidades en un servicio de urgencias. Lo que permitió iniciar mecanismos correctivos en el 85% de los casos14. Los autores que describen esta modalidad para formar equipos interprofesionales lo hacen a nivel departamental, como el entrenamiento de equipos de gastroenterología15,16. Nuestro programa mostró la aplicabilidad de esta metodología a nivel de un sistema de salud y los retos más comunes para su implementación. En nuestro caso, se identificó como factor recurrente que supone un riesgo de seguridad, la falta de capacitación en habilidades fundamentales de masaje cardíaco, lo que permitió establecer estrategias concretas de mitigación. Sin embargo, a nivel del servicio de salud no se definió una estrategia estandarizada de identificación de otro tipo de riesgos, como los relacionados con el equipamiento o el proceso de atención. No se encontraron estudios que analizaran los retos educativos a los que se enfrentan los facilitadores a la hora de implementar la simulación in situ. Conocer estos retos permite diseñar estrategias de apoyo para afrontarlos. En el contexto de la PCR, también se ha utilizado la simulación in situ para comparar modelos de SVB tradicionales con otros complementados con desfibriladores externos automáticos17. Por otra parte, se ha sugerido que esta modalidad permite extender el empleo de la simulación más allá de los centros de simulación y tener un mayor alcance en el número de participantes18, y permitir un complemento a estos programas desarrollando de modo continuo equipos y sistemas19. También se ha descrito para ayudar en el rediseño de procesos asistenciales urgentes20.
En relación con las limitaciones y fortalezas del método y la práctica, el elemento que resultó fundamental para la implementación del programa fue la alineación entre la dirección del servicio regional de salud, la dirección del hospital, la unidad de formación, las supervisoras de unidad y profesionales. Para ello resultó clave detectar un aspecto del rendimiento de la organización que fuera significativo para todos sus miembros y crear una coalición para poder llevarlo a cabo. Ello permitió vencer los retos de identificar y formar a los facilitadores, así como integrarlo en las actividades del día a día. Resulta clave proporcionar a los facilitadores una formación específica que les capacite para crear el contexto de aprendizaje estimulante, además de los métodos que facilitan el análisis del rendimiento del equipo.
La principal limitación de este estudio para evaluar el impacto del entrenamiento en los equipos sanitarios y pacientes fue la ausencia de registros sobre la eficacia del aprendizaje y el efecto en los pacientes, que representan áreas para futuras investigaciones. Por otra parte, solo uno de los hospitales registró el motivo de las cancelaciones de los simulacros. Conocerlos en más profundidad puede ayudar a definir estrategias para reducir su incidencia. El programa se centró en el entrenamiento de la actuación coordinada del equipo de enfermería en los primeros minutos de una PCR hasta la llegada de los equipos especializados. Resulta necesario ampliar los simulacros a la coordinación de las actuaciones del equipo de atención especializada y con el equipo de las unidades de hospitalización.
En conclusión, la simulación in situ ofreció la oportunidad de practicar en equipo y de forma deliberada la respuesta inicial a la PCR en las unidades de hospitalización, siendo factible integrarla con las actividades clínicas diarias. Los facilitadores se sintieron con confianza para desarrollar las actividades, siendo sus principales desafíos el establecer y mantener un aprendizaje estimulante, así como estructurar el debriefing de manera organizada.
Declaración de interesesLos autores no tenemos relaciones financieras con ninguna empresa comercial de productos o servicios relacionados con la simulación. El Hospital virtual Valdecilla está afiliado con el Center for Medical Simulation de Boston, ambas instituciones docentes sin ánimo de lucro que ofrecen programas de formación de equipos clínicos y de instructores de simulación con matrícula.
FinanciaciónLa financiación del proyecto se realizó mediante los fondos que el SCS destina a la formación continua de sus profesionales, gestionados estos por el área de formación de la subdirección de recursos humanos y coordinación administrativa.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A las áreas de formación del Hospital Universitario Marqués de Valdecilla, Hospital Sierrallana/Tres Mares y Hospital de Laredo por su motivación y liderazgo continuo en el desarrollo de iniciativas de mejora continua de la calidad y seguridad asistencial.