Decisions not to admit a patient to intensive care units (ICU) as a way of limiting life support treatment (LLST) is a practice that can affect the operation of the emergency services and the way in which patients die.
MethodsPost hoc analysis of the ADENI-UCI study. The main variable analysed was the reason for refusal of admission to the ICU as a measure of LLST. For the present post hoc analysis, the registered patients were divided into 2 groups: the patients assessed in the intensive medicine services from the emergency department and the patients assessed from the conventional hospitalization areas. Student t was used in the comparative statistics when the mean values of the patient sub-cohorts were compared. Categorical variables were compared with the χ2 tests.
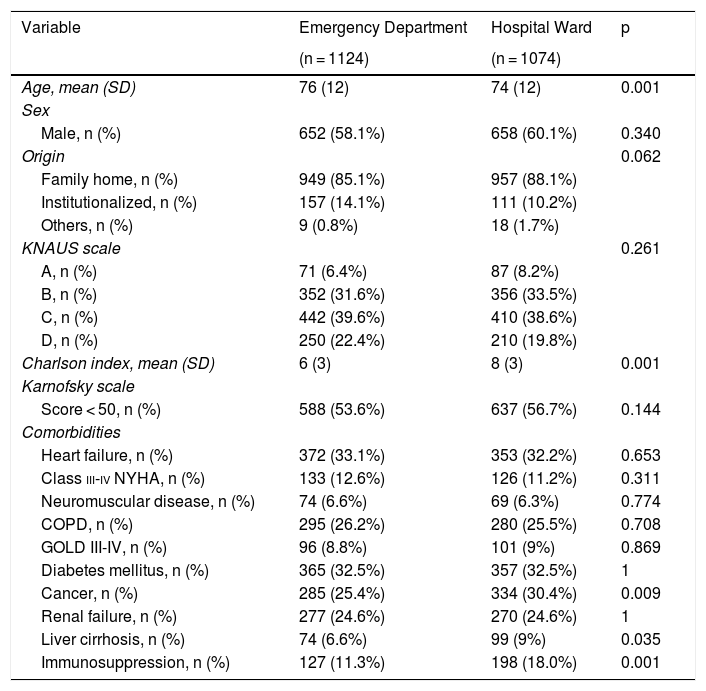
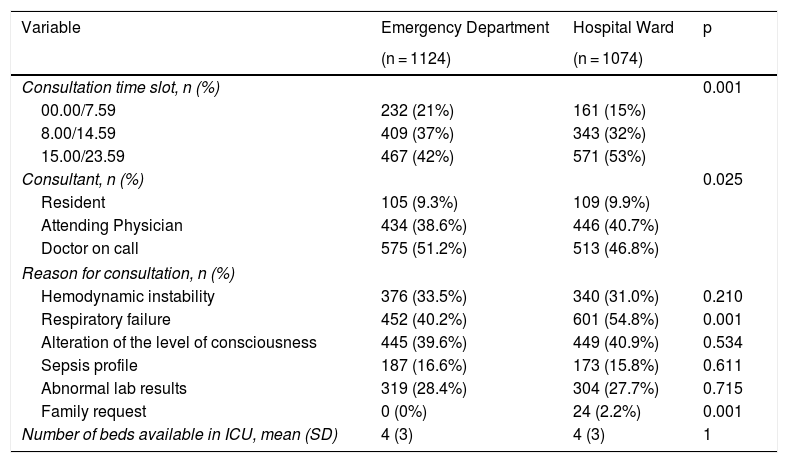
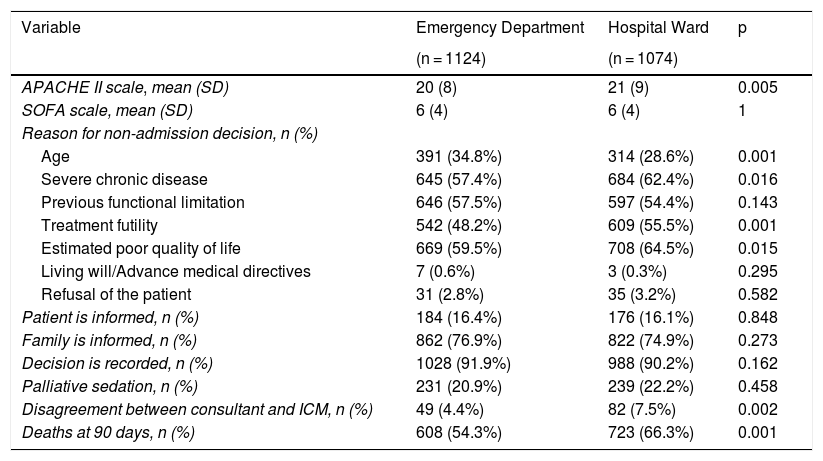
ResultsThe ADENI-ICU study included 2284 decisions not to admit to the ICU as a measure of LLST. Estimated poor quality of life (p = 0.0158), the presence of severe chronic disease (P = 0.0169) and futility of treatment (P = 0.0006) were percentage decisions with greater weight within the population of hospitalized patients. The percentage of disagreement between the consulting physician and the intensivist was significantly lower in patients assessed from the emergency services (P = 0.0021).
ConclusionsThere are appreciable differences in the reasons for consultation, as well as in those for refusal of admission to an ICU between the consultations made from an emergency department and a conventional hospitalization facility.
Las decisiones de no ingresar a un paciente en las unidades de cuidados intensivos (UCI) como forma de limitación de un tratamiento de soporte vital (LTSV) es una práctica que puede afectar al funcionamiento de los servicios de urgencias y a la forma en que los pacientes mueren.
MétodosAnálisis post hoc del estudio ADENI-UCI. La principal variable analizada fue el motivo de negación de ingreso en UCI como medida de LTSV. Para el presente análisis post hoc se dividió a los enfermos registrados en 2 grupos: los enfermos consultados al servicio de medicina intensiva desde el área de urgencias y los pacientes consultados desde las áreas de hospitalización convencionales. En la estadística comparativa se utilizó la t de Student cuando se compararon los valores medios de las subcohortes de pacientes. Las variables categóricas se compararon con las pruebas de la χ2.
ResultadosEl estudio ADENI-UCI incluía 2284 decisiones de no ingreso en UCI como medida de LTSV. La pobre calidad de vida estimada (p = 0,0158), la presencia de enfermedad crónica grave (p = 0,0169) y la futilidad de los tratamientos (p = 0,0006) fueron decisiones porcentualmente con más peso dentro de la población de pacientes hospitalizados. El porcentaje de desacuerdo entre el médico consultor y el intensivista fue menor de forma significativa en los enfermos valorados desde los servicios de urgencias (p = 0,0021).
ConclusionesExisten diferencias apreciables en los motivos de consulta, así como en los de rechazo de ingreso en una UCI entre las consultas realizadas desde un servicio de urgencias y una planta de hospitalización convencional.