La nueva clasificación A-S-C-O puede suponer una mejora en la clasificación etiológica del ictus isquémico. Nuestros objetivos son describir la distribución de los fenotipos A-S-C-O (A: aterotrombótico, S: «small vessel» pequeño vaso, C: cardioembólico, O: otras causas; 1: causa probable, 2: causa posible, 3: enfermedad presente, pero causa improbable), compararlos con la clasificación del Grupo de Estudio de Enfermedades Cerebrovasculares de la Sociedad Española (GEECV/SEN), conocer la concordancia entre ambas clasificaciones y determinar si la clasificación A-S-C-O reduce la proporción de ictus de causa indeterminada.
MétodosAnalizamos los pacientes con ictus isquémicos ingresados en nuestra unidad de ictus durante el 2010, clasificados según las clasificaciones GEECV/SEN y A-S-C-O.
ResultadosIncluímos 496 pacientes. La proporción de ictus aterotrombóticos y por enfermedad de pequeño vaso según criterios GEECV/SEN fue mayor al porcentaje de ictus aterotrombótico probable (A1) (14,1 vs. 11,9%; p=0,16) e ictus por enfermedad de pequeño vaso probable (S1) (14,3 vs. 3%; p<0,001). Los ictus cardioembólicos probables (C1) fueron más frecuentes (22,2 vs. 31%; p<0,001). No observamos diferencias entre los ictus de causa infrecuente y otras causas probables (O1). Un 53,5% presentó algún grado de ateromatosis (A1, A2 o A3), el 65,5% rasgos de pequeño vaso (S1, S2 o S3) y el 74,9% características cardioembólicas (C1, C2 o C3). Una menor proporción de pacientes se clasificaron como de origen indeterminado al considerar aquellos que no obtuvieron puntuación 1 o 2 en ninguno de los fenotipos A-S-C-O (46,6 vs. 29,2%; p<0,001).
La concordancia entre ambas clasificaciones osciló entre κ<0,2 (pequeño vaso y S1) y κ>0,8 (causa infrecuente y O1).
ConclusiónNuestros resultados muestran que las clasificaciones GEECV/SEN y A-S-C-O no son plenamente comparables ni concordantes. La clasificación A-S-C-O aportó información adicional sobre enfermedades coexistentes y permitió reducir la proporción de ictus clasificados como de causa indeterminada.
The A-S-C-O classification may be better than other methods for classifying ischaemic stroke by aetiology. Our aims are to describe A-S-C-O phenotype distribution (A: atherosclerosis, S: small vessel disease, C: cardiac source, O: other causes; 1: potential cause, 2: causality uncertain, 3: unlikely to be a direct cause although disease is present) and compare them to the Spanish Society of Neurology‘s Cerebrovascular Disease Study Group (GEECV/SEN) classification. We will also find the degree of concordance between these classification methods and determine whether using the A-S-C-O classification delivers a smaller percentage of strokes of undetermined cause.
MethodsWe analysed those patients with ischaemic stroke admitted to our stroke unit in 2010 with strokes that were classified according to GEECV/SEN and A-S-C-O criteria.
ResultsThe study included 496 patients. The percentages of strokes caused by atherosclerosis and small vessel disease according to GEECV/SEN criteria were higher than the percentages for potential atherosclerotic stroke (A1) (14.1 vs. 11.9%; P=.16) and potential small vessel stroke (S1) (14.3 vs. 3%; P<.001). Cardioembolic stroke (C1) was more frequent (22.2 vs. 31%; P<.001). No differences between unusual cause of stroke and other potential causes (O1) were observed. Some degree of atherosclerosis was present in 53.5% of patients (A1, A2, or A3); 65.5% showed markers of small vessel disease (S1, S2, or S3), and 74.9% showed signs of cardioembolism (C1, C2, or C3). Fewer patients in the group without scores of 1 or 2 for any of the A-S-C-O phenotypes were identified as having a stroke of undetermined cause (46.6 vs. 29.2%; P<.001).
The agreement between the 2 classifications ranged from κ<0.2 (small vessel and S1) to κ>0.8 (unusual causes and O1).
ConclusionOur results show that GEECV/SEN and A-S-C-O classifications are neither fully comparable nor consistent. Using the A-S-C-O classification provided additional information on co-morbidities and delivered a smaller percentage of strokes classified as having an undetermined cause.
El ictus isquémico es una entidad con una etiopatogenia muy heterogénea. Se han identificado múltiples causas, que de forma aislada o combinada producen isquemia cerebral.
La correcta categorización etiológica del ictus isquémico es fundamental para seleccionar el tratamiento preventivo más adecuado, y con ello disminuir el riesgo de recurrencias.
En la actualidad existen diferentes clasificaciones etiológicas del ictus isquémico. Entre ellas, las más utilizadas son la clasificación TOAST (Trial of ORG 10172 in Acute Stroke Treatment Subtype Classification)1, la clasificación del Laussane Stroke Registry2 y en España la clasificación del Grupo de Estudio de Enfermedades Cerebrovasculares de la Sociedad Española de Neurología (GEECV/SEN)3,4. Estas clasificaciones consideran únicamente la causa más probable del ictus e ignoran otras posibles causas coexistentes.
Recientemente se ha propuesto la clasificación A-S-C-O (Phenotypic)5, que clasifica a los pacientes con ictus isquémico en 4 fenotipos etiológicos: aterotrombótico, cardioembólico, por afección de pequeño vaso y otras causas, y asigna a cada uno de ellos un grado de probabilidad de relación causal. Esta clasificación aporta una visión más global de las causas potenciales de ictus en cada paciente y reduciría la proporción de ictus de origen indeterminado.
Los objetivos del presente trabajo son describir la distribución de los fenotipos A-S-C-O en una serie de pacientes con ictus isquémicos atendidos en nuestro centro, comparar dichos resultados con los obtenidos al emplear la clasificación etiológica del GEECV/SEN, determinar el grado de concordancia entre ambas clasificaciones, y determinar si la clasificación A-S-C-O reduce la proporción de pacientes clasificados como ictus de causa indeterminada.
MétodosPacientesSe analizaron los pacientes con ictus isquémico o ataque isquémico transitorio (AIT) ingresados desde el 1 de enero al 31 de diciembre del año 2010 en la Unidad de Ictus (UI) del Servicio de Neurología del Hospital General Universitario Gregorio Marañón e incluidos en una base de datos prospectiva. Se recogieron datos demográficos y factores de riesgo como la edad, el sexo, la hipertensión arterial (HTA), la diabetes mellitus (DM), la dislipemia (DL), la cardiopatía isquémica (CI), la fibrilación auricular (FA) y el tabaquismo.
Estudio etiológico de pacientes con ictus isquémicoLos pacientes ingresados en la UI son estudiados en las 24-72h siguientes al inicio de los síntomas. El estudio etiológico inicial, realizado a todos los pacientes con ictus isquémico o AIT, incluye una historia clínica completa (anamnesis, recogida de antecedentes personales y familiares, medicación previa), exploración física, y realización de pruebas complementarias. El estudio complementario «básico» incluye una analítica sanguínea (hemograma; hemostasia; velocidad de sedimentación globular (VSG); bioquímica con glucemia, patrón hepático, renal, electrolítico, colesterol y triglicéridos; vitamina B12 y ácido fólico; hemoglobina glicosilada; homocisteína; hormonas tiroideas (TSH y T4libre) y proteína C reactiva ultra sensible, electrocardiograma, radiografía de tórax, tomografía computarizada (TC) craneal, estudio neurosonológico (dúplex de troncos supraaórticos y dúplex transcraneal) y ecocardiograma transtorácico.
El estudio etiológico se amplía a criterio de los neurólogos de la UI cuando tras el estudio inicial no se identifica una causa clara del ictus. Las pruebas complementarias en el estudio etiológico ampliado pueden incluir la realización de angio-TC de troncos supraaórticos y/o polígono de Willis, arteriografía de troncos supraaórticos y/o cerebral, resonancia magnética (RM) cerebral, Holter-ECG, ecocardiograma transesofágico, detección de foramen oval permeable mediante Doppler transcraneal («prueba de burbujas»), estudio inmunológico (anticuerpos antinucleares, ANCA, Ac Anti-DNA, Ac anticardiolipina y crioglobulinas), estudio serológico (hepatitis B y C, VIH y lúes), y estudio de detección de trombofilias.
Clasificación del Grupo de Estudio de Enfermedades Cerebrovasculares de la Sociedad Española de Neurología
En nuestra práctica habitual, empleamos la clasificación del GEECV/SEN4 para el diagnóstico etiológico de los pacientes con ictus isquémico o AIT. La clasificación del GEECV/SEN considera únicamente la causa más probable del ictus, distinguiendo 5 categorías etiológicas:
- –
Ictus cardioembólico: producido por una cardiopatía embolígena como fibrilación o flutter auricular, estenosis mitral, prótesis aórtica o mitral, trombo intracardiaco, entre otras.
- –
Ictus aterotrombótico: relacionado con una estenosis mayor del 50% de una arteria extracraneal o intracraneal de gran calibre o con una estenosis menor del 50% asociado a la presencia de factores de riesgo cardiovasculares.
- –
Ictus por afección de pequeño vaso: infarto menor de 1,5cm en el territorio de una arteria perforante, que se manifiesta clínicamente con un síndrome lacunar típico.
- –
Ictus de etiología infrecuente: por ejemplo por disecciones arteriales, vasculitis, estados protrombóticos, etc.
- –
Ictus de etiología indeterminada: distinguiéndose 3 subgrupos: ictus de causa desconocida tras estudio completo, ictus de causa indeterminada por estudio incompleto, e ictus de causa indeterminada por coexistencia de 2 o más causas.
La clasificación A-S-C-O5 caracteriza a los pacientes según 4 fenotipos etiológicos: fenotipo A: ateromatosis; fenotipo S: (small vessel) afección de pequeño vaso; fenotipo C: fuente cardioembólica; fenotipo O: otras causas. Cada unos de estos 4 fenotipos se puntúa con valores de 0 a 3 según el grado de probabilidad causal que presenten: 1: causa probable; 2: causa posible; 3: enfermedad presente, pero causa muy improbable; 0: afección no presente; 9: estudio incompleto.
Los pacientes incluidos en el estudio fueron reclasificados retrospectivamente siguiendo los criterios A-S-C-O, de acuerdo con los resultados obtenidos del estudio etiológico durante su estancia en la UI o en el seguimiento posterior. Los casos dudosos o problemáticos fueron revisados por un neurólogo con dedicación especial en patología cerebrovascular (AGP).
Definiciones aplicables a la clasificación A-S-C-OSe analizó la distribución de las diferentes puntuaciones de los 4 fenotipos A-S-C-O, diferenciando entre la presencia de una causa probable (ASCO 1), causa probable o posible (ASCO 1 o 2), y la presencia de afección relacionada o no con el mecanismo causal del ictus estudiado (ASCO 1, 2 o 3). Asimismo se analizó la prevalencia de ictus de origen «puro», definido como la puntuación de «1» en un único fenotipo, puntuando «0» el resto de fenotipos A-S-C-O.
Se consideraron asimismo 2 modelos para definir el ictus de causa indeterminada según los criterios A-S-C-O:Primer modelo: ictus indeterminado-ASCO 1: pacientes en los que no se detectó ninguna causa probable de ictus y, por lo tanto, no puntuaron «1» en ninguno de los fenotipos A-S-C-O.Segundo modelo: ictus indeterminado-ASCO 1-2: pacientes en los que no se identificó una causa probable o posible en ninguno de los 4 fenotipos estudiados (es decir, no puntuaron ni «1» ni «2»).
Análisis estadísticoSe calcularon las frecuencias de las variables cualitativas y las medias y desviaciones estándar de las variables cuantitativas. Para la comparación de proporciones se diseñaron tablas de contingencia 2×2 y se aplicaron las pruebas de Chi-cuadrado y McNemar. Para analizar la concordancia entre las 2 clasificaciones etiológicas se calculó el índice Kappa (κ)6. La valoración del índice κ se realizó de la siguiente forma: valores menores de 0,2 reflejaban una concordancia pobre, entre 0,21 y 0,4: concordancia débil, 0,41 a 0,6: concordancia moderada, 0,61 a 0,8: buena concordancia y 0,81 a 1: muy buena concordancia6. Se consideró que las diferencias detectadas entre grupos alcanzaban la significación estadística cuando los valores de p fueron menores de 0,05. El análisis estadístico de los datos obtenidos se realizó mediante los programas SPSS®(Statistical Package for Social Science) versión 15.0 y Epidat® (Programa para Análisis Epidemiológico de Datos Tabulados) versión 3.1.
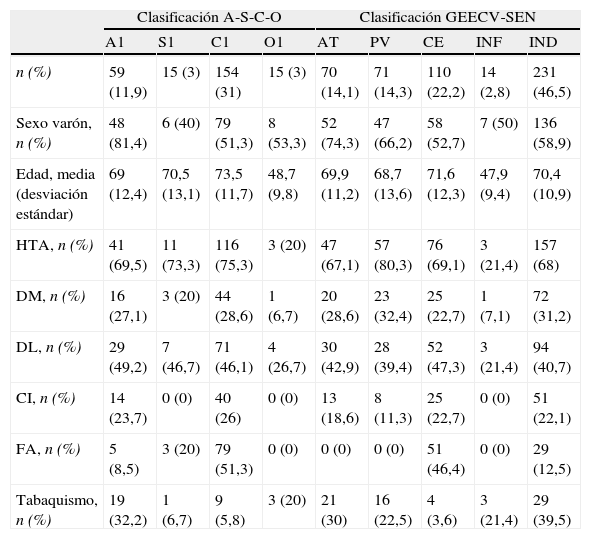
ResultadosCaracterísticas clínicasDurante el año 2010 ingresaron en la UI 549 pacientes, de los cuales 496 (90,3%) fueron ictus isquémicos o AIT: 378 ictus isquémicos (76,2%), 118 AIT (23,8%). En la tabla 1 se recogen las características demográficas y la distribución de los factores de riesgo de cada subtipo etiológico de ictus.
Tabla descriptiva de los datos demográficos y distribución de los factores de riesgo según los subtipos etiológicos en cada una de las clasificaciones etiológicas
| Clasificación A-S-C-O | Clasificación GEECV-SEN | ||||||||
| A1 | S1 | C1 | O1 | AT | PV | CE | INF | IND | |
| n (%) | 59 (11,9) | 15 (3) | 154 (31) | 15 (3) | 70 (14,1) | 71 (14,3) | 110 (22,2) | 14 (2,8) | 231 (46,5) |
| Sexo varón, n (%) | 48 (81,4) | 6 (40) | 79 (51,3) | 8 (53,3) | 52 (74,3) | 47 (66,2) | 58 (52,7) | 7 (50) | 136 (58,9) |
| Edad, media (desviación estándar) | 69 (12,4) | 70,5 (13,1) | 73,5 (11,7) | 48,7 (9,8) | 69,9 (11,2) | 68,7 (13,6) | 71,6 (12,3) | 47,9 (9,4) | 70,4 (10,9) |
| HTA, n (%) | 41 (69,5) | 11 (73,3) | 116 (75,3) | 3 (20) | 47 (67,1) | 57 (80,3) | 76 (69,1) | 3 (21,4) | 157 (68) |
| DM, n (%) | 16 (27,1) | 3 (20) | 44 (28,6) | 1 (6,7) | 20 (28,6) | 23 (32,4) | 25 (22,7) | 1 (7,1) | 72 (31,2) |
| DL, n (%) | 29 (49,2) | 7 (46,7) | 71 (46,1) | 4 (26,7) | 30 (42,9) | 28 (39,4) | 52 (47,3) | 3 (21,4) | 94 (40,7) |
| CI, n (%) | 14 (23,7) | 0 (0) | 40 (26) | 0 (0) | 13 (18,6) | 8 (11,3) | 25 (22,7) | 0 (0) | 51 (22,1) |
| FA, n (%) | 5 (8,5) | 3 (20) | 79 (51,3) | 0 (0) | 0 (0) | 0 (0) | 51 (46,4) | 0 (0) | 29 (12,5) |
| Tabaquismo, n (%) | 19 (32,2) | 1 (6,7) | 9 (5,8) | 3 (20) | 21 (30) | 16 (22,5) | 4 (3,6) | 3 (21,4) | 29 (39,5) |
Según la clasificación del GEECV/SEN: AT: ictus aterotrombótico; CE: ictus cardioembólico; IND: ictus de causa indeterminada; INF: ictus de causa infrecuente; PV: ictus por afección de pequeño vaso.
Los grupos con puntuación 1 en la clasificación A-S-C-O no son excluyentes entre sí.
Subtipos etiológicos según los criterios del Grupo de Estudio de Enfermedades Cerebrovasculares de la Sociedad Española de Neurología
En la tabla 1 se muestra la distribución de los diferentes subtipos etiológicos de ictus según los criterios del GEECV/SEN. Doscientos treinta y uno pacientes con ictus (46,6%) fueron clasificados como de origen indeterminado: 80 (16,1%) fueron considerados ictus indeterminados por la coexistencia de 2 o más causas; 83 (16,7%) ictus indeterminado tras la realización de un estudio etiológico completo y en 68 pacientes (13,7%) el estudio etiológico se consideró incompleto.
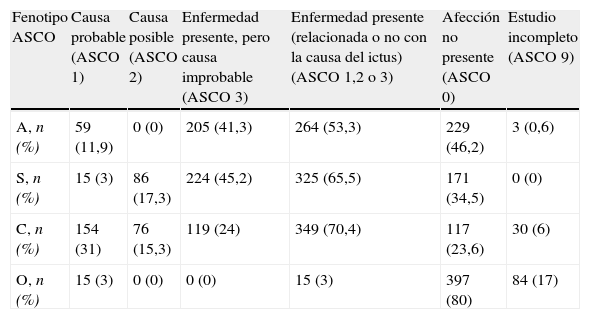
Distribución de los fenotipos A-S-C-ODoscientos veinticinco pacientes (45,4% del total) obtuvieron una puntuación «1» en uno o más de los 4 fenotipos A-S-C-O. En 351 pacientes (70,8%) se identificó al menos una causa probable o posible de ictus (al menos un fenotipo A-S-C-O puntuó 1 o 2). En la tabla 2 se detalla la distribución de los fenotipos A-S-C-O.
Distribución de los fenotipos A-S-C-O
| Fenotipo ASCO | Causa probable (ASCO 1) | Causa posible (ASCO 2) | Enfermedad presente, pero causa improbable (ASCO 3) | Enfermedad presente (relacionada o no con la causa del ictus) (ASCO 1,2 o 3) | Afección no presente (ASCO 0) | Estudio incompleto (ASCO 9) |
| A, n (%) | 59 (11,9) | 0 (0) | 205 (41,3) | 264 (53,3) | 229 (46,2) | 3 (0,6) |
| S, n (%) | 15 (3) | 86 (17,3) | 224 (45,2) | 325 (65,5) | 171 (34,5) | 0 (0) |
| C, n (%) | 154 (31) | 76 (15,3) | 119 (24) | 349 (70,4) | 117 (23,6) | 30 (6) |
| O, n (%) | 15 (3) | 0 (0) | 0 (0) | 15 (3) | 397 (80) | 84 (17) |
Cincuenta y siete pacientes (11,5%) fueron clasificados como ictus de origen «puro», 13 de ellos (2,6%) fueron considerados ictus «aterotrombóticos puros» (A1-S0-C0-O0), un caso (0,2%) se identificó como ictus de «pequeño vaso puro» (A0-S1-C0-O0), 33 pacientes (6,7%) fueron «cardioembólicos puros» (A0-S0-C1-O0) y se consideraron de «origen infrecuente puro» (A0-S0-C0-O1) 10 pacientes (2%).
En 6 pacientes (1,2% del total) no se identificó ninguna causa de ictus, es decir, puntuaron «0» en todos los fenotipos (A0-S0-C0-O0), en 98 pacientes (19,8%) el estudio etiológico fue considerado insuficiente (puntuaron «9» en uno o más fenotipos) y en 18 pacientes (3,6%) coexistieron 2 o más causas probables (puntuación «1» en 2 o más fenotipos A-S-C-O).
En 271 pacientes (54,6%) no se detectó ninguna causa probable de ictus (no puntuaron «1» en ninguno de los 4 fenotipos A-S-C-O), y por lo tanto, fueron clasificados como indeterminados de acuerdo a la definición «ictus indeterminado-ASCO1». En 145 casos (29,2%) no se identificaron causas probables o posibles (no puntuaron ni «1» ni «2» en ninguno de los fenotipos) y fueron considerados «ictus indeterminado-ASCO 1-2».
Comparación de la clasificación A-S-C-O y la clasificación del Grupo de Estudio de Enfermedades Cerebrovasculares de la Sociedad Española de Neurología
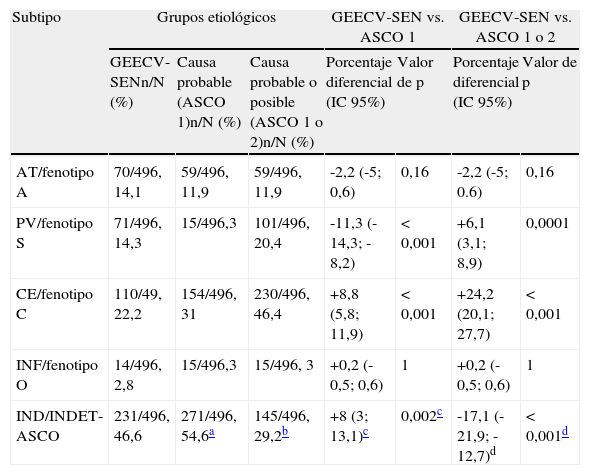
La proporción de ictus clasificados como de causa aterotrombótica según los criterios del GEECV/SEN fue ligeramente mayor al porcentaje de pacientes clasificados como A1 (14,1 vs. 11,9%; p=0,16). Se observó una proporción significativamente mayor de ictus por enfermedad de pequeño vaso según criterios GEECV/SEN, que de pacientes clasificados como S1 (14,3 vs. 3%; p<0,001), la diferencia se invirtió al comparar el grupo de pequeño vaso según criterios GEECV/SEN con el grupo de pacientes que puntuaron S1 o S2 (14,3 vs. 20,4%; p<0,001), La clasificación A-S-C-O identificó más ictus de probable causa cardioembólica (C1) frente a la clasificación del GEECV/SEN (22,2 vs. 31%; p<0,001). No se observaron diferencias entre los grupos de ictus de causa infrecuente y grupo O1 (tabla 3).
Diferencias observadas en la distribución de los diferentes grupos etiológicos según la clasificación empleada
| Subtipo | Grupos etiológicos | GEECV-SEN vs. ASCO 1 | GEECV-SEN vs. ASCO 1 o 2 | ||||
| GEECV-SENn/N (%) | Causa probable (ASCO 1)n/N (%) | Causa probable o posible (ASCO 1 o 2)n/N (%) | Porcentaje diferencial (IC 95%) | Valor de p | Porcentaje diferencial (IC 95%) | Valor de p | |
| AT/fenotipo A | 70/496, 14,1 | 59/496, 11,9 | 59/496, 11,9 | -2,2 (-5; 0,6) | 0,16 | -2,2 (-5; 0.6) | 0,16 |
| PV/fenotipo S | 71/496, 14,3 | 15/496,3 | 101/496, 20,4 | -11,3 (-14,3; -8,2) | <0,001 | +6,1 (3,1; 8,9) | 0,0001 |
| CE/fenotipo C | 110/49, 22,2 | 154/496, 31 | 230/496, 46,4 | +8,8 (5,8; 11,9) | <0,001 | +24,2 (20,1; 27,7) | <0,001 |
| INF/fenotipo O | 14/496, 2,8 | 15/496,3 | 15/496, 3 | +0,2 (-0,5; 0,6) | 1 | +0,2 (-0,5; 0,6) | 1 |
| IND/INDET-ASCO | 231/496, 46,6 | 271/496, 54,6a | 145/496, 29,2b | +8 (3; 13,1)c | 0,002c | -17,1 (-21,9; -12,7)d | <0,001d |
Según la clasificación del GEECV/SEN: AT: ictus aterotrombótico; CE: ictus cardioembólico; IND: ictus de causa indeterminada; INDET-ASCO: ictus de causa indeterminada; INF: ictus de causa infrecuente; PV: ictus por afección de pequeño vaso.
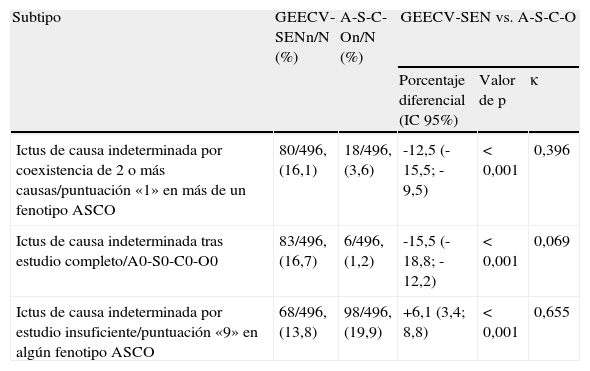
La proporción de «ictus indeterminado-ASCO 1» fue significativamente mayor que el porcentaje de ictus de causa indeterminada según los criterios GEECV/SEN (46,6 vs. 54,6%; p=0,002). No obstante, al considerar la definición «ictus indeterminado-ASCO 1-2», la proporción de ictus indeterminados fue significativamente mayor con la clasificación del GEECV/SEN (46,6 vs. 29,2%; p<0,001). En la tabla 4 se comparan los 3 subtipos de ictus de causa indeterminada según los criterios GEECV/SEN con la clasificación A-S-C-O.
Diferencias observadas en la distribución de los diferentes subtipos de ictus de causa indeterminada con la clasificación GEECV/SEN y con la clasificación A-S-C-O, e índice de concordancia Kappa (κ) entre ambas clasificaciones
| Subtipo | GEECV-SENn/N (%) | A-S-C-On/N (%) | GEECV-SEN vs. A-S-C-O | ||
| Porcentaje diferencial (IC 95%) | Valor de p | κ | |||
| Ictus de causa indeterminada por coexistencia de 2 o más causas/puntuación «1» en más de un fenotipo ASCO | 80/496, (16,1) | 18/496, (3,6) | -12,5 (-15,5; -9,5) | <0,001 | 0,396 |
| Ictus de causa indeterminada tras estudio completo/A0-S0-C0-O0 | 83/496, (16,7) | 6/496, (1,2) | -15,5 (-18,8; -12,2) | <0,001 | 0,069 |
| Ictus de causa indeterminada por estudio insuficiente/puntuación «9» en algún fenotipo ASCO | 68/496, (13,8) | 98/496, (19,9) | +6,1 (3,4; 8,8) | <0,001 | 0,655 |
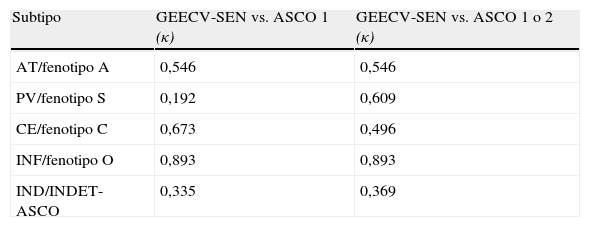
La concordancia entre las 2 clasificaciones estudiadas osciló entre niveles de concordancia pobres, con valores de κ<0,2 (por ejemplo entre pequeño vaso y S1) y niveles muy buenos (κ>0,8) como en el caso del ictus de causa infrecuente y O1. Los valores κ de concordancia entre la clasificación del GEECV/SEN y la A-S-C-O se recogen en la tabla 5.
Índice de concordancia Kappa (κ) entre la clasificación GEECV/SEN y la clasificación A-S-C-O para los diferentes subtipos etiológicos de ictus
| Subtipo | GEECV-SEN vs. ASCO 1 (κ) | GEECV-SEN vs. ASCO 1 o 2 (κ) |
| AT/fenotipo A | 0,546 | 0,546 |
| PV/fenotipo S | 0,192 | 0,609 |
| CE/fenotipo C | 0,673 | 0,496 |
| INF/fenotipo O | 0,893 | 0,893 |
| IND/INDET-ASCO | 0,335 | 0,369 |
Según GEECV/SEN: AT: aterotrombótico; CE: cardioembólico; IND: causa indeterminada; INF: causa infrecuente; PV: por afección de pequeño vaso.
Existen 2 tipos principales de clasificaciones etiológicas: las clasificaciones causales (causative en inglés) y las clasificaciones fenotípicas (phenotypic).
Las clasificaciones causales reflejan solo la causa más probable del ictus. Son clasificaciones interpretativas: requieren la integración de múltiples aspectos de la evaluación de un ictus, incluyendo los síntomas, factores de riesgo vasculares y los resultados de las pruebas diagnósticas7,8. Entre las clasificaciones causales más habituales destacan la clasificación TOAST1, la clasificación del Laussane Stroke Registry2 y la clasificación del GEECV/SEN3,4.
Las clasificaciones fenotípicas categorizan a los pacientes en más de un subtipo etiológico asignando a cada uno de ellos un grado de probabilidad causal. Algunos ejemplos de este tipo de clasificaciones son la Baltimore-Washington9, la Causative Classification of Stroke System (CCS)10 y la clasificación A-S-C-O5.
En el presente trabajo hemos realizado un análisis comparativo entre una clasificación causal como la clasificación del GEECV/SEN, y una clasificación fenotípica (clasificación A-S-C-O).
Observamos diferencias significativas en la distribución de determinados subtipos etiológicos según la clasificación empleada. Entre las diferencias más llamativas, destaca una menor proporción del fenotipo S1 frente al porcentaje de ictus por enfermedad de pequeño vaso según criterios GEECV/SEN. Este hecho posiblemente se deba a que los criterios A-S-C-O para obtener una puntuación «1» (causa probable) en el fenotipo S resultan muy estrictos. En muchos pacientes de nuestro estudio no pudieron aplicarse retrospectivamente estos criterios. En cambio, cuando consideramos los pacientes clasificados como S1 y S2, la proporción aumentó y el grado de concordancia entre las 2 clasificaciones mejoró (el valor de κ aumentó de 0,192 a 0,609). Estos mismos hallazgos han sido descritos en otros estudios que compararon las clasificaciones A-S-C-O y TOAST11,12.
La proporción de ictus cardioembólicos (clasificados como C1) fue mayor que la observada según la clasificación GEECV/SEN, y la diferencia aumentó cuando se consideraron los fenotipos C1 y C2. Esto posiblemente sea debido a que algunos pacientes que presentaban una fuente cardioembólica mayor según la clasificación GEECV/SEN, asociaban además otra causa potencial del ictus, por lo que fueron clasificados como de origen indeterminado por coexistencia de 2 o más causas. Además, es posible que la clasificación A-S-C-O sobreestime la etiología cardioembólica, debido a que son clasificados como C2 (causa posible) aquellos pacientes con un IAM previo o aquellos con infartos cerebrales bilaterales o en diferentes territorios vasculares. Nuestros resultados contrastan con los observados en otros estudios, que compararon la proporción de ictus cardioembólicos según criterios TOAST con el fenotipo C1 en pacientes jóvenes, y observaron una reducción en la frecuencia de ictus cardioembólicos al emplear la clasificación A-S-C-O13–15. Por el contrario, otros estudios que incluyeron pacientes de todas las edades no demostraron diferencias en la distribución del ictus cardioembólico al utilizar ambas clasificaciones11,12.
En nuestro estudio no se observaron diferencias significativas en el porcentaje de ictus aterotrombóticos según criterios del GEECV/SEN o criterios A-S-C-O (11,9 vs. 14,1%). A pesar de ello, es posible que la clasificación A-S-C-O subestime la etiología aterotrombótica, dado que la presencia de una estenosis entre el 50 y el 69% sin la presencia de un trombo en el vaso, es clasificado como A3 (causa improbable, pero enfermedad presente). La clasificación GEECV/SEN por el contrario, posiblemente sobreestime la causa aterotrombótica debido a que en ausencia de otras causas un paciente mayor de 50 años con 2 factores de riesgo vascular que presente placas ateromatosas en el territorio vascular afectado, es clasificado como de origen aterotrombótico.
El principal inconveniente de las clasificaciones causales es la elevada tasa de ictus clasificados como de «causa indeterminada» (entre un 25 y un 39% de los pacientes quedan clasificados en esta categoría)7. Este subtipo de ictus no existe como tal en la clasificación A-S-C-O. En este trabajo hemos considerado 2 modelos para definir el ictus de causa indeterminada según criterios A-S-C-O. Al considerar la definición «ictus indeterminado-ASCO 1», se observó un mayor porcentaje de ictus de causa no establecida en comparación con la clasificación GEECV/SEN (54,6 vs. 46,6%). Sin embargo, al considerar la definición «ictus indeterminado-ASCO12», el número de ictus indeterminados se redujo de forma llamativa (29,2 vs. 46,6%). Algunos estudios comparativos previos no consiguieron demostrar una reducción en la proporción de ictus de origen indeterminado con la clasificación A-S-C-O11,13,15. Por el contrario, Chatzikonstantinou et al. sí han observado una reducción en la proporción de ictus de causa indeterminada (A0-S0-C0-O0) frente a la clasificación TOAST14, y Shang y Liu12 mostraron, al igual que en nuestro estudio, una reducción de los ictus indeterminados al excluir de estos los pacientes que puntuaron «1» o «2» en alguno de los fenotipos A-S-C-O.
La categoría «ictus de causa indeterminada» en la clasificación del GEECV/SEN resulta muy heterogénea: en ella se incluyen casos en los que se han identificado más de una causa relacionada con el ictus, ictus en los que la causa no se ha establecido porque el paciente no ha sido estudiado adecuadamente y casos en los que tras un estudio etiológico adecuado no se consigue identificar la causa del ictus (probablemente este sea el único grupo que deberíamos considerar como ictus de etiología indeterminada). La clasificación A-S-C-O en cambio, recoge todas las causas implicadas en el ictus, siendo todas ellas «visibles», de tal forma que la coexistencia de 2 o más causas no «anulan» el diagnóstico etiológico. Además, esta clasificación permite identificar en qué fenotipos el estudio etiológico ha sido insuficiente. Nuestro modelo de «ictus indeterminado-ASCO 1-2», recoge los casos de ictus de causa indeterminada por estudio insuficiente (aquellos pacientes que puntuaron «9» en uno o más de los 4 fenotipos), y los ictus en los que no se identificó una causa probable o posible del ictus (es decir, puntuaron «0» o «3» en los 4 fenotipos). Al igual que en otros trabajos12,16, el ictus de causa indeterminada «pura» (A0-S0-C0-O0) fue excepcional (solo 6 casos, 1,2% del total), debido a que en muchos casos en los que no se identificó una causa probable o posible del ictus, sí se detectaron hallazgos patológicos no implicados en la causa del ictus estudiado (muchos pacientes puntuaron «3» en uno o más de los 4 fenotipos A-S-C-O).
La clasificación A-S-C-O permite identificar ictus de causa «pura», que representaron en nuestro estudio una proporción muy reducida de la totalidad de los pacientes estudiados (57 pacientes, 11,5% del total). Este resultado confirma la heterogeneidad etiológica del ictus y la coexistencia de diferentes alteraciones patológicas en un mismo individuo. La clasificación A-S-C-O permite además la identificación de rasgos patológicos que no están directamente implicados en la etiología del ictus (puntuación «3»)11,12.
Nuestro estudio se encuentra limitado principalmente por el hecho de que los pacientes fueron reclasificados de forma retrospectiva. Esta circunstancia ha podido dar lugar a que en ocasiones, el estudio etiológico realizado a nuestros pacientes no coincidiera con el exigido por la clasificación A-S-C-O, limitando por lo tanto la calidad de los datos recogidos.
El empleo de clasificaciones causales (y en especial la clasificación TOAST o la del GEECV/SEN en nuestro medio) está ampliamente extendido en el ámbito de la neurología clínica. Se trata de clasificaciones sencillas de aplicar, que simplifican la toma de decisiones terapéuticas y por ello muy útiles en la práctica clínica diaria. Sus principales desventajas son que resultan excesivamente rígidas ya que solo permiten asignar a cada paciente una sola categoría diagnóstica, lo que supone una importante pérdida de información sobre afecciones coexistentes. Además, al interpretar los resultados de las pruebas diagnósticas realizadas, introducen cierta subjetividad en el proceso diagnóstico. Por último, una elevada proporción de pacientes quedan «enmascarados» en la categoría del ictus de causa indeterminada, que resulta excesivamente heterogénea.
La clasificación A-S-C-O por el contrario, aporta un diagnóstico más global, objetivo, menos rígido y disminuye la pérdida de información. Puede resultar especialmente útil para la selección de pacientes en ensayos clínicos, así como para estudios genéticos o epidemiológicos. En la práctica clínica diaria, permite seleccionar tratamientos más adaptados a cada caso, así como monitorizar los diferentes factores de riesgo y las causas potenciales de nuevos ictus. No obstante, su uso puede resultar complejo (existen centenares de combinaciones fenotípicas posibles) y puede dificultar la toma de decisiones terapéuticas.
Los resultados de nuestro estudio muestran que las clasificaciones GEECV/SEN y A-S-C-O no son plenamente comparables ni concordantes. La clasificación A-S-C-O aportó información adicional sobre enfermedades coexistentes y permitió reducir la proporción de ictus clasificados como de causa indeterminada.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.